Вирус герпеса и суставы: симптомы, лечение, диагностика
Вирусный артрит – заболевание суставов, вызванное вирусной инфекцией. Чаще болезнь появляется из-за вирусов краснухи, гепатита С и В, герпеса, ВИЧ, паравируса В19. В суставах инфекция не находится, но причиной возникновения заболевания является. Болезнь имеет признаки артрита, сопровождается воспалительным процессом в суставах.
Вирусный артрит, вызванный инфекцией краснухи, не появляется у детей, чаще возникает у женщин. Поражаются мелкие суставы кистей рук и плюсневых суставов стоп. Инфекционный артрит, вызванный паравирусом В19, поражает симметрично коленные суставы и стопы. В зависимости от вируса, симптомы различаются, без диагностического обследования, распознать инфекционный характер заболевания сложно.
Часто боли в суставах не связывают с перенесённым вирусным заболеванием, обнаружив первые признаки артрита, редко обращаются к врачу. Из-за этого начинают неправильное лечение, не приносящее положительного эффекта. Поэтому приходят на приём к врачу позже, когда заболевание суставов прогрессирует. Инфекционный артрит требует определённое лечение, которое назначает врач после диагностики, так как ревматоидный артрит имеет схожие признаки, если причина появления вызвана инфекцией или вирусом. Лечение вирусного и ревматоидного артритов отличается.
Содержание
- Симптомы заболевания
- Дополнительные признаки вирусного артрита
- Лечение заболевания
- Лечение вирусного артрита народными средствами
- Просмотр полной версии : герпес и суставы
- Вирусный артрит – как следствие герпеса
- Вирусный артрит – факторы риска
- Общее протекание и лечение вирусного артрита
- Какие суставы поражаются?
- Диагностирование вирусного артрита
- Профилактика вирусного артрита
- Герпес 5-го типа
- Симптомы герпеса 5-го типа
- Инкубационный период
- Диагностика
- Лечение герпеса 5-го типа
- Осложнения и последствия
- Профилактика герпеса 5-го типа
- Дополнительно
- Герпес простой
- Герпес простой
- Этиология и патогенез
- Проявления герпеса
- Диагностика герпеса
- Лечение герпеса
Симптомы заболевания
Симптомы заболевания отличаются в зависимости от вируса, ставшего причиной болезни суставов. Признаки по-разному проявляются на пациентах разного возраста и пола. Дети острее переносят воспалительный процесс, не всегда могут объяснить своё состояние, что затрудняет постановку диагноза. В случаях появления инфекционного артрита у детей, от родителей зависит, насколько быстро будет оказана медицинская помощь. Важно не проигнорировать симптомы заболевания и вовремя обратиться к врачу.
Симптомы вирусного артрита при краснухе:
- Пятнисто-папулёзная сыпь.
- Поражению подвергаются мелкие суставы стоп.
- Боли во время движения, ходьбы, физической активности.
- Скованность движений.
- Отёк в околосуставной области.
- Покраснение кожного покрова вокруг суставов.
- Увеличение лимфатических узлов.
Симптомы артрита при гепатите С и В:
- Симптомы проявляются в период перед желтухой, в разгар болезни — пропадают.
- Поражение суставов симметричное, двустороннее.
- Скованность движений по утрам, после пробуждения.
- Боли в суставах во время движения и в состоянии покоя.
- Кожные покровы вокруг суставов краснеют, болезненны на ощупь.
Симптомы артрита при паравирусе В19:
- Папулёзная и эритематозная сыпь на лице, в основном на щеках, после на ногах и руках.
- Головная боль, насморк, сухой кашель, общая слабость.
- Поражаются симметрично коленные суставы и мелкие суставы стоп.
- Боль в суставах, сопровождающаяся отёком и покраснением кожного покрова около сустава.
- На слизистых оболочках появляются тёмно-красные пятна.
Симптомы артрита, вызванного ВИЧ-инфекцией:
- Острый воспалительный процесс в суставах ног: тазобедренном, коленном, голеностопных.
- Боли в ахилловом сухожилии.
- Скованность движений в ногах.
Дополнительные признаки вирусного артрита
Инфекционный артрит имеет дополнительные признаки, характеризующие болезнь:
- Дактилит стопы и поражение сухожилий, располагающихся возле суставов.
- Конъюнктивит, увеит, проявляющийся светочувствительностью, болезненностью глаз, слезотечением.
- Поражение слизистых оболочек органов мочеполовой системы.
- Эрозии в ротовой полости.
- Кожа на стопах ороговевает. Это не приносит болезненных ощущений, но площадь ороговевшей кожи разрастается.
- Разрушение и пожелтение ногтевых пластин на пальцах ног. Этот симптом на фоне инфекционного заболевания должен привести пациента на обследование.
- Синдром Рейтера — поражение мочеполовой сферы, глаз и суставов одновременно, на фоне инфекционного заболевания.
- При хроническом вирусном артрите появляются нарушения в работе внутренних органов: сердца, лёгких, почек.
Любой из описанных симптомов требует диагностики. Не запускайте болезнь. Чем раньше посетите врача, тем быстрее начнёте эффективное лечение и избежите осложнений.
Лечение заболевания
Включает медикаментозные и физиотерапевтические меры. Инфекционный артрит в кратчайшие сроки разрушает здоровый сустав, поэтому лечение необходимо начинать сразу после постановки диагноза.
- Антибиотики. Инфекционный и ревматоидный артрит, спровоцированный инфекцией, необходимо лечить антибиотиками. Их назначают для борьбы с инфекцией, вызвавшей заболевание. В начале лечение проводят инъекциями, после переводят пациента на таблетки. Если спустя два-три дня температура тела не снижается, симптомы не пропадают, то препарат заменяют на другой.
- Противовирусные препараты. Рекомендуется принимать их от десяти дней до нескольких месяцев.
- Нестероидные противовоспалительные препараты. Лечение напоминает терапию при ревматоидном артрите. Необходимо снять очаг острого воспалительного процесса, сильно ухудшающий самочувствие пациента. Нужно снизить температуру тела, снять отёк в околосуставной области, купировать сильный болевой синдром, вернуть подвижность суставам ног.
- Хондропротекторы. Принимают для восстановления хрящевой ткани, после снятия острого воспаления и устранения инфекции. Препараты принимают длительное время, чтобы вернуть подвижность суставов, избежать в дальнейшем болей в тазобедренном, коленном или суставах стоп.
Лечение вирусного артрита народными средствами
Вирусный артрит нельзя лечить одними народными средствами. Это приведёт к тому, что инфекция распространится на другие органы, лечение болезни займёт больше времени. Как дополнительное средство к медикаментозной терапии, вполне допустимо. Не забудьте проконсультироваться с врачом по поводу противопоказаний и побочных эффектов.
- Очистить организм от инфекции поможет рисовая диета. 50 г. риса сварить в литре воды. Рекомендуется есть такой суп в течение двух-трёх дней.
- Вывести инфекцию из организма поможет отвар коры дуба. 40 г. коры прокипятить в литре воды. Принимать отвар по полстакана пять раз в день.
- Лимонное масло поможет избежать инфекционного заболевания и ускорит выздоровление, если вы уже больны. Один лимон измельчить вместе с кожурой, добавить растительное масло (полстакана) и оставить на неделю в прохладном тёмном месте. Смазывайте маслом слизистые носа и рта, растирайте им перед сном стопы.
- Избавиться от стрептококковой инфекции поможет шиповник, чёрная смородина, абрикос. Ягоды растирают в пюре и принимают по полстакана три раза в день. Из шиповника готовят настойки и отвары.
Просмотр полной версии : герпес и суставы
Помогите, пожалуйста, разобраться:
Ревматолог при жалобах на боли в суставах (колени, припухлость крупных суставов пальцев на стопе) направил на серодиагностику инфекционных заболеваний, обнаружили Ureplasma и Herprs simplex virus, Type I (IgG) и снижение интерферонового статуса (существенное). После курса вильпрофен, микосист, ацикловир, амиксин, Ureplasma ушла, а герпес остался, потом ещё раз ацикловир акри и опять назначили. Врач говорит, что это нормально, лечениетакими курсами, пока герпес не уйдёт. Каких-то внешних проявлений герпеса нет. Скажите, пожалуйста:
1) могут ли болеть суставы по причине наличия данного вида герпеса?
2) надо ли лечить, если внешних проявлений нет?
3) повышение иммунитета не излечивает от герпеса?
4) действительно ли, если несколько курсов ацикловира не помогло, то необходимо подолжать, так как далее это лечение может устранить герпес?
5) Является ли Herprs simplex virus, Type I (IgG) причиной хронической усталости?
Да, но если до конца уреаплазму не излечить (речи об антибиотиках и не было), а она может быть причиной реактивного артрита. И вероятнее всего он здесь имеет место быть. Почему привязались к герпесу — не пойму. Никто на уреаплазму не обращает внимание. А реактивные артриты неправильно леченные или вообще нелеченные часто переходят в ревматоидный артрит, что намного серьезнее.
1. Реактивный артрит никогда не переходит в ревматоидный артрит, это генетически различные состояния — реактивные артриты являются HLA-B27 — ассоциированными.
2. Нет доказательств того, что надо лечить уреаплазму антибиотиками для предотвращения реактивного артрита. Более того, нет доказательств роли антибиотикотерапии в лечении хронического реактивного артрита.
Нет доказательств того, что надо лечить уреаплазму антибиотиками для предотвращения реактивного артрита. Более того, нет доказательств роли антибиотикотерапии в лечении хронического реактивного артрита.
Я чтобы не загружать себя лишними знаниями 🙂 пользуюсь при ситуациях с SARA гайдом от BASHH
Management of sexually-acquired reactive arthritis [2008] ([Ссылки могут видеть только зарегистрированные и активированные пользователи])
· Chlamydia trachomatis, the commonest identifiable cause of nongonococcal
urethritis (NGU), has been the microorganism most strongly linked to SARA being identified in 3569% of cases,using nonnucleic acid amplification tests (NAAT). 3,9,14
· Neisseria gonorrhoeae has been linked with up to 16% of cases,
as distinct from its role in septic, gonococcal arthritis. 2,15,18 The precise role of this microorganism in relation to SARA remains unknown.
· Ureaplasma urealyticum has been linked with a few cases and
may be a cause of SARA in a minority. 19,20
Antimicrobial therapy for any genital infection identified should be as in uncomplicated infection.Please refer to the relevant infection guidelines. 41
Whether short course antibiotic treatment of the acute genital infection influences the nongenital aspects of SARA is controversial, with the probability being that it does not once the arthritis is manifest.
(Ib, A) 32,37,47,48
· Short course antibiotic therapy used for the
treatment of concomitant urogenital infection may reduce the risk of recurrent arthritis developing in individuals with a history of ReA but otherwise
there is little evidence of benefit in respect of the duration, severity or course of the arthritis. (Ib, A)14,32,37,47,48
· The role of combination or longer term antimicrobial therapy in SARA is not yet established and further studies are needed. A Cochrane systematic review is currently underway to evaluate this contentious area. (Ib, A) 5,14,52,97110
Вирусный артрит – как следствие герпеса
В группу артритов входят заболевания, следствием которых является поражение суставов. Нарушение может возникать вследствие заболеваний собственно суставов, а также в результате других заболеваний организма. Если причиной является инфекционное заболевание, диагностируют вирусный артрит.
Поражение суставов может начаться на начальных стадиях развития вируса, но чаще наблюдается небольшая задержка между попаданием возбудителя и проявлением на суставах. В этом случае заболевание относится к группе с названием реактивный (постинфекционный) артрит.
Вирусный артрит – факторы риска
Развитие вирусного артрита может быть вызвано следующими факторами:
1. Непосредственное проникновение возбудителя
- колотые раны, укусы насекомых;
- инвазийные процедуры на суставах (протезирование, введение мед.препаратов и т.д.);
- внутривенное введение медикаментозных препаратов, вакцинация;
- наркомания.
2. Инфекционное заболевание:
3 Введение ослабленных вирусных препаратов в ходе вакцинации.
4. Хроническое заболевание суставов (гемартроз, остеоартроз, ревматоидный артрит и т.д.).
5. Нарушения работы иммунной системы:
- злокачественные опухоли;
- тяжелые хронические заболевания (диабет, цирроз, почечная недостаточность и др.).
- пожилой возраст;
- угнетенность организма в результате приема иммуносупрессантов.
В отдельных случаях вирусный артрит может развиться и в результате кишечных инфекций, аденовирусов, вируса гриппа, герпеса и других вирусных инфекций. Скорее всего, в таком случае имеет место слабость иммунной системы и предрасположенность организма к конкретному вирусному заболеванию.
Общее протекание и лечение вирусного артрита
Для лечения необходимо четко определить характер возбудителя для его элиминирования. Возникновение и протекание заболевания зависит не только от вида возбудителя, но и от разновидностей вируса одной и той группы. Также имеют значение дополнительные факторы, связанные с особенностями вируса и организма:
- Тропность к тканям суставов. Тропность – это избирательная способность выбирать среду проживания, благодаря которой некоторые вирусы поражают только костную ткань или нервную систему.
- Цитопатические эффекты. Под цитопатией понимается развитие под влиянием одного или нескольких вирусов дегенеративных изменений в тканях суставов.
- Фаза виремии. Как правило, артрит редко возникает при дорсальной (начальной) стадии вирусного развития, чаще это происходит на фазе активной репликации или спустя некоторое время после этого.
- Генетическая предрасположенность. Артрит протекает тяжелее, если у больного уже был иммунный опыт, например, при вторичном инфицировании после вакцинации. Также могут повлиять остаточные изменения в тканях суставов после травм, оперативного вмешательства и заболеваний.
При поражении суставов вокруг них наблюдается покраснение, чувствуется боль, возникают осложнения и ограничения при движении, суставы опухают. В зависимости от типа вируса симптомы могут сохраняться от 2-х недель до 12 месяцев и более. Нередко вирус проявляет стойкость и способствует развитию хронического артрита, в этом случае в тканях могут развиваться серьезные патологии. Вероятность перехода острого артрита в хронический достигает 20-50%.
Лечение вирусного артрита обычно происходит амбулаторно. Госпитализация необходима, если неясна причина и требуется уточнение диагноза, а также при тяжелом протекании артрита с систематическими проявлениями. Лечения направлено на 2 цели:
1. Эрадикация (уничтожение) возбудителя. В основе лечения – длительный прием антибактериальных препаратов. В зависимости от вируса, сначала принимают более слабые препараты, а если симптоматика сохраняется, задействуют более мощные средства.
2. Симптоматическое лечение. Целью является снятие симптомов вирусного артрита – воспаления и болей в суставах.
В начале лечения вирусного артрита благотворно влияет прикладывание холодных компрессов. Больным предписывается спокойный режим, но нет необходимости иммобилизации и фиксации пораженного сустава. Далее предписывается комплекс ЛФК по индивидуальному плану.
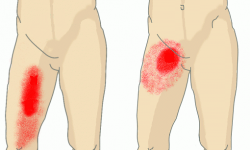
Какие суставы поражаются?
Поражение суставов проявляется неодинаково При некоторых вирусных артритах поражаются один или несколько (не более шести) суставов, другие могут поражать более широкие участки организма. Развитие вирусного артрита в специфических группах суставов могут диагностировать под особыми названиями. Например, при поражении крестцово-подвздошных суставов диагностируют сакроилеит.
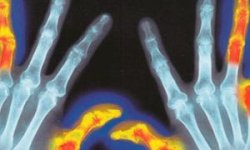
Симптомы вирусного артрита чаще замечаются в крупных составах нижних конечностей – колени, голеностопные, большие пальцы. Поражение может быть только с одной стороны или симметричным. Также могут поражаться только дорсальные и проксимальные суставы рук, на одном или на нескольких пальцах – строгая картина отсутствует и многое зависит от особенностей организма.
Комплекс дополнительных симптомов
Симптомы вирусного артрита могут проявляться одновременно с поражением других органов и тканей:
- Сухожилия. Поражаются в месте крепления к суставам. Поражение сухожильных сумок пальце на стопе или кисти может вызвать дактилит.
- Слизистые оболочки. Чаще всего – кратковременный или малосимптомный конъюнктивит. Также может развиваться увеит (слизистая и радужная оболочка глаз воспалены), уретрит (мочевая система), церцевит (шейка матки), эрозии в ротовой полости.
- Кожа. Ороговение кожи с образованием бляшек и папул на ладонях и подошвенных частях стоп. Как правило, такие образования не болезненны.
- Ногти. Шелушение, разрушение, окрашивание в желтый цвет. Чаще наблюдается на пальцах стоп.
Нередко присутствует совокупность поражения глаз (увеит, конъюнктивит), уретрит и поражение суставов. Такая триада называется «симптом Рейтера».
При хронических вирусных артритах поражаются и другие органы и системы организма – сердечнососудистая (миокардит, перикардит и др.), легкие (плеврит), почки (гломулонефрит), нервная (полинефрит) и т.д. Поэтому при выявлении симптомов вирусного артрита не стоит откладывать визит к врачу даже при отсутствии болевых ощущений.
Диагностирование вирусного артрита
Чтобы подобрать правильное лечение, вирусный артрит нужно четко идентифицировать. Для этого проводятся комплексные диагностические мероприятия.
- общий анализ крови (повышение СОЭ, лейкоцитоз, нормохромная анемия);
- общий анализ мочи (лейкоцитурия, микрогематурия, протеинурия и др.);
- тест на хламидии и антитела к ним;
- анализ кала (выявление шигелл и сальмонелл).
Также проводят анализы, чтобы выявить ВИЧ и подтвердить отсутствие ревматоидного фактора и антиядерных антител. Частота выявления разных возбудителей неравномерна. Нередко вирусный артрит протекает на фоне нескольких вирусных инфекций, поэтому выявление одного возбудителя не освобождает от дальнейших исследований.
Для вирусного артрита обычно нехарактерны грубые изменения в суставах и хрящах, они развиваются только при продолжительном присутствии инфекции. Тем не менее, ренгенологическое или магнитно-резонансное диагностирование пораженных участков обязательно, чтобы выявить нарушение целостности тканей. При значительном поражении суставов лечение вирусного артрита требует диагностирования синовиальной жидкости.
Дополнительно могут проводить исследование аортальных клапанов (эхокардиография), почек и других органов.
Профилактика вирусного артрита
Профилактические меры направлены на минимизирование попадания инфекций, которые способны вызвать вирусный артрит.
- Необходима тщательная гигиена (мытье рук, кипячение воды, соблюдения правил хранения продуктов и приготовления пищи и т.д.).
- Умеренное потребление с любых продуктов, влияющих на микрофлору ЖКТ. Слишком большое количество бактерий, вызывающих брожение, может угнетать микрофлору кишечника и вызвать дисбактериоз.
- Для профилактики хламидиоза и ВИЧ рекомендуется избегать случайных половых контактов, и обязательно использовать средства защиты.
- Во время сезонных пиков развития вирусных инфекций следует избегать больших скоплений людей.
- Во время путешествий людям с наличием положительного антигена HLA-B27 рекомендуется применять легкие антибиотики для профилактики. В сутки будет достаточно двухразового приема по 0,4 г норфлоксацина.
Герпес 5-го типа
Симптомы герпеса 5-го типа
Инкубационный период
- Источником возбудителя является человек.
- Вирус может находиться в любых биологических жидкостях. Обнаруживается в слюне у трети здоровых женщин, сперме, слюне, семенной жидкости, крови, спинно-мозговой жидкости, вагинальном секрете.
- У носителей вирус сохраняется длительное время в слюне и моче.
Вирус характеризуется множественными путями проникновения в организм:
- контактный механизм: при попадании вируса на поврежденную кожу, слизистые (например, при поцелуях);
- при половых контактах: если вирус содержится в цервикальном канале, сперме;
- также имеет место воздушно-капельный путь передачи, но вероятность заражения таким путем крайне низкая;
- при переливании крови, трансплантации органов. Цитомегаловирусная инфекция — одна из самых распространенных причин осложнений после пересадки органов (большинство реципиентов через три месяца после пересадки имеют признаки цитомегаловирусной инфекции).
Врач терапевт поможет при лечении заболевания
Диагностика
Лечение герпеса 5-го типа
Осложнения и последствия
Профилактика герпеса 5-го типа
- При планировании беременности необходимо сдать кровь на определение уровня антител к ЦМВ, чтобы выяснить, имела ли женщина контакт с этим вирусом, произошло ли инфицирование, и выработался ли у нее иммунитет к инфекции. Если определяются IgG, то можно не волноваться: ЦМВ не представляет опасности ни для течения беременности, ни для развития плода, поскольку опасно именно первичное инфицирование (заражение) ЦМВ-инфекцией во время беременности (на этом фоне определяется IgM). В случае, когда у женщины не определяются в крови антитела к ЦМВ (ни IgG, ни IgM), и он же не обнаруживается в цервикальном канале методом ПЦР, женщине рекомендуют быть осторожной и избегать мест с большим скоплением людей, детских учреждений и т.д., а также « берут» на вооружение, что у нее возможно первичное инфицирование ЦМВ.
Именно с этой целью перед планируемой беременностью сдают анализы на так называемые TORCH-инфекции (определение антител к токсоплазме, краснухе, ЦМВ и вирусу простого герпеса 1, 2 типа).
- Грудное вскармливание, при наличии ЦМВ у матери не запрещается, так как с грудным молоком ребенок получает антитела к возбудителю.
К мерам профилактики для других категорий можно отнести:
- исключение случайных половых связей, использование барьерных методов контрацепции (презервативы) при половых контактах;
- при выборе донора для человека, в крови которого отсутствуют антитела к ЦМВ, необходимо по возможности искать такого же донора. В противном случае возникает высокий риск развития осложнений после трансплантации органов и тканей. Если не существует возможности подобрать серонегативного (не имеющего в крови антител к ЦМВ) донора, реципиентам (лицам, которым осуществляется пересадка) назначают противовирусную терапию с целью профилактики осложнений;
- профилактика рецидивов направлена на поддержание собственных защитных сил организма путем закаливания, употребление настоев из различных трав. Среди укрепляющих иммунитет растений следует назвать календулу, калину, шиповник, зверобой, мелиссу;
- группам риска (реципиентам костного мозга, почек, печени, сердца) назначаются препараты иммуноглобулинов (препараты из донорской крови, содержащие IgG к различным инфекциям).
Дополнительно
- Рецидивы заболевания (в результате повторной активации вируса) развиваются на фоне снижения иммунитета (при переохлаждениях, на фоне инфекционных болезней, стрессов, хронических заболеваний, онкологии).
- Тяжелое течение цитомегаловирусной инфекции отмечено у больных с иммунодефицитными состояниями: онкологических больных, ожоговых больных, больных туберкулезом, ВИЧ-инфицированных; у таких категорий пациентов происходит тяжелое поражение внутренних органов, часто с летальным исходом.
- ЦМВ-инфекция не имеет характерных симптомов, поэтому заболевание часто проходит под другими диагнозами. Соответственно назначается неадекватная терапия, которая может быть опасна. Особенно опасны случаи нераспознанной цитомегалии во время беременности (на всех ее этапах).
- Выделяется два пика заболеваемости цитомегаловирусной инфекцией:
- вскоре после рождения (в течение первых двух лет жизни);
- в период наибольшей сексуальной активности (среди подростков и лиц молодого возраста).
Что делать при герпесе 5-го типа?
- Выбрать подходящего врача терапевт
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Герпес простой
Herpes simplex — герпес простой или пузырьковый лишай известен человечеству с античных времен, а название «герпес» имеет греческое происхождение – «ползти», «подкрадываться», что полностью соответствует клиническим проявлениям заболеваний, вызванных вирусом простого герпеса (ВПГ). Благодаря типичной клинической картине, диагностика простого герпеса является достаточно простой задачей. В сомнительных случаях проводят исследование отделяемого герпетических везикул. Лечение простого герпеса сводится к местному или системному назначению антигерпетических препаратов на основе ацикловира, при необходимости проводится иммуномодулирующая терапия.
Герпес простой
Herpes simplex — герпес простой или пузырьковый лишай известен человечеству с античных времен, а название «герпес» имеет греческое происхождение – «ползти», «подкрадываться», что полностью соответствует клиническим проявлениям заболеваний, вызванных вирусом простого герпеса (ВПГ). Заболевания, причиной которых является вирус простого герпеса, довольно распространенны, некоторые осложнения инфекции заканчиваются летальным исходом. Данные центра по контролю заболеваемости в США регистрируют около полумиллиона случаев герпетической инфекции в год, отсюда можно предположить, что носителями герпетической инфекции являются от 2 до 20 млн. американцев. В Англии рост заболеваемости герпетической инфекции гениталий превышает другие инфекции, передающиеся половым путем. В Скандинавских странах, простой герпес обнаруживают примерно у 8% женщин, обратившихся к венерологу. В нашей стране нет статистических данных о заболеваемости герпеса, но герпетическая инфекция распространена повсеместно, на это указывают данные частных обследований на носительство вируса простого герпеса.
Рецидив герпетической инфекции происходит в случае реактивации вируса, это возможно после переохлаждений, перегревания, при пониженном иммунитете, в частности герпетическая инфекция является специфическим осложнением при ВИЧ-инфекции. Высыпания, вызванные серотипом 1 вируса герпеса, обычно локализуются в носогубной области, так же вирус проявляется в виде кератоконъюктивита, а высыпания, вызванные ВПГ-2, локализуются в области гениталий. Но, учитывая особенности полового поведения, локализация высыпаний может быть прямо противоположной. Поэтому герпес требует проведения серологических исследований для установления серотипа.
Этиология и патогенез
Группа вирусов герпеса включает в себя 4 сходных по морфологии вируса: ВПГ (герпес простой), varicella-zoster – вирус-возбудитель опоясывающего лишая и ветряной оспы, вирус Эпштейна-Барра и цитомегаловирус; в 1962 году выявлено, что вирус простого герпеса имеет два серотипа – серотип 1 и серотип 2. Серологические исследования подтверждают, что к концу 18 месяца жизни, практически каждый человек контактировал с ВГП-1, входными воротами же как правило, являются дыхательные пути. После чего вирус проникает в клетки ганглия тройничного нерва, но в течение жизни может ни разу не вызвать клинических проявлений инфекции.
С ВПГ-2 первый контакт обычно наступает в пубертатном периоде при начале сексуальных отношений. При этом после внешних проявлений, которых может и не быть, вирус так же переходит в неактивную форму и в клетках сакрального ганглия способен сохраняться длительное время.
Простой герпес, особенно второго типа обладает онкогенными свойствами, что имеет большое значение, учитывая распространенность инфекции. Уровень заболеваемости герпетической инфекции примерно одинаков во всех возрастных группах и одинаково распространен вне зависимости от пола. Клинические проявления же зависят от локализации и размера очага поражения, а так же от общего состояния иммунной системы.
Проявления герпеса
Простой герпес чаще всего локализуется вокруг крыльев носа, уголков рта, красной каймы губ и в области гениталий, то есть вокруг естественных отверстий. В одном, реже в двух-трех местах на фоне ограниченной гиперемии появляются мелкие пузырьки; каждый очаг содержит от двух до десяти и более. Пузырьки расположены группой и наполнены прозрачным экссудатом, который через несколько дней мутнеет. В некоторых случаях единичные пузырьки сливаясь, образуют несколько многокамерных пузырей, которые имеют неровный фестончатый край и в диаметре достигают до 1,5 см.
При локализации процесса пузыри на участках кожи, не подверженных мацерации и трению, ссыхаются в желтовато-серую корку, которая самостоятельно отпадает через 5-7 дней. А на месте пузырька остается пигментированный участок, по истечению некоторого времени приобретающий нормальную окраску.
Вирус простого герпеса может вызывать герпетический стоматит, клиническими проявлениями которого являются поражения слизистой оболочки рта, губ, щек, десен и неба. Небольшие группы мелких пузырьков возникают на отекшей и гиперемированной слизистой оболочке. Пузырьки вскрываются в первые несколько часов, оставляя эрозии, которые из-за слияния имеют мелкофестончатые очертания. Через 2-4 дня эрозии покрываются нежной фиброзной пленкой, а затем эпителизируются. Герпетический стоматит, не осложненный другими инфекциями, протекает 6-14 дней, общее состояние пациента при этом удовлетворительное, но отмечается болезненность в полости рта и гиперсаливация.
У детей младшего и дошкольного возраста вирус герпеса чаще всего вызывает острый афтозный стоматит. Во время непродолжительного продромального периода отмечается общее недомогание, слабость, потеря аппетита и незначительное повышение температуры тела. Слизистая полости рта резко отечна и гиперемирована, а афтоидоподобные высыпания локализуются повсеместно. В отличие от простого стоматита высыпания имеют форму афт с участком некроза в центре и резко выраженным воспалительным ободком по периферии, диаметр единичных высыпаний до 1 см. По мере прогрессирования процесса афты сливаются и образуют обширные эрозивно-язвенные участки с неровными краями. Отмечается гиперсаливация, потеря аппетита, повышение температуры и резкая болезненность.
У некоторых пациентов возможны рецидивы герпетической инфекции в зависимости от сезонности или же без связи со временем года; при пониженном иммунитете рецидивы могут возникать несколько раз в месяц. Клинические проявления рецидивирующего герпеса зависят от локализации, общего состояния пациента, но не отличаются от проявлений герпеса простого.
Основой патогенеза рецидивирующего герпеса являются предрасполагающие факторы: переохлаждение или же перегрев организма, общие и простудные заболевания, ранее перенесенные инфекционные заболевания, а так же все заболевания, которые ослабляют клеточный иммунитет. У женщин наблюдается связь между периодами менструального цикла и обострениями рецидивирующей герпетической инфекцией.
Диагностика герпеса
Диагностика заболеваний, вызванная вирусом простого герпеса, не составляет труда и в типичных случаях клинические проявления позволяют поставить точный диагноз. Но при локализации в области гениталий, герпетические язвы могут иметь сходство с твердым шанкром. Эрозия, вызванная вирусом герпеса, имеет полицикличные очертания и наблюдается тенденция к слиянию мелкопузырьковых элементов, отсутствует специфичная для шанкра инфильтрация, на основе этого и происходит их дифференциация. Простой герпес, в отличие от сифилиса, протекает остро и в большинстве случаев носит рецидивирующий характер. В сомнительных случаях прибегают к лабораторной диагностике и тестируют отделяемое эрозии на наличие бледной трепонемы.
Герпес, локализирующийся на слизистой рта и протекающий по типу стоматита, следует дифференцировать от вульгарной пузырчатки и от многоформной экссудативной эритемы, которая имеет сезонное течение и рецидивирует весной и осенью. Диагностика герпетического стоматита основывается на клинических проявлениях. Для стоматита, вызванного вирусом простого герпеса, характерен отек и гиперемия слизистой рта, возникновение крупных пузырей, склонных к слиянию. Пузыри в течение нескольких часов вскрываются, а на их месте остаются эрозии с фестончатым краем, сверху прикрытые фиброзной пленкой. Если поражается красная кайма губ, то экссудат из серозного быстро переходит в кровянистый, высыпания же ссыхаются в единые кровянистые корочки. Отмечается потеря аппетита, гиперсаливация и болезненность при приеме пищи. Высыпания при пузырчатке обыкновенно располагаются единично на не склонной к отечности слизистой, эпителизации и образования фиброзной пленки так же не происходит, в мазках с эрозированной поверхности обнаруживают акантолитические клетки, а симптом Никольского положительный, чего при инфицировании вирусом герпеса не наблюдается.
Если требуется подтверждение диагноза на присутствие вируса герпеса, то в первые несколько дней от начала заболевания цитологические исследования наиболее информативны. Материал берется методом соскоба и окрашивается по Романовскому-Гимзе, после окрашивания четко видны гигантские многоядерные клетки с базофильной цитоплазмой. Ядра внутри клеток расположены скученно, образуя наслоения, и внешне напоминают единый конгломерат. Если произошло нечеткое окрашивание, то ядра могут не иметь четких очертаний, что не затрудняет подтверждение диагноза простой герпес. Дополнительно проводится ПЦР-исследование на вирус простого герпеса, реакция иммунофлуоресценции (РИФ) и исследование на противогерпетические антитела путем иммунно-ферментного анализа (ИФА).
Лечение герпеса
Лечение рецидивирующего герпеса заключается в иммунореабилитации пациентов, это помогает добиться снижения рецидивов или стойкой ремиссии. Герпес простой не терпит монотерапии, так как она является нецелесообразной, к ней прибегают только для лечения острой фазы заболевания. Если же использовать подобную терапию в качестве единственного метода лечения, то постоянный прием препаратов типа ацикловира и валацикловира, использование мазей напоминают замкнутый круг, из которого невозможно вырваться, а стрессовые ситуации лишь усугубляют состояние пациента.
Комплексное лечение инфекции, вызванной вирусом простого герпеса, в короткие сроки позволяет купировать процесс и привести к стойкой ремиссии. В начальной фазе рецидива назначается курс препаратов супрессоров, например ацикловир, валацикловир. Принятие этих препаратов в течение 5-7 дней резко снижает количество вирусов герпеса в организме. После этого назначаются имуннотерапевтические препараты, в виде курсов рекомбинантных альфаинтерферонов или/и иммуномодуляторов. Длительность курса зависит от тяжести инфекции и от состояния иммунной системы пациента. В тяжелых случаях альфа-интерферон принимают 10 дней и более. По истечению 1-2 месяца после купирования процесса целесообразным является применение герпетической вакцины, что позволяет добиться стойкой ремиссии.
Эффективность вакцинации зависит от состояния иммунитета, от назначенной схемы и от кратности введения препарата. Вакцину вводят внутрикожно с образованием специфической «апельсиновой корочки» на месте введения. Но отсутствие своевременной ревакцинации существенно снижает эффективность всего многомесячного курса лечения, поэтому следует проводить ревакцинацию против вируса простого герпеса, не нарушая сроков.
Самостоятельное применение герпетической инактивированной вакцины должно быть исключено, так как, несмотря на всю простоту, процедура требует определенных условий и знаний медицинского персонала, а инструкция по применению не содержит всей необходимой информации. Отрицательное мнение о вакцине основывается на том, что она несколько повышает возможность возникновения опухоли, но персистирующая инфекция, вызванная вирусом герпес простой, способна причинить более серьезный вред иммунной системе.
В состав вакцины входят инактивированные вирусы ВПГ-1 и ВПГ-2, которые, как и обычные серотипы простого герпеса могут трансформироваться, что по заключениям некоторых исследований способно индуцировать рак шейки матки в единичных случаях. Но вакцина и присутствующий в организме вирус имеют одинаковую способность индуцировать развитие онкологических процессов, а потому, пациентам, у которых обнаружен герпес, вакцинация не несет дополнительной опасности развития индуцированного рака. Для предотвращения образования опухолей надежным способом является применение профилактических специфических противораковых вакцин. Из физиотерапевтических методов в лечении простого герпеса применяют УФО-облучение, лазеротерапию, ОКУФ, инфракрасное облучение и др.
Статья написана по материалам сайтов: otnogi.ru, forums.rusmedserv.com, tvoyaybolit.ru, lookmedbook.ru, www.krasotaimedicina.ru.
»