Что такое радикулит: причины возникновения, симптомы, лечение, ЛФК
С внезапной болью в спине и слабостью мышц в конечностях сталкиваются многие люди, перешедшие пятидесятилетний рубеж. Такие симптомы характерны для патологии позвоночника — радикулита. В последнее время недуг «молодеет» из-за малоподвижного образа жизни, который ведут современные люди. Как считают специалисты, увеличение числа рабочих мест, связанных с сидячей работой, например, за компьютером, приводит к тому, что количество заболевших радикулитом растет, а возраст пациентов уменьшается. О том, что такое радикулит, как его распознать и лечить, вы узнаете из этой статьи.
Что это такое
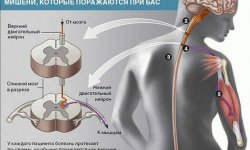
Радикулит, иначе называемый радикулопатией, представляет собой заболевание, при котором поражаются корешки спинномозговых нервов. В результате дегенеративно-дистрофических явлений в межпозвонковых дисках и тканях позвонков, травм или других патологий позвоночника, нервные окончания защемляются и воспаляются, вызывая у человека сильные боли в спине. Женщины страдают патологией реже чем мужчины.
Механизм развития
Радикулопатия обычно развивается в течение длительного времени на фоне других патологий органа. Чтобы понять механизм возникновения болезни, нужно знать строение позвоночного столба. В результате дегенеративных процессов, которые характерны для остеохондроза — болезни позвоночника, межпозвоночные диски постепенно разрушаются. Это, в свою очередь, приводит к образованию остеофитов — наростов на краях позвонков.
В результате такой патологии, остеофиты защемляют узлы и корешки спинного мозга, по которым проходят нервные окончания. Когда остеофиты контактируют с этими спинномозговыми элементами человек испытывает болезненные ощущения, потерю чувствительности и другие неприятные явления, свойственные недугу. Со временем корешки воспаляются, а обострение радикулита происходит чаще.
Описанный механизм развития радикулита относится к остеохондрозу, но помогает понять суть патологического процесса. Болезнь так же может возникать на фоне других патологий, при которых нервные окончания, идущие от спинного мозга, зажимаются.
Защемлению и воспалению спинномозговых корешков способствуют следующие нарушения в позвоночнике:
- межпозвоночная грыжа, при которой происходит смещение пульпозного ядра;
- врожденные аномалии развития позвоночного столба;
- остеохондроз, ведущий к разрушению межпозвоночных дисков;
- травмы позвоночника, при которых кости неправильно срастаются, либо возникают рубцы;
- доброкачественные и злокачественные опухоли;
- искривление позвоночника;
- инфекционные заболевания и гнойно-воспалительные процессы, приводящие к заболеванию позвоночника (остеомиелиту, абсцессу в области позвоночного столба и т. д.);
- болезни межпозвоночных суставов (болезнь Бехтерева, ревматизм и другие патологии);
- болезни сосудов, ведущие к нарушению питания корешков спинного мозга.
Среди факторов, провоцирующих развитие болезни, можно выделить малоподвижный образ жизни, ожирение, переохлаждение организма, поднятие тяжестей, гормональные изменения, гиповитаминоз, неправильное положение тела во сне, нарушение обмена веществ и потребление большого количества соли.
Содержание
- Симптомы радикулита и диагностика недуга
- Лечение радикулита: основные методы терапии
- Как лечить радикулит народными средствами и меры профилактики
- Что такое радикулит: симптомы и лечение в домашних условиях
- Причины возникновения радикулита
- Виды радикулита
- Симптомы радикулита
- Помощь при приступе радикулита и диагностика
- Лечение радикулита медикаментозное
- Лечения радикулита местно
- Для профилактики радикулита рекомендуют
- Лечение радикулита в домашних условиях народными средствами
- Поясничный радикулит
- Лечение поясничного радикулита
- Лечение пояснично-крестцового радикулита
- Подводим итоги
- Заболевание пояснично-крестцового отдела позвоночника — радикулит
- Общая информация
- Причины радикулита в пояснично-крестцовой части
- Диагностика заболевания
- Профилактика заболевания
Симптомы радикулита и диагностика недуга
Радикулит может проявляться по-разному. Это зависит от причины возникновения патологии и места локализации воспалительных процессов.
По течению недуга радикулопатия имеет следующие формы:
- Острую, для которой характерен такой симптом радикулита, спонтанная сильная боль. Причиной острой формы обычно становятся травмы или чрезмерная нагрузка на позвоночный столб.
- Хроническую, которая развивается у человека при наличии сопутствующих патологий позвоночника или если не лечить острую форму.
По месту локализации радикулит бывает:
- шейным;
- шейно-плечевым;
- шейно-грудным;
- грудным;
- поясничным;
- пояснично-крестцовым.
Симптомы радикулита, в зависимости от области поражения позвоночного столба.
- Область шеи. При шейной радикулопатии боли возникают в области шеи и затылка, у человека наблюдается головокружение, снижение зрения и слуха, нарушение координации. Боль наступает внезапно и усиливается при движениях головы. При шейно-плечевым радикулите, помимо вышеперечисленных симптомов радикулита, немеют руки, плечи и лопатки. Мышцы на руках могут в значительной мере утратить свою силу. Если диагностируется радикулит в шейно-грудном отделе, то боль присутствует в верхней части груди.
- Область груди. При грудном радикулите болезненные ощущения возникают в спине между ребрами и отдают в грудь. Человек ощущает покалывание в межреберье, мышечная сила спины ослабевает. Этот вид патологии встречается реже остальных.
- Область поясницы. При поясничной радикулопатии сильно болит нижняя часть спины, присутствует скованность в движениях, может возникать люмбаго (прострел). Пояснично-крестцовый радикулит иначе называют ишиасом, при котором острый болевой синдром возникает в ягодице, бедре, голени и пятке. У человека возникают затруднения с передвижением из-за боли и слабости мышц.
Симптомы радикулита могут носить ярко выраженный характер, либо проявляться слабее. Это зависит от причины по которой возникла патология и провоцирующего фактора, например, резкая нагрузка на спину.
Диагностика
Для постановки диагноза необходимо обратиться к врачу неврологу или ортопеду. Доктор записывает жалобы пациента, проводит осмотр, направляет больного на сдачу анализов мочи, крови и назначает ряд инструментальных исследований. Симптомы радикулита обычно сопровождаются нарушением движений и снижением чувствительности, это помогает врачу дифференцировать недуг от других патологий. Подобные нарушения возникают лишь с одной стороны, с которой зажат корешок.
Врач может направить больного на следующие исследования:
- рентгенографию;
- денситометрию;
- магнитно-резонансную томографию;
- ультразвуковое исследование забрюшинного пространства и органов малого таза;
- сцинтиграфию.
Лечение радикулита: основные методы терапии
После постановки диагноза врач выписывает пациенту медикаментозные препараты, направляет на физиотерапевтические процедуры и дает рекомендации. Дополнительно можно использовать народные методы лечения и нетрадиционную терапию, например, иглоукалывание. Лечение радикулита требует комплексного подхода, поэтому обязательно должно проходить под наблюдением врача.
Первая помощь
При возникновении острой боли, больному следует лечь на твердую поверхность, таким образом можно устранить мышечный спазм и уменьшить компрессию спинномозговых корешков. Сначала нужно прилечь на бок, а затем аккуратно перевернуться на спину.
Уменьшению боли могут способствовать холодные или теплые компрессы. Одному пациенту помогают первые, другому — вторые, поэтому метод подбирается индивидуально. Для устранения поясничной боли можно использовать поясничный бандаж, специальный корсет или просто перебинтовать туловище в области поражения позвоночника тугой эластичной повязкой.
Если в домашней аптечке есть обезболивающие препараты местного назначения (гели, мази), то их рекомендуется нанести на больное место. При острой боли высокой интенсивности рекомендуется пероральный прием или инъекция обезболивающего лекарства. После снятия острого приступа, больному следует обратиться в медицинское учреждение для постановки точного диагноза и назначения соответствующей терапии.
Лечение медикаментами
Лечение радикулита обязательно включает в себя медикаментозные средства в виде инъекций, таблеток, мазей, гелей, свечей, так как патология сопровождается болевым синдромом и воспалительным процессом.
В зависимости от причины, вида недуга и тяжести симптоматики, врач выписывает следующие лекарства:
- Обезболивающие средства. С целью купирования приступов боли можно делать обезболивающие уколы или принимать таблетки, например, анальгин. При интенсивных, стреляющих болях делается новокаиновая блокада.
- Спазмолитики. Устранению болевого синдрома так же способствуют спазмолитики (Баклофен, Тубокурарин, Дротоверин и т. д.). Они расслабляют мышц спины и снимают боль, вызванную мышечными спазмами.
- Противовоспалительные препараты. Эта группа медикаментов (НПВС) устраняет воспалительные явления в области защемления корешков спинного мозга. Среди известных лекарств — Диклофенак, Ибупрофен, Кеторол.
- Витамины группы В уменьшают неврологические расстройства и помогают восстановить нервную ткань.
- Антидепрессанты назначаются, если патология сопровождается нервными и психическими расстройствами. К ним относятся такие лекарства, как Тримипрамин, Азафен, Доксепин.
Мануальная терапия
В лечении радикулита применяется мануальная терапия — лечебный массаж, который улучшает состояние опорно-двигательного аппарата. При воздействии рук опытного специалиста снимаются мышечные спазмы, боли, нормализуется кровоснабжение, обмен веществ и питание тканей, устраняются воспалительные явления. Если массаж проведен грамотно, то межпозвоночные отверстия увеличиваются, смещенные позвонки вправляются, а нервные корешки освобождаются.
Лечебная физкультура позволяет восстановить двигательную активность позвоночного столба. Существуют различные комплексы упражнений, которые врач подбирает индивидуально, в соответствии с особенностями патологии. Лечение радикулита физкультурой — самый доступный и довольно эффективный метод, поэтому его рекомендуют всем пациентом, страдающим радикулопатией. Специальная гимнастика или занятия на тренажерах позволяют правильно распределить нагрузку на разные области позвоночника, а также увеличить эластичность и прочность мышечных тканей.
Физиотерапия
Лечение радикулита физиотерапевтическими методами направлено на купирование воспалительных процессов, улучшение трофики тканей, функций нервных каналов, снятие болевого синдрома. Пациенту могут предложить лечение лазером, УВЧ-волнами или электрофорез. Какая из процедур подойдет лучше, сможет определить только врач, исходя из клинической картины больного.
Оперативное лечение
В случае, когда консервативная терапия не дает положительного эффекта на протяжение трех, четырех месяцев, то проблема решается хирургическим путем. Обычно это происходит при наличии серьезного препятствия в лечении, когда остеофиты или диски позвоночника постоянно травмируют корешки спинного мозга. Пациенту делают ламинэктомию, при которой срезаются костные наросты, либо микродискэктомию, удаляющую межпозвоночные диски.
При своевременном выявлении и лечении радикулита всевозможными методами, то есть комплексно, больной может быстро и полностью выздороветь. При переходе болезни в хроническую форму (если недуг запустить), приступы могут возвращаться вновь. В случае серьезных изменений в позвоночнике, например, при развитии ишемии спинного мозга, нельзя однозначно сказать, что человек выздоровеет окончательно даже при длительном лечении.
Осложнения
Если радикулит не лечить, то это может привести к значительному снижению кровотока, питающего спинной мозг, и как следствие, развитию ишемии и инфаркта. При таких патологиях человек становится инвалидом.
Как лечить радикулит народными средствами и меры профилактики
Помимо основных методов лечения, можно воспользоваться рецептами народной медицины. Они должны применяться лишь в качестве дополнения к терапии, которую назначил врач. Как лечить радикулит такими методами можно узнать из книг, посвященных народному целительству, либо из публикаций на сайтах или форумах в сети интернет.
Народные лекари предлагают следующие методы лечения:
- Согревающие компрессы. Можно нагреть на сковороде соль, завернуть ее в ткань и приложить к больному месту. Наиболее простой способ — ношение пояса из шерсти собаки (при поясничном радикулите).
- Растирания. Для того чтобы улучшить кровоток к позвоночнику и устранить воспаление, больные области спины растирают яблочным или винным столовым уксусом, либо хвойным или розмариновым эфирными маслами.
- Настои и лечебные чаи. Устранить воспалительные процессы, успокоить нервную систему, снять боль помогут напитки приготовленные из лекарственных трав. С этой целью отлично подойдут вербена, донник, брусника, сок или листья березы. Можно использовать отдельные травы или лечебный сбор.
- Аппликации. Лекарственные растения можно прикладывать непосредственно к больной области спины. Для этого можно воспользоваться зверобоем, крапивой, ромашкой, лопухом и некоторыми другими растениями, обладающими противовоспалительными и болеутоляющими свойствами.
- Баня. Практически все предыдущие методы можно сочетать с банными процедурами. Баня многократно усиливает лечебное действие эфирных масел и трав.
Восточная медицина
О том, как лечить радикулит подскажет восточная медицина. Китайские целители лечат радикулит иглоукалыванием. Суть процедуры состоит в том, что в определенные точки устанавливаются специальные иглы. Под действием игл, нервные окончания посылают сигналы в определенные отделы мозга, который вырабатывает естественные обезболивающие химические соединения. Так же происходит стимуляция кровообращения в этих местах и устраняются мышечные спазмы.
Нетрадиционная медицина
Для сторонников методов нетрадиционной медицины будет интересно узнать о том, как лечить радикулит по рекомендации доктора медицинских наук Неумывайкина И.П. Он предлагает избавляться от болезней подвижных частей скелета (суставов, позвоночника) с помощью перекиси водорода. При этом ученый советует, как наружное применение медикамента, так и прием перекиси водорода во внутрь.
Профилактика
Чтобы не задаваться вопросами о том, как лечить радикулит, следует соблюдать меры профилактики недуга. Что нужно делать:
- вести активный образ жизни — много двигаться, делать зарядку или заниматься спортом (особенно хорошо на позвоночник влияет плавание);
- спать на ровной поверхности, на ортопедическом или полужестком матрасе;
- своевременно лечить болезни позвоночника, например, грыжу;
- не переедать, так как ожирение является провоцирующим фактором развития патологий позвоночника;
- следить за осанкой при сидячей работе;
- правильно питаться — исключить из рациона жирную, копченую пищу, продукты быстрого питания, ограничить потребление соли и добавить побольше продуктов, богатых витаминами группы В;
- избегать резких движений корпусом и неудобных поз.
Что такое радикулит: симптомы и лечение в домашних условиях
Радикулит — это заболевание нервной системы, возникающее из-за воспаления, повреждения или защемления корешков спинного мозга. Чаще всего радикулит — последствие распространенного остеохондроза.
Почти всегда радикулит приходит неожиданно. Казалось бы, все хорошо и вдруг, от одного неловкого движения, отказывается работать спина. Человек не может ни согнуться, ни разогнуться. Сильные боли пронзают все тело. Кто уже испытал такое, наверняка знает, что все признаки радикулита.
Что такое радикулит? Любое воспаление или повреждение нерва (корешка), который выходит из спинного мозга — называют радикулитом.
В настоящее время по данным статистики, эта болезнь поражает каждого восьмого пожилого жителя нашей планеты. Кроме того, по последним данным, все чаще от этого заболевания стало страдать молодое поколение. Все дело в том, что чаще других, радикулит поражает людей, которые много времени проводят сидя за компьютером и вообще, людей, которые в основном занимаются сидячей работой.
В зоне риска люди, профессия которых связана с нагрузкой на позвоночник, то есть грузчики, шахтеры. А также водители-дальнобойщики и люди, которые длительно сидят, работая в офисе.
Причины возникновения радикулита
До сих пор, нет единого мнения у медиков по поводу основной причины возникновения этой болезни. Но, две причины известны точно. Первая — это остеохондроз, сколиоз, а вторая — это старые травмы позвоночника или межпозвонковая грыжа. Также можно выделить, как причины — стеноз, артрит и различные опухоли.
Самая распространённая причина возникновения этого заболевания — грыжа межпозвонкового диска.
Вообще, спровоцировать приступы радикулита способно многое: поднятие тяжести, неловкое движение, сон в неудобном положении, инфекция, стресс, переохлаждение, тяжело переносимая беременность или нарушение обмена веществ.
Виды радикулита
Прежде всего, стоит отметить, что наличие боли в определенной области напрямую связана с местом повреждения позвоночника, и по этой области поражения и различают несколько видов радикулита:
1) Шейный;
2) Шейно-грудной;
3) Грудной;
4) Пояснично-крестцовый;
5) Копчиковый.
По другой классификации радикулит делят на:
Сильная боль в районе шеи и затылка. Любое движение головой только усиливает эту боль.
В этом случае боль ощущается в плечах, шее и руках. Боль усиливается при кашле, наклонах или поворотах головы.
Острая боль возникает в районе грудной клетки. Усиливается при движении, глубоком вдохе или поворотах.
Поясничный радикулит встречается чаще всего. Причина заболевания — воспаление корешков спинного мозга в поясничной области. Боли усиливаются при ходьбе, движении, наклонах. В общем, то, при этом возникает состояние, когда «нельзя ни стать, ни сесть».
Радикулит, не является самостоятельным заболеванием, а возникает как следствие дегенеративных или травматических изменений в позвоночном столбе.
Радикулит чаще может быть острым, проявляется внезапной болью, в следствии перенапряжения, неправильного или чрезмерного поднятия тяжестей, травм. Иногда обострения случаются на фоне стресса или после перенесенного другого заболевания, в том числе и инфекционного. Неблагоприятно сказываются гормональные сдвиги, нарушения обмена веществ.
Симптомы радикулита
- — Первые признаки радикулита начинаются с болевых ощущений, они могут быть разные, боль в шее, переходящая в руку, в груди, а также по позвоночному столбу, с иррадиацией от поясницы до ног.
- — Нарушение чувствительности, покалывающая боль в ногах.
- — Мышечная слабость.
- — Острая боль, когда человек чихает, кашляет.
- — Появление бледности лица и потливость при болевом приступе.
- — Характерны ночные ухудшения течения болезни.
Помощь при приступе радикулита и диагностика
Прежде всего, если вас настигла резкая боль, нужно прилечь на кровать и принять обезболивающие таблетки. Помимо этого, нужно заболевшую область натереть обезболивающей мазью и закутать шерстяным платком. Когда приступ пройдет, нужно обратиться к неврологу.
Именно этот врач должен поставить диагноз «острый радикулит»и назначить лечение. Скорей всего придется пройти рентгенологическое исследование позвоночника. А после установления причин заболевания, применять комплексное лечение.
Лечение радикулита медикаментозное
Как лечить радикулит?
- Лечить радикулит можно медикаментозно: для уменьшения боли, и снятия отека возле нервных корешков назначают анальгетики и нестероидные противовоспалительные средства.
Суть медикаментозного лечения радикулита заключается в купировании боли и снятии мышечных спазмов. Это лечение болезни имеет кратковременный эффект, поэтому для закрепления результатов, необходимо заниматься ЛФК и пройти курс массажа. В борьбе с этим заболеванием применяют миорелаксанты, снимающие спазмы мышц.
Купить Циклобензаприн, Миорикс, Флексерил или Метокарбамол, Мефенезин можно только по рецепту врача. Кроме этих препаратов, унять боль помогают и простые обезболивающие, типа: Парацетамола, Баралгина, Пенталгина, Панадола, Аспирина, Ибупрофена.
Помимо этого иногда при распространенном радикулите поясницы делают уколы, то бишь инъекции Кортизона в места сочленения позвонков, чтобы ускорить лечение.
- Применение физиотерапии — магниты, электрофорез, ультразвук, горячий парафин, грязи.
- Массаж.
- Иглоукалывание.
- На стадии выздоровления (ремиссии) — лечебная физкультура.
Лечебная физкультура ЛФК при радикулите
Для лечения радикулита в период приступа необходимо, обеспечить покой больному. Главным фактором на первых порах является постель человека, категорически не рекомендуются мягкие, прогибающиеся под весом варианты кроватей, нужен жесткий матрас, желательно специальный ортопедический.
Максимально избегать нагрузки на поврежденный отдел позвонка, при необходимости приобрести пояс от радикулита, фиксирующий корсет (носят его не весь день, а только во время нагрузок, в общей сложности, не более 3 часов в сутки).
Как мы уже упоминали, хорошо помогает физиотерапия, лечебный массаж, мануальная терапия, медикаменты, народные рецепты.
В редких случаях приходится прибегать даже к услугам хирурга.
В общем, лечить радикулит нужно комплексно. Главное помнить, что лечить хронические заболевания позвоночника сложно, но и ничего не делать тоже нельзя, потому что, болезнь будет прогрессировать и может закончиться полной неподвижностью позвоночника.
Лечения радикулита местно
В большинстве случаев используют разогревающие и противовоспалительные мази, такие как, Финалгон. Очень полезны обезболивающие мази от радикулита, в состав которых входят эфирные масла, пчелиный или змеиный яд, естественно часто советуются курсы пчелоужаливания, перцовые и подобные разогревающие пластыри.
Также для лечения назначают мочегонные средства, чтобы уменьшить отек нервного корешка. Положительно влияют различные растягивания позвонка. Если выпали межпозвонковые диски, то рекомендуется хирургическое вмешательство.
Для профилактики радикулита рекомендуют
- — Не переохлаждаться;
- — Не поднимать большие тяжести, если это необходимо, поднимать тяжелые предметы правильно, для подстраховки используя фиксирующий корсет для спины;
- — Держать спину по возможности прямо, сидеть, подкладывая под спину валик;
- — контролировать массу тела, избегать лишнего веса и придерживаться здорового питания;
- — висеть на турнике (спорный момент, для одних — это чуть ли не панацея от обострений, другие же твердят о вредности этого гимнастического упражнения);
- — регулярно делать упражнения их комплексов лечебной гимнастики, рекомендуются занятия плаванием.
Лечение радикулита в домашних условиях народными средствами
Рецептов лечения радикулита дома народными средствами очень много, поэтому приведем лишь некоторые из них.
Надо пойти в баню и хорошенько распарить поясницу. После чего лечь на живот и пусть кто-нибудь разотрет спину веником, а затем втирает черное хозяйственное мыло в поясницу, в течение 5 минут. После такой бани, надо сразу лечь в постель. Утром будете здоровым.
Нужно нагреть соль на сковороде и завернуть ее в чистую тряпицу. После чего приложить к больному месту — на поясницу или другую проблемную зону.
Трехлитровую банку заполнить черемшой и залить водкой или спиртом. Затем дать настоятся 30 дней в темном месте. Больное место хорошо растереть этой настойкой и укутать больного в одеяло.
- Также можно приготовить настойку из сабельника.
Для этого, нужно 40 грамм измельченного корня сабельника положить в 0,5 л банку и залить водкой. Дать настояться три недели в темном месте, после чего принимать за 30 минут перед едой по столовой ложке настойки.
- можно пить отвар чабреца в острый период;
- втирать в больные места пихтовое масло;
- принимать внутрь отвар земляники, смородины и ежевики;
- пить березовый сок;
- растираться настойкой индийского лука, настойкой плодов маклюры;
- прикладывать к больному месту листья лопуха.
Как видите рецептов много и поэтому нужно помнить, что для грамотного лечения радикулита нужно выполнять целый комплекс процедур.
Лечебная гимнастика, медикаменты, народные средства, иглоукалывание, массаж — только все в комплексе позволит надолго забыть о радикулите.
Поясничный радикулит
Радикулит (радикулопатия) – состояние организма, наблюдающееся вследствие сдавления спинномозговых корешков и проявляющееся болями и снижением чувствительности в области позвоночного столба, таза, конечностей. Термин «радикулит» применим для обозначения большинства симптомов, сопровождающих компрессию нервных волокон, расположенных в спинном мозге.
Наиболее распространенное проявление – пояснично-крестцовый радикулит, что обусловлено высокой частотой заболеваемости остеохондрозом нижнего сегмента позвоночника, а также наличием множества крупных и мелких иннервирующих участок корешков.
В свою очередь, уязвимость и подверженность грыжам межпозвоночного диска, расположенного между 4 и 5 поясничными позвонками, обуславливает высокую вероятность развития радикулопатии именно в этой зоне.
Эпидемиология
В связи с высокой частотой занятости «офисным» трудом в последние годы наблюдается тенденция к развитию радикулопатий в более молодом возрасте (до 30 лет).
Причины радикулита
Заболевания, вызывающие сдавление нервных корешков спинного мозга, приводящие к развитию радикулита:
- Остеохондроз позвоночного столба, а именно запущенные стадии его прогрессирования – протрузии и грыжи межпозвоночного диска. Выпячивание ядра диска способствует компрессии близлежащих нервных волокон, поэтому любая травма или резкое движение могут вызвать проявления радикулита.
- Стенозы позвоночного канала. Часто встречается в преклонном возрасте вследствие механического разрушения позвонков, а также разрастания костной ткани в направлении позвоночного канала.
- Спондилез. Дистрофические изменения в фиброзном кольце межпозвоночного диска приводят к разрастанию костных остеофитов, выходящих за пределы позвонков, нередко полностью окружающих межпозвоночный диск и фиксирующих несколько смежных позвонков.
- Синдром грушевидной мышцы. В результате травм или дегенеративных процессов в позвоночнике наблюдается спазм мышцы, окружающей седалищный нерв, в результате чего происходит его сдавление.
- Травмы позвоночника, приводящие к смещению позвонка и компрессии нервных стволов.
Проявления радикулита нередко возникают на фоне беременности (особенно, в 3 триместре), разрастания рубцовой ткани вследствие оперативных вмешательств в области поясницы, инфекционного поражения костной ткани (по причине развитии невритов), а также при возникновении опухолей позвоночного столба.
Симптомы и признаки заболевания
Нарушения функционирования спинномозговых корешков могут быть одно- и двусторонними.
Как правило, боль усиливается при движении, кашле, смене положения. Острый радикулит может сопровождаться повышением температуры, ознобом.
Симптомами поясничного радикулита также могут быть:
- трудности нахождения в положении стоя или сидя;
- прекращение боли при изменении положения тела;
- усиление болей в ночное время;
- ограничение подвижности спины;
- атрофия мышц бедра, голени, ягодиц;
- гипестезия (нарушение чувствительности) поясницы;
- сильное напряжение мышц спины;
- выраженный коленный рефлекс;
- иногда – выпадение волос на конечностях;
- вегетативные симптомы (бледность, потливость).
Важным диагностическим признаком поясничного радикулита является болезненность некоторых точек поясницы, подколенной впадины, пятки и центра стопы при пальпации.
Стадии развития радикулита
Стадийность течения радикулита обусловлена патологическими изменениями в организме, происходящими на фоне прогрессирования основного заболевания:
- Острая (неврологическая). При сдавлении нервных корешков боли и прочие симптомы нарастают, напряжение мышц и чувствительность поясничной зоны увеличиваются.
- Хроническая. Все чаще появляются длительные тупые или дергающие боли, снижается чувствительность поясницы и конечностей. К симптомам присоединяется атрофия мышц, а также болезненность при пальпации паравертебральных точек.
Диагностика
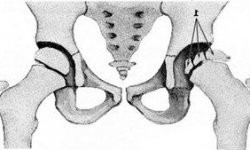
После сбора анамнеза и осмотра больного выполняются неврологические, мышечные и двигательные тесты. Для постановки диагноза в обязательном порядке проводится рентгенографическое исследование позвоночника и таза.
В большинстве случаев (до 90%) снимок подтверждает развитие остеохондроза или грыжи межпозвоночного диска.
Степень компрессии нервных корешков визуализируется на снимках, полученных при помощи МРТ или КТ. При подозрении на появление воспалительных процессов в нервных стволах в качестве осложнений вирусных заболеваний (невриты, миелиты) проводится пункция спинномозговой жидкости, а также общие клинические исследования.
Для дифференциальной диагностики с остеопорозом позвоночника выполняется денситометрия, а для исключения опухолевых процессов – УЗИ брюшной полости, малого таза, а также МРТ брюшины и забрюшинного пространства.
Последствия от радикулита
Основная неприятность, которой грозит появление хронического радикулита – сильные болевые ощущения, значительно снижающие работоспособность человека и его двигательную активность.
Серьезные последствия для здоровья представляют и заболевания, приводящие к развитию поясничного радикулита. В случае, если наряду с компрессией нервных корешков происходит сдавление кровеносных сосудов, при длительном отсутствии лечения может развиться инфаркт (ишемия) спинного мозга.
При присоединении инфекционных поражений спинномозговой оболочки наблюдаются невриты и миелиты. В конечном счете, любое из осложнений заболеваний позвоночного столба и прилегающей зоны способно привести к инвалидизации больного.
Лечение поясничного радикулита
Меры первой помощи человеку при остром приступе радикулита заключаются в следующем:
- Прием обезболивающего средства, местное нанесение мази или крема с НПВП.
- Массаж поясничной области.
- Фиксация поясницы в менее болезненном положении.
- Постельный режим, по возможности – на ортопедическом матрасе.
Тактика лечения радикулита определяется лечащим врачом (терапевтом, хирургом, вертебрологом) на основании диагностических данных и при установлении точной причины этого явления.
Основные направления терапии:
- Курсовой прием НПВП с целью облегчения болевого синдрома и снятия воспаления (мовалис, кеторолак, ибупрофен, ортофен, ксефокам). Лекарства назначаются в соответствии с индивидуальными особенностями течения заболевания и сопутствующих патологий (например, болезней органов ЖКТ).
- Миорелаксанты (мидокалм, орфенадрин). Устранение мышечного спазма эффективно облегчает состояние пациента.
- Инъекции, введение препаратов в область сильной боли при помощи электрофореза, блокады. Подобные методы терапии применяются при наличии сильных болей; чаще всего в роли обезболивающих средств выступают растворы новокаина, лидокаина, глюкокортикостероидов, витамина В12.
- Капельное внутривенное введение смеси из димедрола, эуфиллина, реланиума, или актовегин в монорежиме. Такой способ терапии вследствие ускорения микроциркуляции крови улучшает трофику тканей, имеет рассасывающее действие и снимает болевой синдром.
- Венотоники (эскузан, венорутон) для улучшения гемоциркуляции в пораженной зоне позвоночника.
- Витамины группы «В» в форме внутримышечных инъекций для ускорения регенерации поврежденных тканей.
- Наружное лечение: обезболивающие мази и кремы с НПВП, новокаином, анальгезирующие пластыри, разогревающие средства, кремы с пчелиным, змеиным ядом.
Огромную роль в лечении поясничного радикулита играет применение дополнительных физиотерапевтических и немедикаментозных методов лечения:
- Прогревание (УВЧ, сухое тепло), лечение микротоками, лазеротерапия.
- Мануальная терапия, массаж.
- Рефлексотерапия.
- Радоновые ванны, бальнеотерапия.
- После устранения болевого синдрома показаны ЛФК, гимнастика.
В некоторых случаях полностью избавиться от поясничного радикулита возможно только при радикальном лечении основного заболевания – оперативном вмешательстве .
Наиболее часто применяются микродискэктомия (при межпозвоночной грыже), поясничная ламинэктомия (при стенозах позвоночного канала), а также операции по высвобождению сдавленных нервных стволов.
Гимнастика и упражнения
При радикулите цель занятий – укрепление позвоночного столба, повышение тонуса мышц спины, а также снижение болей и общая стабилизация состояния больного.
В период обострения выполняется простейшая гимнастика в положении лежа или сидя. Не рекомендуется поднимать ноги, лучше мягко скользить подошвой по полу или кровати; нельзя забывать и про разминку голеностопного сустава, тазобедренных и коленных сочленений костей, поскольку при радикулите боли и атрофия мышц наблюдаются и в этих зонах. При появлении дискомфорта занятия прекращаются.
В период ремиссии амплитуда движений немного увеличивается, темп тренировки ускоряется. После выполнения упражнений на разминку поясницы можно надеть специальный корсет или бандаж.
Примером занятий могут стать следующие упражнения:
- Наклоны корпуса вправо-влево, при этом ноги стоят на ширине плеч, руки – на талии.
- Наклоны вперед-назад с задержкой в этом положении на 3-4 секунды.
- Повороты корпуса в правую и левую сторону.
- Те же упражнения в сочетании с глубокими вдохами и выдохами.
- Глубокие наклоны вперед, при этом пальцы рук тянутся к полу.
- Вращательные движения корпуса.
Лечение народными средствами
Применение народных методов при радикулите часто приветствуется даже приверженцами традиционной медицины, так как в большинстве случаев дает положительные результаты:
- При походе в баню можно использовать следующий способ снятия боли: хорошо распарить поясницу при помощи веника, а затем натирать больной участок тела хозяйственным мылом, при этом массируя кожу и мышцы. После окончания процедуры нужно вымыться и лечь в постель под одеяло.
- Разогревающую настойку можно купить в аптеке, но эффективнее приготовить самостоятельно: в темную посуду залить 1 флакон тройного одеколона, бросить 5 стручков острого перца и влить 1 пузырек йода. Через сутки средство готово к применению. Поясницу смазывают такой настойкой, используя ватный диск или кисть, а после укутывают тело теплой тканью.
- При радикулите полезным будет принимать противовоспалительные и улучшающие кровообращение ванны с тертым хреном, порошком горчицы, настоем шалфея и овсяной соломы, отварами корней дудника, лабазника.
Питание при поясничном радикулите
Особенно полезным будет включение в меню сырых овощей. Мясо и рыба также используются в приготовлении блюд в полной мере, но при этом выбираются постные сорта (курица, говядина). Цельные крупы – основа ежедневных завтраков; чтобы сделать каши вкуснее, рекомендуется потреблять их в сочетании с медом, фруктами, орехами. Бобовые злаки также благотворно воздействуют на состояние позвоночника, поэтому должны присутствовать в меню не менее 1 раза в неделю. Необходимо помнить и о молочных продуктах – источниках кальция, которые должны быть на столе как минимум 4 раза в неделю.
Профилактика
Основной способ профилактики – предотвращение высоких нагрузок на позвоночник, укрепление мышечного корсета, а также формирование правильной осанки.
Для достижения этих целей необходимо:
- вести активный образ жизни;
- заниматься правильно организованными спортивными упражнениями;
- избегать травм позвоночника;
- спать на ортопедических матрасах и подушках;
- практиковать физкультминутки во время длительной сидячей работы;
- профилактические занятия лечебной гимнастикой;
- рациональное питание;
- отказ от вредных привычек.
Лечение пояснично-крестцового радикулита
Старый забытый бабушкин метод ЛЕЧЕНИЯ СУСТАВОВ.
Нужно всего лишь применять.
«Счастливцев», которые не понаслышке знают о радикулите — в мире насчитывается многие сотни миллионов. Существует подробнейшее описание всевозможных болей и ощущений, которые вызывает дискогенный пояснично крестцовый радикулит на различных стадиях обострения. Само название болезни довольно точно её характеризует. Дискогенный — это заболевание, вызванное выпадением межпозвоночного диска. Пояснично крестцовый — это указание места позвоночной области, где он возникает. Радикулит — это поражение нервных корешков спинного мозга.
Главный симптом этого недуга — появление боли, которая может иметь множество разновидностей. Вызывается она патологией межпозвоночного диска, которая приводит к сдавливанию близко расположенных нервных волокон и сосудов. Как правило, болевой синдром проявляется внезапно. Он может быть острым, стреляющим, жгучим, колющим. Он может вызвать жжение, «мурашки», онемение поражённой области или других мест. Интенсивность, продолжительность и периодичность боли прямо связаны с ходом воспалительного процесса в поражённом корешке. Боль, которую вызывает пояснично крестцовый радикулит, иногда может быть настолько жестокой, что больной не сможет даже пошевелиться.
Остеохондроз — вот самая распространённая причина образования пояснично-крестцового радикулита. При нём костная структура позвонков нарушается. Результатом может быть образование протрузий, а затем и грыжи. Выпячивание диска приводит к повышению давления на нервные корешки, которые находятся поблизости. Это может привести к тому, что разовьётся пояснично крестцовая радикулопатия как самая тяжёлая форма болевого синдрома. Боль при ней носит особо интенсивный, стойкий, зачастую опоясывающий характер, а подвижность всего тела резко ограничивается.
Специалисты знают, что связь, между расположением грыжи и поражённым корешком, бывает очень сложной. Она зависит не только от размеров грыжи, но и от направления её выпячивания. В большинстве случаях она бывает направлена в сторону корешкового канала. Но только в некоторых случаях происходит одновременное сдавливание двух и более корешков. Именно тогда диагностируется пояснично крестцовая радикулопатия. Её симптомы несколько отличаются от симптомов радикулита, поэтому лечиться она сложнее, дольше, затратнее.
Хотя боль в обоих случаях появляется неожиданно, как результат резкого неосторожного движения, падения или подъёма тяжести, при радикулопатии она носит нарастающий характер. Диапазон велик: тупая ноющая пояснично крестцовая радикулопатия может постепенно усиливаться и начинать блуждать по организму. Это может случиться при натуживании, ходьбе, наклонах, подъёме тяжестей. Даже после вставания из глубокого кресла, чиханья, кашля происходит повышение давления на яремные вены, которое приводит к резкому усилению стреляющего болевого синдрома.
У пожилых людей пояснично крестцовая радикулопатия может быть следствием сдавливания корешка в межпозвонковом отверстии разрастающимися остеофитами, а также гипертрофией связок, суставных фасеток и другими причинами. Гораздо реже к ней приводят опухоли, инфекционные болезни, гормональные изменения в организме. В зоне риска также находятся люди, занимающиеся тяжёлым физическим трудом, курильщики, неврастеники.
Больные, перенёсшие пояснично крестцовый радикулит и лечащие его за счёт выполнения ЛФК, при неосторожности могут испытать муки радикулопатии.
Очень важно начать лечить радикулит на ранних стадиях, пока он не перерос в хроническую форму. Мало того, что любое неосторожное движение, переохлаждение спины, подъём ведра с водой или даже скандал в семье или на работе могут спровоцировать приступ радикулита, дальнейшее его прогрессирование может привести к инвалидности. На практике многие терпят кратковременную боль. И лишь когда к ней добавляются ощущения жжения, онемения, а сам болевой синдром становится острее, продолжительнее, мучительнее — только тогда они обращаются к врачам за помощью.
Для облегчения страданий больного врачи сначала назначат лечение пояснично крестцового радикулита консервативными методами. В первую очередь — это ношение эластичного или жёсткого корсета и соблюдение постельного режима. Для купирования симптомов радикулопатии применяется противовоспалительная терапия с использованием нестероидных препаратов в виде пластырей, кремов, инъекций, таблеток или мазей. Для борьбы с мышечным спазмом в пояснице применяются миорелаксанты. Для восстановления правильных анатомических соотношений между поражёнными позвонками назначаются массаж, мануальная терапия (в том числе вытяжение). Для тренировки поддерживающего мышечного корсета рекомендуется выполнять комплекс ЛФК. Для преодоления стрессов нужно: обратиться за помощью к психологу и начать принимать антидепрессанты.
Он назначается только на первоначальных формах развития радикулита. При острых болях он категорически запрещён. Лечебный массаж может быть общим (для всего тела) и локальным (только для больного места). При радикулите врач чаще всего назначает массаж не только поясницы, но и всей спины. Эффективно лечить именно причину возникновения радикулита массаж, совместно с ЛФК, может с помощью усиления кровообращения в поражённых областях позвоночника и укрепления мышечных тканей спины. Массаж способен восстановить у человека правильный двигательный механизм в поясничной области.
На первых занятиях массаж, также как и ЛФК, нужно делать в щадящем режиме, который исключает применение резких сильных надавливаний. Со временем нажим становится сильнее, а продолжительность сеанса постепенно увеличивается с 10 до 40 минут. Лечебный массаж состоит из поглаживаний, растираний, разминания и вибраций. Главное условие в применении движений — массаж должен быть выполнен в направлении движений потоков жидкости в организме. Дипломированные массажисты знают обо всех тонкостях, поэтому лечить будут грамотно, умело, результативно. Желательно, чтобы процедура массажа предшествовала или завершала ЛФК.
Народная медицина
Если появились симптомы пояснично крестцового радикулита нужно немедленно приступить к лечению. В домашних условиях можно воспользоваться народными средствами. Вот несколько особо популярных рецептов, которые на практике доказали свою способность реально помочь больному.
Разогревающие растирания и мази:
- На крупной тёрке натереть чёрную редьку, завернуть в чистую холщовую тряпку и положить на больное место поясницы. Сверху постелить пергаментную бумагу и утеплить шерстяной тканью (шарфом, шалью, пледом).
- Хорошими народными средствами считаются смеси красного жгучего перца с различными компонентами. К примеру, такой: мелко нашинковать два стручка красного перца «Огонёк», смешать с 300 мл нашатырного спирта и полученной смесью натереть нижнюю часть больной спины.
- Или такой: настоять 2 небольших стручка порезанного перца на стакане водки или подобном же количестве медицинского спирта. Выдержать две недели, процедить и растирать больную поясницу.
Свежую или сухую лечебную траву чабрец наложить в герметичную посуду и залить водкой в пропорции 1:3. Укупорить и дать настояться 24 часа. Процедить и готовой смесью растирать больную поясницу на ночь, затем утеплить её шалью или пледом.
Хорошего эффекта при лечении радикулита можно добиться такими народными средствами, как мёд, хмель, глина, поваренная соль, хрен, свежие древесные опилки и другими подручными материалами.
Лечебные ванны (курс 10–14 купаний)
Принимать перед сном. Добавлять в тёплую воду настой измельчённых молодых сосновых побегов. Рецепт следующий: высыпать приготовленную заготовку сосны в большую кастрюлю с кипящей водой. Прокипятить на медленном огне 10 минут под крышкой и настоять 4 часа. После обтирания, втереть в больную поясницу пихтовое масло.
Подводим итоги
Если консервативные методы лечения не дадут нужных результатов, может потребоваться хирургическое вмешательство. Во время операции врачи удалят межпозвоночную грыжу, остеофиты и восстановят первоначальные зазоры в телах позвонков.
Заболевание пояснично-крестцового отдела позвоночника — радикулит
По данным статистики каждый 8-ой житель всего населения планеты подвержен такому заболеванию, как радикулит. Такие показатели очень высокие, ведь из года в год к числу пораженных людей этим заболеванием присоединяется молодое поколение возрастом до 35 лет.
Радикулит – это заболевание, которое имеет название «корешок» — именно так переводится это слово с латыни. Такое название оправдано тем, что при появлении радикулита и происходит в спинномозговых нервах поражение корешков.
Общая информация
Пояснично-крестцовый радикулит – это один из видов радикулита, который наиболее распространен из-за большой нагрузки на этот отдел позвоночника.
Основной причиной возникновения заболевания считается изменения дегенеративного характера позвоночника, а именно в хрящевых дисках. Также остеохондроз может послужить развитию радикулита в пояснично-крестцовой зоне.
Вследствие таких факторов происходит между позвонками уменьшение расстояния, а это ведет к ущемлению нервных волокон или дископатии.
Радикулит пояснично-крестцовый сопровождает ощущение боли с иррадиацией в конечности, так же больной ощущает ряд других симптомов. Знать симптоматику, как и причины болезни просто необходимо для того, чтобы правильно установить, как вылечить радикулит.
Причины радикулита в пояснично-крестцовой части
Радикулит в пояснично-крестцовом отделе не считается заболеванием самостоятельного характера. Пучки нервных волокон, выходя из спинного мозга, направлены к конечностям и внутренним органам. Предпосылкой для ущемления корешков считаются фораминальные каналы узкой формы, именно через них проходят нервные волокна.
Основная же причина заболевания — это остеохондроз. Когда развивается болезнь в этой части позвоночника, то костная структура позвонка нарушается, а межпозвоночный диск выпячивается или происходит грыжа межпозвоночного диска.
Факторы, которые провоцируют развитие пояснично-крестцового радикулита:
- переохлаждение;
- артрит;
- изменения дистрофического и дегенеративного характера;
- травмы позвоночника различного характера;
- опухоли периферической НС;
- воспаление мягких тканей, расположенных рядом с позвоночником;
- возрастная потеря эластичности хрящевых дисков;
- гиподинамия;
- аутоиммунные процессы;
- спондилолистез;
- заболевания внутренних органов;
- остеофиты (костные разрастания);
- наследственность;
- регулярная динамическая и статическая нагрузка на позвоночный столб.
Если радикулит поражает пояснично-крестцовый отдел позвоночника, то он считается полиэтиологическим заболеванием. Любые резкие движения, физическое перенапряжение в поясничном отделе, переохлаждение, интоксикация или простудные заболевания могут спровоцировать обострение радикулита.
Основным симптомом, который указывает на то, что пояснично-крестцовый отдел поражен радикулитом считается сильная боль в пояснице, которая иррадиирует на бедро, вернее на его заднюю часть. В 80% боль возникает изначально в пояснице, только потом отдает в заднюю часть ноги.
Одновременная боль и в ноге и в пояснице случается на начальной стадии достаточно редко, также как и только боль в ноге. В зависимости от степени поражения зависит и характер болевых ощущений.
При воспалении или ущемлении пятого корешка поясничного отдела больной может жаловаться на острую стреляющую боль в районе ягодицы, передней поверхности голени, наружно-боковой поверхности бедра, внутренней стороны стопы иногда до большого пальца. Часто случается проявление парестезии — нарушение чувствительности кожи.
Если поражен первый крестцовый корешок, тогда болевые ощущения идут по ягодице, наружной и задней поверхности бедра, затем по голени и к стопе с наружной и подошвенной стороны к мизинцу. Можно наблюдать исчезновение или просто понижение рефлекса ахиллова сухожилия.
При осмотре больного с подозрением на пояснично-крестцовый радикулит, симптомы имеют следующее выражение:
- симптом Бехтерева: пациент должен сесть из лежачего положения на спине, при этом происходит сгибание больной ноги на рефлекторном уровне;
симптом Ласега: пациент лежит на спине, а его ногу со стороны поражения поднимают в выпрямленном положении. при этом болевой синдром резко усиливается в области поясницы, задней части бедра и ягодичной области;
симптом Дежерина: при чихании, кашле, либо натуживании пациент чувствует усиление болевого синдрома в пояснице;
симптом Нери: если пациент резко наклоняет голову вперед, то происходит в пояснице, а также в ноге усиление боли;
Диагностика заболевания
Для того, чтобы диагностика, а в результате и лечение пояснично-крестцового радикулита было успешным, следует обратиться к квалифицированному, компетентному врачу, который проведет дифференциальный анализ со схожими заболеваниями по своей симптоматике.
Кроме этого опытный специалист будет учитывать все заболевания, которые может иметь больной. Сбор анамнеза — это самый первый этап диагностики пояснично-крестцового радикулита. Даже на самом начальном этапе обследования уже можно предположить, что привело к развитию радикулита пояснично-крестцового отдела позвоночника.
Только после тщательного осмотра врач назначает дополнительные методы диагностики заболевания. Среди них могут быть:
- лабораторные (анализ мочи и общий анализ крови);
методы с помощью которых можно визуализировать болезнь (рентген-снимки, КТ, МРТ);
Лечение должно проходить в таких условиях, чтобы пациент был по максимуму защищен. В первую очередь больному следует предоставить покой.
Необходимо так же обратить внимание на кровать больного радикулитом – она должна быть жесткой, лучше всего спать на специальном ортопедическом матраце. Желательно не только ограничить нагрузку на поясничную часть позвоночника, но и свести к минимуму движения поврежденной части.
Возможно ношение корсетов, но не более 3 часов в день. Кроме этого лечение радикулита медикаментозно практически всегда является обязательным.
Медикаментозное лечение
Количество и время применения лекарственных препаратов определяется зависимо от стадии болезни. Медикаментозное лечение применяют для местной и системной терапии.
Местное лечение – это применение мазей на пораженный участок, а системная терапия подразумевает прием лекарств внутрь или уколы. Первичная цель приема лекарственных средств – снятие болевого синдрома.
Системное лечение в свой состав включает следующие средства от радикулита:
- антидепрессанты;
- миорелаксанты;
- редко наркотические анальгетики;
- препараты нестероидного типа;
- седативные и снотворные средства.
Когда у пациента радикулит пояснично-крестцовый, лечение уколами достаточно часто назначается врачами. В виде инъекций могут быть назначены:
противовоспалительные препараты нестероидного типа;
адгезиолизис (витамины группы В, препараты для анестезии, гормоны кортикостероидные – инъекции в эпидуральное пространство);
Лечение без медикаментов
После того, как острый болевой синдром купирован, позволяется выполнять вытяжение позвоночника. Такую процедуру можно выполнять только при опытном специалисте и лишь в стационаре.
Эффективными в лечении будут и ЛФК (лечебная физкультура), и массаж пораженного участка. Любой комплекс ЛФК должен создаваться индивидуально для каждого пациента.
Упражнения при радикулите и массаж помогают не только устранить боль, но и купировать спазмы мышц. Особенное внимание уделяется мануальной терапии, так как она имеет очень положительный эффект на процесс лечения заболевания под названием радикулит поясничный.
Симптомы и лечение сильно взаимосвязаны, так как много процедур можно делать лишь в соответствии с определенной симптоматикой. Только следует учесть, что перед тем, как применять мануальную терапию на практике, необходимо пройти обследования рентгеном и проконсультироваться у невролога.
Если у больного есть большая грыжа межпозвонкового диска, то такой метод лечение строго противопоказан. Такой запрет объясняется тем, что может произойти отрыв грыжи.
В этом видео можно увидеть оздоровление и восстановление функций в пояснично-крестцовом отделе позвоночника
Профилактика заболевания
Для того чтобы избежать осложнений, а еще лучше появления самого заболевания, лучше предпринять профилактические меры. Профилактика пояснично-крестцового радикулита включает в себя:
- избегание продолжительного нахождения в положении наклона;
ограничение чрезмерных физических нагрузок, в случае надобности поднять тяжесть – лучше одеть корсет;
развитие мышц (регулярные упражнения, плавание, йога);
избегание переохлаждений поясничной части;
Статья написана по материалам сайтов: med88.ru, alter-zdrav.ru, sustavok.ru, dlyaspiny.ru, moyaspina.com.
»