Интрамедуллярный остеосинтез бедренной кости и голени
Оперативное вмешательство, призванное соединить костные отломки при переломе с использованием металлических пластин, называют остеосинтезом.
Содержание
- Показания к назначению
- Классификация и виды фиксаторов
- Особенности операций на разных костях
- Противопоказания
- Как проходит операция
- Осложнения
- Реабилитация
- Стоимость операции
- Закрытый блокируемый интрамедуллярный остеосинтез бедренной кости
- 3 вида интрамедуллярного остеосинтеза бедренной кости. Эффективность и осложнения
- Суть метода
- Особенности проведения
- Пластины для процедуры
- Проведение манипуляций
- Осложнения
- Реабилитация
- Остеосинтез с применением высокотехнологичных современных методов лечения
Показания к назначению
Существует два вида показаний для остеосинтеза бедренной кости:
- Повреждения, которые из-за сложного анатомического строения не могут образовать костную мозоль без хирургического вмешательства (перелом шейки бедра, лучевой кости, локтевой и голеностопный суставы).
- Травмы со значительным смещением костных элементов с угрозой повреждения крупных сосудов и началом кровотечения.
- Переломы, долгое время не срастающиеся после консервативного лечения.
- Срочные операции, требующие сокращения времени на восстановление (спортсмены, люди на военной службе).
- Повторное смещение отломков кости.
- Ложные суставы.
- Коррекция плоской стопы.
- Вальгусная деформация.
Классификация и виды фиксаторов
Остеосинтез бедренной кости может быть первичным (в течение 24 часов) и отсроченным. Операции, сделанные в первые сутки после травмы, являются наиболее эффективными.
Пластины для лечения переломов делают из разных материалов, но чаще используют титановые. Плюсом этого сплава является пленка, которая образуется при контакте с воздухом. Такой металл не взаимодействует с тканями организма, и его можно ставить на несколько лет.
Внутрикостные фиксаторы могут иметь разную форму и бывают полыми, монолитными, прямоугольными.
Для металлоостеосинтеза применяют трехлопастной гвоздь Дуброва из титанового сплава.
Штифты с блокирующими винтами наиболее распространены и предотвращают ротацию костных фрагментов.
Есть несколько способов установки фиксатора в локализацию перелома:
Наружный остеосинтез
Репозиция отломков с установкой на травмированную конечность аппарата Илизарова. Методика позволяет обойтись без дополнительного разреза места перелома и эффективно скрепляет кость спицами. Послеоперационный период не требует наложения гипсовой повязки и дает человеку передвигаться с нагрузкой на больную ногу.
Погружной остеосинтез
Операция, при которой фиксатор ставится непосредственно на перелом. Подбор пластин происходит после оценки клинических особенностей травмы. В сложных случаях возможно совмещение нескольких видов операций.
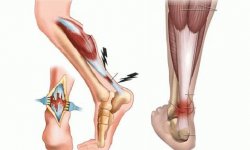
Интрамедуллярный остеосинтез
Бывает двух видов:
- Открытый. Место травмирования обнажается, после чего проводится операция по составлению отломков, а в костномозговой канал вводится стержень. Операция не требует применения сложной аппаратуры и проводится без специальной подготовки, но существенно возрастает риск занесения бактерий в рану.
- Техника закрытого интрамедуллярного остеосинтеза выполняется под контролем рентгенологического аппарата. После составления фрагментов делается небольшой разрез вдали от места перелома, и с использованием проводника производят введение в костный канал металлического штифта. После процедуры разрез ушивают и бинтуют конечность.
Экстрамедуллярный остеосинтез
Методика эффективна при оскольчатых, винтообразных, поперечных, косых переломах разной сложности и локации. Для оперативного вмешательства используют фиксаторы разных размеров и формы, которые крепятся к кости с помощью винтов. Современные устройства могут быть оснащены механизмом сближения. В периоде реабилитации для лучшего закрепления отломков накладывают гипс.
При винтообразных переломах остеосинтез проводится с использованием колец, лент или проволоки из стали. Но чаще вследствие ненадежности метода его используют как дополнительную терапию.
Чрескостный остеосинтез
Репозиция частей кости выполняется с помощью винтов, болтов, спиц, которые проводятся в поперечном направлении или под углом без повреждения мягких тканей.
Отдельный вид чрескостной методики — костный шов. В стенках отломков делают каналы и через них протягивают нити, которые затягиваются и связываются. Способ используется при переломах локтевого или коленного суставов.
Особенности операций на разных костях
Остеосинтез выполняют не при каждом переломе. В основном хирургическое вмешательство проводят при травмированиях трубчатых костей или суставных сочленений.
Остеосинтез бедренной кости
Перелом бедра чаще случается у пожилых людей или в молодом возрасте при неудачном падении, дорожном происшествии или насильственном скручивании конечности. Цель хирургического вмешательства – снизить срок реабилитационного периода, потому бедренную кость фиксируют с помощью интрамедуллярного остеосинтеза.
При переломе шейки бедра дополнительно назначают эндопротезирование тазобедренного сустава. В случаях травмы диафиза вид операции подбирается индивидуально. Могут использовать накостный и внутрикостный методы.
Остеосинтез голени
Переломы голеностопа могут быть многооскольчатыми и сложно поддаются консервативному лечению. Для фиксации костных фрагментов голени чаще используют процедуру интрамедуллярного остеосинтеза с рассверливанием костного канала. Это обеспечивает плотное фиксирование элементов кости и снижает риск возникновения ложных суставов.
Остеосинтез большеберцовой кости без сверления минимизирует дополнительные травмирования, что необходимо при больших повреждениях или во время болевого шока.
При неосложненных переломах берцовой кости применяют накостную методику и ставят аппарат Илизарова, с которым пациент ходит достаточно длительное время.
Противопоказания
- Тяжелые травмы с открытым переломом.
- Коматозное или шоковое состояние пациента.
- Инфекционные процессы в месте травмы.
- Крайняя стадия остеопороза.
- Болезни нервной системы, хронический алкоголизм.
- Нарушение сердечной деятельности.
- Артроз 3-4 стадии, артриты в остром периоде.
- Заболевания крови.
- Невозможность установки фиксаторов.
- Детский возраст.
- Тяжелые хронические недуги (туберкулез, эпилепсия).
Как проходит операция
Перед вмешательством врач назначает диагностику для выявления показаний и противопоказаний. Необходимо сдать анализы крови, мочи, сделать рентгенографию перелома в нескольких проекциях, иногда требуется результат МРТ.
Процедура остеосинтеза проводится в условиях стационара под общим или местным наркозом. Чаще выбор обезболивающих препаратов зависит от характера травмы и общего состояния человека.
Послеоперационный уход требует правильного положения поврежденной конечности и дезинфекции раны для избежания инфицирования.
Осложнения
Чаще вмешательство проводится хорошо, и осложнения проявляются редко.
Возможные последствия операции:
- эмболия;
- травмы кровеносных сосудов и нервов;
- артрит, синовит;
- нагноение раны, некроз;
- остеомиелит;
- тугоподвижность, контрактура суставов.
Реабилитация
Мероприятия по восстановлению включают в себя:
- Лечебную гимнастику, которую начинают выполнять через несколько дней после вмешательства.
В первые несколько недель назначаются общеукрепляющие занятия. В этот период пациенту помогают ходить с использованием трости или костылей. Больной должен следовать назначениям врача и правильно дозировать нагрузку на больную конечность.
Можно пассивно расслаблять и напрягать мышцы, пытаться сгибать и разгибать колено, шевелить ступней и кончиками пальцев.
- Физиопроцедуры – электрофорез, магнит, ультразвук, УВЧ, грязелечение. Терапия начинается на третий день после оперативного вмешательства. Процедуры помогают справиться с отеками, болью, предупреждают развитие инфекционных процессов, ускоряют восстановление и регенерацию кости.
- Массаж для устранения застоев кровообращения, улучшения трофики тканей. Первые дни массируют здоровую ногу, постепенно переключаясь на пострадавшую конечность.
В стационарных условиях больной получает обезболивающие, противовоспалительные препараты, витамины, диетическое питание.
В амбулаторном периоде реабилитация может продолжаться до года. Наблюдающий врач разрабатывает индивидуальный план занятий для профилактики контрактур и атрофии мышц.
Профессиональная реабилитация помогает восстановить трудоспособность человека и помогает вернуться к привычным занятиям, отвлекая от болезненных ощущений.
Сроки удаления конструкции варьируются от 8 до 10 месяцев после первой операции: за это время кость срастается. К тому же, после длительного ношения пластин они могут покрыться надкостницей.
Стоимость операции
Цена хирургического вмешательства зависит от сложности и характера травмы, а также от применения фиксирующей конструкции, медикаментозных препаратов и региона проведения операции.
Стоимость остеосинтеза ключицы варьируется от 80 тыс. до 100 тыс. Процедура на голеностопе может стоить до 200 тыс.
Также при удалении металлоконструкции проводится повторное вмешательство, средняя цена которого от 6 до 30 тыс. рублей.
Бесплатные операции проводятся в порядке очереди после выписки направления на обследование и прохождение медицинской комиссии.
Операция остеосинтеза – достаточно серьезная процедура, однако ношение конструкции не приносит неприятных ощущений и дает возможность нагружать ногу. При выборе врача и мед. учреждения необходимо удостовериться в его квалификации и опыте.
Закрытый блокируемый интрамедуллярный остеосинтез бедренной кости
Блокируемый интрамедуллярный штифт для остеосинтеза бедренной кости без рассверливания, предложен AO/ASIF (UFN) (рис. 2-12). Штифты изготовлены из титанового сплава и имеют диаметр 9, 10, 11 и 12 мм и длину от 300 до 480 мм с прибавлением по 2 мм. Штифт имеет изгиб, соответствующий среднему анатомо-физиологическому изгибу бедренной кости, радиус которого составляет 1500 мм.
Рис. 2-12. Блокируемый штифт для остеосинтеза бедра (UFN).
Штифты цельнометаллические с тупым дистальным концом (вводятся без направителя). Проксимальный конец имеет внутреннюю резьбу для присоединения инструмента во время введения и удаления штифта. Для блокирования в штифте имеются отверстия: 2 в проксимальном и 2 в дистальном конце. Все отверстия ориентированы во фронтальной плоскости и имеют диаметр 5,1 мм. Края отверстий имеют коническую форму, что облегчает их поиск во время операции. Одно из отверстий в проксимальном конце имеет форму прорези длиной 20 мм и при введенном в него блокирующем винте (при отсутствии второго блокирующего винта) допускает смещение по длине до 8 мм. Такое динамическое блокирование позволяет, сохраняя ротационную стабильность, создать осевое сжатие (компрессию) при нагрузке на конечность, что способствует сращению перелома. Статическое блокирование с обоих концов штифта исключает возможность ротационных смещений и смещений по длине. Однако полная осевая нагрузка до возникновения полноценной костной мозоли опасна из за деформации или перелома блокирующих винтов. Этого можно избежать путем «динамизации» штифта — удаления со временем проксимальных или дистальных блокирующих винтов.
Как для проксимального, так и для дистального блокирования применяются самонарезающие винты наружным диаметром резьбы 4,9 мм и внутренним диаметром резьбы 4,3 мм (рис. 2-13). После рассверливания в кости отверстия сверлом диаметром 4 мм вводят блокирующий винт. Этим обеспечивается адекватная статическая и динамическая прочность. Винты выпускаются из того же сплава титана, что и штифт, с шагом длины 2 мм.
Рис. 2-13. Блокирующий винт.
Для введения блокируемого бедренного штифта используют следующие инструменты. Для вскрытия костномозгового канала используют шило или трубчатое (полое) сверло в сочетании с центрирующей спицей и защитной втулкой (рис 2-14).
Штифт и направляющее устройство соединяют между собой сочленяющим блоком. Угол между осью штифта и направляющим устройством — сочленяющим блоком — равен 20°. Такая конструкция позволяет максимально щадить мягкие ткани и снижает силу напряжения, действующую на шейку бедренной кости во время операции (рис. 2-15). После первоначального ручного введения дистального конца штифта для дальнейшего его продвижения использовали либо обычный молоток из нержавеющей стали, либо скользящий.
Направляющее приспособление (рис. 2-16) содержит приставку с направляющими отверстиями для статического и динамического блокирования проксимальных винтов. Приставка соединяется с направляющим устройством при помощи сочленяющего блока; причем направляющие и блокирующие отверстия в проксимальном конце штифта становятся соосными.
После остеосинтеза и снятия направляющего устройства на его место ввинчивали защитный колпачок. Такое закупоривание предотвращает врастание тканей во внутреннюю резьбу проксимального конца штифта, облегчая последующее его удаление после срастания перелома. В наборе имеется 3 вида конечных колпачков различной длины (0, 10, 20 мм), для того чтобы при необходимости удлинять проксимальный конец штифта. Перемещение колпачков осуществляли с помощью головки, которая имеет внутреннюю и наружную форму шестигранника.
Положение больного на ортопедическом столе может быть как на спине, так и на боку. Каждое положение имеет свои преимущества и недостатки. При тяжелых, многооскольчатых переломах остеосинтез в положении на спине позволяет легче определять длину и ротационное несоответствие поврежденной конечности, а также лучше рентгенологически визуализировать проксимальный отдел бедра. Кроме того, при таком положении больного облегчается введение дистальных блокирующих винтов.
Рис. 2-14. Шило и полое сверло для вскрытия костно-мозгового канала.
Рис. 2-15. Штифт и направляющее устройство, соединенные между собой сочленяющим блоком.
Рис. 2-16. Направляющее приспособление.
Главным недостатком положения больного на спине является затрудненный доступ к месту перфорации кости — грушевидной ямке вертельной области.Это особенно актуально для тучных больных с хорошо развитой мускулатурой. В этих случаях нога должна быть максимально приведена во избежание защемления шила или штифта костями таза. Положение больного на боку позволяет легко достичь грушевидной ямки. Однако укладка больного длится дольше. Кроме того, при оскольчатых переломах в средней и нижней трети диафиза влияние силы тяжести (гравитации) часто приводит к вальгусной деформации в месте перелома. Также технически затруднено дистальное блокирование.
В подавляющем большинстве сочетанных травм мы использовали укладку больного на спине (рис. 2-17). Это обусловлено наличием сопутствующих повреждений, при которых поворачивание больного на бок может привести к смещению переломов костей таза, позвоночника и вызвать отягощение общего состояния тяжелопострадавшего. Положение больного на спине также наиболее удобно для анестезиолога.
Рис. 2-17. Положение больного на спине при закрытом блокирующем остеосинтезе.
Для облегчения доступа к большому вертелу приводили поврежденную конечность, а туловище отклоняли в противоположную сторону. Перед разрезом производили закрытую репозицию отломков, применяя тракцию за скобу и ротацию конечности через стоподержатель. Предоперационное вправление основных отломков желательно.
Такое вправление практически гарантировало удачный исход операции. Делали разрез кожных покровов по линии диафиза бедренной кости на 5-10 см проксимальнее верхушки большого вертела длиной около 2-5 см. Разводили большую ягодичную мышцу по ходу ее волокон. Определяли интервал между прикреплениями сухожилия грушевидной мышцы и задней частью сухожилия средней ягодичноймышцы к большому вертелу. Независимо от положения больного на ортопедическом столе точкой введения имплантата должна быть грушевидная ямка, совпадающая с осью костномозгового канала (рис. 2-18). Отсюда под контролем ЭОП вводили шило в костномозговой канал бедренной кости. Эта точка находится на самом медиальном краю верхушки большого вертела и сзади от центральной оси шейки бедра, в области грушевидной ямки. Вместо шила для вскрытия костномозгового канала чаще использовали центрирующую спицу диаметром 3,2 мм (рис 2-19). После контроля ЭОП правильного расположения направляющей спицы по ней канюлированным (полым) сверлом диаметром 13 мм при помощи дрели вскрывали костномозговой канал. Затем удаляли оба инструмента и вводили штифт.
Рис. 2-18. Точка введения направляющей спицы (грушевидная ямка). A-anterior, P-posterior.
Рис. 2-19. Введение направляющей спицы.
Далее соединяли штифт с направляющим устройством при помощи сочленяющего блока и руками продвигали его к месту перелома. Под контролем ЭОП в двух проекциях уточняли правильное сопоставление отломков, после чего штифт продвигали за линию перелома (рис. 2-20), ощущая его соприкосновение со стенками костномозгового канала дистального отломка. Дальнейшее продвижение штифта не представляет затруднений.
Рис. 2-20. Введение штифта в дистальный отломок под контролем ЭОПа.
Иногда кончик штифта, упираясь в склерозированный конечный участок эпифиза, проталкивает дистальный фрагмент по длине. Это приводит к диастазу между отломками, поэтому целесообразнее вначале выполнить дистальное блокирование. Мы применяли метод «свободной руки». Далее, используя скользящий молоток, штифт вместе с фиксированным отломком смещали проксимально, устраняя диастаз между основными отломками. Только после этого производили проксимальное блокирование гвоздя.
Дистальное блокирование невозможно без контроля ЭОП. Механические направляющие приспособления, соединенные с проксимальным концом штифта, не позволяют точно локализовать дистальные отверстия для блокирования из-за деформации штифта при его введении. Для проксимального участка штифта скручивающая деформация незначительна, поэтому удается легко произвести блокирование по направителю без контроля ЭОП.
Существуют различные методы введения дистальных блокирующих винтов. Мы рекомендуем метод «свободной руки», который более доступен и не требует дополнительных специальных инструментов.
С-образную дугу ЭОП располагали таким образом, чтобы отверстия для блокирования штифта выглядели на мониторе в виде полных кругов по их оси. Сверло вводили через разрез кожи на уровне блокирующих отверстий до кости. Дрель под визуальным контролем передвигали до тех пор, пока конец сверла не оказывался точно в центре отверстия для блокирования (рис. 2-21). Затем острие сверла прижимали к поверхности кости и придавали дрели перпендикулярное к ее оси положение. Просверливали кость, проводя сверло через оба кортикальных слоя и отверстие в штифте. Затем определяли длину образовавшегося канала с помощью измерителя и вводили в него соответствующий винт. Аналогичным методом вводили второй винт.
Проксимальное блокирование. Для введения блокирующих винтов в проксимальный конец штифта (см. рис.2-26) использовали направляющее приспособление (приставку), соединенное с направляющим блоком. Блокирование осуществляли без рентгенологического контроля. В направляющее отверстие вставляли защитную втулку с внутренним диаметром 8 мм с троакаром и делали соответствующий им разрез, через который продвигали втулку с троакаром до контакта с кортикальным слоем кости. Затем удаляли металлический троакар и вводили втулку сверла с внутренним диаметром 4,5 мм.
Рис. 2-21. Дистальное блокирование методом «свободной руки».
Просверливали отверстие сверлом диаметром 4—4,5 мм. После удаления 4,5 мм втулки сверла определяли длину блокирующего винта при помощи измерителя глубины, добавляя как минимум 2 мм. Вводили выбранный винт через 8-миллиметровую защитную втулку. Повторяли манипуляцию для второго блокирующего винта.
Операцию завершали ввинчиванием предохранительного колпачка в проксимальный конец (в месте крепления направляющего устройства) штифта и зашиванием операционной раны.
Необходимо остановиться на некоторых технических особенностях. Закрытый блокируемый остеосинтез бедра у пострадавших с сочетанной травмой производили в подавляющем большинстве случаев в положении больного на спине на ортопедическом столе. Для облегчения вскрытия костномозгового канала и введения штифта необходимо максимально приводить оперируемую ногу. Репозиция перелома бедра наиболее трудная при простых переломах (тип А), наиболее простая при сложных (тип С) переломах. Для облегчения заведения U FN в костномозговой канал дистального отломка необходимо создавать максимальную тракцию на ортопедическом столе. При этом оперирующий хирург манипулирует проксимальным отломком с помощью направляющего устройства для введения UFN, а ассистент — дистальным отломком. После того как UFN заведен в дистальный отломок на 3—4 см, необходимо исправить угловые смещения костных отломков путем отведения или приведения конечности и мануального давления на область дистального отломка. В 2 случаях мы встретились с ситуацией, когда в костномозговой канал дистального отломка внедрился небольшой костный фрагмент, препятствующий заведению гвоздя, что потребовало открытой репозиции перелома. При сложных переломах в 7 случаях UFN был заведен в костномозговой канал, выполнено дистальное и проксимальное блокирование гвоздя, проксимальный и дистальный отломки заняли правильное положение, а большие промежуточные костные фрагменты оказались развернутыми и стояли с большим смещением. В этих случаях отмечали замедленную консолидацию перелома, как это показано на рис. 2-22. Но лучше открыть область перелома и устранить большое смещение этих костных фрагментов, дополнительно фиксировав их винтами.
После проведения дистального блокирования при простых и оскольчатых переломах (типы А и В) обязательным считаем создать компрессию костных отломков. Для этого отпускали тракцию, созданную ортопедическим столом и легкими ударами молотка в проксимальном направлении подтягивали дистальный отломок.
Рис. 2-22. Замедленная консолидация оскольчатого перелома бедра (тип С2) при неудовлетворительной закрытой репозиции.
После компрессии костных отломков выполняли проксимальное блокирование, которое в случае оскольчатых и сложных переломов (типы В и С) всегда было статическим, т.е. вводили 2 проксимальных винта. При простых переломах (тип А) выполняли динамическое блокирование, вводили один проксимальный винт в овальное отверстие.
Закрытый блокируемый интрамедуллярный остеосинтез большеберцовой кости
Операцию производили в положении больного на ортопедическом столе на спине при согнутой в коленном суставе под углом 90° поврежденной конечности (рис. 2-23). Для этого опору стола располагали по задней поверхности нижней трети бедра. Ранее наложенное скелетное вытяжение за пяточную кость, сохраняли, а скобу крепили на месте стоподержателя. Техника закрытого блокируемого остеосинтеза большеберцовой кости показана на рис. 2-24. Производили продольный разрез кожи от нижнего полюса надколенника до бугристости большеберцовой кости. Продольно рассекали собственную связку надколенника по ее середине. Точка введения лежит на продолжении длинной оси костномозгового канала, т.е. несколько медиальнее и на 1— 2 см проксимальнее центра бугристости большеберцовой кости. Поэтому мы чаще использовали альтернативный доступ, т.е. разрез длиной 1— 2 см производили по внутренней поверхности собственной связки надколенника.
Рис. 2-23. Положение больного на операционном столе при закрытом остеосинтезе большеберцовой кости штифтом UTN.
Рис. 2-24. Блокируемый остеосинтез перелома большеберцовой кости штифтом UTN. а — место введения штифта; б — вскрытие костно-мозгового канала; в — проксимальное блокирование.
Кортикальный слой вскрывали при помощи шила. Штифт и направляющее устройство соединяли между собой при помощи винта—стяжки. Для введения штифта последний располагали под углом 160—165° к продольной оси голени и легко, руками или скользящим молотком вводили его в костномозговой канал. Далее, соскальзывая по задней стенке, продвигали его в дистальном направлении. Под контролем ЭОП производили репозицию и введение штифта в дистальный отломок.
Дистальное блокирование (рис. 2-25) производили с использованием ЭОП методом «свободной руки», как было описано при операции на бедре. Дистальные блокирующие винты, как правило, вводили с медиальной стороны. После устранения диастаза между отломками путем выбивания штифта с фиксированным дистальным отломком в обратном направлении переходили к проксимальному блокированию. Проксимальное блокирование, так же, как и при остеосинтезе бедренной кости, проводили, используя направляющее приспособление, которое одновременно служило рукояткой для введения. Длину винта определяли обычным способом, используя измеритель глубины.
У пострадавших с тяжелой сочетанной травмой ОДА не всегда можно использовать стандартную укладку на ортопедическом столе для выполнения операции блокирующего остеосинтеза. Поэтому для предварительной репозиции и фиксации отломков перед введением блокирующего штифта мы использовали большой дистрактор. В этих случаях после обработки операционного поля в верхней и нижней трети сегмента конечности вводили 2 винта Шанца, к которым крепили большой дистрактор. Затем под контролем ЭОП с помощью большого дистрактора производили закрытую репозицию отломков.
Таким образом, применение большого дистрактора дает возможность производить закрытый остеосинтез в удобном положении для больного и оперирующего хирурга без использования специального ортопедического стола.
Рис. 2-25. Дистальное блокирование штифта UTN.
Другим ключевым моментом операции закрытого блокирующего остеосинтеза является блокирование гвоздя в костномозговом канале. Если проксимальное блокирование осуществляется по направителю и не представляет сложностей, то существующие методы дистального блокирования выполняют с использованием ЭОП. Для дистального блокирования используют рентгенопрозрачные насадки на дрель с прицельным устройством или применяют метод «свободной руки». Недостатком этих методов является дополнительная лучевая нагрузка на оперирующего хирурга и персонал операционной. При отсутствии ЭОП выполнение операции закрытого блокирующего остеосинтеза вообще невозможно. Существующий же направитель АО/ ASIF для дистального блокирования имеет сложную конструкцию, и на его установку затрачивается много времени. Мы разработали направитель для дистального блокирования гвоздей без рассверливания костномозгового канала (рис. 2-26), который позволяет выполнить дистальное блокирование без использования ЭОП. Поэтому при достаточном хирургическом опыте можно выполнить закрытый блокирующий остеосинтез большеберцовой кости вообще без использования ЭОП, а лишь с рентгенологическим контролем положения костных отломков и фиксатора с помощью передвижного рентгеновского аппарата. Мы выполнили 25 таких остеосинтезов в экстренном порядке без использования ортопедического стола и ЭОП, таким образом значительно снизив лучевую нагрузку на персонал операционной.
Направитель для дистального блокирования работает следующим образом. По описанной выше методике в костномозговой канал большеберцовой кости вводили интрамедуллярный блокирующий гвоздь без рассверливания костномозгового канала. К рукоятке направите ля для проксимального блокирования гвоздя посредством установочного средства крепили дистальный направитель, который имеет вид удлиненной штанги с изгибом в сагиттальной плоскости, повторяющий изгиб интрамедуллярного гвоздя.
Рис. 2-26. Направитель для дистального блокирования штифта UTN.
На проксимальном конце удлиненной штанги имеются овальные отверстия, через которые удлиненная штанга крепится к рукоятке направителя для проксимального блокирования, при этом имеется возможность отклонить ось удлиненной штанги кпереди от оси гвоздя, т.е. в направлении, куда отклоняется гвоздь при введении в костномозговой канал кости. На дистальном конце удлиненной штанги имеются отверстия в виде втулок, соответствующие различным типоразмерам гвоздей.
Поворачивая удлиненную съемную штангу вокруг поперечной оси прижимного элемента, устанавливали штангу вдоль большеберцовой кости так, чтобы боковые края штанги и кости были параллельны, после чего это положение закрепляли прижимным элементом.
Благодаря тому что удлиненная съемная штанга устанавливается параллельно интрамедуллярному гвоздю и повторяет его изгиб в сагиттальной плоскости, блокировочные отверстия гвоздя располагаются напротив отверстий, выполненных в виде втулок на конце удлиненной штанги. Возможное отклонение от их соосности устраняется при дальнейшей работе с кондуктором (направителем сверла). Сверление осуществляли через рабочий канал кондуктора сверлом диаметром 4 мм. При этом формировали отверстие в ближайшем кортикальном слое кости. После этого кондуктор снимали, а сверло диаметром 3,2 мм вводили через просверленное отверстие и, основываясь на тактильных ощущениях, производили сверло через блокировочное отверстие гвоздя и сверлили второй кортикальный слой кости. После этого в сформированный канал вводили самонарезающийся блокирующий винт диаметром 3,9 мм, у которого головка изготовлена в виде конуса.
Это необходимо для плотной посадки винта в ближайшем кортикальном слое кости. Аналогично первому устанавливали второй блокирующий винт. Положение блокирующих винтов контролировали с помощью переносного рентгеновского аппарата.
К числу малотравматичных методов относятся также остеосинтез аппаратами Илизарова, спицами и канюлированными винтами. Остеосинтез аппаратами Илизарова хорошо освоен большинством отечественных травматологов, и нет необходимости еще раз напоминать им технику этого метода. Фиксация аппаратами Илизарова прекрасно подходит для лечения переломов голени, предплечья, голеностопного сустава, однако остеосинтез переломов бедра, таза, плеча не столь эффективен, технически сложен и достаточно длителен. В этих случаях предпочтительнее остеосинтез стержневыми аппаратами, которые просты и быстро накладываются. Поскольку стержни располагаются в одной, реже двух плоскостях, их проводят через безопасную зону (например, с наружной стороны бедра). Аппарат Илизарова на бедре требует специальной укладки больного. Предлагаемые «упрощенные» схемы аппаратов Илизарова из 2—3 колец не обеспечивают стабильности в зоне перелома, особенно при больших разрушениях кости.
Остеосинтез спицами типа Киршнера наиболее часто мы применяем для трансартикулярной фиксации нестабильных вывихов и подвывихов локтевого, лучезапястного и голеностопного суставов, суставов костей стопы, вывихов и подвывихов пальцев кисти и стопы. Метод очень прост и при закрытых повреждениях может быть выполнен прямо в реанимационном зале. Остеосинтез тонкими спицами хорошо себя зарекомендовал при открытых переломах пястных, плюсневых костей и переломах фаланг пальцев кисти и стопы. Остеосинтез канюлированными винтами мы производили у пожилых больных с политравмой для остеосинтеза медиальных переломов шейки бедра. Это было достаточно редкое вмешательство. Канюлированные винты мы также использовали для закрытого остеосинтеза переломов таранной кости.
В.А. Соколов
Множественные и сочетанные травмы
3 вида интрамедуллярного остеосинтеза бедренной кости. Эффективность и осложнения
Навигация по статье:
Остеосинтезом называют операцию по соединению кости после перелома с последующей фиксацией осколков до полного сращения.
Процедура может быть внутренней или внешней. В первом случае имплантаты устанавливаются внутри организма. Второй метод предусматривает использование дистракционно-компрессионных аппаратов для наружной фиксации.
Суть метода
Остеосинтез шейки бедра и бедренной кости необходим для восстановления подвижности пациента. Метод помогает ускорить сращивание если это невозможно или не происходит при консервативной терапии.
Когда наблюдаются большие осколки, необходим наружный метод крепления. При его выполнении шину располагают на поверхности бедра и трехлопастный шуруп, под определенным углом направления, скрепляет кость и обломки. Несмотря на повышенную травматичность пациент после периода реабилитации практически всегда восстанавливает двигательную способность в полной мере.
Если травма менее существенная возможны иные методы вмешательства. Так при внутреннем блокирующем остеосинтезе пластины накладывают поверх кости бедра или в межкостное пространство, что помогает зафиксировать обломки в нужном положении и предотвратить их смещение. При такой манипуляции человек возвращается к привычной жизни очень быстро.
Остеосинтез костей и шейки бедра может быть первичным или вторичным. Это зависит от того, через какой промежуток времени после травмы проводится операция. Наиболее эффективны вмешательства в течении первых суток. В некоторых случаях требуется отсрочить процедуру, например, если образовался ложный сустав, пациент в коме или кости срослись неправильно.
Фиксация может быть внутренней и наружной. В зависимости от этого выделяют еще ряд понятий по методу установки фиксаторов:
- Наружный чрескостно компрессионно-дистракционный, фрагменты скрепляются без обнажения зоны перелома.
- Погружной, производится открытие зоны фиксации сустава. Бывает:
- Внутрикостный (интрамедуллярный остеосинтез бедренной кости), обломки закрепляются винтами.
- Накостный, гвоздь поставляется сквозь отверстие, открытое над главным вертелом.
- Чрескостный погружной, когда введение винта или шурупа усилено наклонно-поперечными направляющими отверстиями.
- Ультразвуковой, в этом случае колебания вырабатывают соединительный конгломерат.
- Комбинированный остеосинтез, если применяется наружное и внутреннее фиксирование одновременно.
Закрытый блокируемый интрамедуллярный тип подразумевает применение специальных штифтов с отверстиями на концах, через которые проходят винты. Последние соединяют кость и осколки. Через несколько дней после этой операции больному уже можно давать нагрузку на конечность.
Накостный вид помогает зафиксировать пластину путем наложения ее на кость. Через отверстия в протезе его соединяют винтами с костью. Если велика вероятность повреждения пластины путем перегиба, то применяют специальные угловые конструкции или модели с полиаксиальной стабильностью.
При компрессионном методе с использование аппаратов внешней фиксации конструкция приводит к сдавливанию отломков раневой поверхностью. Винты и спицы вводят перпендикулярно к оси костномозгового канала дистального отломка. Могут применяться пластины, контакторы.
Остеосинтез быстрый способ лечения перелома без гипса
Особенности проведения
После перелома диафиза осколки обычно смещены по длине кости, часто повреждена икроножная мышца. Когда травма произошла в дистальном и проксимальном отделе, то продолжительность отломков невелика и опасность ниже.
Операция проводится под общим наркозом. Рентгенологический контроль в этом случае очень важен. Особое положение больного на ортопедическом столе позволяет сделать разрез в зоне большого вертела. При закрытом переломе диафиза достаточно забить гвоздь Кюнчера. При иных модификациях травмы может применяться передненаружный или задненаружный метод.
Перелом шейки бедра консервативно не лечится и перед процедурой в течении 3-7 дней обязательно производится скелетное вытяжение на специальной оборудованной кровати. Далее введение штифта в дистальный отломок производится параллельно поверхности шейки вплоть до головки кости под общим наркозом.
Повреждения бедра обычно свойственно пожилым людям. В молодом возрасте это происходит при ДТП, неудачном падении. Интрамедуллярный остеосинтез применяемый для восстановления целостности бедренной кости отличается введением фиксатора в мозговую часть кости. Практикуется при поперечных переломах.
Показания к остеосинтезу бедренной кости могут быть абсолютными и относительными. К первой группе относят:
- Переломы, не сросшиеся после применения консервативного лечения.
- Травмы, когда смещение элементов может угрожать пережатием крупных сосудов или интерпозицией мягких тканей.
- Повреждения, когда из-за анатомического строения костная мозоль самостоятельно не образуется, например, перелом шейки бедра.
К категории относительных определяют:
- Повторные смещения обломков.
- Вальгусную деформацию.
- Ложные суставы.
- Срочные операции, когда времени на восстановление очень мало.
Остеосинтез при переломе малой и большой берцовой кости, шейки бедра может осуществляться лишь при отсутствии гнойных и воспалительных процессов в зоне фиксации, а также если риск кровотечений на этом участке минимален.
Противопоказания
Прибегать к процедуре у детей и стариков не рекомендуется. Также противопоказанием является:
- Кома.
- Чрезмерная пористость кости.
- Непереносимость наркоза.
- Тяжелое течение остеопороза, обострение артрита, артроза.
- Патологии сердечно-сосудистой системы.
- Воспаление и инфекции в зоне поражения.
- Нервные и кровеносные болезни.
Чтобы исключить наличие противопоказаний перед операцией проводят забор анализов крови и мочи, МРТ, УЗИ, КТ, рентгенограмму.
Пластины для процедуры
Операция остеосинтез бедра выполняется с помощью крепежных элементов из различных материалов. Чаще всего применяют титановые модели. Золотым стандартом остается бедренный гвоздь S2. Он не отторгается тканями организма. При выполнении металлоостеосинтеза бедра используют трехлопастный гвоздь Дуброва. Внутрикостные крепежи бывают полыми, прямоугольными, монолитными. Ротацию костных фрагментов можно предотвратить если фиксирующий элемент вводится в виде штифта с блокирующими винтами.
Протез может отличаться по форме и характеру крепежа:
- Реконструкционный элемент с пазами, помогает сращиванию костей.
- Модель с ограниченным контактом для закрепления трубчатых костей. Пластины могут отличаться если применяются для разных суставов.
- Приспособления с винтами имеющие угол наклона от 90° до 130°.
- Т-образный элемент.
- L-образная модель.
Пластины, шурупы, винты и гвозди необходимые для остеосинтеза подбирает врач, учитывая особенности травмы.
Проведение манипуляций
Если травму можно отнести к числу часто встречаемых, то особых сложностей не возникает. При этом соблюдается следующий алгоритм:
- Пациент находится в лежачем положении с пораженной конечностью на операционном столе. Угол сгиба колена 60°.
- Вскрытие, доставка и фиксация шины и гвоздей осуществляется через коленную зону.
- Все осколки собираются, отломки сопоставляются и закрепляются в нужных местах.
- Промыв рану, накладывают швы.
Если обломков нет может применяться внешняя фиксация.
Осложнения
Если остеосинтез костей и шейки бедра осуществляется малоинвазивными методами, то осложнения возникают редко. При открытых операциях могут наблюдаться:
- Кровоизлияния.
- Жировая эмболия.
- Артрит.
- Остеомиелит.
- Проникновение инфекции.
- Поражение сосудов и нервов.
Реабилитация
После остеосинтеза длительность восстановление тазобедренного сустава будет зависеть от ряда факторов:
- Локализации повреждения.
- Сложности травмы.
- Применяемой методики.
- Состояния здоровья пациента.
- Возрастных критериев.
Обычно терапия осуществляется комплексом и включает ЛФК, УВЧ, массаж, электрофорез, грязелечение, водные процедуры. Для разработки поврежденной зоны, укрепления мышц и связок применяют специальные тренажеры, постепенно увеличивая нагрузку.
При выборе погружного метода восстановление длится от 3 месяцев до полугода. Если применяется наружный чрескостный способ, то улучшения наблюдаются спустя несколько месяцев. При изолированной травме гипс не накладывается, но передвижение происходит с помощью ходунков.
При подборе и коррекции реабилитационных мер учитывают остроту болевых ощущений, наличие гематом, полученные данные рентгенографии с определением правильности положения шин, расположения осей сцепления, степени сращения осколков.
Массаж ускоряет восстановление после остеосинтеза бедренной кости, такая реабилитация нужна для устранения застойных явлений. Это способствует нормализации кровообращения, улучшению трофики тканей. Сначала массаж производится только со стороны здоровой ноги, но спустя несколько дней специалист постепенно приступает к массированию больной конечности.
Такая процедура запрещена при подозрении на тромбоз.
Упражнения в бассейне
Занятия в воде можно начинать спустя месяц после хирургического вмешательства. Так как нагрузка значительно меньше, чем при ЛФК на суше, то организм легче переносит манипуляции, в то же время развиваются все группы мышц. Процедуры помогают улучшить кровоток, ускорить регенерацию, восстановить функциональность в короткие сроки и избавить пациента от угрозы атрофии мышц.
При переломе и скреплении бедренной кости штифтом реабилитация в бассейне проводится в положении лежа, опираясь на поручень. Длительность процедуры не более получаса при температуре 32°С. Немного позже можно ходить по воде.
Остеосинтез бедренной кости относится к оперативным вмешательствам, которые помогают восстановить подвижность пациента путем соединения и фиксации осколков. Процедура предполагает длительную реабилитацию в течении 1-1,5 года в зависимости от сложности травмы.
В этот период самыми эффективными средствами является соблюдение диеты, посещение занятий ЛФК, физиопроцедуры, массаж.
При выполнении всех рекомендаций врача и ответственном подходе к проблеме срок восстановления можно значительно сократить.
Остеосинтез с применением высокотехнологичных современных методов лечения
Остеосинтез — соединение отломков костей. Цель остеосинтеза — обеспечение прочной фиксации сопоставленных отломков до полного их сращения.
Современные высокотехнологичные методы остеосинтеза требуют тщательного предоперационного обследования пациента, проведение 3D томографического обследования при внутрисуставных переломах, четкого планирования хода оперативного вмешательства, техники ЭОП во время проведения операции, наличия наборов инструментов для установки фиксаторов, возможность выбора фиксатора в размерном ряду, соответствующей подготовки оперирующего хирурга и всей операционной бригады.
Различают два основных вида остеосинтеза:
1) Внутренний (погружной) остеосинтез – это метод лечения переломов при помощи различных имплантатов, которые фиксируют костные отломки внутри тела пациента. Имплантанты представляют собой штифты, пластины, винты, спицы, проволоку.
2) Наружный (чрескостный) остеосинтез, когда костные отломки соединяют с помощью дистракционно-компрессионных аппаратов внешней фиксации (самым распространенным из которых является аппарат Илизарова).
Абсолютными показаниями к остеосинтезу являются переломы, которые без оперативного скрепления отломков не срастаются, например переломы локтевого отростка и надколенника с расхождением отломков, некоторые типы переломов шейки бедренной кости; внутрисуставные переломы (мыщелков бедренной и большеберцовой костей, дистальных метаэпифизов плечевой, лучевой костей ) переломы, при которых существует опасность перфорации костным отломком кожи, т.е. превращение закрытого перелома в открытый; переломы, сопровождающиеся интерпозицией мягких тканей между отломками или осложненные повреждением магистрального сосуда или нерва.
Относительными показаниями служат невозможность закрытой репозиции отломков, вторичное смещение отломков при консервативном лечении, замедленно срастающиеся и несросшиеся переломы, ложные суставы.
Противопоказаниями к погружному остеосинтезу являются открытые переломы костей конечностей с большой зоной повреждения или загрязнением мягких тканей, местный или общий инфекционный процесс, общее тяжелое состояние, тяжелые сопутствующие заболевания внутренних органов, выраженный остеопороз, декомпенсированная сосудистая недостаточность конечностей.
Остеосинтез при помощи штифтов (стержней)
Такой вид оперативного лечения называется еще внутрикостным или интрамедуллярным. Штифты при этом вводят во внутреннюю полость кости (костномозговую полость) длинных трубчатых костей, а именно их длинной части — диафизов. Он обеспечивает прочную фиксацию отломков.
Преимуществом интрамедуллярного остеосинтеза штифтами считаются его минимальная травматичность и возможность нагружать сломанную конечность уже через несколько дней после оперативного лечения. Используются штифты без блокирования, которые представляют собой округлые стержни. Их вводят в костномозговую полость и заклинивают там. Такая методика возможна при поперечных переломах бедренной, большеберцовой и плечевой костей, которые имеют костномозговую полость достаточно большого диаметра. При необходимости более прочной фиксации отломков применяется рассверливание спинномозговой полости при помощи специальных сверл. Просверленный спинномозговой канал должен быть на 1 мм уже диаметра штифта, для его прочного заклинивания.
Для увеличения прочности фиксации применяются специальные штифты с блокированием, которые снабжены отверстиями на верхнем и нижнем конце. Через эти отверстия вводят винты, которые проходят через кость. Данный вид остеосинтеза называют блокированный интрамедуллярный остеосинтез (БИОС). На сегодняшний день существует множество различных вариантов штифтов для каждой длинной трубчатой кости (проксимальный плечевой штифт, универсальный плечевой штифт для ретроградной и антеградной установки, бедренный штифт для чрезвертельной установки, длинный вертельный штифт, короткий вертельный штифт, большеберцовый штифт).
Так же применяются самоблокирующиеся интрамедуллярные штифты системы Fixion, применение которых позволяет максимально сократить сроки проводимого оперативного вмешательства.
С помощью блокирующих винтов достигают прочной фиксации штифта в участках кости выше и ниже перелома. Зафиксированные отломки не смогут смещаться по длине, или поворачиваться вокруг своей оси. Такие штифты могут использоваться и при переломах вблизи концевого участка трубчатых костей и даже при оскольчатых переломах. Для этих случаев изготавливаются штифты специальной конструкции. Кроме этого штифты с блокированием могут быть уже костномозгового канала кости, что не требует рассверливания костномозгового канала и способствует сохранению внутрикостного кровообращения.
В большинстве случаев блокированный интрамедуллярный остеосинтез (БИОС) настолько стабилен, что пациентам разрешается дозированная нагрузка на поврежденную конечность уже на следующие сутки после операции. Более того, такая нагрузка стимулирует формирование костной мозоли и сращение перелома. БИОС является методом выбора при переломах диафизов длинных трубчатых костей, особенно бедра и большеберцовой кости, так как с одной стороны в наименьшей степени нарушает кровоснабжение кости, а с другой стороны оптимально принимает осевую нагрузку и позволяет сократить сроки использования трости и костылей.
Накостный остеосинтез пластинами
Накостный остеосинтез выполняют с помощью пластинок различной длины, ширины, формы и толщины, в которых сделаны отверстия. Через отверстия пластину соединяют с костью при помощи винтов.
Последним достижением в области накостного остеосинтеза являются пластины с угловой стабильностью , а теперь еще и с полиаксиальной стабильностью ( LCP). Помимо резьбы на винте, с помощью которой он вкручивается в кость и фиксируется в ней, есть резьба в отверстиях пластины и в головке винта, за счет чего шляпка каждого винта прочно фиксируется в пластине. Такой способ фиксации винтов в пластине значительно увеличивает стабильность остеосинтеза.
Созданы пластины с угловой стабильностью для каждого из сегментов всех длинных трубчатых костей, имеющие форму, соответствующую форме и поверхности сегмента. Наличие предизгиба пластин оказывет значительную помощь при репозии перелома.
Чрескостный остеосинтез аппаратами внешней фиксации
Особое место занимает наружный чрескостный остеосинтез, который выполняется с помощью дистракционно-компрессионных аппаратов. Этот метод остеосинтеза применяется чаще всего без обнажения зоны перелома и дает возможность произвести репозицию и стабильную фиксацию отломков. Суть метода заключается в проведении через кость спиц или стержней, которые фиксируются над поверхностью кожи в аппарате внешней фиксации. Существуют различные виды аппаратов (монолатеральные, билатеральные, секторные, полуциркулярные, циркулярные и комбинированные).
В настоящее время все чаще отдается предпочтение стержневым аппаратам внешней фиксации, как наименее массивным и обеспечиващим наибольшую жесткость фиксации костных фрагментов.
Аппараты внешней фиксации незаменимы при лечении сложной высокоэргичной травмы (к примеру огнестрельной или минно-взравной), сопровождающейся массивными дефектами костной ткани и мягких тканей, при сохраненном периферичечском кровоснабжении конечности.
В нашей клинике проводится:
- стабильный остеосинтез (интрамедуллярный, накостный, чрескостный) длинных трубчатый костей – плеча, предплечья, бедра, голени;
- стабильный остеосинтез внутрисуставных переломов (плечевой, локтевой, лучезапястный, тазобедренный, коленный, голеностопный суставы);
- остеосинтез костей кисти и стопы.
Статья написана по материалам сайтов: noginashi.ru, medbe.ru, skeletopora.ru, www.orthoscheb.com.
»