Коллагеноз: что его обостряет, классификация, симптомы оксипролинурии
Коллагенозы – группа заболеваний, объединенных однотипными функционально-морфологическими изменениями со стороны соединительной ткани (главным образом, коллагенсодержащих волокон). Характерным проявлением коллагенозов является прогрессирующее течение, вовлечение в патологический процесс различных внутренних органов, сосудов, кожи, опорно-двигательной систем. Диагностика коллагенозов основана на полиорганности поражения, выявлении положительных лабораторных маркеров, данных биопсии соединительной ткани (кожи или синовиальных оболочек суставов). Чаще всего для лечения коллагенозов применяются кортикостероиды, иммунодепрессанты, НПВС, аминохинолиновые производные и др.
Содержание
- Коллагеноз
- Причины коллагенозов
- Патогенез и патоморфология коллагенозов
- Симптомы коллагенозов
- Диагностика коллагенозов
- Лечение и прогноз коллагенозов
- Коллагеноз — что это такое? Симптомы, диагностика и лечение заболевания
- Коллагеноз: что это такое?
- Виды коллагеновых заболеваний
- Основные причины развития заболевания
- Патогенез заболевания
- Коллагенозы: фото и общая клиническая картина
- Узелковый периартериит и его особенности
- Системная красная волчанка
- Системная склеродермия
- Процесс диагностики
- Медикаментозное лечение коллагеновых заболеваний
- Другие методы терапии
- Профилактические мероприятия и прогнозы для пациентов
- Коллагеноз
- Коллагеноз причины
- Классификация коллагенозов
- Коллагеноз симптомы
- Коллагеноз лечение
- Коллагеноз: симптомы и лечение
- Классификация
- Симптоматика
- Диагностика
- Возможные осложнения
- Профилактика и прогноз
- Коллагеноз
- Виды коллагеноза
- Причины коллагеноза
- Симптомы коллагеноза
- Диагностика коллагеноза
- Терапия коллагеноза
Коллагеноз
Коллагенозы (коллагеновые болезни) – иммунопатологические процессы, характеризующиеся системной дезорганизацией соединительной ткани, полисистемным поражением, прогрессирующим течением и полиморфными клиническими проявлениями. В ревматологии к числу коллагенозов принято относить ревматоидный артрит, ревматизм, системную красную волчанку, системную склеродермию, узелковый периартериит, дерматомиозит, гранулематоз Вегенера и др. Эти заболевания объединены в единую группу на основании общего патоморфологического признака (фибриноидного изменения коллагена) и патогенетического механизма (нарушения иммунного гомеостаза).
Соединительная ткань формирует скелет, кожу, строму внутренних органов, кровеносные сосуды, заполняет промежутки между органами и составляет более половины массы человеческого тела. К основным функциям соединительной ткани в организме относятся защитная, трофическая, опорная, пластическая, структурная. Соединительная ткань представлена клеточными элементами (фибробластами, макрофагами, лимфоцитами) и межклеточным матриксом (основное вещество, коллагеновые, эластические, ретикулярные волокна). Таким образом, термин «коллагенозы» не в полной мере отражает происходящие в организме патологические изменения, поэтому в настоящее время данную группу принято называть «диффузными заболеваниями соединительной ткани».
Классификация коллагенозов
Различают врожденные (наследственные) и приобретенные коллагенозы. Врожденные соединительнотканные дисплазии представлены, в частности, мукополисахаридозами, синдромом Марфана, несовершенным остеогенезом, синдромом Элерса-Данлоса, эластической псевдоксантомой, синдромом Стиклера и др.
Приобретенные коллагенозы, в свою очередь, включают СКВ, склеродермию, узелковый периартериит, дерматомиозит, ревматоидный полиартрит, синдром Шегрена, ревматизм, системный васкулит, диффузный эозинофильный фасциит и др. Из них первые четыре нозологические единицы причисляют к большим коллагенозам, отличающимся истинно системным характером поражения и тяжестью прогноза; остальные – к малым коллагеновым болезням. Также принято выделять переходные и смешанные формы диффузных заболеваний соединительной ткани (синдром Шарпа).
Причины коллагенозов
Врожденные коллагенозы обусловлены наследственным (генетическим) нарушением структуры коллагена или обмена веществ. Менее изучена и понятна этиология приобретенных системной заболеваний соединительной ткани. Она рассматривается с точки зрения мультифакторной иммунопатологии, обусловленной взаимодействием генетических, инфекционных, эндокринных факторов и влияний внешней среды. Многочисленные исследования подтверждают связь между конкретными системными заболеваниями соединительной ткани и носительством определенных HLA-антигенов, главным образом, антигенов гистосовместимости II класса (HLA-D). Так, системная красная волчанка ассоциирована с носительством DR3-антигена, склеродермия — А1, В8, DR3 и DR5-антигенами, синдром Шегрена — с HLA-B8 и DR3. В семьях больных коллагенозами, чаще, чем в популяции в целом, системные заболевания регистрируются среди родственников первой степени родства.
В отношении инфекционных агентов, причастных к развитию коллагенозов, до сих пор ведутся научные исследования. Не исключается инфекционно-аллергический генез диффузных заболеваний соединительной ткани; рассматривается возможная роль внутриутробных инфекций, стафилококков, стрептококков, вирусов парагриппа, кори, краснухи, паротита, простого герпеса, цитомегаловируса, Эпштейна-Барр, Коксаки А и др.
Следует отметить связь коллагенозов с изменениями эндокринно-гормональной регуляции: с началом менструального цикла, абортами, беременностью или родами, климаксом. Внешнесредовые факторы, как правило, провоцируют обострение скрыто протекающей патологии либо выступают триггерами возникновения коллагенозов при наличии соответствующей генетической предрасположенности. Такими пусковыми механизмами могут являться стресс, травма, переохлаждение, инсоляция, вакцинация, прием лекарств и пр.
Патогенез и патоморфология коллагенозов
Патогенез коллагенозов можно представить в виде следующей общей схемы. На фоне бактериально-вирусной сенсибилизации организма формируются патогенные иммунные комплексы, которые оседают на базальной мембране сосудов, синовиальных и серозных оболочках и провоцируют развитие неспецифического аллергического воспаления. Эти процессы вызывают аутоаллергию и аутосенсибилизацию к собственным тканям, нарушение клеточного и гуморального факторов иммуногенеза, гиперпродукцию аутоантител к ядрам клеток, коллагену, эндотелию сосудов, мышцам.
Извращенные иммунные, сосудистые и воспалительные реакции при коллагенозах сопровождаются патологической дезорганизацией соединительной ткани. Патоморфологические изменения проходят 4 стадии: мукоидного набухания, фибриноидного некроза, клеточной пролиферации и склероза.
Коллагенозы сопровождаются различными патологоанатомическими изменениями, однако все заболевания объединяет диффузное вовлечение в патологический процесс соединительной ткани организма, которое может встречаться в различных сочетаниях. Так при узелковом периартериите преимущественно поражаются сосуды мышечного типа, что приводит к рубцеванию и запустеванию последних, поэтому в клиническом течении нередко отмечаются аневризмы сосудов, кровоизлияния, кровотечения, инфаркты. Для склеродермии типично развитие распространенного склероза (поражения кожи и подкожной клетчатки, пневмосклероза, кардиосклероза, нефросклероза). При дерматомиозите преобладает поражения кожи и мышц, а также расположенных в них артериол. Системная красная волчанка характеризуется полисиндромным течением с развитием дерматоза, полиартрита, синдрома Рейно, плеврита, нефрита, эндокардита, менингоэнцефалита, пневмонита, невритов, плекситов и пр.
Симптомы коллагенозов
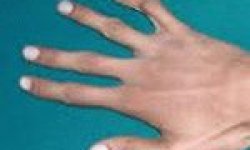
Несмотря на многообразие клинико-морфологических форм коллагенозов, в их развитии прослеживаются общие черты. Все заболевания имеют длительное волнообразное течение с чередованием обострений и ремиссий, неуклонным прогрессированием патологических изменений. Характерна стойкая лихорадка неправильного типа с ознобами и профузными потами, признаки аллергии, необъяснимая нарастающая слабость. Общими для всех коллагенозов являются системный васкулит, мышечно-суставной синдром, включающий миалгии, артралгии, полиартриты, миозиты, синовиты. Часто отмечается поражение кожи и слизистых оболочек — эритематозная сыпь, петехии, подкожные узелки, афтозный стоматит и др.
Поражение сердца при коллагенозах может сопровождаться развитием миокардита, перикардита, миокардиодистрофии, кардиосклероза, артериальной гипертензии, ишемии, стенокардии. Со стороны органов дыхания отмечаются пневмониты, плевриты, инфаркт легкого, пневмосклероз. Почечный синдром включает в себя гематурию, протеинурию, амилоидоз почек, хроническую почечную недостаточность. Нарушения деятельности ЖКТ могут быть представлены диспепсией, желудочно-кишечными кровотечениями, приступами абдоминальных болей, симулирующими холецистит, аппендицит и др.
Полиморфизм клинической картины объясняется органоспецифичностью поражения при различных формах коллагенозов. Обострения диффузных заболеваний соединительной ткани обычно связаны с инфекциями, переохлаждением, гиперинсоляцией, травмами.
Диагностика коллагенозов
Основанием для предположения той или иной формы коллагеноза служит наличие классических клинико-лабораторных признаков. Типично появление в крови неспецифических маркеров воспаления: С-реактивного белка, повышение α2-глобулинов, фибриногена, серомукоида, СОЭ и др. Большое диагностическое значение имеет определение иммунологических маркеров, характерных для каждого заболевания: ЦИК, антинуклеарного и ревматоидного факторов, антител к одно- и двухспиральной ДНК, антистрептолизина-0, антител к ядерным антигенам, уровня комплемента и др. Нередко для постановки патоморфологического диагноза приходится прибегать к биопсии кожи, мышц, синовиальной оболочки суставов, почки.
Определенную помощь в диагностике коллагенозов может оказать рентгенологическое исследование костей и суставов, при котором выявляются общие (остеопороз, сужение суставных щелей), а также частные рентгенологические признаки (узурация суставных поверхностей при ревматоидном артрите, асептические некрозы суставных поверхностей при СКВ, остеолизы дистальных фаланг при склеродермии и т. п.). Для выявления характера и степени поражения внутренних органов используются ультразвуковые методы диагностики (ЭхоКГ, УЗИ плевральной полости, УЗИ почек, УЗИ органов брюшной полости), МРТ, КТ. Дифференциальная диагностика различных форм коллагенозов проводится ревматологом; при необходимости пациента консультируют другие специалисты: кардиолог, пульмонолог, иммунолог, дерматолог и др.
Лечение и прогноз коллагенозов
Течение большинства коллагеновых болезней прогрессирующее и рецидивирующее, что требует поэтапного, длительного, нередко пожизненного лечения. Чаще всего для терапии различных форм коллагенозов используются следующие группы препаратов: стероидные (глюкокортикоиды) и нестероидные противовоспалительные средства, цитостатики, аминохинолиновые производные, препараты золота. Дозировка и длительность курсов определяется строго индивидуально с учетом типа заболевания, остроты и тяжести течения, возраста и индивидуальных особенностей больного.
Для всех видов коллагенозов характерно хроническое прогрессирующее течение с многосистемным поражением. Назначение кортикостероидной или иммуносупрессивной терапии помогает уменьшить остроту клинических симптомов, привести к более или менее длительной ремиссии. Наиболее скоротечное развитие и тяжелое течение имеют так называемые большие коллагенозы. Гибель больных может наступить в результате почечной, сердечно-сосудистой, дыхательной недостаточности, присоединения интеркуррентной инфекции. Для профилактики обострений коллагенозов важно устранить очаги хронической инфекции, проходить диспансерное обследование, избегать избыточной инсоляции, переохлаждения и других провоцирующих факторов.
Коллагеноз — что это такое? Симптомы, диагностика и лечение заболевания
В современной медицине часто встречается диагноз «коллагеноз». Что это такое? На самом деле под этим термином объединяют десятки разных заболеваний, у которых есть одна общая черта — изменения соединительной ткани, в частности, фибриноидные поражения коллагена.
Разумеется, пациентов диагноз «системный коллагеноз» вгоняет в панику. Поэтому сначала стоит больше узнать о подобных заболеваниях и их особенностях. Какие недуги входят в группу коллагенозов? Каковы причины их возникновения? На какие симптомы стоит обратить внимание? Можно ли избавиться от коллагеновых болезней навсегда? Какие прогнозы дают врачи? Ответы на эти вопросы ищут многие люди.
Коллагеноз: что это такое?
Соединительная ткань, как известно, является своего рода строительным материалом для организма. Например, она формирует скелет и кожу человека, стенки кровеносных сосудов, строму внутренних органов, а также заполняет промежутки между разными структурами. Именно эта ткань и составляет более половины массы тела человека. Соединительнотканные элементы выполняют ряд важных функций, включая трофическую, защитную, структурную, опорную и пластическую. Именно заболевания соединительной ткани объединяют под термином «коллагеноз».
Что это такое? Это группа патологий, которые имеют общие признаки и механизм развития. Болезни развиваются на фоне нарушения иммунного гомеостаза и сопровождаются фибриноидными изменениями коллагена.
Виды коллагеновых заболеваний
Современной медицине известны самые разные коллагенозы. Классификация их базируется на происхождении заболевания. Например, диффузные болезни соединительной ткани могут быть врожденными. К этой группе относят синдромы Стиклера и Марфана, а также мукополисахаридозы и несовершенный остеогенез. Симптомы их, как правило, появляются еще в период внутриутробного развития.
Есть и приобретенные заболевания, которые проявляются после рождения — иногда в детском или подростковом возрасте, а иногда уже и во взрослой жизни. К данной группе патологий относят системный васкулит, скеродермию, ревматоидный артрит, ревматизм, эозиновильный фасциит, узелковый периартериит и многие другие.
Основные причины развития заболевания
Врожденные случаи болезни связаны с генетическими нарушениями обмена веществ и структуры коллагена. Что касается приобретенных форм заболевания, то здесь причины могут быть самыми разнообразными, причем исследования механизма развития патологий все еще ведутся.
Ученые склоняются к тому, что некая генетическая наследственность имеется практически в каждом случае. А вот спровоцировать заболевания могут многие факторы. Например, нередко триггером является проникновение в организм вирусной и бактериальные инфекции, включая возбудителей паротита, герпеса, краснухи кори и т. д.
Причинами могут быть гормональные всплески, которые наблюдаются во время полового созревания, при беременности и климаксе, после абортов и т. д. Есть и другие факторы, под воздействием которых развивается заболевание. Коллагеноз может быть спровоцирован сильным стрессом, травмами, приемом лекарственных препаратов, сильным переохлаждением, инсоляциями. Иногда болезнь развивается после вакцинаций.
Патогенез заболевания
Несмотря на разнообразие болезней этой группы, практически в каждом случае патология развивается по одной и той же схеме. При воздействии того или иного фактора происходит сенсибилизация иммунной системы, в результате чего образуются специфические белковые комплексы, которые затем оседают на серозных и синовиальных оболочках, мембранах сосудов. Наличие иммунных комплексов провоцирует аллергическое воспаление тканей. Таким образом, иммунная система человека начинает атаковать собственные соединительные ткани.
На фоне вышеописанных процессов наблюдаются патоморфологические изменения тканей. Конечно, каждый вид коллагеноза имеет специфические особенности. Например, при склеродермии аутоиммунный воспалительный процесс поражает ткани кожи и подкожную клетчатку, а узелковый периартрит характеризуется изменением сосудов.
Коллагенозы: фото и общая клиническая картина
Как выглядит клиническая картина? Какими признаками сопровождаются коллагенозы? Симптомы, разумеется, будут отличаться в зависимости от разновидности недуга и локации воспалительного процесса. Тем не менее некоторые общие черты можно выделить.
У пациентов наблюдается стойкое повышение температуры тела до 38 градусов. Больные жалуются на озноб и повышенную потливость. Наблюдается слабость и снижение работоспособности. Практически при любой форме коллагеноза развивается суставно-мышечный синдром, который характеризуется болью в суставах, миалгиями и артралгиями. Иногда наблюдаются аллергические реакции, появление высыпаний на коже, боли в животе, нарушения пищеварения.
Узелковый периартериит и его особенности
Коллагенозы разнообразны по своей природе, поэтому стоит рассмотреть наиболее характерные и тяжелые разновидности. Узелковый периартериит характеризуется поражением всех трех слоев сосудистой стенки. В воспалительный процесс вовлекаются практически все сосуды организма.
Симптомы зависят от того, какие именно артерии и вены были поражены. Если речь идет о сосудах почек, то пациенты в первую очередь отмечают боли в пояснице, нарушение оттока мочи. Наблюдается гипертония и прогрессирующая почечная недостаточность. При воспалении стенок мозговых сосудов у пациента развиваются различные нарушения психики. У четверти пациентов с узелковым периартритом наблюдается бронхиальная астма.
Системная красная волчанка
Красная волчанка — тяжелый системный коллагеноз. Что это такое? Это заболевание, которое сопровождается поражением практически всех систем органов. На коже появляются красноватые очаги воспаления (на лице они имеют весьма характерное расположение в области щек и носа, что напоминает крылья бабочки).
Наблюдается поражение ногтей и волос, на слизистых оболочках появляются язвы и эрозии. В воспалительный процесс вовлекаются мелкие суставы. Заболевание сопровождается нарушениями со стороны сердечно-сосудистой и дыхательной систем. Наблюдаются патологии почек и появление неврологических симптомов.
Системная склеродермия
Склеродермая — еще одно аутоиммунное заболевание, при котором воспалительный процесс поражает кожу, подкожную клетчатку, периферические сосуды, суставы и мышцы. При этом самыми явными симптомами являются именно кожные изменения. Сначала наблюдается отечность кожи. Дерма приобретает бледный или, наоборот, красный оттенок. На второй стадии заболевания отек становится очень плотным, кожа у пациента гладка и сухая, образуются спайки с подлежащими тканями.
Третья стадия сопровождается атрофией кожных и подкожных тканей. Организм больного человека истощен, пальцы рук постепенно деформируются, лицо приобретает вид маски за счет исчезновения мимики.
Процесс диагностики
Как диагностировать коллагеноз? Поражение тех или иных органов сопровождается возникновением весьма характерных симптомов, на которые и обращает внимание специалист во время общения с пациентом и сбора анамнеза. Далее проводятся различные лабораторные анализы. В частности, кровь больного человека проверяют на наличие неспецифических маркеров воспаления, а именно: фибриногена, С-реактивного белка, альфа-2-глобулинов. Проводится и исследование на присутствие в организме иммунологических маркеров, которые специфичны для каждого отдельно взятого заболевания.
Часто для того, чтобы полностью оценить состояние больного, проводится биопсия. На анализ берут образцы тканей мышц, кожи, почек, синовиальной оболочки суставов.
Есть и инструментальные исследования, помогающие определить такое заболевание, как коллагеноз. Диагностика включает в себя рентгенологическое исследование суставов и костей. На снимках врач может заметить характерные признаки некоторых поражений соединительной ткани, включая остеопороз, изменение суставных поверхностей и их асептические некрозы, сужение суставных щелей и т. д.
Поскольку коллагенозы часто сопровождаются поражением внутренних органов, важной процедурой является ультразвуковое исследование органов брюшной полости, почек, плевральной полости, сердца (ЭхоКГ). Дополнительно назначается компьютерная или магнитно-резонансная томография, которая позволяет оценить состояние организма, а также ущерб, нанесенный внутренним органам и скелету.
Медикаментозное лечение коллагеновых заболеваний
Какой терапии требуют коллагенозы? Лечение заболеваний этой группы обязательно должно быть комплексным. Схема терапии составляется индивидуально, так как зависит от формы и стадии развития недуга, наличия сопутствующих заболеваний, возраста пациента.
Поскольку при коллагенозах наблюдаются воспалительные поражения соединительнотканных структур, то в первую очередь пациентам назначают противовоспалительные препараты. На ранних этапах развития эффективными являются нестероидные лекарства, в частности те, которые содержат ибупрофен.
В тех случаях, если болезнь прогрессирует очень быстро, в схему терапии вводят глюкокортикостероидные препараты, обладающие более выраженными противовоспалительными свойствами. Как правило, используется «Преднизолон» (максимальная суточная доза составляет не более 15 мг).
Хорошие результаты дает лечение цитостатическими препаратами («Азатиоприн», «Циклофофамид»). Такую терапию проводят в том случае, если прием стероидов не дал ожидаемого эффекта или же вызвал тяжелые побочные реакции.
Лечение недуга в период обострения проводится в условиях стационара. Пациента выписывают из больницы только после того, как удастся справиться с основными симптомами. Очень важно придерживаться правильного режима труда и отдыха, а также следить за питанием, причем не только в период обострения, но и на протяжении всей жизни.
Другие методы терапии
Какой еще терапии требуют коллагенозы? Лечение нужно не только в период обострения, но и во время относительного благополучия организма. Для того чтобы замедлить развитие заболевания, используются методы гемокоррекции, в частности гемосорбция и плазмаферез. Некоторым пациентам также рекомендуют физиотерапию. Довольно неплохих результатов можно добиться с помощью регулярных курсов магнитотерапии, лекарственного электрофореза, ультрафонофореза.
При ревматоидном артрите и ряде других заболеваний полезной будет лечебная физкультура, которая поможет сохранить нормальную подвижность. Пациентам рекомендуют регулярное санаторно-курортное лечение в заведениях соответствующего профиля. При некоторых коллагеновых болезнях неплохой эффект дают радоновые, сероводородные и углекислые ванны. Разумеется, схему терапии определяет врач в зависимости от разновидности недуга, возраста и состояния больного человека.
Профилактические мероприятия и прогнозы для пациентов
Болезнь коллагеноз (любая его разновидность) характеризуется прогрессирующим, хроническим течением. Медикаментозная терапия дает возможность уменьшить проявления недуга и достичь более или менее длительной ремиссии. Тем не менее полностью остановить болезнь практически невозможно. Особенно опасными являются системные коллагенозы, которые нередко заканчиваются развитием острой дыхательной или сердечной недостаточности.
Прием гормонов и иммумодуляторов, безусловно, важен. Но пациентам стоит следить за состоянием здоровья и в период ремиссии, так как это поможет отстрочить новое обострение. Пациентам рекомендуют избегать воздействия провоцирующих факторов, будь то сильные стрессы и гормональные сбои или же сильное переохлаждение и избыточная инсоляция. При наличии любой инфекционной болезни нужно срочно обратиться врачу. Очаги хронических воспалений также должны поддаваться адекватной терапии.
Коллагеноз
Коллагеноз – это иммунопатологический процесс, сопровождающийся развитием дегенеративных нарушений с преимущественным поражением соединительной ткани, отличающийся прогрессирующим течением и широким спектром клинических проявлений.
Диагностика коллагеноза, протекающего в любом клиническом варианте, как правило, требует клинического мышления со стороны лечащего специалиста и достаточного уровня оснащенности лечебного учреждения. Комплекс диагностических мероприятий основан на использовании различного рода лабораторных методик, однако, стопроцентной достоверностью в данной ситуации обладает лишь пункционная биопсия с последующим гистологическим и цитологическим анализом пунктата.
В лечении коллагеноза применяется принцип индивидуального подхода, преемственности и целесообразности назначения того или иного компонента медикаментозной терапии. Все клинические варианты коллагеноза объединяются едиными патоморфологическими и этиопатогенетическими механизмами его развития.
Структуры соединительной ткани в большем или меньшем количественном соотношении входят в состав всех органов и структур человеческого организма, чем объясняется второе название данной патологии – «системный коллагеноз» или «диффузное заболевание соединительной ткани».
Коллагеноз причины
Большую группу коллагенозов составляют так называемые генетически-детерминированные варианты, которые обуславливаются врожденным нарушением в структуре коллагена и сопутствующими системными обменными нарушениями. В качестве подтверждения приоритетной роли наследственного фактора в развитии коллагеноза свидетельствует факт регистрации системного диффузного заболевания у представителей, имеющих родственную связь первой степени.
При установлении заключения «приобретенный коллагеноз» практически невозможно определить этиологический фактор его возникновения, в связи с чем, большинство специалистов в этой области отвергают теорию приобретенного происхождения данной патологии. Тем не менее, существует множество факторов, являющихся провокаторами дебюта клинических проявлений врожденного коллагеноза, к которым относятся: неблагоприятное воздействие факторов внешней среды, инфекционное поражение организма и дисбаланс гормонального статуса человека.
В настоящее время ведется огромное количество рандомизированных исследований, подтверждающих факт корреляционной зависимости развития коллагеноза от инфекционных и вирусных агентов.
Провоцирующим фактором в развитии дебюта коллагеноза является нарушение гормональной регуляции, что имеет место при беременности, в пубертатном и климактерическом периоде у женщин. Триггерными механизмами, провоцирующими развитие проявлений коллагеноза, является чрезмерная психоэмоциональная нагрузка, а коллагенозы у детей могут развиваться даже после проведения вакцинации.
При всех патогенетических и клинических вариантах коллагеноза механизм развития патоморфологических изменений в структуре соединительной ткани происходит по единому принципу и заключается в постепенной смене иммунопролиферативных изменений. Под воздействием провоцирующих факторов, или триггеров в виде бактериально-инфекционной сенсибилизации организма, запускается формирование патогенных иммунных комплексов, оседающих на мембранах сосудистых стенок и серозных оболочках, где развивается неспецифическое аллергическое воспаление. Данные процессы влекут за собой развитие аутоаллергии и аутосенсибилизации к тканям собственного организма, что сопровождается нарушением иммуногенеза клеточного и гуморального типа и гиперпродукцией антител к клеточным структурам коллагена, эндотелия сосудов и мышечных волокон.
Результатом извращения иммунных механизмов, а также имеющихся воспалительных изменений является патологическая дезорганизация соединительной ткани, протекающая постепенно в виде смены патологических процессов (мукоидное набухание, некроз фибриноидного типа, пролиферация клеток и склероз).
Различные патоморфологические варианты коллагеноза сопровождаются поражением соединительнотканных структур той или иной локализации в большей или меньшей мере. Например, для узелкового периартериита более характерно поражение соединительной ткани сосудов, а при склеродермии отмечается преимущественное поражение соединительной ткани с локализацией во внутренних органах и подкожно-жировой клетчатке. Самым широким спектром поражения обладает системная красная волчанка, которая представляет собой недифференцированный коллагеноз.
Классификация коллагенозов
В основу этиопатогенетической классификации коллагенозов положен принцип происхождения дегенеративного поражения соединительной ткани. Соответственно выделяют врожденную и приобретенную форму данной патологии. Врожденные дегенеративные заболевания соединительной ткани встречаются достаточно редко и диагностика их крайне затруднительна (мукополисахаридоз, эластическая псевдоксантома, синдром Марфана и другие).
Приобретенные коллагенозы представлены широким спектром патоморфологических вариантов течения, в связи с чем международная классификация разделяет их на «большие коллагенозы» в виде дерматомиозита, системной красной волчанки, узелкового периартериита и склеродермии, отличающихся тяжелым течением и недеферренцируемым подходом к поражению соединительной ткани. Остальные формы коллагеноза относятся к «малым», для которых характерно латентное течение и отсутствие серьезных осложнений.
Самым тяжелым в отношении прогноза для здоровья пациента вариантом коллагеноза является синдром Шарпа, который сочетает в себе патогенетические и клинические признаки различных форм диффузного поражения соединительной ткани.
Коллагеноз симптомы
Каждый из патоморфологических вариантов коллагеноза отличается специфичностью клинических проявлений, однако существуют единые черты, характерные для всех форм данной патологии (интерммитирующее течение с обязательным присутствием периодов обострений и полной ремиссии с одновременным прогрессированием патоморфологических изменений).
Период обострения, как правило, сопровождается активным лихорадочным синдромом, для которого характерно значительное повышение температуры тела выше 38°С с эпизодами озноба и профузного потоотделения. Главным «спутником» лихорадки при коллагенозе является синдром астенизации, проявлениями которого является немотивируемая прогрессирующая слабость, невозможность выполнения привычной физической активности и угнетение настроения.
Характерными проявлениями коллагеноза, позволяющими опытному специалисту заподозрить наличие у пациента данной патологии, является симптомокомплекс мышечно-суставного поражения в виде прогрессирующей миалгии различной локализации, ноющих болей в области суставов с сопутствующим нарушением их двигательной функции. В некоторых ситуациях мышечно-суставной синдром сочетается с поражением кожных покровов с формированием неспецифических высыпаний в виде подкожных узелков, эритемы и петехий.
В связи с тем, что соединительная ткань присутствует в развитии всех внутренних органов, при коллагенозе неизбежно прогрессирует поражение этих структур с развитием дегенеративных необратимых изменений (кардиосклероз, миокардиодистрофия, пневмосклероз, амилоидоз почек с хронической почечной недостаточностью). Неспецифическими проявлениями коллагеноза является поражение органов желудочно-кишечного тракта, симулирующее течение других заболеваний в виде функциональной диспепсии, желудочно-кишечных кровотечений и абдоминального болевого синдрома. Периоды обострений, как правило, стимулируются наличием инфекционных заболеваний, избыточной инсоляцией, переохлаждением или воздействием стрессового фактора.
К сожалению, в большинстве случаев клинические критерии коллагеноза не отличаются специфичностью, поэтому наличие симптомов и жалоб пациента не является предопределяющим фактором в установлении достоверного диагноза. В этой ситуации хорошим подспорьем являются лабораторные диагностические манипуляции, позволяющие выявить специфические и неспецифические маркеры коллагеноза.
Неспецифическими воспалительными критериями является обнаружение в крови повышенного уровня глобулиновой фракции белка, СОЭ и С-реактивного белка, обнаружение которых не позволяет установить точную патоморфологическую форму коллагеноза, но свидетельствует в пользу развития диффузных изменений соединительной ткани воспалительного генеза. С целью определения патогенетического варианта коллагеноза в настоящее время применяется целый спектр лабораторных методик, однако 100% достоверностью обладает лишь гистологический анализ пунктата, изъятого из области поражения.
Коллагеноз лечение
После установления достоверного диагноза «коллагеноз», протекающего в том или ином патоморфологическом варианте, первоначальной задачей лечащего врача является убеждение пациента в необходимости пожизненного лечения с применением целого комплекса терапевтических и профилактических мероприятий. Пациенту следует придерживаться правил режима труда и питания с обязательным избеганием периодов избыточного переохлаждения или гиперинсоляции, которые являются главными провокаторами обострения коллагеноза.
При первичном обнаружении у пациента признаков какого-либо варианта коллагеноза необходимым условием является госпитализация в стационар ревматологического профиля с целью подбора индивидуальной схемы медикаментозного лечения. После купирования острых проявлений заболевания пациент проходит лечение в амбулаторных условиях, а с наступлением периода полной ремиссии обязательно необходимо продолжить реабилитационный курс терапии в санатории специфического профиля.
Медикаментозное лечение является лишь частью комплексной терапии коллагеноза, и применение его имеет место чаще всего в период активности воспалительного процесса. При различных патоморфологических вариантах коллагенозов разработаны индивидуальные методики и схемы медикаментозной противовоспалительной коррекции. Препаратами выбора с высокой доказательной эффективностью является группа нестероидных противовоспалительных средств (Бруфен в максимальной суточной дозе 2,4 г).
В ситуации, когда у пациента имеются признаки высокой активности процесса, быстрое прогрессирование патологических изменений и клинических проявлений, тяжелое висцеральное поражение, необходимым условием является назначение адекватной схемы глюкокортикостероидной терапии (Преднизолон в максимальной суточной дозе 15 мг). И только лишь в случае развития побочных реакций в ответ на прием кортикостероидов допустимо назначение цитостатической терапии (Циклофосфамид в суточной дозе 0,1 г, Азатиоприн в максимальной дозе 5 мг).
Эпизоды системной склеродермии и ревматоидного артрита хорошо поддаются лечению с применением Д-пеницилламина в суточной дозе 250 мг курсом не менее двух месяцев с последующим постепенным титрованием дозы до уровня 750 мг (каждые 30 дней на 250 мг увеличивают дозу препарата).
Хорошей эффективностью в плане купирования острых клинических проявлений коллагеноза обладают экстракорпоральные методы гемокоррекции в виде плазмафереза, гемосорбции и каскадной плазменной фильтрации.
Реабилитационный комплекс мероприятий состоит из применения различного рода методик физиотерапии в виде лекарственного электрофореза, ультрафонофореза, магнитотерапии в условиях санатория специфического профиля. В качестве профилактического метода лечения коллагеноза рассматривается санация хронических очагов инфекции.
Коллагеноз: симптомы и лечение
Коллагеноз — основные симптомы:
- Высыпания на коже
- Перепады настроения
- Боль в суставах
- Слабость
- Перепады температуры
- Потеря аппетита
- Озноб
- Потливость
- Выпадение волос
- Покраснение лица
- Боль в мышцах
- Лихорадка
- Снижение зрения
- Появление язв
- Воспаление слизистых
- Нарушение работы желудочно кишечного тракта
- Нарушение двигательной функции
- Нарушение сердечной деятельности
- Деформация суставов
- Огрубение кожи
Коллагеноз – представляет собой иммунопатологическое состояние, при котором наблюдается развитие дегенеративных нарушений, которые наиболее часто поражают соединительную ткань, однако не исключается вероятность вовлечения в патологию иных сегментов.
Подобное заболевание может развиваться первично и вторично, отчего провоцирующие факторы в каждом конкретном случае будут отличаться. Помимо этого, основное место в развитии такой болезни также отводится проникновению в человеческий организм патологических агентов.
Несмотря на существование большого количества недугов, которые входят в группу коллагенозов все они имеют ряд общих клинических проявлений. К ним стоит отнести лихорадку и озноб, повышенное потоотделение и необъяснимую слабость, а также кожные высыпания различной формы.
Процесс установления правильного диагноза направлен на проведение широкого спектра лабораторно-инструментальных обследований, которые в обязательном порядке должны дополняться тщательным физикальным осмотром.
В подавляющем большинстве ситуаций, для того чтобы лечить болезнь обращаются к консервативным методикам, основывающимся на пероральном приеме лекарственных препаратов.
Как было указано выше, коллагенозы могут иметь врожденную и приобретенную природу.
В первом случае в качестве предрасполагающего фактора служат генетически обусловленные патологии, развивающиеся на этапе внутриутробного развития плода, на фоне которых происходит нарушение процесса синтеза коллагена, а также структуры этого вещества и его метаболизма. Именно по этой причине очень часто развиваются заболевания, входящие в данную категорию, у тех детей, один из родителей которых страдает от аналогичного недуга.
Источники приобретенных коллагенозов изучены не в полной мере, однако на первый план выходит инфицирование человеческого организма болезнетворными микроорганизмами. В данном случае в качестве возбудителя могут выступать:
Также установлена взаимосвязь между коллагенозами и нарушениями гормонального фона. Таким образом, в качестве причин можно выделить:
- период вынашивания ребенка;
- протекание менструации;
- родовую деятельность;
- климактерический период;
- абортивное прерывание беременности;
- нарушение функционирования органов эндокринной системы, а именно щитовидной железы и яичников, надпочечников и гипофиза.
При генетической предрасположенности в качестве пускового механизма могут послужить:
- длительное влияние на организм чрезмерно низких или высоких температур;
- продолжительные стрессы;
- широкий спектр травм;
- бесконтрольный прием некоторых лекарственных препаратов;
- вакцинация;
- различные аллергические реакции;
- снижение сопротивляемости иммунной системы.
Иногда невозможно установить факторы, послужившие развитию подобного недуга – в таких случаях у человека диагностируют недифференцированный коллагеноз.
Классификация
В соответствии с особенностями происхождения дегенеративного процесса коллагенозы бывают:
Каждая из категорий, включает в себя ряд патологических состояний. Например, к первичным недугам относят:
Что касается приобретенных форм коллагеноза, то они отличаются по варианту протекания:
- с тяжелым течением;
- со скрытым течением, медленно прогрессирующим развитием и отсутствием опасных для жизни последствий.
Первая группа патологий включает в себя:
Более легким протеканием характеризуются такие виды коллагеноза:
Такие заболевания объединены в категорию, получившей название малые коллагенозы.
Помимо этого, существует классификация в зависимости от места локализации поражений:
- диффузные изменения соединительной ткани – диагностируется наиболее часто;
- суставы;
- синовиальная оболочка;
- стенки сосудов.
Также специалисты из области ревматологии выделяют смешанные и переходные коллагенозы.
Симптоматика
Присутствие в подобной группе заболеваний большого количества недугов обуславливается тем, что они имеют множество общих клинических признаков и характерных особенностей, например, медленное прогрессирование, а также чередование фаз обострения и ремиссии.
Среди общих симптомов, развивающихся у детей и взрослых, выделяют:
- неспецифическую лихорадку;
- повышенное потоотделение;
- озноб;
- воспалительное или язвенное поражение кожных покровов и слизистых оболочек;
- суставные и мышечные боли;
- нарушение двигательных функций;
- прогрессирующую слабость;
- частую смену настроения;
- нарушение сна;
- снижение или полное отсутствие аппетита;
- нарушение функционирования органов пищеварительной и сердечно-сосудистой системы, а также таких органов, как почки и легкие.
В случаях развития склеродермии вышеуказанные признаки будут дополняться:
- утолщением и затвердеванием соединительной ткани;
- огрубением кожи;
- повышенным выпадением волос;
- появлением нарывов.
Характерными признаками системной красной волчанки принято считать:
- покраснение кожи на лице и в области декольте;
- возникновение высыпаний по всему телу, по внешнему виду напоминающих красные кольца;
- колебания температурных показателей;
- афтозный стоматит;
- снижение остроты зрения;
- артрит костей.
При ревматоидном артрите наиболее часто пациенты предъявляют жалобы на:
- поражение суставов верхних и нижних конечностей;
- деформацию пораженного сегмента;
- сильный болевой синдром, склонный к усилению в ночное время суток;
- полное отсутствие сна;
- снижение массы тела.
Все вышеописанные заболевания и их проявления относятся к наиболее часто диагностируемым среди коллагенозов.
Диагностика
Поставить правильный диагноз опытный ревматолог сможет на этапе первичного осмотра пациента, однако для определения разновидности коллагеноза необходимо лабораторные и инструментальные обследования.
В первую очередь, клиницист должен лично выполнить несколько манипуляций, а именно:
- изучить историю болезни не только пациента, но и его близких родственников – для поиска наиболее вероятного этиологического фактора для того или иного человека;
- собрать и проанализировать жизненный анамнез – для установления влияния иных неблагоприятных источников;
- провести тщательный физикальный осмотр, с обязательным изучением состояния кожных покровов и слизистых;
- детально опросить пациента – для составления полной клинической картины и степени выраженности симптомов коллагеноза.
Среди лабораторных тестов стоит выделить:
- общий и биохимический анализ крови;
- иммуноферментный и ДНК анализ крови;
- серологические пробы.
Наиболее информативными являются следующие инструментальные процедуры:
- ультрансонография и рентгенография пораженного сегмента;
- ЭКГ и ЭхлКГ;
- КТ и МРТ;
- биопсия кожного покрова, мышц и суставов, а также почечной ткани.
В процессе диагностирования принимает участие не только ревматолог, но и специалисты из других областей медицины, в частности:
- дерматолог;
- гастроэнтеролог;
- пульмонолог;
- кардиолог;
- иммунолог;
- эндокринолог;
- педиатр.
Дополнительные обследования необходимы для осуществления дифференциации различных форм коллагенозов.
На фоне того, что большое количество заболеваний характеризуется медленно прогрессирующим и рецидивирующим течением, их терапия должна быть поэтапной, длительной, нередко пожизненной.
В подавляющем большинстве ситуаций для лечения болезней применяют такие лекарственные лекарства:
- стероидные глюкокортикоиды;
- нестероидные противовоспалительные вещества;
- циостатики;
- препараты золота;
- производные аминохинолина.
Суточная норма и длительность применения определяется в индивидуальном порядке для каждого больного, это обуславливается тем, что врач учитывает:
- тип недуга;
- остроту и тяжесть протекания;
- возрастную категорию больного;
- индивидуальные особенности пациентов.
Во время обострения симптоматики целесообразно использование таких экстракорпоральных методов гемокоррекции:
- плазмаферез;
- каскадная фильтрация плазмы;
- гемосорбция.
При ремиссии той или иной формы коллагеноза лечение может включать в себя:
- прохождение курса ЛФК;
- физиотерапевтические процедуры — в данном случае представлены лекарственным электрофорезом и магнитотерапией, ультразвуком и ультрафонофорезом, лечебными ваннами, которые могут быть радоновыми, углекислыми и сероводородными;
- соблюдение щадящего рациона;
- санаторно-курортную терапию.
Возможные осложнения
В зависимости от разновидности коллагеноза, при отсутствии терапии, существует высокая вероятность развития следующих осложнений:
Профилактика и прогноз
Развитие врожденных коллагенозов избежать невозможно, однако для предотвращения развития вторичных дегенеративных процессов необходимо соблюдать такие профилактические рекомендации:
- избегание переохлаждений и перегрева организма;
- полноценное устранение очагов любых хронических инфекций;
- укрепление иммунитета на постоянной основе;
- адекватное применение лекарственных средств со строгим соблюдением рекомендаций лечащего врача;
- сведение к минимуму влияние стрессов;
- недопущение контакта с аллергенами;
- регулярное посещение всех клиницистов для прохождения профилактического осмотра.
Прогноз коллагеноза полностью диктуется вариантом его протекания и адекватностью осуществления терапевтических методик. Раннее и непрерывное лечение позволяет добиться стойкой ремиссии и повышения качества жизни больного. Полное отсутствие терапии чревато развитием вышеуказанных осложнений, которые нередко заканчиваются летальным исходом. Наиболее опасными выступают так называемые большие коллагенозы.
Если Вы считаете, что у вас Коллагеноз и характерные для этого заболевания симптомы, то вам могут помочь врачи: ревматолог, терапевт, педиатр.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Зоонозное инфекционное заболевание, областью поражения которого являются преимущественно сердечно-сосудистые, опорно-двигательные, половые и нервные системы человека, именуется бруцеллёзом. Микроорганизмы этого заболевания были выявлены в далёком 1886 году, а первооткрывателем недуга является английский учёный Брюс Бруцеллёз.
Аллергический васкулит — сложное заболевание, для которого характерным является асептическое воспаление стенок сосудов, развивающееся вследствие аллергической реакции на отрицательное воздействие инфекционно-токсических факторов. Для недуга характерны воспалительно-аллергические высыпания с наклонностью к отёку, кровоизлияниям и некрозу.
Менингококковая инфекция провоцирует антропонозные недуги — менингит, менингококковый сепсис с молниеносным течением. Практически 80% от всех клинических случаев приходится на детей. Клиницисты отмечают, что пик заболевания приходится на тёплое время года, однако случаи поражения диагностируются и в течение всего года.
Эндокардит представляет собой воспалительный процесс, происходящий во внутренней оболочке сердца (эндокарде). Основной причиной его развития является инфекция, но не стоит исключать другие патологии. Заболевание в равной степени может поражать как мужское, так и женское население. Очень часто недуг настигает организм людей, принимающих различные наркотические препараты. Склонность к развитию патологического процесса имеется и у маленьких пациентов, поэтому важно знать причины и симптомы патологии, чтобы предотвратить развитие тяжёлых осложнений.
Аутоиммунные заболевания суставов, которые возникают на основании поражения кожных покровов, называются псориатическим артритом. Заболевание характеризуется преимущественно хроническим или острым характером протекания. Псориатический артрит встречается на равных как у мужчин, так и у женщин в зрелом возрасте.
При помощи физических упражнений и воздержанности большая часть людей может обойтись без медицины.
Коллагеноз
Коллагеноз (также ревматическая болезнь, англ. collagen disease) — это группа болезней, которые характеризуются поражением соединительной ткани (как правило, прогрессирующим). В основе коллагеноза лежит аутоиммунная патология соединительной ткани. Поражения могут быть разными — повреждаются мышцы, сосуды и кожный покров. Например, при узелковом периартериите поражается обычно соединительная ткань сосудов, при системной склеродермии — кожа, опорно-двигательная система и внутренние органы.
Виды коллагеноза
В зависимости от этиологии недуга, коллагенозы подразделяются на приобретенные и наследственные. В группу коллагенозов включаются:
- болезни суставов (микрокристаллические, псориатические, реактивные и ревматоидные артриты, остеоартроз, анкилозирующий спондилит и пр.);
- системные васкулиты (например, микроскопический полиангиит, пурпура Шенлейна-Геноха и узелковый периартериит);
- диффузные недуги соединительной ткани (к примеру, системная склеродермия, синдром Шарпа, системная красная волчанка)
Причины коллагеноза
Наследственные типы коллагенозов обуславливаются системными нарушениями структуры коллагена, сопутствующими обменными нарушениями, а также дефицитом компонентов иммунной системы. При приобретенных коллагенозах почти невозможно точно определить причину патологии, что послужило импульсом для возникновения дискуссий о целесообразности выделения данной подгруппы заболеваний. Однако существует множество факторов, провоцирующих появление коллагеноза, среди них:
- инфекционные заболевания;
- нарушения гормонального фона;
- неблагоприятное влияние факторов внешней среды.
Косвенными механизмами, способствующими развитию симптомов коллагеноза являются психоэмоциональные стрессы, прием определенных медикаментозных препаратов, гиперинсоляция; у детей недуг может развиваться после осуществления вакцинации.
Симптомы коллагеноза
Каждое заболевание из группы коллагенозов отличается специфичностью симптомов. При этом выделяются общие признаки, характерные для любых типов этой патологии — интермиттирующее (эпизодическое) течение с присутствием периодов ремиссий и обострений, а также с одновременным прогрессированием патологических изменений.
Период обострения обычно характеризуется выраженным лихорадочным синдромом с проявлениями озноба и потоотделения. У пациентов угнетается настроение и возникает сильная слабость. Характерными проявлениями недуга являются ноющие боли в участке суставов, нарушения двигательной функции суставов, миалгия разнообразной локализации. Поскольку соединительная ткань присутствует во всех органах, при патологии возникают такие дегенеративные изменения, как кардиосклероз и микрокардиодистрофия, пневмосклероз легких, амилоидная дистрофия почек.
Неспецифическим проявлением недуга является поражение ЖКТ (функциональная диспепсия, абдоминальный болевой синдром, желудочно-кишечные кровотечения).
Диагностика коллагеноза
Диагноз коллагеноза устанавливается на основании анализа данных анамнеза и результатов лабораторной диагностики (определения в крови неспецифических маркеров воспаления, а также иммунологических маркеров). При коллагенозе также могут применяться: рентгенография, магнитно-резонансная томография, УЗ-диагностика, компьютерная томография.
Терапия коллагеноза
Часто лицам с коллагенозом требуется сложная пожизненная терапия. Специфика лечения варьируется зависимо от конкретного вида патологии. Могут применяться НПВП, глюкокортикостероиды, блокаторы ФНО-α, методы экстракорпоральной детоксикации (гемосорбция, плазмаферез). Во время ремиссии могут быть рекомендованы физиотерапевтические методики (лечебная физкультура, ультразвук, магнитотерапия и пр.) Пациентам нужно соблюдать правила режима питания и труда, избегать гипотермии и гиперинсоляции. При отсутствии надлежащей терапии возможен летальный исход вследствие присоединения интеркуррентной инфекции, возникновения дыхательной, сердечно-сосудистой или почечной недостаточности.
Статья написана по материалам сайтов: www.krasotaimedicina.ru, fb.ru, vlanamed.com, simptomer.ru, wiki.s-classclinic.com.
»