Кто лечит миозит какой врач
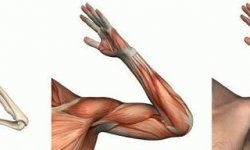
Миозитом врачи называют воспалительный процесс мышц, формирующих внешнее тело человека. Патология достаточно распространена среди всех возрастных групп населения, поэтому актуальность вопроса о том, какой врач лечит миозит, весьма оправдана. Ярко выраженная симптоматика повреждения скелетных мышц доставляет человеку много болезненных проблем, поэтому не может оставаться без внимания и обращения к соответствующему специалисту.
Врач, занимающийся лечением воспаления мышц, может быть различной компетенции, что зависит от этиологии заболевания. Так, миозит лечит терапевт, невропатолог, ортопед, травматолог или хирург, то есть патология может быть спровоцирована целым рядом этиотропных факторов, которые определяют специфику диагностики и лечебных мероприятий.
Врачи различают локализированный миозит, то есть воспаление одной группы мышц и разлитую форму (полимиозит), обусловленную распространением воспалительного процесса на несколько групп скелетной мускулатуры. Патологический процесс в мышечном слое имеет свойство вовлекать в себя близлежащие элементы тела, например, кожные покровы (дермомиозит) или суставную поверхность (артромиозит). Заболеванию в наибольшей степени подвержены мышцы спины, шеи, грудной клетки и плечей.
Врачи тщательно дифференцируют диагноз с патологиями, угрожающими жизни, поскольку сходная симптоматика может обуславливать наличие инфаркта миокарда, острого тромбоза или менингита.
С миозитом обращаются к врачу терапевту, который с помощью определенных методов обследования установит правильный диагноз, назначит комплекс терапевтических мероприятий или скоординирует дальнейшие действия пациента, если данный вид мышечной патологии не входит в его компетенцию. Самолечение может стать причиной распространенности процесса или перехода его в хроническую форму, что намного хуже поддается лечению.
Содержание
- Клиническая картина миозита
- Причины миозита
- Виды миозита
- Симптомы при миозите
- Диагностика миозита
- Эффективное лечение миозита
- Диета при миозите
- К какому врачу обратиться?
- Какой врач занимается лечением миозита: терапевт, хирург, ортопед
- Клиническая картина миозита
- В каких случаях необходимо обратится к врачу
- Какой врач лечит
- Диагностика и виды обследований
- Прогноз лечения и возможные осложнения
- Какой врач лечит миозит?
- Миозит — это следствие
- Как выбрать специалиста при миозите?
- Кто лечит миозит какой врач
- Что такое миозит? Общая классификация
- Причины миозита
- Классификация
- Симптомы миозита
- Диагностика
Клиническая картина миозита
Миозит лечит врач после установления точного диагноза и выяснения причины возникновения воспаления в мышцах. Грамотный, высококвалифицированный врач определит характер патологии и степень распространенности процесса уже при визуальном осмотре и по специфике субъективных ощущений пациента. Так, основными симптомами миозита считаются следующие:
интенсивная боль в области воспаленной мышцы или группы мышц;
боль часто иррадиирует в близлежащие участки тела, например, при воспалении мышц шейного отдела, болезненность распространяется на область лопаток или на грудную клетку;
изменения в консистенции пораженной мышцы, то есть она становится более плотной;
гиперемия и отечность кожи в месте локализации воспаления;
значительное снижение подвижности участка тела в области развития миозита;
возможны подкожные кровоизлияния и объемные гематомы.
Миозитом занимается врач обычно в поликлинических условиях, то есть при появлении подобной симптоматики, пациент может обратиться на прием к участковому терапевту. В стационаре воспаление мышц подлежит лечению только при выраженной распространенности процесса или при наличии у больного серьезной сопутствующей патологии.
Причины миозита
Основной врач по миозиту называется терапевтом, но могут понадобиться консультации смежных специалистов, что выясняется при определении причины возникновения воспалительного процесса. Этиотропные факторы, провоцирующие патологию, врачи разделяют на экзогенные (внешние) и эндогенные (внутренние). Самыми частыми причинами миозита считаются внешние, то есть мышцы подвергаются перенапряжению, травматизации или воздействию холодного потока воздуха. Эндогенные причины встречаются реже, но миозит, обусловленный ими, намного сложнее поддается лечению.
Виды воспаления мышц эндогенной этиологии врачи определяют следующие:
системные и аутоиммунные заболевания;
жизнедеятельность паразитов и патологической микрофлоры.
Для лечения миозита врач точно определяет причину и назначает ряд комплексных мероприятий, включающих прием обезболивающих и противовоспалительных препаратов на фоне физиотерапевтических методов воздействия на зону поражения мышечной ткани. Антибактериальные и гормональные препараты врачи назначают для воздействия на первопричину воспаления.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Миозит – это воспалительный процесс в мышцах скелета. Воспаление может затрагивать как одну мышцу, так и несколько мышц одной группы сразу. При поражении больше одной мышцы, заболевание называется полимиозит. Также как осложнение миозита, воспаление может распространяться на суставы, нервные волокна и кожу.
В качестве наиболее распространенных факторов, способствующих развитию миозита, выступают различные инфекции, в первую очередь те, которые попадают в мышцы путем повреждения тканей, и вирусы, в т.ч. стрептококки, стафилококки, кишечная палочка. Также, провоцирующими факторами выступают аутоиммунные нарушения, токсические поражения и патологические процессы мышечной ткани. Причинами миозита могут быть:
- осложнения после простудного и инфекционного заболевания;
- инфекции гнойные и не гнойные;
- глистные инвазии;
- интоксикация организма вследствие отравления;
- аутоиммунные нарушения;
- травмы разного характера;
- неадекватные физические нагрузки;
- долгое неудобное положение тела;
- частые мышечные спазмы;
- переохлаждение в результате длительного пребывания на холоде;
- генетическая предрасположенность.
Виды миозита
Миозит классифицируется по нескольким параметрам, а именно:
- по причине возникновения:
- травматический – воспаление в мышцах происходит вследствие перенесенной травмы;
- инфекционный гнойный – возникает из-за бактериальной инфекции, при этом воспалительный процесс в мышцах сопровождается образованием гнойников;
- инфекционный не гнойный – возникает в результате бактериальной инфекции;
- аутоиммунный – возникает из-за сбоев в работе иммунной системы, которые приводят к атаке ею мышечной ткани;
- паразитарный – возникает как следствие реакции на паразитов;
- токсический – возникает из-за постоянного или острого отравления токсичными веществами;
- оссифицирующий – может возникнуть вследствие травмы, в связи с обменными нарушениями или из-за генетического фактора. При этом виде миозита происходит окостенение мышечной ткани;
- по локализации воспалительного процесса бывает миозит:
- шеи;
- плечевых мышц;
- грудной клетки;
- спины;
- поясничных мышц;
- мышц конечностей;
- жевательных мышц;
- полимиозит – поражение группы мышц;
- по степени развития:
- острый – чаще всего возникает при травмах или на фоне влияния провоцирующего фактора. Выраженность симптомов зависит от тяжести травмы, агрессивности фактора и состояния иммунной системы. При надлежащем лечении длительность процесса не превышает месяца. В случае отсутствия адекватного лечения может перейти в хроническую форму;
- хронический – наиболее часто возникает на фоне длительных заболеваний опорно-двигательного аппарата. Проявление симптомов зависит от стадии течения основного заболевания, при обострениях основного заболевания усиливаются проявления миозита.
Симптомы при миозите
Симптоматика при миозите состоит из следующих проявлений в области пораженных мышц:
- тянущая и ноющая боль, усиливающаяся при движении;
- локальная или разлитая припухлость;
- покраснение кожи над очагом воспаления;
- уплотнения в мышечной ткани в виде узелков;
- ограниченность движений.
При инфекционном миозите добавляются общие симптомы:
- головная боль;
- высокая температура;
- общая слабость.
Для миозита характерно более выраженное проявление симптомов утром – после сна, а также усиление их проявления при излишней физической нагрузки и смене погоды.
Паразитарный миозит обычно протекает бессимптомно, единственным проявлением может быть определенный дискомфорт в мышцах в период активности личинок некоторых паразитов.
Диагностика миозита
Для постановки диагноза при миозите, после сбора анамнеза и осмотра пациента, назначается ряд лабораторных и инструментальных исследований, которые могут включать в себя:
- общий анализ крови;
- серологический анализ крови;
- электромиография;
- магнитно-резонансная томография;
- ультразвуковое исследование;
- биопсия мышечной ткани.
Эффективное лечение миозита
Лечение миозита направлено на снятие воспалительного процесса, устранение боли и избавление от причины, вызвавшей заболевание. Терапия при миозите состоит из:
- обеспечения состояния покоя воспаленным мышцам, возможен постельный режим;
- применения нестероидных противовоспалительных препаратов для снятия воспаления и обезболивания в форме мазей или гелей и таблеток или инъекций;
- приема витаминов и иммуностимуляторов;
- приема антибактериальных препаратов, в случае инфекционного миозита;
- приема антипаразитарных препаратов, в случае паразитарного миозита;
- проведения мероприятий по детоксикации при токсическом миозите;
- приема стероидов при аутоиммунном миозите;
- физиотерапевтических процедур: электрофорез, УВЧ, фонофорез, динамические токи, лечебный массаж. Также хороший эффект дают иглоукалывание и лечебная физкультура.
При отсутствии адекватного лечения, миозит может привести к таким осложнениям, как постоянная мышечная слабость и полная атрофия пораженных мышц.
Диета при миозите
Не существует специальной диеты, которую следует соблюдать при миозите. Однако существуют общие рекомендации по питанию на период болезни. Так, при миозите рекомендуется:
- употребление продуктов с повышенным содержанием витаминов, особенно А, В, С и Е;
- обязательно включать в рацион продукты богатые салицилатами;
- есть отварную, тушеную или приготовленную на пару рыбу; употребление легкоусвояемых белков;
- употребление продуктов с повышенным содержанием кальция, магния и цинка;
- обязательно соблюдение питьевого режима, особенно полезен свежезаваренный некрепкий зеленый чай, отвар шиповника, несладкие морсы из клюквы, брусники и компоты из сухофруктов.
Кроме того, во время болезни, рекомендуется исключить острую, соленую, жирную, жареную пищу и алкоголь.
К какому врачу обратиться?
Лечением миозита занимаются специалисты: невролог, терапевт, ревматолог, травматолог.
Какой врач занимается лечением миозита: терапевт, хирург, ортопед
Миозит – это заболевание, приносящие болезненные ощущения, нарушающие привычный ритм жизни человека. Воспаление развивается у людей в независимости от возраста и рода деятельности. Врач лечащий миозит, должен быть специалистом широкого профиля, способным определить диагноз исходя из симптоматики. Заболевание в компетенции терапевтов или невропатологов.
Клиническая картина миозита
Врач будет лечить миозит только после точного определения клинической картины заболевания. Основываясь на жалобах пациента, делаются предварительные заключения. Симптомы воспаления мышц:
- Ярко выраженный болевой синдром, локализованный очагом поражения.
- Боль отдает на близлежащие органы.
- Пораженная мышца уплотняется, становится более упругой.
- Покраснение и отек кожных покровов в области воспаления.
- Нарушение подвижности пораженного участка.
- Появление гематом.
- Кровоизлияния в подкожном слое.
При обнаружении симптоматики, больной должен обратиться к терапевту. Доктор направит на обследование или на прием к узкопрофильному специалисту.
Этиология заболевания бывает экзогенной – внешней или эндогенной – внутренней. Зачастую внешние факторы являются причиной возникновения миозита. К ним относятся:
- перенапряжение мышц;
- травмы мускулатуры;
- переохлаждение мышц под прямым воздействием холодного потока воздуха.
Заболевание, возникшее на фоне экзогенных причин, поддается лечению легче, нежели миозит, вызванный эндогенными причинами. Воспаление стимулируется следующими внутренними причинами:
- Аутоиммунные заболевания, связанные с иммунной системой организма.
- Острые инфекционные заболевания и процессы, происходящие на их фоне.
- Интоксикация организма.
- Активная деятельность паразитов.
В каких случаях необходимо обратится к врачу
Миозит не является первопричиной, это скорее следствие нарушенного обмена веществ в организме. Воспаление мышечного каркаса развивается при малейшем дуновении ветра или сквозняке. При нормальном функционировании системы кровообращения, подобных раздражений не происходит.
При нарушении обмена веществ развивается дефицит кислорода, глюкозы в клетках и тканях. Выраженные симптомы и непрекращающиеся боли становятся основополагающим фактом для обращения в медицинское учреждение. Необходимо отметить, что своевременно начатое лечение сокращает риск осложнений и повышает шансы на скорейшее восстановление мышечной системы.
Застой крови и лимфы создают среду для размножения условно-патогенной микрофлоры, повышение количества которой, при малейшем воздействии – переохлаждении или получении травмы, провоцирует воспалительный процесс. На этом фоне развивается болевой синдром, опухоль мышцы или всей конечности.
Болезнь носит аутоиммунный характер, организм включает режим самопоражения. Этому может предшествовать огромное количество факторов, среди которых генетическая предрасположенность. Иммунитет способен вырабатывать антитела против собственных тканей, связанных с болезнетворными микроорганизмами. Они считаются условными, при отсутствии запускающего механизма, способны просуществовать в теле человека довольно долго, ничем не проявляя себя.
Следующие симптомы говорят о необходимости обращения к квалифицированному специалисту:
- сложности координации движений;
- невозможность поднятия рук или поворота головы;
- прогрессирующий болевой синдром;
- повышение температуры тела;
- увеличение локализации воспалительного процесса;
- опухоль и отек мускулатуры.
Когда все вышеперечисленные признаки проявляют себя в течение длительного времени с высокой активностью, это становится причиной для похода в больницу. Для установки диагноза и лечения следует точно знать, к какому врачу обратиться при миозите.
Какой врач лечит
Чаще всего миозит повреждает мышцы грудной клетки, шеи, спины и плеч. Заболевание может иметь локализованный характер, при котором четко определяется очаг воспаления, и разлитую форму, распространяющуюся на соседние ткани. Форма и степень течения болезни имеют индивидуальную клиническую картину. Чтобы дать ответ на вопрос о том, какой врач лечит миозит мышц, необходимо точно определить характер заболевания.
Больному следует обратиться в поликлинику по месту регистрации. Первичный осмотр проводит врач терапевт, который дает заключение и отправляет человека на ряд обследований либо к профильному специалисту.
Миозит имеет несколько видов и проявлений, исходя из этой информации, можно точно определить степень, врача, лечащего именно данное проявление. Различают по локализации:
- Шейный. Ему подвержены люди, работающие в определенной позе. К ним относятся: программисты, водители. Зачастую, мануальный терапевт – врач, лечащий миозит шеи. После прохождения курса терапии, человек избавляется от проявления болезни.
- Поражающий мышцы ног. Лечить подобный недуг лучше у ортопеда-травматолога. Воспаление происходит в икроножных мышцах, а болевой синдром локализуется в голени. В редких случаях, воспалительный процесс переходит на ступню.
- Оссифицирующий миозит. Поражение происходит в плечевой области, распространяется на всю руку.
Острая и хроническая форма миозита в компетенции невролога, реже направляют к хирургу. Ревматолог является более узким специалистом, и занимается полимиозитом и дерматомиозитом. К выбору лечащего врача стоит отнестись со всей серьезностью, это должен быть медик, которому вы сможете доверить здоровье. Прежде чем начать лечиться, почитайте отзывы реальных людей о конкретном специалисте.
Диагностика и виды обследований
Диагностировать миозит помогут следующие обследования:
- Первичный осмотр, при котором наблюдаются явные поражения мышц. Жалобы больного на тупую, ноющую боль, раздражение при пальпации, уплотнение мускулатуры.
- Общий анализ крови показывает характерные изменения, свидетельствующие о патологических процессах в организме. Большое количество лейкоцитов – явный признак начала воспалительного процесса. При обнаружении превышения нормы эозинофилов, речь уже идет об аллергической реакции, анализ крови выявляет анемию и указывает на изменения СОЭ, которые являются признаками миозита.
- Электромиография, позволяющая определить процесс разрушения мышечных волокон.
- Рентгенография особенно важна при оссифицирующем миозите.
- Биопсия. К методу морфологического обследования единицы мышечной ткани прибегают лишь в случае, когда вышеперечисленных исследований недостаточно для точного определения диагноза. Гистолог изучает биоматериал, обнаруживает утолщение волокон мышц, а в некоторых случаях выявляет развитие некроза.
Диагностика начинается с обращения к специалисту, в зависимости от локализации болевого синдрома, и только потом, при необходимости, пациент переходит к специалисту другого профиля. Если боли находятся в области грудины, то первичный осмотр проводит терапевт. При дерматомиозите не обойтись без дерматолога, присутствует поражение кожных покровов.
Диагностические исследования позволяют окончательно определить направление болезни и специалиста, который направляет пациента на стационар и назначает лечебные мероприятия.
Терапия носит комплексный характер и включает использование противовоспалительных препаратов широкого спектра действия и обезболивающих лекарств.
Прогноз лечения и возможные осложнения
Игнорирование болезни приводит к нарушению привычного образа жизни. Стандартные движения, необходимые ежедневно, становятся для больного тяжким трудом, сопровождаются сильной болью и слабостью мышц. Человеку трудно встать с постели, одеться или умыться, при шейном миозите мышцы ослаблены и не выдерживают вес головы, больной опускает голову на грудь. В качестве осложнения болезни происходит переход воспалительного процесса на мышцы гортани, глотки и пищевода. Дыхание затрудняется, появляется кашель. При запоздалом лечении или отсутствии адекватной терапии мышечная слабость становится хронической, в крайних случаях происходит атрофия суставов.
Лечение воспалительного процесса в мышцах проводят гормональными препаратами. Они дают положительную динамику и более эффективны в сочетании с физиотерапевтическими процедурами. Глюкокортикостероиды сопровождают лечение возможным проявлением побочных эффектов, которые выражаются в следующих признаках:
- провоцирование язвенной болезни;
- предрасположенность к инфекционным заболеваниям;
- развитие сахарного диабета;
- повышение артериального давления;
- психические состояния.
Последний клинический признак зачастую встречается у женщин, переживающих климакс. Перестройка организма в это время может негативно отразится на приеме гормональных средств. Предотвратить психозы могут иммунодепрессанты, назначить которые может только невролог или психиатр.
Миозит не представляет прямой угрозы жизни человека, однако способен вызвать страшные последствия, при которых движения становятся невозможными по причине болевого синдрома. Чтобы избежать заболевания, следует придерживаться простой профилактики:
- Вести активный образ жизни.
- Заниматься не профессиональным спортом.
- Избегать переохлаждения.
- Чередовать нагрузки на мышцы.
- Питаться сбалансировано.
Игнорируя проявление симптомов, больной рискует всю жизнь страдать от болезни, которую можно вылечить, грамотно подойдя к выбору специалиста.
Какой врач лечит миозит?
Воспалительные процессы в мышцах провоцируют болезненность, ограничение подвижности и плохое общее самочувствие. Причинами миозита могут стать сквозняки, ушибы, нарушение иннервации, внутренние воспалительные процессы. Довольно часто миозиты являются следствием запущенного остеохондроза позвоночного столба, особенно это касается мышц шеи и плечелопаточной зоны. Поэтому лечение должно осуществляться соответствующим образом. Для выбора правильной методики терапевтического воздействия необходимо установление причины миозита.
Для начала предлагаем узнать, какой врач лечит миозит. В условиях городской поликлиники целесообразно обращение к терапевту или хирургу. Обычно назначается УВЧ и массаж, прогревания пораженного места и использование местно мазей с нестероидными противовоспалительными средствами. На период воспаления назначается полный покой. Спустя некоторое время все симптомы, как правило, возвращаются. И причиной этого является неполноценное симптоматическое лечение, которое не учитывает истинной причины данной патологии. Какой врач лечит миозит в нашей клинике мануальной терапии? Это, прежде всего мануальный терапевт, который изучает историю болезни и общее состояние пациента. Затем разрабатывается индивидуальная схема лечения застуженных и воспаленных мышечных волокон. Для этого используется лечебный массаж, фармакопунктура, остеопатия и лечебная физкультура.
Миозит — это следствие
Чаще всего миозит — это следствие неправильного обмена веществ и иннервации мышечных волокон. У здорового человека не возникает болезненных ощущений в мышцах даже при тяжелых физических нагрузках. Если боль провоцирует простое дуновение струи холодного воздуха из кондиционера или открытого окна, то следует задуматься над вопросом о том, нормально ли функционирует система кровообращения в месте развития миозита.
Чаще всего вопросом о том, какой врач лечит миозит, задаются молодые люди, которые ведут малоподвижный сидячий образ жизни. Из мышцы страдают от постоянного дефицита кислорода, глюкозы и других питательных веществ вследствие нарушенного кровообращения и микроциркуляции. В более старшем возрасте это грозит развитием остеохондроза. При данном заболевании страдает хрящевая ткань межпозвоночных дисков, которая может получать полноценное питание только диффузным способом из прилегающих к ним мышечных волокон.
Застойные явления в мышечных волокнах возникают также на фоне нарушенной иннервации. Это уже следствие развивающегося остеохондроза, при котором вследствие протрузии хрящевого диска развивается легкая степень ущемления мышечных волокон. При застое крови и лимфатической жидкости формируются благоприятные условия для развития условно-патогенной микрофлоры, которая при переохлаждении или небольшой травме и провоцирует воспаление. Развивается болевой синдром, мышца отекает и становится болезненной при пальпации. Может повышаться температура тела, возникать общая слабость и раздражительность.
Как выбрать специалиста при миозите?
Вполне логично, что первично для выбора специалиста при миозите пациент обращается в поликлинику по месту своего жительства или работы. В данном состоянии предоставляется больничный лист, который освобождает от труда на весь период, пока воспаление не стихнет. Для этого используются различные симптоматические методики.
После того, как миозит перестал проявляться острыми симптомами, самое время подумать о поиске причины этого состояния и восстановительного лечения. В нашей клинике мануальной терапии ответ на вопрос о том, какой врач лечит миозит, решается довольно просто. Пациенту предлагается пройти обследование. Практически в 90% случаев выявляется патология позвоночного столба, которая требует немедленного вмешательства остеопата и мануального терапевта. После лечения остеохондроза, случаи миозита наших пациентов больше не беспокоят на протяжении длительного периода времени.
Кто лечит миозит какой врач
Что такое миозит? Общая классификация
Причины миозита могут быть самыми разнообразными. Чаще всего первые симптомы миозита появляются после перенесенной вирусной или бактериальной инфекции, например, после гриппа, ОРВИ или тонзиллита. В этом случае миозит рассматривается как осложнение инфекционного заболевания.
Воспалительный процесс может сопровождаться болями различного характера: слабыми, ноющими, нетерпимыми. Иногда развивается мышечная слабость, атрофируются мышцы.
Воспаление захватывает поясничные мышцы, мышцы шейного отдела и грудной клетки. Полимиозит развивается в том случае, если патологический процесс охватывает различные группы мышц.
Дерматомиозит – заболевание, затрагивающее и мышцы, и кожу.
Причины миозита
Условно причины миозита можно разделить на эндогенные (
С этиологической точки зрения очень важно различать три основные группы миозитов спины:
- Гнойный миозит, ассоциированный с микробной флорой
- Полимиозит, при котором наблюдается поражение не только мышц спины, но и мышечных групп другой локализации
- Оссифицирующий миозит – отложение солей кальция в мышцах с последующим образованием костной ткани.
Основными возбудителями гнойного миозита являются кокковые формы бактерий – стафилококки и стрептококки. Именно они являются инициаторами развития гнойного процесса в тканях.
Причины оссифифицирующего миозита до настоящего времени не выяснены. Отмечается его связь со следующими патологическими состояниями:.
- Повышенное поступление кальция в организм
- Почечная недостаточность, при которой кальций плохо выводится из организма
- Эндокринные нарушения, особенно касающиеся функционирования паращитовидных желез.
Полимиозит мышц спины также имеет неуточненную природу. В большинстве случаев это проявление аутоиммунного процесса, который может быть связан со следующими факторами:
- Беременность
- Роды
- Период полового созревания
- Заболевания желез внутренней секреции
- Сопутствующие инфекции
- Отягощенная наследственность и т.д.
Выявить причину можно только в результате тщательного обследования и разговора с пациентом. Иногда миозит квалифицируют как самостоятельную аутоиммунную болезнь, но чаще он является результатом других заболеваний.
Миозит мышц спины часто образуется в результате пережитого стресса. Мышечное напряжение образуется как ответная реакция организма на раздражитель.
Классификация
В зависимости от количества вовлеченных в воспалительный процесс мышц выделяют:
- Локальный миозит – поражается одна группа мышц.
- Полимиозит – воспаление охватывает несколько групп мышц.
В зависимости от локализации различают:
- миозит шейных мышц;
- миозит мышц плечевого пояса;
- миозит верхних или нижних конечностей;
- поясничный миозит;
- миозит жевательной мускулатуры.
В зависимости от месторасположения поражения различают шейный, грудной и поясничный миозиты. Шейный миозит поражает практически каждого человека.
Он характеризуется тупой болью в шее, отдающей в затылок, лопатки, плечо. Болевая реакция может негативно повлиять на подвижность позвонков, вызывая ее ограничение.
Существует две основные формы миозита – локальный миозит и полимиозит. Локальный миозит характеризуется воспалением одной мышцы. При полимиозите воспалительный процесс распространяется на несколько мышц или группы мышц.
Классификация миозита мышц спины выглядит следующим образом:
- Полимиозит, то есть поражение не только мышц спины, но и мускулатуры других анатомических областей
- Дерматомиозит – поражение мышц спины, которое сочетается с клиническими признаками нарушения нормального строения и функционирования кожи
- Ювенильный дерматомиозит – состояние, подобное дерматомиозиту, которое наблюдается в молодом возрасте (до 25-30 лет)
- Миозит в рамках перекрестного синдрома, то есть при наличии каких-либо заболеваний аутоиммунной природы
- Неуточненные формы миозита.
Симптомы миозита
Симптомы заболевания миозит могут развиваться постепенно или остро, что влияет на сроки назначения лечения. Основные признаки миозита:
- слабость;
- быстрая утомляемость;
- боль, локализованная в месте поражения;
- тугоподвижность;
- уплотнение мышц или появление дряблости;
- изменения кожных покровов;
- нарушение чувствительности;
- появление вынужденного положения конечностей.
Симптомы мышечного миозита при травматическом повреждении характеризуются появлением покраснения, отека, гематомы, повышением температуры тела.
Миозит характеризуется следующими симптомами:
Симптомами, которые указывают на миозит, являются:
- общие признаки травмы, инфекции;
- слабость и быстрая утомляемость;
- боль;
- снижение подвижности;
- изменение консистенции мышц;
- кожные изменения;
- изменения чувствительности;
- появление контрактур и аномальных положений конечностей.
При острых миозитах, которые развиваются вследствие травм, первыми признаками будут последствия этих травм.
В первые дни появляются:
- гиперемия (покраснение) кожи;
- отек;
- болезненность;
- подкожные кровоизлияния;
- гематомы;
- иногда повышается местная температура.
Когда пусковым механизмом являются инфекции (
), то первыми симптомами будут общие признаки этих инфекций.
Когда развивается воспалительный процесс в мышце, первым страдает тонус мышц. Мышечные волокна теряют способность быстро и в полную силу сокращаться и расслабляться.
Больной ощущает нарастающую слабость в пораженной части тела. При миозите конечностей сложно поднимать руки выше головы или передвигать ноги.
Слабость может достигнуть такой степени, что больному становиться сложно вставать со стула или кровати.
Основной характеристикой миозита является боль в пораженной мышце или группе мышц. Воспалительный процесс приводит к разрушению мышечных волокон и скоплению большого количества активных веществ в очаге воспаления, которые раздражают нервные окончания.
Боль варьирует от умеренной до сильной в зависимости от места поражения и стадии заболевания.
Клинические проявления гнойного миозита не вызывают проблем в диагностическом плане. Они заключаются в следующем:
- Боль в спине, соответствующая локализации пораженной мышцы
- Локальное повышение температуры тела
- Невозможность выполнять определенные движения – сгибания и разгибания, наклоны туловища в сторону, повороты и т.д.
- Покраснение кожи, если пораженная мышца локализуется поверхностно
- При развитии гнойного процесса появляется зона флюктуации, то есть размягчения
- Отечность
- Повышение температуры тела.
Оссифицирующий миозит характеризуется хроническим течением и бедностью клинической симптоматики. Основными признаками являются:
- Локальные боли
- Очаги уплотнения в пораженной мышце
- Постепенное снижение объема двигательной активности.
Чтобы диагностировать эту форму миозита требуется проведение рентгенологического исследования. Оно выявляется очаги оссификации в той или иной мышце.
Важным диагностическим признаком миозита спины является мышечная слабость. Однако не все понимают, что вкладывается в это понятие. А оно включает в себя:
- Она сохраняется и в утреннее, и в вечернее время
- На нее не влияет активность человека и стрессовые ситуации
- В динамике наблюдается ее нарастание, которое не зависит от отдыха
- Объем движений неуклонно уменьшается, при этом если отсутствует лечение, то может развиться полная обездвиженность.
К тому же не стоит забывать, что миозит спины может быть ассоциирован с поражением диафрагмы, мышц гортани и пищевода. А это уже опасно развитием серьезных последствий для организма. Клинически подобное состояние проявляется следующими признаками:
- Нарушение дыхания
- Дисфагия – нарушение глотания
- Потеря голоса или его осиплость и т.д.
Полимиозит и дерматомиозит мышц спины в первую очередь затрагивает шейный отдел, а также наблюдается вовлечение в патологический процесс мышц верхних и нижних конечностей. Начало заболевания проявляется следующим образом:
- Недомогание
- Боли в мышцах
- Общая слабость
- Боли в суставах наблюдаются несколько реже, чем мышечные.
Постепенно наблюдается симметричность вовлечения мышц в патологический процесс. То есть сначала вовлекается правая сторона спины, а затем левая. Это приводит к резкому снижению объема двигательной активности.
Миозит мышц спины характеризуется проявлением локальной, интенсивной мышечной боли. При надавливании на пораженный участок человек ощущает боль. Неприятные симптомы в редких случаях могут исчезать после длительного отдыха.
Диагностика
Болезнь диагностируется на основании жалоб больного и наличия перечисленных выше объективных признаков. Косвенными признаками воспаления считаются соответствующие изменения в анализах крови и мочи.
Для уточнения диагноза проводится электромиография (ЭМГ). Это достаточно информативный метод, позволяющий оценить состояние скелетных мышц.
Что делать при миозите? Однозначно, своевременно обратиться за помощью и со всей ответственностью заботиться о своем здоровье.
Многие не знают, какой врач лечит миозит. Ответ может быть разным. При появлении первых симптомов идеальным вариантом станет запись на прием к терапевту. При необходимости он перенаправит к другому врачу (неврологу или ревматологу).
Чем лечить миозит мышц и как, вам должен сказать квалифицированный специалист. Самолечение может привести к негативным последствиям.
Врач ставит диагноз миозит на основании следующих процедур: сбор жалоб, осмотр, анализы крови, МРТ, электромиография, мышечная биопсия, УЗИ. Диагностика миозита, как правило, не представляет особой трудности.
Если вы испытываете несколько из перечисленных выше симптомов мышечных воспалений – это серьезная причина для того, чтобы получить консультацию
и уточнить диагноз.
Лечение миозита находится в компетенции таких врачей как невропатолог, ревматолог и терапевт. Первоначально, при появившихся болях в спине, шее или ногах, необходимо обратиться к терапевту.
Далее, в зависимости от этиологии заболевания, семейный врач рекомендует консультацию того или иного специалиста. Так, при миозите вследствие аутоиммунных заболеваний рекомендуется обратиться к ревматологу; при миозите во время простудных заболеваний – к терапевту; при нейро– и дерматомиозите – к невропатологу.
Диагностика миозита кроме опроса и осмотра, может включать различные лабораторные и инструментальные обследования, поэтому пациент должен заранее быть готов к значительным временным и материальным затратам.
Диагностика миозита включает:
- опрос;
- осмотр;
- лабораторные исследования (ревмопробы);
- инструментальные исследования;
- биопсию.
Включает данные о том, как началась болезнь и что ей предшествовало.
Врач может задать следующие вопросы:
- «Что беспокоит на данный момент?»
- «Что было первым симптомом?»
- «Имела ли место температура?»
- «Предшествовало ли болезни переохлаждение, травмы?»
- «Какими заболеваниями еще страдает пациент?»
- «Чем болел пациент месяц или пару месяцев назад?»
- «Чем болел в детстве?» (например, болел ли в детстве ревматической лихорадкой?)
- «Есть ли какие-то наследственные патологии в семье?»
Изначально врач визуально осматривает место боли. Его внимание привлекает покраснение кожных покровов над мышцей или наоборот их побледнение. При дерматомиозите на коже в области разгибательных поверхностей (
) образуются красные, шелушащиеся узелки и бляшки. Внимание врача могут привлечь ногти, так как одним из ранних признаков дерматомиозита является изменение ногтевого ложа (
покраснение и разрастание кожи
). Длительно текущие миозиты сопровождаются атрофией мышцы. Над атрофированной мышцей кожа бледная со скудной сетью кровеносных сосудов.
Далее врач приступает к пальпации (
) пораженной мышцы. Это делается с целью оценить тонус мышцы и выявить болезненные точки. В остром периоде болезни мышца напряжена, так как развивается ее гипертонус. Гипертонус является своеобразной защитной реакцией скелетной мускулатуры, поэтому при
мышца всегда напряжена. Например, при шейном миозите мышцы бывают настолько напряжены, что затрудняют движение пациента. Иногда могут даже нарушаться процессы глотания, если воспалительный процесс охватил большую часть мышц шеи.
Болезненность мышцы может быть как общей, так и локальной. Например, при инфекционном гнойном миозите выявляются локальные болезненные точки, которые соответствуют гнойным очагам. При полифибромиозите болезненность усиливается по направлению к суставу, то есть в местах прикрепления мышцы.
При полимиозите болевой синдром умеренно выражен, зато прогрессирует мышечная слабость. В клинической картине оссифицирующего миозита боль умеренная, зато мышцы очень плотны, а во время их ощупывания выявляются плотные участки.
Выраженный болевой синдром наблюдается при нейромиозите, когда вместе с мышечной тканью поражаются и нервные волокна.
Ревмопробы
Ревмопробами называются те анализы, которые направлены на выявление системных или локальных ревматических заболеваний.
Такими заболеваниями могут быть:
- ревматоидный артрит;
- системная красная волчанка;
- полимиозит;
- полифибромиозит;
- миозит с включениями и другие.
Таким образом, ревмопробы помогают определить этиологию миозита, подтвердить или исключить аутоиммунный патогенез заболевания. Также с помощью ревмопроб определяется интенсивность воспалительного процесса.
В диагностике миозита ревмопробы включают определение следующих показателей:
- С-реактивного белка;
- антистрептолизина-О;
- ревмофактора;
- антинуклеарных антител (АНА);
- миозит-специфических аутоантител.
Повышенная концентрация С-реактивного белка наблюдается при различных воспалительных процессах в организме. С-реактивный белок является маркером острой фазы воспаления, поэтому определяется при острых инфекционных миозитах или при обострениях хронических.
Определяя уровень этого белка можно оценить эффективность принятого лечения. Однако в целом С-реактивный белок является лишь показателем инфекционного процесса и не играет важную роль в дифференциальной диагностике миозита.
Представляет собой антитело (
), которое вырабатывается в ответ на присутствие в организме
, а точнее на продуцируемый им фермент – стрептолизин (
отсюда и название
). Является важным диагностическим критерием при
и ревматоидном артрите. Таким образом, повышенный титр этих антител говорит в пользу ревматического миозита.
Ревмофактор – это антитела, которые вырабатываются организмом к собственным белкам (
). Повышенные значения ревмофактора наблюдаются при аутоиммунных патологиях, дерматомиозите, ревматоидном серопозитивном артрите.
Однако существуют случаи, когда ревмофактор отрицателен. Это наблюдается при серонегативном ревматоидном артрите или у детей с ювенильным артритом.
Важное диагностическое значение имеет количественное определение ревмофактора до и после лечения.
Семейство аутоантител, которое врабатывается к компонентам собственных белков, а именно к ядрам клеток. Наблюдаются при дерматомиозите, склеродермии и при других системных коллагенозах.
Миозит-специфические аутоантителаМиозит-специфические аутоантитела (MSA) являются маркерами таких идиопатических миозитов, как:
- дерматомиозит;
- полимиозит;
- миозит с включениями.
MSA – является группой самых различных антител, которые вырабатываются к различным компонентам клеток: митохондриям, некоторым ферментам, цитоплазме.
Самые распространенные антитела — это:
- Анти Jo-1 – выявляется у 90 процентов людей, страдающих миозитом;
- Анти-Mi-2 – наблюдается у 95 процентов людей с дерматомиозитом;
- Анти-SRP – выявляется у 4 процентов людей с миозитом.
Биопсия и морфологическое исследование мышечной ткани
Биопсия – метод диагностики, при котором происходит прижизненный забор кусочков тканей (
), с последующим их изучением. Целью биопсии в диагностике миозитов является определение структурных изменений в мышечной ткани, а также в окружающих ее сосудах и соединительной ткани.
Показаниями к биопсии являются:
- инфекционные миозиты;
- полимиозиты (и как их разновидность дерматомиозиты);
- полифибромиозиты.
Для полимиозита и его вариантов (
дерматомиозит, полимиозит с васкулитом
) характерны изменения воспалительного и дегенеративного характера: клеточная инфильтрация, некрозы мышечных волокон с потерей поперечной исчерченности.
При полифибромиозите мышечная ткань заменяется соединительной тканью с развитием фиброза. При инфекционных миозитах преобладает клеточная инфильтрация межуточной ткани и мелких сосудов.
При подозрении на миозит спины основными рекомендуемыми методами обследования являются следующие:
- Электромиография
- Рентгенограмма
- Определение креатинфосфокиназы в крови – это фермент, специфичный для мышц (при миозите его уровень заметно повышен)
- Биопсия мышц и гистологическое исследование
- Компьютерная томография.
В процессе диагностического поиска у врача обязательно должна присутствовать онконастороженность. Она связана с тем, что боли в мышцах могут появиться при онкологических заболеваниях, особенно еще до момента их обнаружения.
Поэтому исключение онкологии обязательно во всех случаях, когда имеются боли в мышцах.
Лечение миозита начинают с устранения спровоцировавшего его фактора. При бактериальной инфекции назначают антибиотики и другие антибактериальные препараты, при паразитарных инвазиях проводят курсы лечения противопаразитарными препаратами.
Для лечения аутоиммунного миозита используются гормональные средства. В случае гнойного миозита лечение начинается хирургом, который вскрывает абсцесс или флегмону, чтобы создать путь для оттока гноя и доступ для последующего промывания антисептиками очага нагноения.
Для устранения общей интоксикации (при ее наличии) назначают внутривенное капельное введение растворов электролитов, введение сердечных препаратов, иммуностимулирующих средств, витаминов.
Если миозит развился после перенесенного гриппа, ОРВИ или ангины, то его лечением будет заниматься терапевт. Кроме терапевта в лечении миозита и его последствий могут принимать участие: невролог, врач-ЛФК, мануальный терапевт, врач-ортопед.
При гнойном миозите лечение должен начинать и вести хирург до полного устранения очага нагноения.
После проведения диагностики и определения формы заболевания врач составляет план, в котором указывает, как лечить миозит. Симптомы и лечение миозита взаимозависимы, так как симптоматическая терапия (купирование боли и других проявлений) играет важную роль.
Лечение миозита мышц должно быть комплексным, поэтапным и своевременным.
Основные методы лечения:
- медикаментозная терапия. Лекарственные препараты борются не только со всеми симптомами, но и с причинами заболевания. Лечение острого миозита связано с приемом антибиотиков. Какие антибиотики при миозите назначает врач, зависит от ваших индивидуальных особенностей, чувствительности микробов и степени проявления;
- физиотерапевтические процедуры. Лечение хронического миозита основано на этих методах, так как они улучшают обменные процессы, кровоснабжение и восстанавливают структуру мышцы и ее функции. Горячие ванны для лечения миозита, бани и другие согревающие процедуры приводят к быстрым положительным результатам и помогают избавиться от боли;
- хирургическое лечение. Показано в редких случаях.
Профилактика миозита (как и других заболеваний) — очень важный аспект, позволяющий сохранить здоровье. Самое главное — избегать чрезмерных нагрузок, травм, переохлаждения, вести активный образ жизни, проводить больше времени на открытом воздухе, соблюдать рацион питания и вовремя лечить сопутствующие заболевания.
При выборе метода лечения необходимо руководствоваться этиологией заболевания. Для лечения миозита применимы следующие методы:
- Медикаментозное лечение миозита применяется в первую очередь. Используют различные формы лекарственных средств. Для системного воздействия применяют:
- антибактериальные препараты;
- нестероидные противовоспалительные средства;
- анальгетики;
- мочегонные препараты для устранения симптомов отека;
- глюкокортикоиды применимы при заболеваниях ревматической и идиопатической природы;
- цитостатики назначают при отсутствии должного эффекта от глюковортикоидов;
- для местного лечения применяют мази и гели на основе нестероидных противовоспалительных средств.
Лечение миозита зависит от причины, вызвавшей это заболевание. При гнойных инфекционных миозитах назначаются антибактериальные средства, при переохлаждении –
нестероидные противовоспалительные обезболивающие средства
, при аутоиммунных и ревматических процессах – кортикостероиды, при паразитарных инвазиях – противопаразитарные средства, при нейромиозите – применяются новокаиновые блокады, при полимиозите – кортикостероиды и иммунодепрессанты.
Лечение негнойного инфекционного миозита
При миозите вследствие переохлаждения или напряжения (
чаще всего это шейный или поясничный миозит
), назначается местное лечение в виде мазей.
Мази для лечения негнойного инфекционного миозита
Статья написана по материалам сайтов: ktovrach.ru, doc.guru, pozvonochnikpro.ru, freemove.ru, sustaw.top.
»