Парамедианная грыжа: лечение, симптомы, массаж
Парамедианная грыжа возникает из-за смещения межпозвонковых дисков внутрь канала позвоночника. По этой причине происходит односторонняя или двухсторонняя компрессия спинного мозга. Часто развивается болезнь по причине инвалидности человека, поскольку сдавливаются нервные окончания и спинной мозг. Парамедианный вид грыжи встречаются чаще всего.
Содержание
- Причины появления заболевания
- Диагностирование заболевания
- Симптоматика грыжи
- Мнение специалистов
- Разновидности заболевания
- Левосторонняя форма
- Правосторонняя форма развития патологии
- Локализация грыж
- Мнение врача
- Медикаментозный метод лечения
- Консервативный способ лечения
- Хирургическое вмешательство
- Парамедианная грыжа: причины, симптомы патологии, диагностика, лечение, профилактика
- Особенности патологии
- Локализация парамедианных грыж
- Диагностика
- Осложнения и последствия
- Профилактика
- Парамедианная грыжа диска
- Виды парамедианных грыж
- Диагностика
- Способы лечения
- Послеоперационная реабилитация
- Парамедианная грыжа лечение
- Массаж спины при грыже позвоночника — полноценная помощь или легкое дополнение?
- Парамедиальная грыжа
- Что такое парамедианная грыжа
- Классификация и возможные виды
- Причины парамедиальной грыжи
- Симптомы и клиническая картина болезни
- Опасности заболевания
- Диагностика парамедиальной грыжи
- Лечение парамедианных грыж
Причины появления заболевания
Существует несколько факторов, под воздействием которых может появиться грыжа позвоночника. К ним относится:
- Родовая травма.
- Чрезмерная физическая нагрузка.
- Малоактивный образ жизни.
- Серьезные заболевания органов малого таза.
- Патологии позвоночника.
- Ожирение.
- Гормональный сбой, который вызван возрастными изменениями.
- Генетическая предрасположенность.
- Нездоровый образ жизни.
Дисплазия тазобедренного сустава диагностируется только спустя несколько лет после появления болезни. Если подойти комплексно к процессу лечения дисплазии, то риск появления осложнений в таком случае минимален. Если неправильно лечить этот недуг, то может перекоситься таз человека. По этой причине появляется межпозвоночная парамедианная грыжа.
Диагностирование заболевания
При появлении одного из признаков заболевания важно осуществить рентгенологическое исследование. Оно даст возможность оценить поврежденный участок позвоночника. При помощи МРТ, которая помогает четко определить участок омертвевших тканей, специалист оценивает степень смещения дисков. Обязательным условием является проведение миелографии. Этот вид исследования позволит поставить точный диагноз пациенту. Миелографию применяют достаточно редко, поскольку могут возникнуть побочные эффекты.
Симптоматика грыжи
На ранних стадиях развития патологии наблюдаются ярко выраженные симптомы, которые мешают человеку вести полноценный образ жизни. К основным признакам относят:
- острые болезненные ощущения в области позвоночника;
- сильная слабость и быстрая утомляемость;
- онемение конечностей.
Если парамедианная грыжа развивается в шейном отделе, то часто больного беспокоит боль в шее, которая отдает в лопатки. Болезненные ощущения усиливаются при движениях головой.
Мнение специалистов
Парамедианная грыжа в грудном отделе встречается реже всего. При появлении болезненных ощущений в груди следует немедленно обратиться к врачу и пройти полное медицинское обследование, поскольку это может быть признаком пневмонии или инфаркта. Поясничный отдел позвоночника поражается чаще всего. Эта болезнь опасна тем, что может прогрессировать и переходить в более сложные формы. Со временем размер грыжи значительно увеличивается, что усиливает болезненность и чувство дискомфорта.
Разновидности заболевания
Классифицируют заболевание в зависимости от зоны поражения. Парамедиальная грыжа бывает левосторонняя, правосторонняя и медианная.
Левосторонняя форма
Левосторонняя парамедианная грыжа диска характеризуется разрывом фиброзного кольца, вследствие чего гелеобразные массы, которые заполняют просвет диска, начинают выпячиваться слева от позвоночника. Грыжа провоцирует сдавливание отростка спинного мозга и нервного корешка. При данной патологии может произойти:
- защемление нерва;
- паралич;
- недержание каловых масс и мочи.
При запущенном заболевании лечение осуществляется в условиях стационара.
Правосторонняя форма развития патологии
Правосторонняя парамедиальная грыжа отличается от левосторонней только тем, что смещение происходит вправо. Во время пальпации врачом при осмотре пациент ощущает сильную боль в той стороне, где произошло выпячивание. Диагностировать наличие заболевания в домашних условиях практически невозможно. Только квалифицированный специалист способен поставить диагноз. На основе полученных результатов инструментального и лабораторного исследований специалист назначает лечение. При возникновении боли в спине запрещено заниматься даже лечебной физкультурой, поскольку это может только повредить мышцы и усугубить общее состояние здоровья больного.
Локализация грыж
Их классифицируют еще и в зависимости от расположения грыжевого выпячивания относительно мозгового канала. Главные особенности задней правосторонней или левосторонней грыжи характеризуются выпячиванием пульпозных ядер, которые направлены в сторону спинномозгового канала. На ранней стадии развития заболевания симптомы могут не проявляться, но по мере прогрессирования болезни у пациента возникают болезненные ощущения по причине поперечного сдавливания. Еще такую патологию называют парамедианной дорзальной грыжей.
Латеральная форма всегда направлена к межпозвонковому пространству. Сила проявления симптомов зависит от степени тяжести болезни. Секвестрированная грыжа диагностируется в том случае, когда диск уже выпал в пространство спинномозгового канала. Выраженность симптомов зависит от патологии. Как показывает медицинская практика, чаще всего негативному воздействию поддается диск L5-S1, несмотря на то что его позвонок крепкий. По причине сильной нагрузки на него часто развивается осложнение. Диск L4-L5 в основном выпячивается из-за малоактивного и нездорового образа жизни. Сидячая работа и длительное пребывание в одном положении отрицательно влияют на позвоночник. В некоторых случаях задняя парамедианная грыжа диска L4-L5 лечится медикаментозным методом, поскольку такого консервативного способа будет достаточно для выздоровления больного.
Мнение врача
В процессе лечения важно снизить влияние негативных факторов на общее состояние здоровья пациента. Важно вести здоровый образ жизни и избегать чрезмерной физической нагрузки. Исходя из статистики можно сделать вывод, что чаще всего проблемы со спиной возникают у офисных работников. По этой причине следует больше двигаться и регулярно выполнять гимнастические упражнения. Специалисты рекомендуют посещать врача и проходить медицинские осмотры. Это лучшая профилактика любого заболевания. Следует учитывать, что чем меньше размер парамедианной грыжи l5 s1, тем легче осуществляется лечение. На последующих стадиях развития патологии проблему устраняют только хирургическим или лазерным путем. Восстановительный период в случае оперативного вмешательства составляет около месяца.
Медикаментозный метод лечения
При помощи лекарственных препаратов врачи снимают воспалительный процесс и снижают болезненность. Если пациента беспокоят сильные боли или неприятные ощущения, то дополнительно доктор назначает спазмолитики. Благодаря миорелаксантам снижается тонус мышц. Это позволяет уменьшить двигательную активность больного. При помощи кортикостероидов устраняются болезненные ощущения и отечность ткани. Хондропротектор замедляет процесс разрушения костных тканей, нормализует водно-солевые процессы в ядрах. Гомеопатический препарат устраняет отечность, улучшает питание зажатых нервов. Следует знать, что длительность курса и дозировку определяет только врач. На основе полученных лабораторных и инструментальных методов исследования специалист подбирает эффективные препараты. Врач анализирует общую клиническую картину и назначает комплексное лечение. Если после приема препарата ухудшилось самочувствие, то следует немедленно сообщить об этом врачу. В таком случае пациенту подберут подходящее лекарство. Самостоятельно менять одни таблетки на другие запрещено. Могут быть осложнения в виде потери сознания и смерти. Пациент может впасть в кому. К большому сожалению, многие больные об этом не знают. Некоторые лекарственные препараты необходимо принимать определенное количество дней и замену им важно вводить постепенно.
Консервативный способ лечения
При консервативном лечении осуществляются физиотерапевтические процедуры, в том числе массаж и гирудотерапия. Для достижения положительного эффекта и улучшения общего состояния здоровья пациента недостаточно классической техники его выполнения. Надавливание не должно быть сильным, поскольку это часто вызывает острую болезненность. Вместо того чтобы оказывать давление на пораженный участок, следует легко похлопывать кожу. Важно знать, что подобная процедура запрещена при запущенной форме заболевания.
Положительно влияет на общее состояние здоровья пациента гидромассаж и вакуумный массаж. Лечение пиявками помогает восстановить поврежденную ткань и нервные волокна. Иглоукалывание устраняет болезненные ощущения и отеки, при этом оно не вызывает аллергическую реакцию и нормализует обмен веществ. Хорошее самочувствие больного поможет ему быстрее выздороветь. Физиотерапия при грыже осуществляется при помощи:
- электротерапии;
- диадинамотерапии;
- интерференции;
- электрической нейростимуляции;
- лазеротерапии;
- магнитотерапии;
- бальнеотерапии.
Хирургическое вмешательство
Если врач диагностировал парамедианно-фораминальную грыжу, которая направлена в фораминальную зону, где расположен нервный корешок спинного мозга, то лечение осуществляется при помощи оперативного вмешательства. Хирург рассекает мягкую ткань и удаляет часть диска. С использованием костного трансплантата восстанавливается позвоночный столб. Осложнения после операции возникают в том случае, если пациент не выполнял строго рекомендации врача в послеоперационный период. После хирургического вмешательства в течение месяца запрещена любая физическая нагрузка. В период реабилитации важно спать на мягком диване, правильно питаться и избегать стрессов. Физиотерапию следует проводить спустя 15 дней после операции. Даже после полного восстановления организма врачи рекомендуют регулярно проходить осмотр у специалиста. Особенно это касается тех пациентов, в роду у которых возникали подобные патологии.
При появлении одного из признаков заболевания следует обратиться к врачу. На раннем этапе развития болезни лечение осуществляется значительно легче. При запущенной форме грыжи проблему решают хирургическим путем. Народные методы лечения могут только навредить больному. Самолечением заниматься опасно для жизни, поскольку различные травы и настои обладают таким же сильным действием, как и антибиотики. Любые лекарственные препараты следует принимать строго по назначению доктора. Дозу и длительность курса определяет исключительно лечащий врач.
Парамедианная грыжа: причины, симптомы патологии, диагностика, лечение, профилактика
Боли в конечностях стали весьма распространенной проблемой, из-за которой люди чаще стали обращаться к врачам. Практически каждому второму трудоспособному человеку приходилось испытывать боли в спине, которые не связаны с онкологическими, воспалительными, системными, метаболическими болезнями.
Одной из причин таких болея является парамедианная (парамедиальная) грыжа. Что это такое, симптомы, причины развития, диагностику и методы лечения данной патологии рассмотрим ниже.
Особенности патологии
Парамедиальная грыжа считается дегенеративным поражением хрящей межпозвоночных дисков, которое сопровождается частичным смещением. Вследствие этого процесса спинномозговая жидкость сдавливается с одной/двух сторон.
На долю этой патологии припадает около 70% всех грыж. Патология опасна из-за риска пережимания нервных окончаний спинного мозга. Это ограничивает дееспособность людей и даже может спровоцировать их инвалидность.
Парамедиальную грыжу часто диагностируют при первичном повреждении студенистого ядра. Вследствие неблагоприятных статодинамических нагрузок происходит деполимеризация полисахаридов упругого студенистого ядра, которое при нормальных условиях отвечает за амортизацию, а при развитии патологии теряет упругость.
Ядро постепенно высыхает, затем секвестируется. Фиброзное ядро уже утратило свою упругость и под длительными нагрузками происходит его выпячивание. Так образуется протрузия. Прогрессирование патологии сопровождается выпадением ядра через трещины фиброзного кольца (грыжей).
Болевые импульсы являются причиной рефлекторного напряжения мышечного корсета, которое может вызвать местный сколиоз.
Механизм развития грыжи
Дорзальная и фораминальная парамедианная грыжа зачастую связана с неравномерным распределением нагрузки на позвоночник. Поражение фиброзного кольца бывает правосторонней и левосторонней. Среди вероятных причин развития патологии укажем:
- слабый мышечных волокон из-за отсутствия регулярных физических нагрузок;
- слабое развитие мышечного каркаса спины (чаще в детском, подростковом возрасте);
- травма тканей спины;
- нарушение обмена веществ, которое связано с деструкцией костной, хрящевой ткани;
- искривление позвоночника, изменение осанки в боковой плоскости;
- неправильная постановка стопы (плоскостопие, косолапость);
- злоупотребление крепкими спиртными напитками, табакокурением (эти вредные привычки нарушают сосудистый тонус мелких капилляров;
- большой вес;
- вальгусная деформация большого пальца стопы;
- недостаточное употребление жидкости. При этом растет агрегация тромбоцитов, снижается процентное содержание плазмы крови в отношении к ее форменным элементам.
Локализация парамедианных грыж
Чаще всего поражение локализуется на стыке поясницы и крестца, между телами позвонков шеи (С5, С6).
Парамедианная грыжа, которая поражает пояснично-крестцовый отдел позвоночника, характеризуется сильнейшей болью в спине, она подобна внезапному прострелу.
Может отниматься нога (со стороны поражения), снижаться мышечная сила.
- Поражение дисков С6 – С7 больного беспокоит потеря чувствительности верхних конечностей.
- Поражение L4-L5 вызывает тремор, слабость ног, проблемы с мочеиспусканием, потенцией, дефекацией.
- L5-S1 сопровождается слабостью мышц, нарушением чувствительности ног, онемение мошонки.
При поражении шейного отдела пациента беспокоят нижеуказанные симптомы:
- снижение мышечной силы рук;
- нарушение чувствительности верхних конечностей;
- нарушение сердечного ритма, скачки артериального давления;
- резкие боли в шее, воротниковой зоне;
- признаки вегето-сосудистой дистонии у пациентов старше 30;
- головокружение;
- снижение умственной работоспособности;
- головные боли.
Первичная клиническая картина может выглядеть, как резкое развитие спинального инсульта, возникшего в области задних церебральных структурах.
При развитии патологии в области поясницы приступ возникает при одновременном поднятии тяжестей и разгибании тела. После сильного прострела больной неспособен самостоятельно разогнуться. Появляется слабость, боль в одной из ног. Впоследствии клиническая картина может развиваться по одному из двух сценариев:
- воспалительный. Появляется перенапряжение мышц, что провоцирует искривление позвоночного столба;
- неврологический. В этом случае развивается парез, паралич с той стороны, за иннервацию которой несет ответственность сдавленный грыжевым выпячиванием нерв.
На фото отделы позвоночника и влияние на органы
Диагностика
При появлении описанных выше симптомов нужно обращаться к участковому терапевту, который направит к узкоспециализированному специалисту вертебролог, невропатолог, травматолог, остеопат, хирург. Специалист соберет анамнез, выполнит пальпацию пораженной зоны. Чтобы подтвердить предполагаемый диагноз пациента направляют на:
Если отсутствуют показания к немедленному хирургическому вмешательству, лечение парамедиальной грыжи начинают с консервативных методов. Если они окажутся неэффективными, лучше провести операцию.
Консервативное
Консервативная терапия заключается в лечении медикаментами из следующих групп:
После того, как удастся купировать боль, воспалительный процесс, назначают следующие методы лечения:
Хирургическое
Оперативное лечение проводится такими методами:
В редких случаях могут применяться другие методы оперативного вмешательства из-за труднодоступной локализации грыжи. Для проведения операции есть определенные противопоказания:
- болезни сердечно-сосудистой системы;
- низкое давление;
- беременность.
Осложнения и последствия
Основным осложнением грыжи считается защемление нервов. Сдавление нервных корешков, отростков спинного мозга может стать причиной серьезных осложнений:
- парезы;
- паралич;
- утрата контроля над дефекацией, мочеиспусканием.
Профилактика
Основную роль в профилактике парамедианной грыжи выступают меры, предупреждающие развитие дегенеративных изменений.
Важное место занимают систематические физические упражнения, способствующие правильной осанке, укреплению мышц спины, сохранению подвижности позвоночного столба.
Чтобы избежать развития патологии достаточно следовать простым правилам:
- Спать на ортопедическом матрасе.
- Правильно питаться.
- Регулярно заниматься спортом.
- Отказаться от алкоголя, табакокурения.
- Проходить профилактический массаж.
Эффективность лечения во многом зависит от того, как рано или поздно больной обратился за помощью. Диагностика на раннем этапе развития патологии ускорит выздоровление.
Современная медицина в состоянии вылечить даже запущенные случаи, когда пациент с трудом двигается.
О причинах и признаках грыж позвоночника, смотрите в наем видео:
Парамедианная грыжа диска
Парамедианная (парамедиальная) грыжа – дегенеративное поражение межпозвоночных хрящей дисков с их частичным смещением, которое приводит к сдавливанию спинномозговой жидкости с одной или двух сторон. 70% всех диагностируемых грыж – этого типа. Патология опасна, поскольку её рост становится причиной пережимания нервных окончаний спинного мозга, что существенно ограничивает дееспособность человека, вплоть до инвалидности. Развивается обычно на фоне уже имеющихся сколиоза, остеохондроза и дисплазии.
Виды парамедианных грыж
По расположению к средней линии различают: левостороннюю патологию, правостороннюю, медианную. Классифицируют патологии также по степени выпячивания и локализации. Парамедианная грыжа диска бывает:
- Дорсальная – смещение диска в просвет между позвонками;
- Латеральная – образование затрагивает заднюю часть фиброзного кольца;
- Секвестрированная – диагностируется при выпадении части диска в область спинномозгового канала.
Существует ещё разделение грыжевых выпячиваний в зависимости от отдела позвоночника, в котором образовалось нарушение: шейном, грудном (редко), поясничном (чаще всего) или пояснично-крестцовом.
Парамедиальная грыжа диска в зависимости от направления пролабирования образовывается слева или справа. В первом случае пережимаются нервы левой части спинного мозга, нарушая нормальное функционирование органов и систем этой стороны тела. Правосторонняя грыжа становится причиной дискомфортных ощущений с правой стороны.
Типичным местом локализации грыжевых образований являются поясничные позвонки L5-S1 и L4-L5, иногда нарушения диагностируются на уровне шейного отдела – C5-C6. В первом случае патологическое развитие происходит между 5 позвонком поясницы и крестцом. L4 -L5 локализуется в отделе поясницы, характеризуется разрывом или выпадением содержимого диска в пространство между позвонками. C5- C6 диагностируется на участке между 5 и 6 шейным позвонком.
К возможным причинам относят:
- Травматизацию спины (в результате дорожно-транспортного происшествия, прыжков с высоты, подъема тяжестей);
- Ревматоидный артрит;
- Непролеченый сколиоз;
- Болезнь Бехтерева;
- Снижение высоты межпозвоночных дисков;
- Длительный дефицит кальция, фосфора;
- Ожирение;
- Врожденные анатомические особенности позвоночника;
- Остеохондроз;
- Чрезмерные физические нагрузки;
- Физиологические, связанные с возрастом изменения в тканях позвоночника;
- Наследственный фактор.
На начальном этапе заболевания беспокоящие признаки слабовыражены и характеризуются ноющей, средней интенсивности болью в области спины, поясницы или шеи. Позднее дискомфортные ощущения усиливаются, появляются дополнительные симптомы:
- При грыжевом образовании C6-C7 частыми становятся жалобы на потерю чувствительности верхних конечностей, боль в месте формирования грыжи, головокружение, повышение или понижение давления, а также нарушение зрительных и слуховых функций.
- Грыжевое образование L4-L5 становится причиной тремора, слабости ног, их отёчности, а также провоцирует появление проблем с потенцией, дефекацией, мочеиспусканием.
- При грыжевом образовании L5-S1 возникает слабость мышц, онемение мошонки, ухудшение чувствительности ног.
Диагностика
При обращении пациента специалист выполняет сбор анамнеза и проводит пальпацию пораженной области. Для подтверждения диагноза назначается МРТ, КТ, УЗИ, рентгенография. Эти способы диагностики позволяют также определить локализацию, степень и тип выпячивания, дифференцировать патологию от других заболеваний. Обращение к врачу на начальной стадии формирования парамедиальной грыжи позволяет обойтись медикаментозной терапией.
Способы лечения
Устранение проблемы при отсутствии показаний к немедленному хирургическому вмешательству начинается с консервативных методов. Если они малоэффективны – рекомендуют операцию. Медикаментозное лечение парамедианной грыжи обычно состоит в назначении:
- Нестероидных противовоспалительных препаратов;
- Миорелаксантов;
- Кортикостероидов;
- Обезболивающих и снимающих мышечный тонус средств.
После купирования боли и воспалительного процесса прописывают иглорефлексотерапию, лечебный массаж и гимнастику, ультразвуковую, ударно-волновую терапию. Врач может рекомендовать позвоночный бандаж, а также аппаратное или ручное вытяжение позвоночника. Эти процедуры при терапии парамедианных грыж прописываются на длительный период, до 6 месяцев. Оперативное вмешательство проводится обычно лазерным или эндоскопическим методом. Другие способы применяются редко по причине труднодоступного расположения грыжи. Противопоказаниями к хирургической операции является беременность, низкое давление, заболевания сердечно-сосудистой системы.
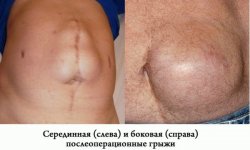
Послеоперационная реабилитация
После оперативного лечения парамедианной грыжи очень важен покой, максимальное ограничение физической активности, рекомендовано применение корсета. Нагрузка на опорно-двигательный аппарат должна поступать дозировано, постепенно увеличивающимися небольшими объемами.
Сидячая работа возможна лишь спустя 1 месяц после операции, примерно по 30 минут в день. Водить машину разрешается непродолжительное время через 1,5 месяца после лечения.
Для скорейшего восстановления полезны будут плаванье, массаж и лечебная гимнастика. Щадящий режим двигательной активности и нагрузок необходим продолжительное время.
Парамедианная грыжа диска – серьезная патология, которая вызывает много неприятных ощущений, а также значительно ухудшает качество жизни. Однако вовремя выполненная диагностика и правильное лечение помогают предотвратить осложнения и забыть о недуге.
Циркулярная протрузия диска, что это такое?
Что такое фораминальная грыжа?
Чем отличается протрузия от грыжи межпозвонковых дисков
Эндоскопическое удаление грыжи позвоночника
Парамедианная грыжа лечение
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Парамедианная протрузия межпозвонкового диска является серьезным нарушением деятельности позвоночника. При этом происходит выпадение пульпозного ядра в позвоночный сегмент. Медианная протрузия диска l5 s1 связана с серьезной клинической картиной. Какие основные причины и особенности данной патологии и способы ее лечения?
Общие причины заболевания
В первую очередь необходимо отметить, что это не самостоятельная болезнь, то есть она возникает на фоне уже имеющихся патологий в человеческом организме. Наиболее распространенные причины развития протрузий следующие:
- развитие остеохондроза (как результат возрастных изменений);
- поражение позвоночного столба в результате травматических поражений позвоночника;
- искривление позвоночника (сколиоз, лордоз, кифоз);
- неблагоприятная генетическая предрасположенность;
- лишний вес;
- перегрузки позвоночника в результате интенсивных физических нагрузок;
- изменение строения фиброзного кольца (из-за нарушения строения ткани).
Боль при протрузии появляется от того, что выпячивание постепенно просачивается в область спинного мозга и раздражает нервные окончания, расположенные в нем. Боль бывает в результате сдавления кровеносных сосудов, при ухудшении на этом фоне кровопитания.
Главные симптомы протрузии
Основной признак парамедианной протрузии — боль. Тип болевого ощущения может быть разным. Вот наиболее характерные разновидности болевого синдрома:
- Люмбальный прострел — приступ острой болезненности в позвоночнике (сопровождается изменением позы и отдает в ноги или руки).
- При ущемлении нервов возникает подострая люмбалгия. Часто это бывает в крестцовом или поясничном отделах.
- Каудопатия — это боль, появляющаяся в области ягодичных мышц. Она возникает в результате поражения так называемого конского хвоста.
- Торакалгия — появляется в области реберных дуг и имеет опоясывающий характер.
Особенности протрузий l4-l5
Такая парамедианная протрузия диска является начальным этапом межпозвоночной грыжи. Фиброзное кольцо при этом остается целым. Существуют такие виды протрузий:
- Циркулярная. Она встречается у пациентов чаще всего. Область выпячивания может быть медианно направленной, но чаще всего встречается равномерная или круговая. Вызывает разную неврологическую симптоматику, боль разной интенсивности.
- Задняя, или дорсальная. При этом мозг выпячивается в сторону канала спинного мозга.
- Диффузная протрузия (задняя) указывает на то, что участок выпячивания находится в спинномозговом канале и что диск поражен от ¼ до ½.
- При центральной протрузии диск выпадает в конский хвост. Такое состояние угрожает сдавлением канала позвоночника и его дальнейшим стенозом.
Главнейший симптом такого поражения — боль. Она может развиться в сравнительно раннем возрасте. Известны случаи появления резкой боли в пояснице даже у 20-летних пациентов. Боль имеет тенденцию к прогрессированию и обострению в переходной период. Если человек не обратится к врачу при появлении таких болей, то ему в дальнейшем угрожает межпозвонковая грыжа.
Кроме того, больного тревожат и другие признаки, связанные с ограничением движения:
- болезненность, возникающая в районе передней и задней части бедра;
- болевые ощущения в участке тыльного участка стопы;
- неприятные ощущения, возникающие в районе первого пальца на стопе;
- симптом Ласега (если человек поднимает выровненную ногу вверх, то у него возникает болезненность в области поясницы);
- боль усиливается при кашле, смехе.
Заболевание нервного корешка приводит к появлению выраженной болезненности в поясничной области.
Особенности клинических симптомов при протрузии L5 S1 отдела
Часто при выпадении межпозвоночных дисков в этой области развиваются двигательные нарушения. Причина опорной дисфункции — выраженные раздражения нервных стволов. На фоне раздражения развиваются воспалительные нарушения (радикулит и др.). Из-за закупорки сосудов, питающих нервы, развивается радикулоишемия.
При компрессии нервных корешков постепенно развивается слабость мышц, разгибающих стопу. Характерны изменения походки: человек не может использовать пальцы во время ходьбы; пяточная кость недостаточно задействована в процессе ходьбы, потому что она является источником болевых ощущений. Медианная протрузия диска l4 l5 характеризуется еще и слабостью разгибательных мышц голени. Коленные рефлексы при этом отсутствуют.
Протрузия L5 S1 встречается наиболее часто среди других случаев парамедианной протрузии. Она с одинаковой частотой бывает у представителей обоих полов. Клинические симптомы выпадения дисков в этой области такие:
- появление отчетливого болевого синдрома в области поясницы;
- патологическое состояние мышц, разгибающих стопу и первый палец;
- отсутствие или значительное снижение выраженности коленного рефлекса (такое нарушение может определить только невропатолог);
- снижение тонуса икроножной мышцы вызывает постепенное прогрессирование хромоты.
При дальнейшем развитии заболевания возникает так называемая дегенеративная протрузия. Кольцо при этом в значительной степени истончается и становится малоэластичным. Из – за снижения эластичности в нем постепенно формируются трещины, приводящие к дальнейшему ограничению подвижности и в итоге — к инвалидности.
Способы диагностики парамедианных протрузий
Диагностика данного заболевания основана на анализе клинических симптомов и результатов рентгенографических обследований организма. Обзорная рентгенография, как правило, не назначается при таком обследовании. Это связано с тем, что в прямой и боковой проекции врач не может видеть всех патологических изменений в межпозвонковых дисках.
Выпячивание лучше всего заметно на миелографии. Так называется рентгенографическое обследование спинного мозга, проводимое с помощью добавления в спинномозговой канал рентгеноконтрастного вещества. Данное подробное обследование дает возможность обнаружить не только саму протрузию, но и степень поражения межпозвонковых дисков.
Если нет явлений сдавливания мозга, но при этом пациент ощущает выраженную боль в районе поясницы, иррадиирующую в ноги или в руки, ему назначается магнито – резонансная томография, компьютерная томография. Дискография и пневмомиелография назначаются для более точной диагностики протрузии.
Так, дискография предполагает рентгеновское обследование диска после того, как в него будет введено специальное контрастное вещество. Врач может подробно рассмотреть измененный межпозвоночный диск и более точно определить степень его поражение протрузией. В спинномозговой канал может вводиться некоторое количество воздуха для проведения определенных исследований. Такая диагностика называется пневмомиелографией.
Лечение протрузии
Обычно используются консервативные методы терапии. Применяются разные способы вытяжения как в домашних, так и в стационарных условиях. Цель лечения — профилактика явлений дегенерации позвоночных дисков и предупреждение инвалидизации пациента. Оно должно сочетаться с:
- гигиеной труда и правильной организацией физических нагрузок;
- исключением видов деятельности, провоцирующих длительную и интенсивную нагрузку (в том числе и статическую) на позвоночник;
- коррекцию образа жизни с исключением вредных привычек, приводящих к прогрессирующей дегенерации дисков.
Огромное значение имеет устранение болевых синдромов. С этой целью больному назначают анальгетики и нестероидные противовоспалительные препараты. На острой стадии назначают сильнодействующие инъекции. Показаны согревающие кремы и мази.
Прогноз течения заболевания
Медианно направленная протрузия отличается серьезным прогнозом. Он неблагоприятный, если вовремя не лечить ее. Надо быть очень осторожным: поясница — это отдел позвоночника, который каждый день вынужден переносить интенсивные нагрузки. И если он будет постоянно перегружаться, то протрузия обретет склонность к постоянному прогрессированию и обострению.
Опасность протрузии заключается в риске развития:
- ущемления нервных корешков;
- ущемления так называемого конского хвоста;
- нижнего пареза;
- пареза 4-главой мышцы бедра;
- паралича разгибателя большого пальца, находящегося на стопе;
- инвалидности и дальнейшей потери человеком трудоспособности.
Парамедианная протрузия является опасным заболеванием. Оно характеризуется выраженными болевыми явлениями и снижением двигательной активности пациента, вплоть до развития инвалидности.
Для ее предупреждения очень важно своевременно диагностировать любые нарушения деятельности позвоночника и проводить эффективное их лечение. Категорически запрещено заниматься самолечением при подозрении на протрузию.
Массаж спины при грыже позвоночника — полноценная помощь или легкое дополнение?
Люди, которые имеют межпозвоночную грыжу, часто задаются вопросом, а можно ли для ее лечения применять массаж?
Ответить на него можно просто – да, но только необходимо разобраться с особенностями в каждом отдельном случае и определить нет ли противопоказаний, так как грыжа грыже рознь.
Как правило, основными моментами в массаже при данной патологии являются следующие:
Применяются методики с легкими поступательными нажимательными движениями, которые направлены на расслабление паравертебральных мышц спины (мышцы, которые расположены вдоль позвоночника);
- Следует избегать высокоинтенсивных мануальных движений, которые направлены на скручивание, ротирование (поворачивание), дерганье и могут еще больше повредить нестабильный диск;
- Нужно обязательно проконсультироваться с врачом, так как при больших размерах грыжи или некоторых ее видах (например, секвестрированная) массаж или вовсе противопоказан, или должен применяться с большой осторожностью.
Чем лечебный массаж хорош для пациента?
Массаж получает все более широкое признание в медицинских кругах в качестве надежного средства для лечения многих типов болей в спине или в качестве дополнения к другим методам лечения.
Исследования показывают, что массаж имеет несколько потенциальных преимуществ в борьбе с болью при патологии диска, в том числе:
- Локально увеличивает циркуляцию кровотока, который приносит питание необходимое мышцам и тканям, а также способствует выведению накопившейся молочной кислоты, которая вызывает мышечную боль. Это способствует как восстановлению мышц после физической активности, так и улучшению питания самого межпозвонкового диска, которое также страдает при спазмированных мышцах.
- Снижает напряжение в мышцах, что позволяет улучшить гибкость, снизить боль, вызванную мышечным напряжением, а также уменьшить давление на межпозвоночный диск.
- Повышает в организме уровень эндорфинов — химических веществ, которые заставляют организм «чувствовать себя хорошо». Это улучшает настроение, облегчает депрессию и беспокойство, что еще больше может уменьшить боль и ускорить выздоровление.
Виды массажа при грыже межпозвоночного диска
Существует много различных видов массажа и каждый предоставляет уникальные возможности для пациента.
Некоторые стили сосредоточены на воздействии на поверхностные мышцы, в то время как другие – на лечение глубоко лежащих тканей. Некоторые методики массажа манипулируют триггерными точками организма, что направлено на сбалансированность энергии Ци (методики из стран Восточной Азии).
Есть энергичные и расслабляющие стили массажа. Так или иначе, применение массажа будет наиболее эффективным в сочетании с другими консервативными методами лечения, такими как физиотерапия, гимнастика и медикаментозное лечение.
Для общего расслабления больше всего подходят шведские техники массажа. Эти методы характеризуются длинными скользящими и разминающими движениями.
Для воздействия на конкретные болевые точки или отдельные мышцы наилучшим признается метод нервно-мышечной терапии (например, массаж Шиацу). Суть метода заключается в том, что массажист на короткое время (10 – 30 секунда) давит с различной силой в определенных точках. Массажные приемы проводятся пальцами, кулаками или локтем. Сама процедура относительно болезненная, но обладает хорошим эффектом. Типичная схема состоит из четырех сеансов в течение 6 недель.
Иногда достаточно эффективным методом является массажирование специальным пакетом со льдом. Его эффективность достигается за счет следующих факторов:
- Боль при межпозвоночной грыже обязательно сопровождается воспалением окружающих нервное волокно тканей. Холод помогает уменьшить воспалительный процесс и снять возможный отек тканей.
- В результате охлаждения наблюдается местноанестезирующий (обезболивающий) эффект.
- Холод замедляет проведение нервных импульсов в пораженной области, что способствует уменьшению болевой импульсации.
Кроме того, есть много терапевтических приспособлений, доступных для использования в домашних условиях, например, ручные массажеры и массажные подушки, которые разработаны с целью имитации некоторых из методов, используемых массажистами. Хорошим вариантом может быть массажное кресло, которое, как правило, имитирует действия, которые совершаются при шиацу или шведской технике.
Видео пособие по массажу при грыжах позвоночника
Массаж для грыж межпозвоночных дисков является дополнительным вариантом терапии, который многие люди используют как часть большой комбинированной программы лечения боли в шее или спине. Он является одной из старейших когда либо известных практик врачевания и обеспечивает многочисленные преимущества для пациентов с различными хроническими проблемами со здоровьем.
К сожалению, так как массаж является манипуляцией на поверхности тела, а грыжа диска расположена глубоко в тканях спины, то логично, что его применение не способно реально вылечить грыжу диска. Однако его применение успешно способствует уменьшению болезненных проявлений.
Парамедиальная грыжа
Межпозвонковая грыжа – одна из наиболее распространенных опорно-двигательных патологий, которая может развиться в любом возрасте, но обычно проявляется у пациентов старше 30 лет. Чаще всего поражение локализуется в нижних отделах позвоночного столба, реже в грудном и шейном, что связано с анатомическими особенностями позвоночника. Существует несколько разновидностей заболевания, в число которых входят парамедианные (парамедиальные) грыжи – опасные патологии, способные вызвать осложнения и неприятные последствия для здоровья. Как проявляется парамедианная грыжа, и можно ли ее вылечить?
Что такое парамедианная грыжа
Механизм развития грыжи заключается в выпячивании межпозвонкового диска – элемента опорно-двигательного аппарата, который обеспечивает позвонкам эластичность и подвижность. Он состоит из фиброзной оболочки и полужидкого (пульпозного) ядра, и при серьезном выпирании за пределы позвоночника твердая оболочка теряет целостность, а содержимое центра выходит наружу. Это вызывает серьезные нарушения работы позвоночника, в сложных случаях ведет к расстройству функций внутренних органов и инвалидности. Нижние отделы позвоночного столба несут на себе наибольшую нагрузку, поэтому чаще всего грыжа поражает эти участки, реже встречается в грудном и шейном отделе.
В зависимости от клинического течения и характеристик патологии, межпозвоночные грыжи делятся на несколько видов – дорзальная, циркулярная, медиальная и парамедиальная. Парамедиальная разновидность заболевания характеризуется выпячиванием центра межпозвонкового диска вправо или влево от спинномозгового канала, что может вызвать компрессию спинномозговых корешков.
Для справки! Парамедианная грыжа – одна из наиболее опасных разновидностей заболевания, так как сжатие спинного мозга может вызвать синдром «конского хвоста», нарушения чувствительности и функций органов пищеварения.
Классификация и возможные виды
Классификация парамедиальных грыж основывается на локализации патологического процесса и клинических особенностях его течения. В перечень наиболее распространенных разновидностей заболевания входят:
- медиально-парамедиальная расположена по центру позвоночного столба, но переходит на боковые участки;
- парамедиальная локализуется четко с правой или с левой стороны;
- парамедиальная секвестированная – пульпозная часть хрящевого тела диска частично или полностью проникает в спинномозговой канал;
- парамедианно-фораминальная направлена в сторону спинномозговых корешков;
- вентральная грыжа выпячивается вперед, по направлению от центральной части позвоночника наружу;
- дорсальная – выпячивание направлено в сторону спинного мозга;
- билатеральная поражает позвоночный столб с обеих сторон;
- задняя в основном располагается в задней части тела межпозвоночного диска;
- циркулярная опоясывает тело межпозвоночного диска по кругу.
По месту локализации грыжи бывают право- и левосторонними, а также могут располагаться на определенном участке позвоночного столба. Правосторонние грыжи поражают нервы, которые отвечают за функционирование правой стороны тела, а левосторонние, соответственно, левой стороны, но такое деление является условным, так как при распространении патологического процесса нарушения могут проявляться как с одной, так и с другой стороны.
При постановке диагноза рядом с названием патологии ставится буква и цифра, которые определяют точное местоположение грыжи в позвоночном столбе. Чаще всего она локализуется в нижней части поясничного или шейного участков, вызывая разные симптомы и нарушения.
Для справки! В грудном отделе позвоночника грыжевые поражения развиваются реже всего, так как нагрузки на него сравнительно небольшие, а позвонки и межпозвоночные диски менее подвижны.
Причины парамедиальной грыжи
Парамедианные грыжи развиваются под влиянием факторов, которые оказывают негативное воздействие на метаболические процессы и микроциркуляцию крови в тканях позвонков и межпозвоночных дисков, а также ухудшают работу опорно-двигательного аппарата. В число причин патологии входят:
- нарушения осанки и заболевания позвоночника (остеохондроз, протрузия, искривление позвоночного столба);
- врожденные аномалии строения позвоночного столба;
- дисплазия тазобедренных суставов, перенесенная в детском возрасте, особенно при отсутствии лечения или неправильной терапии заболевания;
- чрезмерные физические нагрузки, механические повреждения, травмы и ушибы;
- сидячая работа, малоподвижный образ жизни;
- возрастные изменения в организме;
- вредные привычки, которые нарушают кровообращение и снижают уровень насыщения тканей кислородом (курение, злоупотребление кофеином и алкоголем);
- несбалансированное питание, необходимых для нормального функционирования позвоночника веществ, витаминов и микроэлементов в рационе;
- наследственная предрасположенность;
- нарушение гормонального фона и работы эндокринной системы.
Важно! Некоторые патологические процессы (механические повреждения позвоночника, перенесенные в детстве заболевания опорно-двигательного аппарата и т.д.) могут проявиться через несколько лет различными заболеваниями позвоночника, в том числе межпозвоночной грыжей.
Видео – Грыжа: причины, симптомы и скрытые опасности
Симптомы и клиническая картина болезни
Признаки парамедиальной грыжи зависят от локализации, стадии и клинического течения заболевания. Общие проявления патологии включают:
- боли в области поражения, которая может носить разную интенсивность и характер (тянущая, ноющая, тупая и т.д.);
- хруст, щелчки и скованность при движениях;
- неврологические проявления – онемение, затекание, ощущение «мурашек», слабость и покалывание в конечностях, парезы и параличи.
Если вы хотите более подробно узнать, как определить грыжу позвоночника, а также рассмотреть основные признаки заболевания и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Ключевой симптом заболевания – болевые ощущения, которые на начальных стадиях возникают после физической активности, при неловких движениях и мышечном напряжении (кашель, чихание, смех и т.д.). По мере развития патологического процесса поврежденный диск пережимает нервные окончания, дискомфорт становится более интенсивным, возникают прострелы – острые приступы боли, продолжающиеся от нескольких секунд до нескольких часов, иногда суток. Он распространяется по ходу пораженного нерва, может иррадиировать в близлежащие органы и серьезно ухудшает качество жизни.
Дополнительные симптомы патологического процесса зависят от того, в какой части позвоночника находится пораженный диск – шейном, грудном или поясничном отделе.
Внимание! Симптомы парамедиальной грыжи могут «маскироваться» под проявления других заболеваний – артериальной гипертензии, расстройств пищеварительного тракта, инфаркта миокарда и болезней мочевыводящих путей.
Опасности заболевания
Парамедианная грыжа – серьезное заболевание, которое может привести к нарушениям работы всего опорно-двигательного аппарата, проблемам с двигательной активностью и выполнением элементарных бытовых задач. Больные с этим диагнозом часто испытывают сильные боли, которые ухудшают качество жизни, вызывают бессонницу, депрессию и хроническую усталость. В запущенных случаях возможны параличи и парезы конечностей, частичные или полные, мышечная атрофия и инвалидность.
Наиболее опасное осложнение патологии – компрессия и травмы спинного мозга. Из канала, который находится в центре позвоночного столба, выходят нервные окончания, отвечающие за иннервацию и функционирование внутренних органов. При поражении этих структур возможно развитие синдрома «конского хвоста» – заболевания, связанного с повреждением нервного пучка, расположенного в нижней части спины, и вызывающего недержание мочи и кала, нарушения половой функции и работы других органов брюшной полости.
Диагностика парамедиальной грыжи
Лечением парамедиальных грыж занимается врач-вертебролог или хирург, а постановка диагноза проводится в несколько этапов. Для начала следует обратиться к терапевту, который проведет внешний осмотр и пальпацию пораженных участков, сбор жалоб и анамнеза, после чего направит больного на дополнительные исследования.
- Рентген. Один из ключевых методов диагностики заболеваний позвоночника, позволяющий выявить грыжу, определить место ее локализации и особенности клинического течения.
- КТ и МРТ. Наиболее информативные, но дорогостоящие методы диагностики, с помощью которых можно выявить патологический процесс на любых стадиях, оценить состояние позвоночника и близлежащих тканей.
- УЗИ с допплером. С помощью допплера врачи выявляют нарушения кровотока в артериях, вызванные компрессией нервных корешков. Обычное УЗИ при грыжах используется редко – как правило, для исключения других заболеваний, имеющих схожую с грыжей симптоматику.
- Электромиография. Электромиография дает возможность оценить состояние мышц, проводимость между волокнами и нервными корешками, которая часто нарушается при патологических процессах в позвоночнике.
Если вы хотите более подробно узнать, что лучше УЗИ позвоночника или МРТ, а также рассмотреть преимущества и противопоказания, вы можете прочитать статью об этом на нашем портале.
Иногда вместе с инструментальными методами исследования больным показаны другие диагностические процедуры: клинические анализы крови и мочи, консультации узких специалистов – невролога, иммунолога и т.д.
Важно! Грыжа не имеет специфических признаков, которые позволяют поставить диагноз исключительно на основе жалоб пациента, поэтому терапия назначается только после комплексного исследования.
Лечение парамедианных грыж
Лечение патологий позвоночника – продолжительный процесс, который включает несколько этапов и разные методы лечения, включая консервативную терапию, физиотерапевтические процедуры, ЛФК.
Консервативное лечение
Лекарственные препараты при грыже используются для устранения симптомов патологии, улучшения состояния тканей и работы опорно-двигательного аппарата, укрепления иммунитета.
Статья написана по материалам сайтов: fb.ru, gidmed.com, pozvonochnik.guru, artroz.lechenie-sustavy.ru, spina-expert.ru.
»