Хондрокальциноз и псевдоподагра: причины, симптомы и лечение
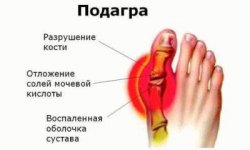
Хондрокальциноз (псевдоподагра) – хроническое заболевание, обусловленное накоплением кристаллов пирофосфата кальция в суставной жидкости и в области суставного хряща. Причины развития точно не выяснены, однако, при определенных формах отмечается связь с наследственностью и с нарушением обмена веществ при некоторых других заболеваниях. Хондрокальциноз чаще проявляется в виде резких болей в пораженных суставах в сочетании с локальным покраснением, отеком и повышением температуры тела. Обострения длятся от нескольких дней до 2-3 недель и чередуются с длительными ремиссиями. В ряде случаев хондрокальциноз может протекать хронически или бессимптомно. Диагноз устанавливается на основании рентгенографии и исследования синовиальной жидкости. Иногда выполняется биопсия синовиальной оболочки. Лечение консервативное.
Содержание
- Хондрокальциноз
- Классификация хондрокальциноза
- Причины и предрасполагающие факторы развития хондрокальциноза
- Механизм развития хондрокальциноза
- Симптомы хондрокальциноза
- Диагностика хондрокальциноза
- Лечение хондрокальциноза
- Отличия псевдоподагры от подагры
- Кто страдает от псевдоподагры?
- Каковы симптомы острой псевдоподагры?
- Какие причины псевдоподагры?
- Как часто происходят приступы псевдоподагры?
- Как диагностировать псевдоподагру (хондрокальциноз)?
- Почему образуются кристаллы ПФК?
- Каковы симптомы осаждения пирофосфата кальция (ПФК)?
- Как диагностируют отложение пирофосфата кальция (ПФК)?
- Лечение псевдоподагры
- Как лечиться псевдоподагра?
- Пункция сустава
- Каков прогноз при псевдоподагре?
- Симптомы и методы лечения хондрокальциноза
- Причины хондрокальциноза и факторы риска
- Классификация хондрокальциноза
- Симптомы хондрокальциноза
- Хондрокальциноз, симптомы, признаки, лечение
- Хондрокальциноз
- Диагностические мероприятия
- Псевдоподагра
- Что такое псевдоподагра
- Почему развивается патология
- Стадии болезни
- Группы риска
- Какие симптомы беспокоят при псевдоподагре
- Диагностические мероприятия
- Принципы терапии
- Лечение народными средствами
- Профилактические меры
Хондрокальциноз
Хондрокальциноз – заболевание, при котором в полости суставов откладываются соли кальция. Поскольку клинические проявления хондрокальциноза нередко напоминают подагру, болезнь также называют псевдоподагрой. В период обострения хондрокальциноза возникают характерные симптомы воспаления суставов, сопровождающиеся общей реакцией организма. В межприступный период признаки обычно отсутствуют. Возможно также хроническое течение без выраженных обострений и ремиссий.
Хондрокальциноз наблюдается вдвое реже, чем подагра, причем, эти заболевания могут развиваться как по отдельности, так и одновременно. Обычно хондрокальцинозом страдают пожилые люди в возрасте 55 лет и старше. Болезнь одинаково часто развивается у женщин и у мужчин.
Классификация хондрокальциноза
С учетом причины заболевания выделяют 3 формы хондрокальциноза:
- Идиопатическая – болезнь возникает по неизвестным причинам.
- Семейная – наблюдается наследственная предрасположенность.
- Вторичная – возникает на фоне других заболеваний, сопровождающихся нарушением обмена веществ.
С учетом клинической картины различают 4 формы хондрокальциноза:
- Псевдоподагра.
- Псевдоревматоидный артрит.
- Деструктивная форма – самая тяжелая, поражающая крупные суставы.
- Латентная (бессимптомная) форма.
Причины и предрасполагающие факторы развития хондрокальциноза
В большинстве случаев хондрокальциноз развивается без видимой причины, в области ранее здоровых суставов. При этом каких-либо нарушений обмена кальция в организме выявить не удается, поэтому предполагают, что болезнь возникает вследствие местных обменных нарушений в ткани суставов. Аналогичная картина наблюдается и при других формах хондрокальциноза – наследственной и вторичной.
Наследственная форма хондрокальциноза встречается достаточно редко, в основном – в определенных странах: Чили, Голландии, Германии, Франции, Швеции, Чехии и Словакии.
Вторичная форма составляет около 10% от общего числа случаев хондрокальциноза. Может возникать при следующих заболеваниях и патологических состояниях:
- Диабет.
- Почечная недостаточность.
- Гемохроматоз (наследственное заболевание с нарушением обмена железа).
- Гипотиреоз (при приеме заместительных препаратов).
- Гемосидероз (повышение количества оксида железа в организме из-за усиленного всасывания железа из пищи или интенсивного распада эритроцитов).
- Гиперпаратиреоз (повышенная продукция паратиреоидного гормона, который вырабатывается паращитовидными железами).
- Наследственные гемолитические анемии.
- Амилоидоз.
- Гемофилическая артропатия.
- Болезнь Вильсона-Коновалова.
- Нейротрофическая артропатия Шарко.
- Гипомагнеземия (синдром Барттера).
- Гипофосфатазия (наследственная недостаточная активность щелочной фосфатазы).
Механизм развития хондрокальциноза
Пирофосфат является промежуточным продуктом, образующимся при синтезе коллагена и протеогликанов. В норме он быстро продуцируется хондроцитами и так же быстро разрушается ферментом пирофосфатазой. На современном этапе развития ортопедии и травматологии предполагается, что при хондрокальцинозе либо активизируется продукция пирофосфата, либо замедляется его расщепление. Из нерасщепленного пирофосфата образуются кристаллы, которые сначала откладываются в глубине хряща, затем на его поверхности, а потом в околосуставных тканях и синовиальной оболочке.
При микротравмах, повышенной нагрузке, острых инфекционных заболеваниях, переливании крови, операциях, приеме мочегонных и других состояниях, влияющих на целостность хряща и процессы обмена в хрящевой ткани, кристаллы пирофосфата попадают в синовиальную жидкость. Из-за этого в суставе развивается острое воспаление.
Из-за повторных воспалений и постепенного накопления пирофосфата в тканях в суставе со временем возникают дегенеративные изменения. Формируется вторичный остеоартроз. В синовиальной оболочке и периартикулярных мягких тканях развивается фиброз.
Симптомы хондрокальциноза
Псевдоподагра наблюдается примерно в 25% случаев хондрокальциноза. Развивается остро. Пациент предъявляет жалобы на острую боль в суставе (обычно коленном, хотя могут страдать и другие суставы). В ходе осмотра выявляется умеренный отек и гиперемия мягких тканей в пораженной области. Пальпация области сустава болезненна, движения ограничены. Возможна гипертермия. Обострение хондрокальциноза длится до нескольких недель. Затем наступает длительная ремиссия, во время которой больного ничто не беспокоит (за исключением случаев, когда в суставе уже возник остеоартроз).
Псевдоревматический артрит составляет около 5% случаев хондрокальциноза. Течение хроническое. Пациентов беспокоят боли в мелких суставах кисти. Как и при обычном ревматоидном артрите, наблюдается утренняя скованность. Суставы постепенно деформируются, движения в них ограничены из-за формирования фиброзной контрактуры. Отмечается постоянное повышение СОЭ. В некоторых случаях при этой форме хондрокальциноза выявляется ревматоидный фактор.
Деструктивная форма хондрокальциноза чаще развивается у пожилых женщин в возрасте 60 лет и старше. Эта форма – самая тяжелая, поскольку при ней воспалительный процесс возникает сразу в нескольких крупных суставах. Клиническая картина как при псевдоподагре, отмечается чередование обострений и ремиссий. Характерны интенсивные боли, покраснение и отек в области поражения. Практически всегда наблюдается повышение температуры до фебрильных или субфебрильных цифр. Отмечаются выраженные болевые контрактуры.
Латентная форма хондрокальциноза наблюдается в 10% случаев. Эта форма – самая легкая и благоприятно текущая. Симптомы болезни отсутствуют. Изменения в суставах становятся случайной находкой при проведении рентгенографии в связи с травмой или другим заболеванием.
Кроме того, хондрокальциноз может протекать в виде хронической пирофосфатной артропатии. Явления острого воспаления, повышение температуры и острый болевой синдром для этой формы нехарактерны. Пациенты предъявляют жалобы на умеренные, постоянные боли в суставах (обычно – коленных). При осмотре выявляется незначительный или умеренный отек. Движения ограничены из-за боли.
Диагностика хондрокальциноза
Клиническая картина хондрокальциноза сходна с симптоматикой других заболеваний суставов. Поэтому решающее значение при постановке диагноза играют дополнительные методы исследования. Рентгенографическая картина при хондрокальцинозе неспецифична. На ранних стадиях патологических изменений не выявляется. При продолжительном течении болезни обнаруживаются признаки вторичного остеоартроза.
Решающим методом исследования становится пункция сустава с последующим исследованием материала. Следует учитывать, что пункцию нужно проводить во время обострения, потому что в этот период кристаллы пирофосфата кальция проникают в синовиальную жидкость из хряща и синовиальной оболочки. Во время ремиссии кристаллы пирофосфата можно обнаружить в синовиальной оболочке, поэтому в этот период для подтверждения диагноза необходимо выполнять биопсию синовия. Наряду с многочисленными кристаллами при исследовании биоптата в ткани обнаруживаются выраженные дистрофические изменения.
Лечение хондрокальциноза
Специфического лечения на данный момент не существует. В период обострения назначают противовоспалительную терапию. При необходимости выполняют пункцию сустава для удаления скопившейся жидкости. В сустав вводят кортикостероидные препараты. Назначают массаж и физиотерапевтические процедуры.
Отличия псевдоподагры от подагры
Прежде всего рассмотрим: Что такое псевдоподагра?
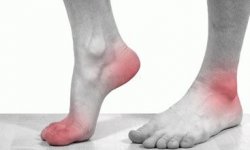
Псевдоподагра — это форма артрита, которая вызывает боль, скованность, слабость в суставах, покраснение, повышение температуры и отек (воспаление) в некоторых суставах. Она обычно поражает один сустав, но иногда она может затрагивать несколько суставов сразу.
Псевдоподагра часто поражает колено или запястье. Реже она может охватывать бедра, плечи, локти, руки, пальцы ног или лодыжки.
Симптомы псевдоподагры похожи на симптомы других болезней суставов, особенно при подагре (которая является причиной, почему эта форма артрита называется псевдоподагра – “ложная подагра”). Некоторые симптомы псевдоподагры аналогичны с симптомами ревматоидного артрита или остеоартрита.
Информацию о классической подагре можно посмотреть здесь.
Кто страдает от псевдоподагры?
Псевдоподагра поражает как мужчин, так и женщин. Чаще всего псевдоподагра возникает у людей с возрастом, как правило, поражает людей в возрасте старше 60 лет.
Люди, у которых есть проблемы с щитовидной железой, почечная недостаточность или расстройства, влияющие на обмен кальция, фосфора или железа, имеют повышенный риск псевдоподагры. Псевдоподагра также часто присутствует у людей с остеоартритом. Приступ артроза связан с болью, отеком и покраснением сустава может быть обусловлен псевдоподагрой.
Псевдоподагра у молодых пациентов является крайне необычным случаем. Его появление должно привести врача к поиску определенных метаболических и наследственных нарушений.
Каковы симптомы острой псевдоподагры?
- Внезапная, сильная боль в суставах;
- Опухший сустав, его повышенная температура и боль при ощупывании;
- Красная или фиолетовая кожа вокруг сустава;
- Реже, псевдоподагра может вызывать стойкие отеки, локальное повышение температуры и боль в нескольких суставах, а так же может имитировать ревматоидный артрит.
Симптомы псевдоподагры аналогичны с другими заболеваниями, особенно при подагре, которое вызвано скоплением мочевой кислоты. Они также сходны с ревматоидным артритом или остеоартритом.
Большинство симптомов псевдоподагры уходят в течение от 5 дней до нескольких недель, даже без лечения.
Какие причины псевдоподагры?
Псевдоподагра связана с ненормальным образованием пирофосфата кальция (ПФК) кристаллов в хряще («подушки» между костями), который впоследствии сопровождается выделением кристаллов в суставной жидкости (синовиальной жидкости). Когда кристаллы ПФК попадаю в суставную полость, они могут причинить неожиданный приступ артрита, подобный подагре.
Как лечить отложение пирофосфата кальция?
Можно ли предотвратить осаждение пирофосфата кальция?
Что такое отложение пирофосфата кальция?
Кристаллы пирофосфата могут стать оседают на хрящевых и других тканях и вокруг суставов. В медицине это называют осаждением ПФК. Некоторые люди имеют ПФК на хрящах которые покрывают их суставы. Другое название этого заболевания хондрокальциноз. Он не может вызывать никаких симптомов, но может быть выявлен на рентгеновском снимке. У других людей может быть приступ боли в суставах и отек, идентичный подагре. Это называется псевдоподагра, или острый кристаллический артрит. Существует также долгосрочное состояние, называемое хронический кристаллический артрит. Некоторые люди с остеоартритом выявляют у себя повышенные уровни ПФК и, тогда это называется остеоартрит с ПФК.
Причина аномальных отложений кристаллов ПФК в хрящах часто неизвестна. Они могут образовываться из-за аномальных свойств клеток в хряще, или они могут быть получены в результате другого заболевания, которое повреждает хрящ. Кристаллы ПФК могут появиться после внезапной болезни суставов, травмы или перенесенной операции. Аномальное образование кристаллов ПФК также может быть наследственной чертой.
Как часто происходят приступы псевдоподагры?
Как подагра, приступы псевдоподагры могут рецидивировать время от времени в одном суставе или в различных суставах. Первоначальный приступ может длиться от нескольких дней до нескольких недель, если его лечить. В отличие от подагры, которая связана с чрезмерным потреблением алкоголя, с повышенным употреблением морепродуктов и мясных субпродуктов, приступы псевдоподагры не связаны с определенным типом продуктов в вашем рационе.
С течением времени, приступы псевдоподагры могут расти, привлекать больше суставов, вызвать более серьезные симптомы и длится дольше. Частота приступов переменна. Обострения могут происходить от одного раза в несколько недель до менее одного раза в год. Частые, повторные приступы могут повредить пораженные суставы.
Как диагностировать псевдоподагру (хондрокальциноз)?
Псевдоподагру (хондрокальциноз) нельзя диагностировать просто по анализу крови. Рентгеновский снимок сустава делается обычно для того чтобы увидеть присутсвие кристаллов кальция внутри хрящей. Для диагностики состояния берется проба жидкости из воспаленного сустава и анализируется под микроскопом. Наличие кристаллов ПФК указывает на псевдоподагру.
Пирофосфат кальция-это вещество, вырабатываемое в хрящах суставов. Он может стать откладывается в виде кристаллов в суставных тканях. Это называется отложением пирофосфата кальция. Отложения пирофосфата кальция могут вызвать целый ряд проблем, из которых наиболее известным является псевдоподагра. Это почти идентичное подагре заболевание, вызывает приступы боли и отеки в одном или нескольких суставах. У некоторых людей развивается повреждение сустава, вызывая тип хронического артрита. Отложение пирофосфата кальция может не вызвать никаких симптомов и иногда замечается на рентгеновском снимке, сделанном для флурографии например. В отличие от подагры, никакое специальное лечение псевдоподагра легкой формы не предусмотрено. Отдых, пакеты со льдом и противовоспалительные препараты являются основными формами лечения.
Почему образуются кристаллы ПФК?
Может быть много причин, почему ПФК образует кристаллы, которые оседают на ткани внутри и вокруг суставов.
Некоторые люди наследуют недостаток в одной из основных единиц генетической информации, что делает их более склонными к появлению кристаллов ПФК в суставах.
Несколько условий могут вызвать образование кристаллов, в том числе:
- Недостаток жидкости (обезвоживание);
- Нападения какого-либо тяжелого заболевания;
- Гиперактивность паращитовидных желез (гиперпаратиреоз);
- Длительное применение стероидных лекарств;
- Гипофункция щитовидной железы (гипотиреоз);
- Любая причина артрита;
- Болезнь, которая вызывает слишком много железа в организме (гемохроматоз);
- Наследственное заболевание, вызывающее накопление меди в организме (болезнь Уилсона);
- Болезнь вызвана повышенным уровнем гормона роста в организме (акромегалия);
- Почечный диализ;
- Операция или травма;
- Низкий уровень магния в крови (гипомагнеземия).
Насколько распространено отложение пирофосфата кальция (ПФК)?
Риск появления ПФК возрастает с возрастом. Рентгенологические исследования показывают, что более половины людей в возрасте старше 80 лет имеют изменения, характерные для псевдоподагры. Одно английское исследование, подсчитало, что 7-10 человек из 100 в возрасте старше 60 лет имеют ПФК кристаллы, которые накапливаются на хрящах (хондрокальциноз). Мужчины и женщины страдают одинаково.
Каковы симптомы осаждения пирофосфата кальция (ПФК)?
Кристаллы СРР, которые накапливаются на хрящи (хондрокальциноз) может не вызывать никаких симптомов, но может просто быть замечены на рентгене.
Острый ПФК кристаллический артрит, или псевдоподагра, может вызвать точно такие же симптомы, как подагра. Таким образом, будут боль, местное повышение температуры, покраснение и отек одного или нескольких суставов. Любой сустав может быть вовлечен, но чаще всего страдают колени, запястья, плечи, лодыжки, руки и ноги.
Хронический кристаллический артрит ПФК напоминает остеоартрит. Он вызывает долговременное повреждение суставов, боль и скованность. Чаще всего поражаются колени, бедра, плечи и запястья.
Как диагностируют отложение пирофосфата кальция (ПФК)?
Рентген может быть дать достаточно информации о состоянии. Он показывает тела, которые выглядят как прямые линии, типичные для хондрокальциноза. Сканирование МРТ также может быть полезно. Глядя на образцы суставной жидкости, которая была удалена с помощью шприца и иглы под микроскопом можно увидеть типичные кристаллы ПФК.
Тесты могут быть необходимы, чтобы исключить другие причины.
Что еще может быть?
Несколько других условий которые могут причинить суставную боль и воспаление. К ним относят подагру, инфекцию (септический артрит), остеоартрит и ревматоидный артрит.
Лечение псевдоподагры
Хондрокальциноз который не производит никаких симптомов не нуждается в специальном лечении.
Псевдоподагру нельзя вылечить, но можно облегчить симптомы и ослабить приступы. Ледяные пакеты и отдых могут быть полезны. Обычно назначаются болеутоляющие и противовоспалительные препараты, чтобы помочь снять боль и воспаление.
Хронический кристаллический артрит обычно лечиться таким же образом, как псевдоподагра, с применением обезболивающих и противовоспалительных лекарств. Другие препараты которые могут помочь и назначаются врачами это колхицин, метотрексат и гидроксихлорохин.
Как лечиться псевдоподагра?
Тип лечения, псевдоподагры будет зависеть от нескольких факторов, включая возраст человека, другие лекарства которые он или она принимает, общего состояния здоровья, истории болезни и тяжести приступов. Препараты для лечения псевдоподагры включают:
Противовоспалительные обезболивающие препараты, также называется (НПВС), как правило, предписанные для лечения резких и тяжелых приступов псевдоподагры. НПВС, такие как ибупрофен и напроксен, обычно уменьшают воспаление и боль в течение нескольких часов.
Кортикостероиды (их также называют стероиды) могут быть предписаны для людей, которые не могут принимать НПВП. Стероиды также используются для уменьшения воспаления и могут быть введены в пораженный сустав или приниматься в виде таблеток.
Колхицин, применяемый при классической подагре, так же иногда используется в малых дозах в течение длительного периода времени, чтобы снизить риск повторных приступов псевдоподагры.
Противовоспалительные препараты обычно хорошо помогают снять приступы псевдоподагры. Симптомы часто проходят в течение 24 часов после начала лечения.
Пункция сустава
Это тип лечения, при котором жидкость удаляется через иглу из воспаленного сустава во время процедуры, называется она «пункция сустава». Удаление жидкости также может помочь уменьшить давление в суставе и тем самым уменьшить боль.
Можно ли предотвратить осаждение пирофосфата кальция на суставах?
Как уже упоминалось, медицине не известны способы, чтобы предотвратить осаждение кальция на суставах. Появление заболевания может вызвать обезвоживание или низкий уровни магния в организме, лечении этих проблем может предотвратить дальнейшие появления псевдоподагры.
Как остеоартрит, повреждение от хронического кристаллического артрита ПФК может быть ограничено путем поддерживания в норме вашего веса и выполнением умеренных физических тренировок.
Каков прогноз при псевдоподагре?
Приступы псевдоподагры обычно проходят за десять дней. Хронический кристаллический артрит может вызывать долгосрочные повреждения суставов и трудности с подвижностью. Если повышение ПФК вызван другим заболеванием, серьезность будет зависеть от основного состояния.
Симптомы и методы лечения хондрокальциноза
Хондрокальциноз – это поражение суставов, связанное с отложением в них солей кальция. Заболевание чаще всего встречается в пожилом возрасте, может «маскироваться» под другие патологии и потому не всегда своевременно выявляется. В большинстве случаев у пациентов обнаруживают псевдоподагру — одну из форм хондрокальциноза. Но нельзя исключать и другие виды заболевания.
В статье рассмотрим, как классифицируется хондрокальциноз, какими симптомами проявляется и чем лечится.
Причины хондрокальциноза и факторы риска
Хондрокальциноз, как и псевдоподагра, является следствием различных заболеваний. То есть соли кальция откладываются в суставах вследствие повышения их концентрации в крови или при нарушении обмена веществ. Наиболее вероятными заболеваниями и отклонениями в этом случае являются следующие:
- остеоартроз – поражение хрящей суставов;
- гиперпаратиреоз – эндокринное заболевание, при котором нарушаются функции щитовидной железы;
- гемохроматоз – наследственное заболевание, при котором в тканях повышается содержание железа;
- снижение уровня магния;
- постоянное повреждение суставов;
- облучение.
Можно сделать вывод, что первопричиной хондрокальциноза являются генетические отклонения и заболевания, вызывающие нарушение обмена веществ. Поэтому второстепенными факторами являются и болезни, имеющие схожий механизм развития. Например, при сахарном диабете обмен веществ тоже нарушается, что может спровоцировать отложение солей в суставах.
Хондрокальциноз на рентгеновском снимке
Известно два фактора риска. Первый – генетическая предрасположенность. Если у человека есть ближайшие родственники, страдающие заболеваниями, вызывающими нарушение обмена веществ или хондрокальцинозом – риск развития описываемого нарушения повышается в 1,5 раза.
Второй фактор – пожилой возраст. Установлено, что у пожилых людей, возрастом до 75 лет патология выявляется в 14 % случаев, а у людей старше 80 лет этот показатель достигает 80 %. На самом деле процент выявления хондрокальциноза мог бы быть больше, но врачи часто ставят неверный диагноз.
Классификация хондрокальциноза
В ревматологии применяется два вида классификации хондрокальциноза: по причинам, вызвавшим нарушение и по сопутствующим клиническим признакам. Если говорить о классификации по этиологии, можно выявить три формы:
- идиопатический хондрокальциноз – случаи, при которых выяснить причину невозможно;
- семейный хондрокальциноз – случаи, когда выявляется наследственные и генетические провоцирующие факторы;
- вторичный хондрокальциноз – патология развивается на фоне перенесенных ранее заболеваний, часто сочетается с подагрой.
Первые две формы практически не поддаются лечению. Врач может назначить лишь симптоматическую терапию, направленную на устранение неприятных проявлений. Нельзя полностью вылечить заболевание, не зная причины или не имея рычагов воздействия не него.
По клиническим признакам хондрокальциноз можно разделить на четыре вида.
- Псевдоподагра – имеет больше всего случаев диагностирования, характеризуется поражением крупных суставов, чаще всего коленного.
- Псевдоревматический артрит – имеет хроническое течение, чаще проявляется в суставах кисти. Со временем приводит к деформации суставов. По симптоматике форма похожа на ревматоидный артрит.
- Деструктивный хондрокальциноз – самая тяжелая форма, при которой поражаются сразу несколько суставов. Встречается у пожилых людей в возрасте старше 65 лет.
- Латентная форма. Протекает без симптомов, обнаруживается случайно, при обследовании других заболеваний. Легко поддается лечению.
Есть еще одна форма, встречающаяся редко – антипатический хондрокальциноз. Для нее характерно вялое течение и отсутствие ярких симптомов. Большинство пациентов отмечают наличие постоянной, но умеренной боли в различных суставах – локтевом, плечевом, кисти рук и позвоночнике.
Псевдоподагра — одна из форм хондрокальциноза
Симптомы хондрокальциноза
Признаки заболевания различны, зависят от течения и формы. Ознакомиться с ними можно в таблице.
Хондрокальциноз, симптомы, признаки, лечение
Хондрокальциноз — этот недуг имеет хроническое течение и обусловлен отложением солей кальция в хряще суставе и его жидкости. На сегодняшний день, причины появления заболевания точно не определены, но при некоторых видах наблюдается связь с наследственной предрасположенностью и с обменными нарушениями при иных характеристиках. Однако симптомы и диагностика хондрокальциноза известны . Как правило, имеет выраженную болезненность в суставе с местным покраснением и отечностью, и сопровождается повышенной температурой. Усиление симптоматики заболевания длится от нескольких дней до 21, а период ремиссии составляет довольно длительный промежуток времени. Хондрокальциноз имеет хроническую или бессимптомную форму течения недуга. Диагностические мероприятия, подтверждающие диагноз — это рентген и обследование суставного эксудата. По необходимости проводят биопсию синовиальной оболочки. Л ечение хондрокальциноза является консервативным.
Хондрокальциноз
Этот недуг характеризуется накоплением кристаллов пирофосфата кальция в полости подвижного соединения организма. Имеет схожую симптоматику с подагрой, поэтому получил второе название — это псевдоподагра. Во время рецидива проявляются характерные признаки воспаления сустава и общая реакция организма. В период ремиссии протекает бессимптомно. А также может иметь хроническое течение без периодов обострения и ремиссии.
Подагра наблюдается в 2 раза чаще, чем хондрокальциноз, а также оба недуга могут встречаться одновременно. Чаще всего псевдоподагра встречается у людей пожилого возраста как у мужчин, так и у женщин.
Формы болезни
Выделяют 3 вида течения недуга по причинам развития:
- Идиопатический — развивается по неопределенным причинам;
- Семейный — на появление недуга влияет наследственный фактор;
- Вторичный — развивается как осложнение болезней, связанных с обменными нарушениями.
По клинической картине:
- Псевдоподагра;
- Пседоревматойдное воспаление сустава;
- Деструктивная — связана с поражением крупных подвижных соединений организма;
- Бессимптомная.
Причины возникновения
Как правило, идиопатический вид недуга появляется по неопределенным факторам развития. При диагностировании заболевания не выявляется нарушение обмена кальция в организме, следовательно, предполагают, что недуг формируется из-за локального обменного нарушения в тканях подвижного соединения. Эти же факторы развития наблюдаются и у 2 других форм.
Семейный вид наблюдается очень редко и в определенных странах: Чили, Голландия, Германия, Чехия, Словакия и другие.
Вторичная форма проявляется приблизительно у 10% заболевших этим недугом и может проявиться на фоне таких заболеваний, как:
- Сахарный диабет;
- Амилоидная дистрофия;
- Почечная недостаточность;
- Пигментный цирроз (характеризуется накоплением железосодержащих пигментов в организме);
- Недостатк гормонов щитовидной железы (при употреблении замещающих лекарств);
- Чрезмерного отложения гемосидерина в организме из-за повышенного всасывания железа из пищи или усиленного распада эритроцитов;
- Фиброзно-кистозного остита, который развивается на фоне гиперфункции паращитовидной железы;
- Наследственных групп анемий, связанных с сокращением жизненного цикла эритроцитов;
- Поражения сустава при гемофилии из-за кровоизлияния в его полость;
- Наследственной медной интоксикации;
- Артропатии Шарко;
- Нормотензивного гиперальдостеронизма;
- ГФФ.
Кристаллы пирофосфата кальция относятся к промежуточному продукту, которые появляются при синтезировании коллагена и протеогликанов. В норме он активно вырабатывается хондроцитами и также активно разрушается пирофосфотазой. На сегодняшний день предполагают, что развитию заболевания способствует повышенная выработка пирофосфата или замедленное расщепление. Из нерасщепленного фермента формируются кристаллы, которые изначально накапливаются в глубине хряща, далее на поверхности, а затем в рядом расположенных тканях и синовиальной оболочки.
При небольших травмах, повышенной активности, употреблении мочегонных препаратов и других патологиях, при которых оказывается воздействие на целостность хрящевой ткани и процессов обмена в ней, компоненты пирофосфата попадают в эксудат подвижного соединения. Это способствует развитию острого воспалительного процесса.
Из-за рецидивов недуга и скопления фермента в тканях со временем развиваются анатомические повреждения сустава, что приводит к вторичному деформирующему артрозу. Происходит уплотнение ткани с рубцовыми изменениями в синовиальной оболочке. Л ечение хондрокальциноза включает в себя исправление этих патологий.
Симптоматика
Псевдоподагра характерна для 1⁄4 всех случаев хондрокальциноза. Данный симптом проявляется и развивается достаточно ярко. Больной жалуется на острые болевые ощущения в подвижном соединении. При осмотре специалист может выявить наличие среднего отёка и гиперемию тканей в больном суставе. Прощупывание этой области вызывает у пациента боль. Двигательная функция не может выполняться в полной мере из-за болезни. Может появиться гипертермия. Обострение заболевания происходит несколько недель. После будет долговременная ремиссия. В этот период пациент не испытывает никаких неудобств от болезни.
Псевдоревматический артрит присутствует лишь в 5% заболеваний. Этот симптом имеет хроническую форму. Больные жалуются на болевые ощущения в области суставов кистей. Этот вид недуга, как и ревматоидный артрит, имеет свойство значительно ограничивать движение в утренний период. С течением времени форма подвижных соединений изменяется, а двигательная функция снижается. И также характерно систематическое увеличение СОЭ. В ряде ситуаций можно обнаружить у пациента ревматоидный фактор.
Деструктивный вид хондрокальциноза, как правило, присущ женскому полу в пенсионном возрасте. Данная форма представляет собой наиболее тяжелую. Такая характеристика появилась из-за того, что негативному воздействию подвергаются несколько суставов одновременно. Симптоматика такая же, как и у псевдоподагры — присутствуют обострения и затухания болезни. Больной испытывает яркую боль, раздражение и отёк в области болезни. В большинстве случаев имеет увеличение температуры.
Латентная форма присутствует в 10% заболеваний. Данный вид представляет собой наиболее легкую характеристику заболевания. Она проходит довольно легко и не вызывает у больного симптомов. Деформация подвижных соединений диагностируется случайно при исследовании всевозможных травм сустава.
Стоит отметить, что хондрокальциноз может иметь форму хронической пирофосфатной артропатии. В этом случае больной не жалуется на сильную боль, высокую температуру и воспалительный процесс. Пациенты страдают от несильной, но постоянной боли в области поражения. Кроме того, во время осмотра специалист может выявить небольшой отёк. Двигательная функция снижена из-за болевого синдрома.
Диагностические мероприятия
Симптомы и диагностика хондрокальциноза сильно схожи с факторами проявления других болезней подвижных соединений. Следовательно, диагностирование необходимо проводить комплексно, применяя различные мероприятия. Начальные этапы прогрессирования болезни очень тяжело выявить. Если недуг развивается достаточно долго, то специалист может выявить симптомы вторичного остеоартроза.
Симптомы и диагностика хондрокальциноза устанавливаются с помощью пункции подвижного соединения с обследованием взятого материала. Однако важно знать, что диагностику необходимо проводить в период обострения болезни. Дело в том, что в это время кристаллы пирофосфата кальция проникают в эксудат из хряща и синовиальной оболочки. В момент ремиссии эти кристаллы также можно обнаружить, из-за этого для установления окончательного диагноза следует провести биопсию синовия. Вместе с большим количеством кристаллов во время обследования специалист может найти явные дистрофические дефекты.
Лечение хондрокальциноза на сегодняшний день не предусмотрено. Когда болезнь находится в активной стадии, больным назначают медикаменты, снимающие воспаление. В случае необходимости врач проводит пункцию подвижного соединения, чтобы убрать жидкость. В сустав вливают кортикостероидные средства. Л ечение хондрокальциноза также включает в себя массаж и физиотерапию.
Псевдоподагра
Псевдоподагра, как и иное серьезное заболевание суставов, мешает нормально жить, ограничивает свободу движения. Второе название болезни – хондрокальциноз, который считается разновидностью артрита. Отличие этой патологии от подагры — в различных веществах, отложенных в суставах. Псевдоподагра связана с избытком кальция, а точнее – кристаллов пирофосфата кальция (КПФК). При подагре же происходит отложение мочевой кислоты.
Что такое псевдоподагра
Псевдоподагра внешне похожа на настоящую подагру из-за наружных проявлений и признаков. Определить и дифференцировать на глаз эти болезни сложно. Но если подагра чаще всего поражает большой палец, то от псевдоподагры страдают крупные суставы, например, лодыжки, запястья, колено. Отложения кристаллов пирофосфата кальция приводят к образованию отеков в суставах. В результате заболевания ткани воспаляются и со временем деформируются.
К развитию этой болезни более склонны люди в пожилом возрасте, но иногда (8%) она встречается у молодых. Причина — в изменениях организма, которые происходят в процессе старения. Заболевание не имеет острых специфических симптомов, поэтому его часто путают не только с подагрой, но и ревматоидным артритом, остеоартрозом.
Псевдоподагра – это болезнь, которая характеризируется нечастыми острыми приступами артрита
Почему развивается патология
Получает развитие псевдоподагра из-за отложений КПФК. В большинстве случаев настоящую причину выяснить тяжело. В результате кристаллы попадают в околосуставную жидкость, что вызывает боль и неприятные ощущения. Заболевание появляется из-за повышенного содержания кальция.
Этот процесс запускают такие патологии:
- синдром Бартера;
- гипотиреоз;
- амилоидоз;
- гемохроматоз.
Последний диагноз у молодых часто вызывает псевдоподагру. Гемохроматоз являет собой наследственное заболевание, связанное с нарушением обмена железа в организме.
Стадии болезни
Существует две основные стадии хондрокальциноза: острая и хроническая. Каждая из них имеет свои специфические проявления. Что касается острой стадии, то поражается один сустав, в большинстве случаев — коленный. Болезнь интенсивно развивается, при этом место поражения начинает припухать. Больной начинает страдать от лихорадки, озноба. Продолжительность острой стадии составляет 4-6 дней, после чего все признаки пропадают на определенное время.
Пациенты с хронической стадией жалуются на постоянные боли ноющего характера в области пораженного сустава. Особенно обостряются признаки недуга в утренние часы. Появляется суставная отечность, движения становятся скованными. Иногда ноющая боль сменяется обострениями, которые длятся недолго. Чаще всего страдают локтевой, тазобедренный, плечевой, лучезапястный суставы. Иногда на фоне нелеченного заболевания развивается радикулит второго типа.
Ранний этап псевдоподагры характеризуется тем, что кристаллы пирофосфата кальция начинают откладываться в суставных хрящах
Что касается форм псевдоподагры, то их выделяют также две:
- Идиопатическая, или первичная, которую иногда называют семейной.
- Вторичная.
Согласно статистике, более чем 90% пациентов, страдающих от псевдоподагры, имеют первичную форму. Точный механизм и причины возникновения патологии неизвестны.
Появление вторичной формы хондрокальциноза связано с различными заболеваниями, связанными с нарушением обмена веществ кальция и фосфора, приводящих к отложению КПФК.
Группы риска
Основная причина возникновения патологии – нарушение обмена веществ в организме. Считается, что хондрокальциноз, в том числе и коленного сустава — болезнь пожилых людей, которые составляют группу риска.
В молодом возрасте болезнь возникает у пациентов со следующими патологиями:
- Синдром Вильсона.
- Нарушения функционирования щитовидной или паращитовидной желез.
- Гемохроматоз.
- Акромегалия.
- Охроноз.
Также в группе риска находятся люди, чьи родственники сталкивались с этим заболеванием.
Некоторые причины также могут привести к развитию хондрокальциноза, например, диабет или почечная недостаточность. В редких случаях патология появляется после травмирования сустава или проведения операции.
Многие случаи псевдоподагры у пожилых людей являются идиопатическими, но она также часто связана с травмами
Какие симптомы беспокоят при псевдоподагре
Хондрокальциноз симптомы проявляет как и настоящая подагра, из-за чего без серьезного медицинского обследования обосновать именно этот диагноз сложно. Внешнее проявления чаще похожи на артрит, так как поражаются именно крупные суставы человека.
Симптоматика хронического типа схожа с такими заболеваниями, как подагра, остеоартрит и ревматоидный артрит. Что касается приступов болезни, то они могут продолжаться как на протяжении нескольких дней, так и недель.
Для заболевания хондрокальциноз, или псевдоподагра, симптомы характерны следующие:
- боли в суставах и суставных областях, которые проявляются в ночное и утреннее время или после серьезных физических нагрузок;
- неприятные ощущения усиливаются при надавливании;
- покраснения в пораженной зоне;
- отеки в области воспаления и повышение температуры в проблемном месте;
- появление шишки.
При возникновении подобных симптомов необходимо принять меры. Если все сделать правильно, то неприятные ощущения убираются в течение суток. В противном случае осложнений не избежать.
Симптомы этого заболевания могут варьироваться – от незначительных болей до острого приступа
Диагностические мероприятия
Диагностика хондрокальциноза требует комплекса мер, чтобы точно поставить заключение, дифференцируя его от других суставных патологий. Для этого необходимо проведение разнообразных мероприятий. На первой стадии диагностика псевдоподагры усложняется, так как признаки практически не проявляются. Если развитие заболевания происходит на протяжении долгого времени, то медики могут установить вторичный остеоартроз.
Для точной постановки диагноза необходимо проводить обследования в период обострения. В первую очередь, берется пункция подвижного соединения и поддается дальнейшему изучению. Обнаружение КПФК характерно для псевдоподагры. Подтвердить диагноз можно после взятия биопсии синовиальной оболочки и хряща. Также проводится рентген, а в некоторых случаях — и МРТ.
Наличие огромного количества кристаллов приводит к изменениям в суставах. Во время исследований специалист может заметить серьезные дистрофические дефекты. Для выявления этой патологии стоит обратиться к врачу-ревматологу.
Особого внимания требует исследование на присутствие в организме кристаллов пирофосфата кальция, взятие анализов. Если были обнаружены КПФК, а не ураты, то это свидетельствует именно о псевдоподагре. Также проводится микроскопическое исследование синовиальной жидкости.
Хондрокальциноз, как и любое другое заболевание, не обходится без общего и биохимического анализов крови. Благодаря им можно выявить соотношение гормонов и наличие определенных маркеров болезни. Результаты анализов позволят отделить псевдоподагру от других болезней суставов.
Кроме микроскопического исследования синовиальной жидкости, для диагностирования псевдоподагры пациентам часто проводят анализы крови на специфические маркеры
Дифференциальная диагностика
Хондрокальциноз можно принять за другое заболевание суставов. Псевдоподагру стоит отличать от следующих патологий:
- Травмы различных суставов, в том числе, колена, локтя, мениска.
- Подагра.
- Ревматоидный артрит.
- Гидроксиапатитная артропатия.
- Болезнь Лайма.
- Синдром Рейтера.
- Септический артрит.
Эти болезни имеют похожую клиническую картину, поэтому их стоит дифференцировать. В противном случае назначить эффективное лечение не получится.
Принципы терапии
Псевдоподагра является заболеванием, которое на современном этапе развития медицины не лечится окончательно. Пока не существует препарата или методики, позволяющей полностью избавиться от отложений КПФК.
Поэтому главные принципы лечения хондрокальциноза — снять неприятные проявления патологии и не навредить пациенту. Для этого назначается симптоматическая терапия: препараты, уменьшающие боль и снимающие воспаление. Правильно подобранные средства позволят быстро убрать дискомфорт, чем значительно повышают качество жизни больного.
Воспаление снимается нестероидными противовоспалительными средствами
Основные назначения врачей при лечении псевдоподагры:
- прием болеутоляющих средств;
- использование противовоспалительных нестероидных препаратов;
- в случае необходимости — назначение кортикостероидных медикаментов.
В случае возникновения сильных неприятных ощущений, которые не снимаются назначенными лекарствами, врач может порекомендовать гормональные стероидные средства. Один из самых популярных подобных препаратов – Дипроспан.
Помимо медикаментозного лечения, пациенту назначается процедура артроцентез. Ее суть — в прокалывании полости сустава при помощи специальной иголки. Это необходимо для дробления кристаллов и удаления лишней жидкости.
Чтобы улучшить качество жизни пациента при хондрокальцинозе, ему назначаются физиотерапевтические процедуры, которые имеют определенную эффективность. Врачи прописывают больному диету, лечебную гимнастику и дают некоторые рекомендации по поддержанию организма. Оперативное вмешательство практически не назначается, лишь в редких случаях, когда необходима замена сустава.
Лечение народными средствами
Некоторые пациенты считают, что оптимальный метод лечения – это использование рецептов народной медицины. Одним из эффективных средств в борьбе с псевдоподагрой является тепло. Самый популярный метод – изготовление специальных компрессов из листьев березы. Могут использоваться как свежие, так и сухие. Из листьев делается отвар. После изготовления он остывает. Листья березы стоит приложить к пораженной области и закрепить с помощью повязки. Держать такой компресс нужно не менее 30 минут. Чтобы получить наибольший эффект, необходимо повторять процедуру 10 дней.
Одним из методов народного лечения является применение тепла на пораженный сустав
Также для лечения псевдоподагры используются отвары и компрессы из таких растений:
- крапива;
- кукуруза;
- фасоль;
- фиалка;
- бузина;
- черная смородина;
- зверобой;
- липа;
- календула;,
- душица;
- тысячелистник.
Несмотря на то что подобные рецепты действительно отличаются эффективностью, лечением этого серьезного заболевания должен заниматься исключительно врач. Народные рецепты могут быть вспомогательными средствами, но нельзя делать их основой терапии.
Принимая отвары и компрессы вместо медикаментов и процедур, больной рискует потерять время, необходимое для профессионального лечения. В результате возможно обострение патологии, а также разнообразные осложнения.
Профилактические меры
Для того чтобы избежать развития хондрокальциноза, требуется вести правильный образ жизни и лечить заболевания, которые могут спровоцировать эту патологию. Также необходимо быть физически активным, но не допускать перенапряжения.
Самые эффективные профилактические меры – ведение здорового образа жизни, правильное питание, нормализация водного баланса (до 2-х литров в сутки) и обращение к специалистам при первых признаках патологии.
Во избежание серьезных нагрузок на суставы требуется следить за своим весом. Для этого необходимо составить рациональное и разнообразное меню. Пищу нужно принимать небольшими порциями 5-6 раз в день..
Рекомендации по составлению меню для больных псевдоподагрой:
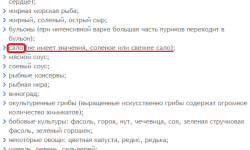
- уменьшите потребление соли (до 5 грамм), пряностей и приправ;
- увеличьте количество овощей и фруктов;
- не употребляйте продукты с содержанием щавелевой кислоты и пуринов;
- пейте не менее 2000 мл воды в сутки;
- откажитесь от употребления жирной, копченой и соленой пищи.
Не варите супы на мясных и рыбных бульонах. Лучше первые блюда делать на овощных отварах. При этом стоит полностью отказаться от алкогольных напитков и консервированных продуктов.
Статья написана по материалам сайтов: www.krasotaimedicina.ru, www.vam3d.com, sustavu.ru, tazobedrennyj-sustav.com, osteo.expert.
»