Сердце при подагре: как правильно лечить, причины
Люди с подагрой подвергаются повышенному риску возникновения сердечного приступа. Это подтверждается многочисленными исследованиями ученых всего мира. Согласно исследованию специалистов школы медицины при Питтсбургском университете, подагра является существенным фактором риска инфаркта.
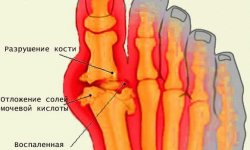
Подагра — это метаболическое заболевание, характеризующееся острым артритом и воспалением суставов, обычно развивающимся от области колен и ниже. Данное заболевание развивается вследствие гиперурикемии — накопления в тканях мочевой кислоты.
Лечение острой или хронической гиперурикемии приводит к накоплению уратных кристаллов в суставах. Это вызывает воспалительную реакцию — то есть, подагрический артрит.
Содержание
- Причины подагрического сердца
- Факторы риска развития подагры и подагрического сердца
- Симптомы подагры и симптомы подагрического сердца
- Лечение подагрического сердца
- Нарушения обмена
- Амилоидоз — нарушение белкового обмена
- Подагрическое сердце — нарушение обмена пуринов
- Нарушения липидного обмена
- Подагра ранит сердце
- Симптомы и лечение подагры
- Статистика
- Факторы риска
- Стратегия по снижению затрат на лечение больных
- Симптомы и стадии
- Влияние на другие органы
- Советы касательно снижения болезненных ощущений во время приступа
- Лекарство от подагры снижает риск смерти пациента
- Частота развития подагры растет
- Подагра: причины, симптомы, диагностика, лечение в домашних условиях и советы
- Что такое подагра? Каковы основные этапы развития болезни?
- Причины подагры
- Признаки и симптомы заболевания
- Диагностика подагры. Виды диагностических методов
- Лечение подагры — принципы и методы
- Отзывы пациентов
- Заключение
Причины подагрического сердца
Подагрическое сердце является прямым следствием развития подагры. Поэтому причины данного заболевания напрямую связаны с причинами самой подагры. Она возникает, когда мочекислые кристаллы, или ураты, накапливаются в суставе. Кристаллы уратов могут сформироваться также при высоком уровне мочевой кислоты в крови.
Организм производит мочевую кислоту из пуринов — веществ, которые содержатся в теле любого человека, а также в некоторых продуктах, например, в мясе, мясных субпродуктах, морепродуктах.
Другие продукты, например алкогольные напитки, особенно пиво и напитки, подслащенные фруктозой (фруктовым сахаром) стимулируют более высокие уровни мочевой кислоты. Мочевая кислота в норме должна растворяться, проходя через почки и выводясь с мочой. Однако иногда организм производит слишком много такой кислоты, или почки не могут вывести всю мочевую кислоту, и она остается в теле. Когда это происходит, мочевая кислота накапливается, образуя острые, игольчатые кристаллы уратов непосредственно в почках и в окружающих тканях. Естественно, наличие этих кристаллов в тканях, то есть там, где их быть не должно, вызывает боль, воспалительный процесс и, как следствие, отеки.
Факторы риска развития подагры и подагрического сердца
Факторы риска, усиливающие вероятность развития подагры и подагрического сердца, это:
1. Рацион питания
Если в каждодневном рационе человека много мяса, морепродуктов, алкогольных напитков, продуктов, содержащих фруктозу, вероятность развития подагры возрастает.
2. Ожирение
При наличии избыточного веса организм больного вырабатывает больше мочевой кислоты, и почкам становится труднее вовремя выводить мочевую кислоту.
3. Медицинские факторы
К ним относится высокое кровяное давление, хронические заболевания, например, диабет, метаболический синдром, заболевания почек и сердца.
4. Лекарственные препараты
Тиазидные диуретики, используемые для лечения гипертонии, аспирин — увеличивают уровни мочевой кислоты. Кроме того, аналогичным эффектом обладают препараты для ликвидации отторжения имплантатов.
5. Подагра в семейном анамнезе
Если члены семьи больного так же страдали от подагры, он будет более склонен к прогрессированию данного заболевания.
6. Возраст и пол
Подагра чаще встречается у мужчин, в первую очередь потому, что женщины, как правило, имеют более низкие уровни мочевой кислоты. После менопаузы уровень мочевой кислоты в женском организме приближается к мужскому. Мужчины также более склонны к развитию подагры в более раннем возрасте — от 30 до 50 лет, у женщин же заболевание проявляется в период менопаузы или позднее.
7. Недавние операции или травмы
Травмирование сустава связано с временным отсутствием привычной подвижности, следовательно, токсичным веществам проще отложиться в тканях, особенно при усиленном питании, зачастую неправильном.
8. Семейная история сердечных заболеваний
Предрасположенность к болезням сердца может быть наследственной.
9. Инфекционные заболевания сердца
Инфекционный миокардит, эндокардит, ангина, вызванная стрептококками, и другие заболевания.
Симптомы подагры и симптомы подагрического сердца
Основные симптомы подагры:
- боли в суставах (поражение большого пальца ноги, но не исключено развитие подагры в коленях, голенях, запястьях, пальцах);
- продолжительность острой боли в течение 4-12 часов, затем временное отсутствие боли;
- ревматические (подагрические) атаки, которые тяжело предугадать, возникают систематически, имеют разную интенсивность;
- воспаление и покраснение болезненного участка;
- утолщение суставов;
- отеки в воспаленной области;
- ограничение подвижности, причем снижение подвижности происходит по мере прогрессирования заболевания.
Симптомы подагрического сердца:
- боль в груди;
- одышка;
- тахикардия, нерегулярное сердцебиение;
- повышение артериального давления;
- развитие ишемической болезни сердца;
- атеросклеротические (уремические) бляшки на кровеносных сосудах;
- коронарные нарушения.
Кристаллы уратов накапливаются в организме не только в почках. Откладываются они и на сосудах, формируя такие же бляшки, как и при атеросклерозе. Отрыв такой бляшки от стенки сосуда нередко приводит к инфаркту, вот почему инфаркт при подагре называют «подагрическим сердцем».
Лечение подагрического сердца
Лечение подагрического сердца проводится комплексно с лечением подагры. При ослаблении симптомов первоначального заболевания уменьшаются и симптомы сердечной дисфункции.
Лекарственные препараты:
1. Нестероидные противовоспалительные препараты (НПВП).
Ибупрофен, напроксен натрия, индометацин, целекоксиб.
Обезболивающий препарат, эффективно снижающий болевые ощущения при подагре.
Преднизон. Может контролировать процесс воспаления и боль. Вводится инъекциями или в виде таблеток.
Лекарственные препараты для предотвращения осложнений подагры:
— препараты, которые блокируют выработку мочевой кислоты.
Ингибиторы ксантина оксидазы, в том числе аллопуринол (Aloprim, Lopurin, Zyloprim) и Febuxostat (Uloric). Снижают уровень мочевой кислоты в крови;
— препараты, усиливающие выведение мочевой кислоты.
Пробенецид (Probalan) улучшает способность почек выводить ураты из организма.
Нарушения обмена
Нарушение обмена веществ в организме отражаются на течении метаболических процессов в миокарде, вызывая нарушения его функции и структуры.
Амилоидоз — нарушение белкового обмена
Амилоидоз является системным заболеванием неизвестной этиологии, при котором происходят внеклеточные отложения в органах и тканях особого белка бета-фибриллярной структуры (амилоида).
Амилоидоз развивается по причине нарушения белкового обмена и может быть приобретенным или наследственным. Выделяют следующие варианты амилоидоза:
- первичный амилоидоз, при котором на первый план выступает изолированное поражение сердца:
- наследственный семейный амилоидоз;
- генуинный амилоидоз;
- старческий амилоидоз;
- амилоидоз при миеломной болезни;
- амилоидоз при В-клеточных опухолях (болезнь Вальденстрема).
- вторичный амилоидоз, при котором поражению сердца предшествует другое хроническое заболевание:
- остеомиелит;
- ревматоидный артрит;
- туберкулез;
- опухоли;
- лимфогранулематоз.
Амилоид откладывается в разные отдела сердца. Миокард при амилоидозе сердца очень плотный, мало поддается растяжению, объем полостей существенно не изменяется или изменяется незначительно. При старческом амилоидозе масса сердца увеличивается в меньшей степени, амилоидоз имеет диффузный характер, мышечные сердечные волокна оказываются замурованными» в массах отложившегося амилоида, что вызывает атрофию сократительного миокарда.
Амилоидное поражение сердца не имеет специфических симптомов, развивается постепенно и бессимптомно, даже при обнаружении отложений амилоида в миокарде. Больные могут жаловаться на боли в области сердца, носящей стенокардический характер.
Симптомы амилоидоза сердца: различные нарушения ритма и проводимости; выраженная брадикардия.
Эхокардиографические признаки амилоидоза сердца:
- увеличение толщины межжелудочковой, межпредсердной перегородки, задней стенки левого желудочка и передней стенки правого желудочка;
- утолщение клапанов сердца;
- нормальные размеры полости левого желудочка;
- дилатация предсердий;
- снижение систолической функции предсердий;
- нарушение диастолического наполнения;
- уменьшение систолического утолщения межжелудочковой перегородки при нормальных размерах полости левого желудочка;
- увеличение соотношения скорости раннего диастолического наполнения к скорости наполнения предсердий;
- гипокинезия миокарда.
Следует сказать, что диагноз амилоидоза сердца обычно устанавливают при аутопсии, поскольку при жизни не обнаруживаются объективные причины, которыми можно было бы объяснить возникновение патологических признаков.
Амилоидоз носит прогрессирующий характер с неблагоприятным прогнозом. Летальный исход наступает по причине нарушений ритма и проводимости или внесердечных отложений примерно через 1,5-2,5 года после первых признаков поражения сердца.
Специфической терапии амилоидоза не существует, лечение носит симптоматический характер и направлено на устранение нарушений ритма и сердечной недостаточности.
Подагрическое сердце — нарушение обмена пуринов
При подагре происходит нарушение пуринового обмена с избыточным накоплением солей мочевой кислоты преимущественно в костях, хрящах, почках, с последующим развитием сначала воспалительных, а затем деструктивно-склеротических изменений. Подагра — это болезнь мужчин среднего и старшего возраста.
Непосредственное поражение миокарда при подагре является довольно редким явлением, отложения уратов у больных с бессимптомным течением болезни обнаруживается в эндокарде, перикарде, коронарных артериях, митральном клапане, в отдельных случаях — в сердечной перегородке.
Отложения кристаллов мочевой кислоты и ее солей могут проявляться тахикардией, экстрасистолической аритмией, атриовентрикулярной блокадой различной степени вплоть до полной поперечной блокады. При подагрическом приступе наблюдается тахикардия, иногда экстрасистолическая аритмия, загрудинная боль.
Лечение при подагре направлено в первую очередь на снижение уровня мочевой кислоты в плазме крови. Большое значение имеет правильное питание с ограничением продуктов, богатых пуринами. Из медпрепаратов назначается аллопуринол, который замедляет синтез мочевой кислоты. При непораженных почках применяются препараты, усиливающие выделение мочевой кислоты почками: сульфинпиразон, этебеницид. Тиениловая кислота дает хороший урикозурический, гипотензивный, диуретический эффект при артериальной гипертензии, сочетающейся с подагрой.
Нарушения липидного обмена
При голодании, длительном неполноценном питании, кахексии наблюдаются нарушения деятельности сердца, сопровождающиеся уменьшением массы миокарда, дегенеративными изменениями в миокарде, развитием сердечной недостаточности.
Основные клинические проявления нарушения функции сердечнососудистой системы при голодании:
- синусовая брадикардия;
- уменьшение минутного объема крови;
- снижение венозного и артериального давления;
- отеки.
При ожирении выявляются дистрофические изменения миокарда, вызванные метаболическими нарушениями в мышце сердца. Сердце принимает «поперечное положение» из-за высокого стояния диафрагмы, смещаясь влево и кзади, пульс учащается, артериальное давление повышается. У больных, страдающих ожирением, отмечается увеличение ударного объема крови и объема циркулирующей крови, у некоторых — минутного объема крови.
Начальные дистрофические изменения миокарда при ожирении являются обратимыми при нормализации массы тела. Сердечная недостаточность кроме диеты требует кардиотонических и мочегонных препаратов.
Подагра ранит сердце
Хотя болезнь описана еще Гиппократом, истинные причины ее объяснены относительно недавно.
В 1776 г. шведский химик Карл Шееле обнаружил в почечных камнях у подагриков мочевую кислоту. Столетие спустя в трудах медико-хирургического общества английский врач Арчибальд Гаррод писал: «В крови больного подагрой постоянно содержится мочевая кислота в форме урата натрия, который может быть выделен в кристаллической форме». Свои наблюдения ученый подтверждал эффектным экспериментом: опускал в кровь больного подагрой нитку, и та покрывалась кристаллами мочекаменных соединений.
Красочный портрет потенциального подагрика дал еще в XIX веке великий диагност профессор, директор факультетской терапевтической клиники Московского университета Г. А. Захарьин:
«Человек лет под 40, хорошего сложения, излишнего питания и с хорошим пищеварением, хорошо кушающий и телесно недеятельный, давно уже замечающий
у себя красную мочу, словом, кандидат на подагру, но не представляющий еще ни единого местного ее симптома».
В 1899 г. твердо установлено, что именно они играют ключевую роль в воспалении суставов.
На суставах. мочевая кислота
Действительно, у всех больных подагрой увеличен уровень мочевой кислоты (гиперурикемия), но подавляющее большинство их никогда не испытывали приступа острого артрита. А это означает, что развитие подагры обусловлено некими патофизио-логическими особенностями, вызывающими отложение кристаллов мочевой кислоты (МК)
в тканях, которое сопровождается воспалением и последующими дегенеративными изменениями. Иначе говоря, сверхуровень МК хотя и главный, но не единственный фактор развития болезни. Нарушение пуринового метаболизма лишь предрасполагает к ней.
Многое зависит от образа жизни человека (питания, подвижности, наличия вредных привычек). Например, в блокадном Ленинграде и еще долгое время после войны
не было ни одного пациента с по-дагрой. Сегодня же из-за употребления мясной, жирной и углеводной пищи, перекусов-фастфудов подагра мучает все больше людей в Европе.
В лечении болезни многое зависит от пациента, от соблюдения им рекомендаций врача. А измениться и перестроить образ жизни, без чего подагру не одолеть, не так-то просто.
Поскольку информации о диете и купировании приступов хватает, поговорим о проблеме, которой уделяется недостаточно внимания, — сочетании подагры с сердечно-сосудистыми заболеваниями.
Как же лечиться пациенту, если у него повышено артериальное давление и беспокоит сердце?
Сосудистое отягощение
Подагра поражает не только суставы — страдает весь организм. Особенность наиболее тяжелого проявления нарушенного пуринового обмена — частое сочетание болезни с артериальной гипертензией (АГ), метаболическим синдромом, сахарным диабетом 2-го типа, для которых характерен высокий риск сердечно-сосудистых катастроф.
Распространенность ИБС при подагре (а также вероятность сердечно-сосудистых событий) выше, чем в популяции в целом.
Тесная патогенетическая связь ИБС и подагры, их взаимное отя-гощение ухудшают качество жизни больных, угрожают преждевременной инвалидизацией от многочисленных осложнений и смертью.
Высок риск кардиоваскулярных катастроф, связанных с атеросклеротическим поражением сосудов. Известно, что в коронарных такие изменения наблюдаются у 60% пациентов с подагрой. Выявлено, что от ХПН погибают не более четверти больных подагрой, основная же причина смерти — сердечно-сосудистая патология (инфаркт, инсульт).
Как лечить такой «букет»
При лечении АГ, ИБС, хронической сердечной недостаточности (ХСН) у пациентов с подагрой важно учесть, как назначенные препараты влияют на уровень МК и ее выведение почками: они не должны повышать первое и уменьшать второе.
Наибольшие трудности при выборе терапевтической тактики вызывает ХСН. С одной стороны, не многие такие больные могут держать натриевый баланс без диуретиков, что закономерно приводит к обострению и хронизации подагрического артрита, а с другой — применение нестероидных противовоспалительных препаратов (НПВП) быстро вызывает отрицательные гемодинамические эффекты. Доказано, что низкие дозы ацетилсалициловой кислоты (применяется как антиагрегант) способствуют увеличению МК и снижают функции почек, особенно у пожилых в первую неделю приема.
Ведется поиск препаратов, обладающих дополнительным урикозурическим эффектом.
Ингибиторы ангиотензинпревращающего фермента (иАПФ) не оказывают негативного влияния на обмен пуринов, глюкозы и липидов; это позволяет рассматривать их в качестве средства выбора у больных с подагрой и гиперурикемией.
При лечении АГ важно снизить у больного подагрой дозу или кратность приема НПВП.
Известно, что при одновременном приеме иАПФ с НПВП (нимесулид, диклофенак), особенно если выделительная функция почек ослаблена, возрастает риск накопления калия и ухудшается способность иАПФ снижать давление.
Однако если активность воспалительного процесса высокая, дозу НПВП невозможно уменьшить. В таком случае предлагают комбинацию иАПФ с блокаторами рецепторов ангиотензина ІІ (БРА). БРА, в отличие от иАПФ, обеспечивают более полное блокирование тканевых рецепторов ангиотензина ІІ.
БРА и иАПФ сегодня рассматриваются как средства первой линии в лечении АГ при подагре и гиперурикемии.
Для пациентов с поражением почек альтернативой иАПФ являются препараты группы БРА. Например, телмисартан лучше защищает миокард, в т. ч. при ХПН, так как выводится в основном не почками.
У другого представителя БРА — лозартана — уникальный урикозурический (способствующий выведению МК) эффект. Потому его назначают пациентам
с подагрой, гиперурикемией и метаболическим синдромом. Другие блокаторы АТ1-рецепторов, как и иАПФ, такого свойства не имеют.
Важно, что лозартан помогает выводить МК умеренно (по данным разных авторов, от 3% до 30%). Снижение ее уровня происходит медленно, что предотвращает возможное развитие обострений суставного синдрома у больных подагрой. Применение лозартана увеличивает рН мочи, предотвращая тем самым осаждение МК и камнеобразование в почках и мочевых путях.
Блокаторы кальциевых каналов (БКК) не оказывают неблагоприятного влияния на уровни глюкозы и МК крови и могут широко применяться у больных с подагрой, гиперурикемией и метаболическим синдромом. БКК имеют большие терапевтические возможности при бессимптомном и клинически значимом нарушении функции миокарда. В комбинации БКК с иАПФ и БКК с БРА достигается оптимальный защитный эффект миокарда и почек.
Что касается бета-блокаторов, то для лечения сердечно-сосудистых заболеваний некардиоселективные бета-адреноблокаторы (БАБ) при подагре в настоящее время не рекомендуются из-за способности повышать уровень МК. Считается, что кардиоселективные БАБ, например небиволол, при дисфункции миокарда левого желудочка не вызывают значительного повышения уровня МК крови. БАБ, не обладающие внутренней симпатомиметической активностью бетаксолол, бисопролол, метопролол, небиволол, могут активно и длительно назначаться при АГ, ХСН и наджелудочковых нарушениях ритма у больных подагрой, поскольку не влияют на пуриновый обмен.
Относительно диуретиков могу сказать, что тиазиды увеличивают уровень МК и калия в крови, поэтому при подагре, особенно с поражением почек, они противопоказаны. Диуретики вообще, а тиазидные в частности, нежелательно сочетать с другими препаратами, увеличивающими уровень МК в крови. Предпочтение отдают спиронолактону, а в последние годы — эплеренону — селективному антагонисту альдостерона: они не влияют на МК крови. Гиперурикемическое свойство у петлевых диуретиков выражено в меньшей степени, чем у тиазидных. Первые используются в основном при развитии отечного синдрома при ХСН и в ситуациях, когда применение антагонистов альдостерона опасно ввиду развития гиперкалиемии (например, при ХПН). Cредством выбора у пациентов с подагрической кардиопатией, ХСН, АГ или отечным синдромом может быть тиениловая кислота (дифлюрекс), обладающая гипоурикемическим (преимущественно урикодепрессивным), диуретическим и мягким гипотензивным эффектами.
Дмитрий Пицко, ассистент кафедры поликлинической терапии ГрГМУ.
Симптомы и лечение подагры
Подагра – это осложненная форма артрита, характеризующаяся внезапным острым началом с появлением выраженной болезненности, покраснения и скованности в суставах. Обычно начинается с больших пальцев ног.
Нередко больные описывали начало приступа, как «ощущение нестерпимого жара в большом пальце на ноге, заставившее их подскочить с кровати».
Подагру называли «болезнью королей», так как предполагалось, что она развивается из-за чрезмерного употребления пищи и напитков. А это могли себе позволить только богатые люди. Теперь доказано, что это заболевание в равной мере поражает представителей всех слоев населения. О подагре, симптомах и лечении этого системного заболевания наша статья.
Статистика
Подагра составляет 5% в структуре заболеваемости артритом.
В последнее десятилетие частота развития подагры значительно увеличилась, увеличив процент заболеваемости до 2% населения западного полушария.
В первую десятку стран по количеству смертных случаев от подагры входят:
- Тайланд (86);
- США (69);
- Мексика (49);
- Япония (36);
- Южная Корея (24);
- Бразилия (24);
- Австралия (15);
- Канада (8);
- Чили (7);
- Германия (6).
У женщин приступы подагры чаще развиваются в постменопаузе. Также риск развития приступа выше у пациентов с сопутствующими заболеваниями почек.
Повторный аналогичный или более тяжелый приступ подагры развивается у 60% больных в течение 1 года после первого приступа.
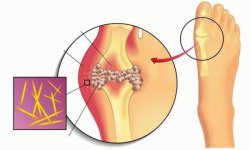
Причиной развития заболевания является отложение кристаллов мочевой кислоты (уратов) в хрящевой ткани сустава. Их накопление приводит к воспалению, сопровождаемому выраженными болевыми ощущениями. Эти кристаллы являются конечным продуктом распада пуринов – веществ, в норме присутствующих в организме человека и поступающих с определенной пищей (мясо, анчоусы, сельдь, спаржа, грибы).
В нормальном количестве ураты распадаются и выводятся почками с мочой. Но при повышенной продукции мочевой кислоты работы почек недостаточно для полной эвакуации продуктов обмена, и некоторое их количество остается в организме в виде плотных острых кристаллов, окружающих и повреждающих хрящевую ткань. В ответ на раздражение в суставе развивается воспаление и отек.
Заболевание тесно связано с ожирением, гипертонией, диабетом и гиперлипидемией.
Провоцирующим фактором приступа может стать:
- Прием определенных медицинских препаратов;
- Дегидратация (обезвоживание);
- Повышенная температура тела;
- Травма суставов;
- Перенесенное недавно оперативное вмешательство;
- Лучевая терапия;
- Смена препарата для лечения подагры.
Хотя лечение с помощью препаратов, снижающих уровень мочевой кислоты, позволяет надежно контролировать и предотвратить прогрессирование заболевания, переход на новый препарат может стать причиной развития обострения. Если после начала приема лекарства улучшения не отмечается, или появляются более тяжелые симптомы заболевания, необходимо немедленно обратиться к лечащему врачу для пересмотра тактики лечения.
Отмечается семейная предрасположенность, что подтверждает генетический фактор возникновения заболевания.
Факторы риска
К факторам риска развития подагры относятся:
- Гиперурикемия – выскоий уровень мочевой кислоты (выше 68 мг/л) может привести к развитию обострения заболевания. Оптимальная концентрация мочевой кислоты – 60 мг/л, независимо от возраста и пола;
- Наследственность. У каждого четвертого больного есть родственник, больной или ранее отмечавший симптомы подагры;
- Возраст. Заболевание может развиться в любом возрасте, но чаще симптомы наблюдаются у людей старше 45 лет;
- Пол. Чаще болеют мужчины, но в постменопаузе у женщин частота заболеваемости становится почти одинаковой с мужчинами;
- Расовая принадлежность. Из-за большей предрасположенности испанцев и афроамериканцев к полноте и ожирению подагра у них встречается чаще;
- Ожирение. Индекс массы тела более 30 значительно повышает риск заболеваемости. У людей с ожирением риск развития заболевания повышается в 4 раза.
Реже возможными причинами, провоцирующими приступ, могут стать:
- Злоупотребление алкоголем, особенно пивом;
- Употребление пищи с высоким содержанием белка и пуринов – печень, почки, сардины и анчоусы;
- Желудочное или желудочно-кишечное кровотечение (язвенная болезнь);
- Заболевания, сопровождающиеся массивным разрушением или перерождением клеток (лейкоз, лимфома, псориаз).
Сколько стоит лечение подагры
Вместе с частотой развития подагры растет и стоимость ее лечения. Хотя пока не проводилось масштабных исследований экономических особенностей лечения и диагностики, в ходе нескольких анализов деятельности работников здравоохранения было выявлено снижение эффективности лечения подагры.
Стратегия по снижению затрат на лечение больных
- Если вы считаете, что больны подагрой или ощущаете описанные симптомы, немедленно обратитесь к врачу. Начинайте лечение как можно раньше;
- Дважды в год проверяйте уровень мочевой кислоты. Придерживайтесь отметки в 60 мг/л;
- Ведите здоровый образ жизни, соблюдайте диету;
- Принимайте прописанные лекарства регулярно. Иногда больные перестают принимать препараты, снижающие уровень мочевой кислоты, из-за риска вызвать очередной приступ. Хотя проводимое лечение часто оказывается необходимым в отношении долгосрочной профилактики обострений.
Симптомы и стадии
Подагра – заболевание, причиняющее ужасную боль пациенту. Зарегистрированы случаи, когда приступы у больных продолжались в течение нескольких дней, при этом боль была настолько сильной, что большинство из них оценили ее на 9 баллов из 10 возможных по стандартной шкале.
Симптомы подагры включают:
- Внезапную и выраженную боль в суставе;
- Скованность и отек;
- Покраснение;
- Уплотнение тканей вокруг очага;
Более, чем у половины больных первичным очагом заболевания является большой палец на ноге. Если первый приступ не затронул большого пальца, этот симптом все же разовьется на определенном этапе прогрессирования заболевания у 90% больных.
Другими наиболее распространенными суставами, подверженными подагре, являются:
- Голеностопный;
- Коленный;
- Суставы ступней;
- Ахиллово сухожилие;
- Запястье;
- Фаланги пальцев рук;
- Локтевой сустав.
Для классификации по тяжести течение подагры делят на 4 стадии.
- 1 стадия — бессимптомная гиперурикемия. На данной стадии пациент не отмечает никаких симптомов заболевания, но при этом уровень мочевой кислоты в крови превышает 60 мг/л. Это состояние не требует специального лечения, достаточно лишь регулярного контроля уровня мочевой кислоты и ведение здорового образа жизни с соблюдением диеты. При правильно организованном режиме симптомы подагры могут даже не реализоваться, или пройдут годы до развития первого приступа заболевания.
- 2 стадия — острый приступ. На этом этапе кристаллы мочевой кислоты, откладываемые в суставах, активируют воспалительный процесс, что приводит к появлению выраженных болевых ощущений и отека в области пораженного сустава. Боль самостоятельно стихает, даже без проводимого лечения, в течение от 3 до 10 дней. Так как за первым приступом последуют другие, рекомендуется немедленно обратиться за помощью к специалисту. Промежуток между приступами может длиться несколько месяцев, но вероятность повторной атаки с каждым днем возрастает, поэтому важно своевременно начать лечение и вести контроль над уровнем мочевой кислоты.
- 3 стадия – подострое течение. Эта стадия подразумевает период между приступами. В это время симптомы заболевания отсутствуют, и суставы работают нормально. Тем не менее, отложение кристаллов мочевой кислоты продолжается, и это может стать причиной повторных, более выраженных и болезненных приступов подагры в будущем.
- 4 стадия – хроническая узелковая подагра. В запущенных случаях заболевание приобретает хроническую форму, исходом которой является деформация и разрушение костной и хрящевой ткани в области поражения. Так как продолжающееся воспаление продолжается и наращивает интенсивность, не исключается поражение почек с развитием почечной недостаточности.
Влияние на другие органы
При отсутствии лечения подагра приводит к необратимым повреждениям суставов, наряду с другими проблемами в виде камней в почках и т.д. Продолжающееся разрушение сустава и повышенное отложение кристаллов мочевой кислоты под кожей приводит к деформациям, обычно рук и ног. Впоследствии нарушение подвижности становится настолько выраженным, что больной не может совершать даже простые движения конечностями.
Сердечно-сосудистая система. Проблемы с сердцем различного характера, включая повышенное артериальное давление, спазм сосудов и сердечную недостаточность, могут быть связаны с подагрой. Даже бессимптомная гиперурикемия повышает риск развития осложнений со стороны сердца и сосудов, вплоть до остановки сердца и инсульта. Исследования, проведенные Ассоциацией Ревматологических Заболеваний, выявили, что женщины с подагрой в 3,5 раза более подвержены развитию инфаркта, чем мужчины.
Почки и мочевыделительная система. У каждого пятого больного подагрой развивается почечнокаменная болезнь. Камни, состоящие из кристаллов мочевой кислоты, причиняют сильную боль и могут привести к закупорке мочеточников. Кроме того, гиперурикемия является признаком уже имеющейся почечной недостаточности.
Подагра не поддается полному излечению, поэтому поддерживающая терапия проводится на протяжении всей жизни пациента (читайте также народные средства лечения подагры).
Медикаментозные методы лечения включают этиотропную и симптоматическую терапию. Первая направлена на снижение уровня мочевой кислоты в организме пациента, вторая – на снятие болевого синдрома и уменьшения воспаления.
Важно начинать лечение сразу с момента постановки диагноза. Кроме того, важна перемена стиля жизни, это позволит контролировать уровень мочевой кислоты и предупредить повторные приступы.
Лечение подагры медикаментами, снижающими уровень мочевой кислоты
- Аллопуринол.Принимается внутрь, снижает темпы выработки организмом мочевой кислоты. Это наиболее распространенное лекарство, являющееся препаратом выбора при планировании терапии. Рекомендовано для применения пациентами с почечнокаменной болезнью.
- Фебуксостат – действует аналогично аллопуринолу. Рекомендуется к применению пациентами с поражениями почек и печени средней и легкой степени.
- Пеглотикейз – раствор для внутривенного применения, содержащий энзимы, растворяющие кристаллы мочевой кислоты. Применяется при прогрессирующем, сложноконтролируемом течении подагры.
- Пробенецид – принимается внутрь, способствует ускоренному выведению мочевой кислоты почками. Не рекомендуется использовать препарат у больных с почечнокаменной болезнью и другими серьезными заболеваниями почек.
При условии, что пациенту назначено правильно подобранное лечение при подагре, препараты из приведенного выше списка позволяют эффективно предупреждать развитие повторного приступа в течение неограниченно длительного промежутка времени.
Применение перечисленных препаратов позволяет значительно снизить риск развития повторного приступа заболевания.
Симптоматическое лечение подагры анальгетиками и проивоотечными препаратами во время приступа
- Колхицин – Принимается внутрь, наиболее эффективен в течение первых 12 часов от начала обострения. Обычно назначается две таблетки одновременно, затем через час – еще одну таблетку. В дальнейшем дозировка составляет 1 таблетку 2-3 раза в день. Распространенными побочными эффектами являются тошнота, рвота, понос.
- Глюкокортикостероиды (Кортизон) – Принимается внутрь или в виде внутривенных инъекций. Гормональный препарат, подавляющий активность иммунной системы и быстро снимающий воспаление. Эффективен для быстрого достижения эффекта.
- Нестероидные противовоспалительные средства – Принимаются внутрь, снижают выраженность воспалительной реакции при подагре, оказывают болеутоляющий эффект.
- Отдых. Не нагружайте поврежденный сустав в течение суток или до того момента, когда боль утихнет;
- Придайте больным суставам возвышенное положение;
- Приложите к суставу лед, завернутый в полотенце, на 20-30 минут. Повторяйте несколько раз в день;
- Не принимайте аспирин в больших дозах. Это может привести к резкому изменению концентрации мочевой кислоты и ухудшить симптомы заболевания;
- Постоянно контролируйте уровень мочевой кислоты – не более 60 мг/л;
- Регулярно совершайте физические упражнения – для взрослых рекомендуются ежедневные тренировки умеренной интенсивности продолжительностью от 30 минут. Повышение интенсивности или длительности периода физической активности может принести гораздо более выраженный результат для улучшения самочувствия и предотвращения приступов заболевания. Кроме того, регулярные упражнения позволяют избавиться от лишнего веса.
- Пейте достаточное количество воды – Диетологи рекомендуют ежедневно употреблять не менее 2 литров воды. Если вы тренируетесь, это количество увеличивается в 1,5 – 2 раза. Кроме транспорта питательных веществ вода помогает выводить из организма продукты жизнедеятельности, в том числе мочевую кислоту, тем самым снижая риск развития обострения подары.
- Принимайте витамины. Риск развития заболевания был значительно ниже у мужчин, ежедневно принимавших витаминные комплексы. В качестве надежного помощника выбирайте витамин C по 500 – 1000 мг/день.
- Откажитесь от употребления алкоголя, а также напитков, содержащих фруктозу;
- Соблюдайте диету с исключением потенциально опасных продуктов. Добавьте более полезные ингредиенты – клюкву, кофе, соки;
Советы касательно снижения болезненных ощущений во время приступа
Дополнительно к медикаментозной терапии, особенно если отмечается подагра на ногах, лечение необходимо дополнить коррекцией образа жизни:
Перспективные разработки
В настоящее время проводится множество исследований в различных направлениях, касающихся подагры и гиперурикемии (повышенного содержания в крови мочевой кислоты).
Ученые определили, что повышенное потребление белка животными повышает риск развития подагры. Дальнейшие исследования показали, что прием кальция в физиологической дозировке предотвращает развитие приступов. Снизить уровень мочевой кислоты позволяет прием витамина C.
Клинические испытания проходят новые лекарства, предназначенные для выведения мочевой кислоты из организма пациента (например, Бензбромарон). Кроме того, сообщается о разработке экспериментальных препаратов, воздействующих на белки интерлейкины, вызывающие воспаление при подагре.
Лекарство от подагры снижает риск смерти пациента
По результатам проведенного исследования, опубликованным в журнале Annals of the eumatic Diseases, было выявлено, что аллопуринол снижает риск смерти больных с повышенным уровнем мочевой кислоты в крови. Согласно полученным данным, польза от применения препарата значительно превышает потенциальный вред от развития редких тяжелых побочных эффектов.
Подагра ассоциируется с повышенным риском смерти пациента, поэтому важно тщательно контролировать состояние больного и не допускать развития тяжелых осложнений. Аллопуринол – наиболее часто используемый препарат для снижения уровня мочевой кислоты, в то же время обладающий рядом серьезных побочных эффектов. Согласно анализу, побочная реакция от приема аллопуринола, приводящая к тяжелым расстройствам и смерти пациента, наблюдается у 1 из 260 больных. Это стало причиной отказа многих врачей от назначения этого лекарства, несмотря на его преимущества.
Для анализа эффективности аллопуринола была использована единая электронная база данных пациентов, с помощью которой было определено 5927 больных, принимавших этот препарат и такое же количество пациентов для контрольной группы, получавших другое лечение.
В результате было выявлено, что начало лечения подагры аллопуринолом было связано со снижением риска смертельного исхода на 19%. Причем эта цифра сохраняется от начала терапии и на всем протяжении жизни после лечения.
Подводя итоги данного исследования можно с уверенностью сказать, что аллопуринол позволяет не только лечить больных подагрой, но и защитить пациентов от преждевременной смерти в будущем.
Частота развития подагры растет
Частота развития данной формы артрита продолжает расти, преимущественно среди мужчин. Сейчас в мире зарегистрировано более 8 миллионов больных. 50 лет назад эта цифра была в 2 раза меньше.
Хотя раньше считалось, что подагра – болезнь людей высшего общества, сейчас выясняется, что заболевание развивается среди всех слоев населения в равной степени, даже у профессиональных спортсменов и молодых людей.
Не стали исключением и знаменитости, как современные, так и знакомые нам из учебников по истории:
- Джаред Лето, 38 лет. Актер, известный по фильмам «Бойцовский клуб» и «Реквием по мечте».
У лето развились симптомы подагры после того, как он набрал 60 фунтов для роли Марка Дэвида Чепмэна, невменяемого убийцу Джона Леннона, в фильме «Глава 27».
Я не мог ходить на длинные расстояния; мне приходилось передвигаться на коляске, потому что я испытывал ужасную боль при ходьбе. Мое тело было шокировано набранным мной весом.
- Дэвид Уэллс. Питчер-левша, выступавший за команды New York Yankees и Toronto Blue Jays, который на протяжении всей карьеры бейсболиста страдал от подагры.
В своем бестселлере «Я не идеален: без ума от от пива, драк, боли в спине и бейсбола» Уэллс рассказывает о испытываемой им боли.
Однажды утром я проснулся, встал с кровати, сделал шаг в сторону ванной комнаты и закричал от жуткой боли, как шестилетняя девочка, упав на пол и сжимая большой палец на левой ноге.
- Морис Чикс – пациент с подагрой, разрушающий стереотипы. Атлет в отличной спортивной форме, отыгравший 15 сезонов в NBA, Чикс страдает подагрой с 46 лет и до сих пор продолжает работать тренером команды Portland Trail Blazers.
«Если кто-то из вас когда-либо испытывал приступ подагры, вы точно знаете, что лучше сделать все возможное, чтобы его предотвратить», — сказал Чикс на втором ежегодном собрании по поводу Национального Дня Борьбы с Подагрой в 2008 году. «Потому что когда заболевание развивается в полной мере, уже ничего нельзя предпринять».
- Гарри Кьюэлл, австралийский профессиональный футболист. В 27 лет во время Чемпионата Мира 2006 года был выставлен диагноз подагра. Из-за приступа был вынужден пропустить чемпионат.
- Король Англии Генри VIII. Когда он не был занят отрубанием голов своим женам, его самого подкашивали приступы подагры.
- Бенджамин Франклин, человек эпохи Возрождения, открыл электричество, изобрел бифокальные очки, является одним из отцов-основателей США. И страдал от подагры.
Из-за нее Франклин очень часто пропускал различные собрания по реализации проекта декларации независимости. Тем не менее, Томас Джефферсон любезно предоставил ему документы, позволявшие Франклину внести собственные поправки.
- Сэр Исаак Ньютон. В 1725 году Ньютон, английский математик и физик, страдал от приступа подагры, поразившей сразу обе его ноги. Через 2 года он умер.
- Сэмьюэл Джонсон, британский писатель и поэт (1709-1784), страдал от заболевания, названного им самим и его докторами подагрой. Болезнь настигла его в 65-летнем возрасте.
«Подагра мучает меня так сильно, как никогда, хотя она никогда не поднималась выше моих коленей», сказал он Уильяму Боулз в 1783 году.
Список больных дополняют:
- Людвиг Ван Бетховен, композитор;
- Джим Белуши, актер;
- Чарльз Дикенс, английский писатель;
- Дон Нельсон, баскетболист, тренер;
- Сэр Лоуренс Ольвье, актер;
- Лучьяно Паваротти, итальянский оперный тенор;
- Леонардо да Винчи, итальянский художник, скульптор, архитектор и инженер.
Приступы подагры обычно проходят в течение недели на фоне проводимого противовоспалите льного лечения. Рецидивирующее течение заболевания не только причиняет больному серьезные страдания, но и приводит к необратимым повреждениям хрящевой и костной ткани.
При лечении подагры с помощью препаратов, снижающих уровень мочевой кислоты, необходимо придерживаться ее ориентировочного уровня в крови пациента не выше 60 мг/л. Это относительно низкий уровень, обеспечивающий уменьшение риска развития повторных атак и прогрессирующего поражения суставов.
Подагра: причины, симптомы, диагностика, лечение в домашних условиях и советы
Что за болезнь подагра? Подагрой называется заболевание, которое связано с патологическим нарушением обменных процессов в человеческом организме. При этом соли мочевой кислоты оседают в суставах, а в дальнейшем кристаллизуются, образуя камни. Такая проблема требует комплексного лечения.
Подагра была известна еще в пятом веке нашей эры. Тогда заболевание называли «королевской болезнью». Многие великие люди страдали от подагры, например, Александр Македонский, Исаак Ньютон, Леонардо да Винчи. Это далеко не полный список. Причем многие в то время гордились этим заболеванием, ощущая себя королями и гениями.
Название заболеванию дал известный ученый Гиппократ. Название «подагра» произошло от двух слов греческого языка: «под» переводится как нога, «агра» переводится как капкан. Гиппократ именовал болезнь как острые боли в стопах. В действительности первый симптом подагры — это болевые ощущения в большом пальце ноги, которые заставляли люди моментально вскочить с кровати.
На сегодняшний день подагра не так распространена, страдают ею только 3 человека из 1000. В большинстве это мужчины в возрасте после 40 лет, однако женщины тоже подвержены болезни.
Что такое подагра?
Основная причина развития подагры — неправильный образ жизни, чрезмерное и избыточное употребление в пищу вредных продуктов и алкогольных напитков. Вероятно, именно с этим и связано то, что от подагры ранее страдали богатые личности.
Полезно! В последнее время люди чаще страдают подагрой. Вероятно, что это связано с неправильным образом жизни — злоупотреблением вредных продуктов, алкоголем и низкой физической активностью.
Что такое подагра? Каковы основные этапы развития болезни?
В силу определенных причин в организме нарушаются обменные процессы. Это способствует тому, что мочевая кислота образуется в избыточных количествах, при этом полностью выводиться из организма она не может. Вследствие этого и возникает такая болезнь, как подагра. Лечение такого заболевания должно быть комбинированным.
Основные стадии развития подагры:
- В организме накапливается мочевая кислота, в результате чего повышается ее уровень в составе крови;
- В суставах начинают образовываться кристаллы из солей мочевой кислоты. Кстати, соли мочевой кислоты называются уратами;
- Иммунные клетки начинают агрессивную борьбу против солевых образований и начинают возникать воспалительные процессы в организме;
- В последствии начинают поражаться почки и деформироваться суставы. Вероятны и другие проявления подагры.
От подагры в основном страдают люди пожилого возраста. У большинства из них фиксируются какие-либо признаки этого заболевания. В редких случаях болезнь может развиваться у детей и людей молодого возраста.
Читайте так же про Болезнь Бехтерева (анкилозирующий спондилоартрит)
Если говорить о заболевании подагра, то основную группу риска входят мужчины в возрасте от 40 лет. Связано это с тем, что у мужчин содержание мочевой кислоты в составе крови повышенное из-за физиологических особенностей мужского организма. Подагра у женщин обычно наступает после менопаузе, после 50 лет жизни.
Причины подагры
В норме мочевая кислота в химическом составе крови должна содержаться не более 60 мг на 1 литр крови. Мочевая кислота при подагре в крови повышается. Что же может спровоцировать повышение уровня мочевой кислоты и как следствие — развитие подагры:
- Избыточное потребление продуктов, в состав которых входит большое количество жиров
- Постоянно переедание
- Избыточная масса тела
- Отсутствие физической активности
- Генетическая предрасположенность
- Гормональные нарушения
- Повреждение суставов
- Курение
- Злоупотребление алкоголем
- Длительный прием медикаментов, которые усиливают мочегонный эффект и других препаратов, например, ацетилсалитиловой кислоты
Однако не только данные внешние факторы могут привести к развитию подагры. Также подагра может развиться на фоне таких заболеваний:
- Почечная недостаточность
- Сахарный диабет
- Желчекаменная болезнь
- Мочекаменная болезнь
- Аллергические патологии
- Повышенное артериальное давление, высокий уровень холестерина
Какие продукты могут спровоцировать повышение уровня мочевой кислоты в крови и развитие подагры:
- Копчености, мясные супродукты, жирное мясо
- Жирная, соленая рыба
- Бобовые
- Сливочные и растительные масла
- Спиртные напитки
Не рекомендуется избыточное употребление данных продуктов, а при подозрении, что это подагра, от них стоит вовсе отказаться.
Признаки и симптомы заболевания
Признаки подагры крайне сложно перепутать с признаками какой-либо другой болезни. Проявление подагры начинается с болевых ощущений в больших пальцах ног. Именно этот симптом чаще всего вызывает подозрение на развитие подагры. Лечение нужно начинать как можно быстрее.
Важно! Подагра может в течение длительного времени протекать бессимптомно, однако, такие факторы, как ношение тесной обуви, употребление спиртных напитков и избыточное употребление еды провоцируют наступление следующих стадий развитие заболеваний, когда симптомы уже ярко выражены.
Рассмотрим признаки по которым определяется подагра. Симптомы подагры могут быть следующие:
- Болевые ощущения, которые вызывает подагра. Острые боли обычно возникают в ночное время суток в стопах ног. При этом больной чувствует полную обездвиженность сустава стопы, не может ей пошевелить и мучается от боли. При этом даже обезволивающие медикаментозные препараты не в силах прийти на помощь.
- Воспалительный процесс. Начинается воспаление пораженного состава. Обнаружить это можно по причине его сильного опухания, покраснения. В некоторых случаях возможны сильные скачки температуры тела до 40 градусов. Такие приступы длятся недолго — до 4-х суток. После этого приступ проходит самостоятельно. В дальнейшем подагра может не беспокоить на протяжении нескольких десятков лет, но это не означает, что больной полностью выздоровел.
Самоустранение симптомов подагры связано с тем, что с воспалительными процессами начинают борьбу фагоциты.
Важно! При возникновении первых симптомов подагры настоятельно рекомендуется обратиться к специалисту, иначе вероятны серьезные осложнения на сердце, почки и суставы.
Когда имеется диагноз прогрессирующей подагры, выделяют еще такие симптомы:
- Образование тофусов. Это шишки под кожей, которые состоят из солей мочевой кислоты. Появляются тофусы в основном на локтях, за ушами, а также в области пораженного сустава. В большинстве случаев такие шишки начинают выступать через несколько лет после первого приступа подагры. Тофусы могут самостоятельно вскрываться. При вскрытии из них вытекает масса творожистого характера, которая имеет белый цвет.
- Деформирование суставов происходит в результате больших накоплений солей мочевой кислоты в суставах. В некоторых случаях больные не в силах самостоятельно передвигаться;
- Поражение почек, которые вызывает подагра, возможно из-за того, что соли мочевой кислоты при подагре накапливаются в почках, а выходить из них в полном объеме не могут. В результате образуются конкременты в почках.
Осложнения
Подагра суставов может вызвать серьезные осложнения. К таковым относятся:
- мочекаменная болезнь;
- подагрический артрит;
- почечная недостаточность.
Признаки подагры у мужчин ничем не отличаются от женских.
Подагра у мужчин
В большинстве случаев подагра возникает после 65 лет. Однако после 40 лет мужчин может поразить подагра. Симптомы у мужчин такие, как было описано ранее.
Почему именно мужчины чаще страдают заболеванием? Это связано с физиологической особенностью — повышенное содержание мочевой кислоты в составе крови. Поэтому мужчинам необходимо гораздо более серьезно подойти к своему здоровью и не пренебрегать профилактическими мерами, которые направлены на то, чтобы не развивалась подагра. Лечение — это всегда сложнее, чем предупреждение.
Подагра у женщин
У женщин заболевание развивается гораздо реже. Чаще всего подагра развивается на фоне гормональных нарушений. Причина развития болезни — это менопауза, из-за которой развивается подагра. Симптомы такие же, как и у мужчин. Болезнь начинает атаковать со стопы, а точнее с больших пальцев ног.
В целях профилактики подагры у женщин рекомендуется правильно питаться, поддерживать нормальный вес тела, не злоупотреблять алкоголем и вести активный образ жизни. В целом, лечение подагры у женщин ничем не отличается от стандартного лечения данной болезни.
Диагностика подагры. Виды диагностических методов
Для постановки диагноза требуется пройти диагностические исследования, которые помогут подтвердить или опровергнуть диагноз. Только после этого врач сможет назначить необходимые меры, применения которых требует подагра, лечение заболевания включает в себя комплекс различны мер.
Для выяснения диагноза «подагра» используются следующие анализы:
- анализ мочи (общий и биохимический);
- анализ крови (общий и биохимический);
- бактериологический анализ необходим для изучения жидкости в суставах;
- анализ содержащейся массы в тофусе.
Для уточнения диагноза «подагра» используются следующие исследования:
- рентгенографическое исследование пораженных суставов;
- ультразвуковое исследование;
- сцинтиграфия — это исследование, которое помогает выявлять очаги воспаления;
- компьютерная томография.
Следует заметить, что при диагностировании подагры зачастую возникают врачебные ошибки. Это приводит к более длительному лечению пациентов. Поэтому на сегодняшний день очень популярная дифференциальная диагностика подагры. Так называют вид диагностики, при котором выявляют симптомы, свойственные только этому заболеванию, отличные от других.
Лечение подагры — принципы и методы
Как же лечится подагра? Лечение заболевания обязательно должно быть комплексным. К сожалению, полностью излечить подагру на сегодняшний день невозможно, однако приостановить ее прогрессирование более чем реально. Такая ситуация присуща большинству артритов, одним из видов которых является подагра. Лечение заболевания должно проходить под строгим контролем специалиста, при этом пациент сам должен осознавать, что для излечения от болезни ему придется изменить свои привычки, например, отказаться от многих продукты, которые раньше входили в его ежедневный рацион, прекратить употреблять алкоголь, начать вести более активный образ жизни.
В комплексное лечение подагры болезни должны входить:
- диетическое питание;
- лечение подагры медикаментозными препаратами;
- местная терапия;
- использование средств народной медицины.
Все эти методики имеют большое значение в лечении подагры. Так, препараты помогают растворять кристаллы солей мочевой кислоты, диета помогает приостановить прогресс болезни.
Медикаменты для лечения подагры
Для лечения болезни специалист прописывают медикаменты, которые помогают снизить концентрацию мочевой кислоты в составе крови. Это могут быть растворы для капельниц, инъекций, таблетки. К таким препаратам относятся:
- Магнерот;
- Аллопуринол;
- Аденурик;
- Калия оротат;
- Пеглотиказа.
Это не полный список препаратов, которые могут быть применены для понижения уровня мочевой кислоты и помогут лечить подагру. Лечение должен назначать врач.
Для обезболивания и снятия отечности прописываются следующие препараты:
Распространены мази и гели для местного применения:
Существенное значение в лечении заболевания имеют физиотерапевтические процедуры. К таковым относят ультрафиолетовое облучение, ультразвуковое воздействие и фонофорез.
Как лечить обострение подагры?
Обострение подагры лечится следующими методами:
- Подниманием и удержанием ног
- Применением обезболивающих и антивоспалительных препаратов
- С помощью приложения ледяной грелки к ногам
- С помощью компрессов на основе мази Димексид
- Отказом от приема пищи за исключением овощных бульонов, каш, воды и молока
Обострение заболевание может негативно сказаться на сердечной системе человека, как и на почках.
Диета при подагре
Питание при подагре имеет очень большое значение. Это один из важнейших аспектов, которые обязывает соблюдать подагра. Лечение должно учитывать этот аспект. Специалист в обязательном порядке прописывает больному диету. Что же можно есть во время диеты при подагре, а что нельзя?
Очень важно при лечении подагры отказаться от продуктов, которые обогащены пуриновыми веществами. Такие вещества — основной источник солей мочевой кислоты. Это не только жирные продукты, но и шоколад, чай и кофе, а также щавель.
Кроме того, диета при подагре поможет избавиться от лишних килограмм, что не менее важно. Очень полезны разгрузочные дни, например, разгрузочный день на твороге или огурцах.
Что можно и нужно есть при подагре
Какие продукты при подагре есть необходимо:
- молочные продукты, в том числе сыры;
- яйца;
- крупы;
- фрукты;
- овощи.
Что нельзя есть при подагре
При подагре желательно максимально исключить из рациона такие продукты:
- жаренное мясо;
- жирное мясо;
- субпродукты;
- сало, жиры животного происхождения;
- бобовые;
- алкогольные напитки;
- сыры и все продукты с высоким содержанием пуринов.
Сахар рекомендуется заменить медом. Такие продукты содержат совсем небольшое количество пуриновых веществ. В большей степени рекомендуется употреблять продукты, обогащенные, углеводами, а также молочные продукты. Обязательны к ежедневному употреблению крупы (овсяная, гречневая), цельнозерновой хлеб тоже приветствуется, обязательны фрукты и овощи.
Нужно сделать упор на молочные продукты и куриные яйца. Количество белковых продуктов, в том числе нежирное мясо и рыбу рекомендуется ограничить.
Пренебрежение правилами диеты приводит к прогрессии болезни и провоцирует приступы подагры, включая сильные болевые ощущения в суставах и образование тофусов.
Примерное меню при подагре
- творожная запеканка;
- чай с молоком.
- салат из овощей;
- суп на курином бульоне.
- бутерброд с кусочком сыра;
- стакан кефира.
Такое меню поможет пациенту предотвратить дальнейшую прогрессию заболевания, снизить вес, что очень важно при лечении падагры.
Также при подагре очень эффективно пить минеральную воду, например, Нарзан, Ессентуки, Боржоми. Минеральная вода способствует снижению уровня мочевой кислоты, способствует растворению кристаллов солей. Кроме того, минеральная вода нормализует водно-солевой баланс в организме.
Лечение подагры народными средствами
Народная медицина предлагает множество вариантов лечения подагры в домашних условиях. К таким вариантам можно отнести:
Настой корня сельдерея для лечения подагры. Для приготовления потребуется взять около 18 грамм измельченного корня растения и залить кипятком в размере 0,5 литров. Настаивать раствор необходимо, пока он полностью не охладиться. Затем требуется его профильтровать. Употреблять рекомендуется по пол стакана трижды в день перед едой.
Настой зверобоя для лечения подагры. Готовится он так же, как и настой сельдерея. Дозировка такая же.
Лечение подагры настоем цикория. Потребуется взять 35 грамм цикория и залить кипятком в размере 250 грамм. Настаивать до полного охлаждения. Дозировка такая же.
Также при лечении патологии эффективны лавровый лист, еловые шишки. Следует помнить, что некоторые травы имеют противопоказания, например, лавровый лист запрещен при беременности.
При лечении подагры народными средствами настоятельно рекомендуется проконсультироваться со специалистом, иначе лечение подагры в домашних условиях может обернуться серьезными осложнениями. Кроме того, народная медицина не способна полностью заменить предписания врача, поэтому в больницу обратиться все-таки придется.
При лечении болезни в домашних условий рекомендуется исключить:
- Резкое снижение массы тела
- Обезвоживание
- Избыток физических нагрузок
- Кровотечения и травмирование
- Переохлаждение
Важно! Крайне рекомендуется избегать посещения бань и саун.
Отзывы пациентов
Виктор, 57 лет, г. Владимир.
Однажды ночью я проснулся с сильной болью в стопе, не было сил пошевелить пальцами. Приступ длился около часа, пришлось вызвать скорую помощь. Помнится, что диагноз мне не могли поставить очень долго. Сначала думали, что травма, потом, что артрит. В итоге поставили диагноз подагра.
Я слышал ранее об этой болезни, но, что она из себя представляет, не знал. В первую очередь, врач назначил диету. Пришлось отказаться от многих любимых продуктов, а также от алкоголя. Начал бегать по утрам и больше гулять пешком. Сейчас чувствую себя хорошо!
Петр, 68 лет, г. Москва
Моя история болезни началась с острой боли в большом пальце ноги. Через несколько дней выяснил, что это, вероятнее всего, подагра. Очень испугался, но врачи успокоили. При определенном образе жизни все будет нормально. Изменил свое питание, начал больше гулять.
Приступов пока больше не было. Врач назначил обезболивающие препараты при возникновении приступов, пока ими не воспользовался.
Наталья, 28 лет, г. Санкт-Петербург
Моя мама как-то пожаловалась, что ночью мучилась от острой боли в стопе. Посоветовала ей сходить в больницу, но она не пошла, болей больше не было. Спустя несколько лет заметила на ногах у нее шишки, очень испугалась. Врач поставил маме диагноз подагра, назначил строгую диету и выписал обезболивающие препараты. Сейчас все хорошо, приступов больше не наблюдалось, осложнений также нет.
Заключение
Таким образом, подагрой называется заболевание, причиной которого становятся патологические нарушения обменных процессов в организме. Это, в свою очередь, приводит к тому, что уровень мочевой кислоты повышается. В результате соли мочевой кислоты или ураты оседают в суставах, а затем преобразуются в кристаллы, это и есть подагра. Лечение нежуга применяется комплексное. Чаще всего такое заболевание встречается у мужчин после 40 лет, а также его симптомы зачастую проявляются у пожилых людей. Женщины тоже могут страдать подагрой, но гораздо реже.
Провоцируют развитие болезни многие причины, например, избыточное и неправильное питание, лишний вес, злоупотребление алкогольными напитками, включая пиво. Все это нужно исключить, есть у вас подагра. Лечение болезни должно быть комплексным, включать диету и назначение медикаментозных препаратов. Однако полное излечение подагры на сегодняшний день невозможно.
Статья написана по материалам сайтов: www.medicinform.net, diabet-gipertonia.ru, www.medvestnik.by, zdravotvet.ru, chtoikak.ru.
»