Ревматоїдний артрит симптоми
Поширеність ревматоїдного артриту досягає 0,5-2% чисельності населення в розвинених країнах, причому зменшення тривалості життя пацієнтів з цим захворюванням у порівнянні з загальною популяцією становить 3-7 років. Це приносить колосальний збиток суспільству з причини можливого наступу ранньої інвалідизації хворих (в перші 5 років захворювання) при відсутності своєчасної терапії.
Ревматоїдний артрит є системним захворюванням сполучної тканини хронічного характеру, при якому виникає множинне ерозійно-деструктивного ураження суглобів за типом поліартриту. При ревматоїдному артриті уражаються синовіальні оболонки суглобів (переважно дрібних). Захворювання має аутоімунних природу — при цьому імунні клітини-лімфоцити сприймають власні клітини суглобів як чужорідні. У цій статті ми розповімо про ревматоїдному артриті, симптомах та лікуванні цього захворювання.
Содержание
- Етіологія захворювання
- Основні симптоми ревматоїдного артриту
- Лікування ревматоїдного артриту
- Ревматоїдний артрит
- Причини ревматоїдного артриту
- Механізм розвитку ревматоїдного артриту
- Класифікація ревматоїдного артриту
- Симптоми ревматоїдного артриту
- Діагностика ревматоїдного артриту
- Лікування ревматоїдного артриту
- Причини виникнення ревматоїдного артриту, його симптоми і методи лікування
- Причини ревматоїдного артриту
- Можливі симптоми ревматоїдного артриту
- Діагностика ревматоїдного артриту
- Лікування ревматоїдного артриту
- Можливі ускладнення ревматоїдного артриту
- Прогноз розвитку ревматоїдного артриту
- Профілактика ревматоїдного артриту
- Ревматоїдний артрит
- Причини розвитку ревматоїдного артриту
- Симптоми і діагностика
- Методи лікування
- Правила дієти
- Ревматоїдний артрит лікування
- Причини и Симптоми захворювання
- Симптоми ревматоїдного артриту
- Диагностика ревматоидного артрита
- Лечение ревматоидного артрита
- Медикаментозні препарати
- Осложнения ревматоидного артрита
- Прогноз и профилактика ревматоидного артрита
Етіологія захворювання
Етіологія ревматоїдного артриту до кінця не вивчена. Однак дослідження показали, що велику роль в його виникненні грає спадкова схильність. Враховуючи те, що при ревматоїдному артриті в загальному аналізі крові відзначається збільшення ШОЕ і кількості лейкоцитів, процес носить характер інфекційного.
На думку багатьох учених, захворювання виникає у зв’язку з попаданням в організм інфекційних агентів, які порушують роботу імунної системи і формують імунні комплекси з антитілами або вірусами в осіб, які мають до цього генетичну схильність. Ці імунні комплекси відкладаються в області суглобів, викликаючи їх ураження. Ревматоїдний артрит в більшості випадків призводить до інвалідизації хворих, а іноді навіть може стати причиною смерті (при виникненні інфекційних ускладнень та ниркової недостатності).
Респіраторні захворювання (у тому числі грип і ангіна) в 40% випадків передують загострення ревматоїдного артриту і є його провокаторами. Іноді появі запалення передує травма, загальне переохолодження організму, гормональна перебудова, важка фізична навантаження, стрес (звільнення з роботи, проблеми зі здоров’ям, розлучення, смерть близьких), перевтома, дію інших несприятливих факторів навколишнього середовища.
Основні симптоми ревматоїдного артриту
Ревматоїдний артрит має виражену індивідуальну симптоматику, яка не дозволяє сплутати його з іншими захворюваннями:
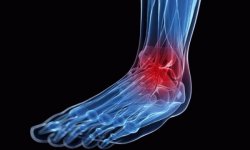
1. Поява запальної припухлості п’ястно-фалангових суглобів вказівного і середнього пальців обох рук, також можлива поява запалення променезап’ясткових суглобів. Ураження суглобів носить симетричний характер (з’являється практично одночасно на обох руках).
2. Поява болів у суглобах, які посилюються вночі і ближче до ранку. Болі в суглобах зазвичай турбують пацієнтів в першій половині дня, після полудня вони зменшуються і зовсім зникають. Вночі, приблизно в 3:00 — болі посилюються і не проходять до ранку.
3. Відзначається симетричне ураження дрібних суглобів ніг (частіше біля основи пальців) з хворобливістю при натисканні на подушки пальців ніг.
4. У процесі прогресування захворювання виникає запалення більш великих суглобів (колінні, плечові, ліктьові, гомілковостопні). Слід зазначити, що деякі форми артриту протікають з ураженням недрібних, а великих суглобів, до яких пізніше приєднується ураження дрібних суглобів (частіше зустрічаються у людей похилого віку).
5. Для хворих на ревматоїдний артрит характерна наявність ранкової скутості в уражених суглобах (відчуття ніби суглоби «затекли» або знаходяться в тісних рукавичках або чоботи). Відчуття скутості відзначається протягом декількох годин після пробудження, після чого повністю проходить або зменшується.
6. В області згинів ліктів, стоп, кистей з’являються щільні підшкірні освіти — ревматоїдні вузлики, які зазвичай не перевищують розміру горошини. Ревматоїдні вузлики є дефектом косметичного характеру, зазвичай вони не заподіюють хворому занепокоєння і можуть з роками міняти свої розміри, зникати і з’являтися знову.
7. Симптоми ревматоїдного артриту характеризуються ознаками інтоксикації організму (відчуття слабкості, зниження апетиту, підвищення або зниження температури тіла, втрата ваги).
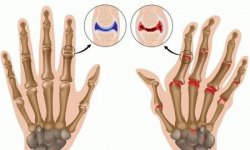
8. Виражена картина ревматоїдного артриту супроводжується стійкою деформацією кистей рук і пальців. З’являється так звана ульнарная девіація кистей — кисті рук разом з пальцями відхиляються в напрямку назовні, рухливість в суглобах обмежується, виникає фіксація їх у неправильному положенні. З часом відбувається порушення кровообігу і іннервації кистей рук, виникає блідість шкіри і атрофія м’язів.
У міру прогресування захворювання запалення охоплює все більшу кількість суглобів. Чим більше суглобів втягнуто в запальний процес, тим важче стадія захворювання. Особливу неприємність викликає запальний процес у великих суглобах, в яких почуття дискомфорту проявляється особливої тугоподвижностью і неможливістю здійснення активних повноцінних рухів.
З часом у хворих може з’являтися кіста Бейкера — освіта в області колінного суглоба, обумовлене накопиченням в капсулі суглоба зайвої рідини, яка викликає його розтягнення.
Ревматоїдний артрит може проявлятися і іншими, додатковими симптомами, такими як:
- відчуття печіння в очах;
- запалення слинних залоз з недостатнім виробленням слини;
- болі в грудях, що виникають при диханні;
- оніміння або підвищена пітливість рук і ніг;
- поява болю при тривалому сидінні;
- хронічна втома;
- часті ознаки ГРВІ;
- поява частих спалахів захворюваності;
- болі в м’язах;
- затяжні депресії.
Ревматоїдний артрит має три стадії перебігу
- перший проявляється набряком синовіальних сумок суглобів, болями, почервонінням суглобів
- друга стадія характеризується активним поділом клітин, що викликає ущільнення оболонки суглоба
- третій проявляється деформаціями суглобів, посиленням болю, зменшенням або втратою рухових функцій в суглобах.
Існують різні варіанти клінічного перебігу ревматоїдного артриту, серед яких виділяють:
- класичний варіант перебігу;
- моно- або олігоартріт (при якому уражаються великі суглоби);
- артрит з псевдосептическом синдромом (проявляються підвищенням температури, втратою ваги, анемією, васкулітами);
- синдром Фелти (присутній поліартрит, захворювання супроводжується збільшенням селезінки);
- синдром Стілла;
- ювенільні форми артриту (проявляються алергічними реакціями, ураженням суглобів і симптомами ураження внутрішніх органів);
- вісцеральної-суглобові форми (виражене ураження суглобів і внутрішніх органів).
Лікування ревматоїдного артриту
Ревматоїдний артрит складно піддається лікуванню, часто вилікувати його практично неможливо. Захворювання триває протягом усього життя, супроводжуючись періодичними загостреннями, які змінюються періодами ремісії. Лікування захворювання засноване на купировании болів, гальмуванні розвитку захворювання і відновленні функції суглобів за допомогою оперативного втручання. Чим раніше буде виявлено захворювання, тим більше шансів зменшити заподіюється їм шкоду.
Для лікування ревматоїдного артриту необхідно 4 основні групи медичних препаратів:
НПЗЗ (диклофенак, ібупрофен, німесіл, мовилося, індометацин, список нестероїдних протизапальних засобів) володіють протизапальним ефектом, дані препарати пригнічують активність ферменту, що викликає руйнування суглобного хряща, знижують ознаки запалення і зменшують болі в суглобах. НПЗЗ необхідно призначати з обережністю, при тривалому застосуванні та при комбінованому використанні декількох препаратів цієї групи істотно зростає ризик появи побічних ефектів.
Базисні препарати
Базисні препарати для лікування ревматоїдного артриту (сульфасалазин, метотрексат, амінохінолінові препарати, лефлуномід, азатіоприн, циклофосфан, циклоспорин, ремікейд, тімодіпрессін і т.д) в комбінації з гормонами сприяють зниженню активності ревматоїдного артриту. Лікування базисними препаратами призначає на строк не більше 6 місяців. Всього існує п’ять груп базисних препаратів для лікування ревматоїдного артриту: препарати золота, цитостатики, антималярійні препарати, сульфаніламіди та Д-пеніциламін.
ГКС (кортикостероїди)
Глюкококртікостероіди (гормональні препарати) (преднізолон, дексаметазон, метилпреднізолон, тріамцінолол) призначаються як при наявності системних проявів захворювання, так і при їх відсутності. Сьогодні в лікуванні ревматоїдного артриту практикують лікування і малими, і великими дозами гормонів (пульс-терапія). Кортикостероїди відмінно купируют больовий синдром.
Біологічні агенти
Біологічні препарати (галофугінон, етанерцепт, Хуміра, Актемра, ритуксимаб, оренція) мають протеїнову основу, вони розроблені завдяки генній інженерії. Основним їх призначенням також є придушення процесу запалення завдяки впливу на особливі складові імунної системи людини.
Лікар повинен інформувати пацієнта про прогноз, протіканні і характері свого захворювання, про схему контролю за лікуванням, про тривалості і складності терапії, а також про небажані побічні дії лікарських засобів і поєднанні їх іншими препаратами. Також про те, що на тлі лікування можливе загострення хронічних інфекцій, при цьому слід тимчасово відмінити імуносупресивні препарати. Лікування ревматоїдного артриту призначається досвідченим лікарем-ревматологом і періодичний контролюється як активність хвороби, таки і оцінка відповіді на лікування.
Ревматоїдний артрит
«Рух життя» – цей вислів, мабуть, чули всі. Дійсно, для здійснення нормальної життєдіяльності людині доводиться постійно переміщати своє тіло в просторі. В ході еволюції організм обзавівся прекрасними елементами, які забезпечують цю функцію на вищому рівні. Ці дивовижні частини тіла – суглоби. Всі кістки людини дивно міцні і пружні окремо, що дозволяє їм витримувати колосальні навантаження. З’єднуючись ж воєдино, вони формують дивно рухливий скелет, який дозволяє виконувати неймовірні руху. Все це досягається завдяки злагодженій роботі маси суглобів.
На жаль, є захворювання, в результаті прогресування яких суглоби організму уражаються і втрачають свою рухливість. В результаті у пацієнта значно знижується якість життя. Ревматоїдний артрит – дуже актуальна проблема сучасної ревматології. Це системне захворювання, що вражає сполучну тканину. В результаті його розвитку у пацієнта уражаються дрібні суглоби з ерозивно-деструктивного типу. У всьому світі від даного захворювання страждає близько 60 мільйонів пацієнтів, що складає до 1% від всієї популяції.
Причини ревматоїдного артриту
В даний час є декілька найбільш ймовірних етіологічних факторів хвороби. Кожна версія має свої переваги і недоліки. В цілому ж все більше медиків схиляються до того, що ревматоїдний артрит – полифакторное захворювання, яке розвивається при комбінуванні відразу кількох причин.
— Генетична схильність – у пацієнтів з цим діагнозом встановлена схильність до порушень активності імунної системи на генетичному рівні. Уже виявлені деякі антигени, наявність яких може призводити до зміни гуморального і клітинного імунітету внаслідок впливу деяких інфекцій. Також можна простежити підвищену ймовірність розвитку ревматоїдного артриту у людей, найближчі родичі яких хворіли ним.
— Інфекційні агенти, здатні внаслідок своїх специфічних властивостей викликати зміни в імунітеті людини, в результаті чого власні захисні фактори атакують свою сполучну тканину. На роль цих збудників висуваються: вірус Ебштейн-Бара, ретровіруси, збудники краснухи, герпесу, цитомегаловірус, мікоплазми. У лікарів є деякі докази на користь цієї гіпотези:
- У 80% пацієнтів виявляються підвищені титри антитіл до вірусу Ебштейн-Бару.
- У лімфоцитах хворих на ревматоїдний артрит Ебштейн-Бару виявляється набагато частіше, ніж у здорових людей.
Вище були вказані фактори, які створюють передумови для розвитку захворювання. Виділяють також пускові чинники, які провокують його прояв у конкретного пацієнта в певний час.
- Переохолодження.
- Підвищений вплив сонячного світла (гіперінсоляція).
- Інтоксикація, у тому числі і токсинами мікроорганізмів.
- Бактеріальна інфекція.
- Прийом деяких лікарських препаратів.
- Порушення функції ендокринних залоз.
- Емоційне перенапруження і стреси.
Що цікаво, годування грудьми протягом двох років і більше знижує ймовірність розвитку ревматоїдного артриту в два рази.
Механізм розвитку ревматоїдного артриту
Встановлено, що при впливі одного чи комбінації провокуючих факторів в організмі пацієнта запускає неправильна імунна реакція. Власні клітини виробляють речовини, які викликають пошкодження синовіальної оболонки суглобів. Спочатку розвивається синовіт, який згодом переходить у проліферативну стадію і викликає пошкодження самого хряща і кісток.
Також виробляє імунітет патологічні цитокіни, які мають ряд негативних властивостей:
- провокують вироблення в підвищеній кількості прозапальних факторів, які сприяють подальшому прогресуванню захворювання;
- активують декотрі ферменти, які здатні руйнувати хрящ, що покриває суглоб і забезпечує еластичне ковзання поверхонь;
- поставляють на мембрани тучних підліток спеціальні молекули, які змушують ці лейкоцити проявляти аутоімунне дію;
- залучають у ставши додаткові імунокомпетентні клітини, які негативно позначаються на перебігу захворювання в даному випадку;
- посилення ангіогенезу, що дозволяє судинах проростати в хрящ і полегшує для агресивних факторів потрапляння всередину хрящової тканини.
Класифікація ревматоїдного артриту
Є кілька критеріїв, за якими класифікується дане захворювання.
Клініко-анатомічні форми
- Ревматоїдний артрит (олігоартрит, моноартрит, поліартрит) – форма захворювання, при якому відбувається ураження виключно суглобів, а інші органи нормально функціонують без порушення функції.
- Ревматоїдний артрит із системними проявами – додатково аутоімунні процеси зачіпають серозні оболонки організму (перикард серця, плевру), легені, кровоносні судини, нирки, нервову систему, викликає відкладення у внутрішніх органах патологічного білка – амілоїду.
- Ревматоїдний артрит, що поєднується з деформуючим остеоартроз, ревматизм.
- Ювенільний ревматоїдний артрит.
Характеристика з точки зору імунології
В залежності від того, виявляється чи ревматоїдний фактор у крові пацієнта, що всі випадки захворювання ділять на серопозитивні і серонегативна. Це має велике значення для лікарів під час діагностики та планування майбутнього лікування.
Перебіг захворювання
- Повільно прогресуюче захворювання протягом багатьох років повільно переходить на інші суглоби, хворі зчленування не сильно пошкоджуються.
- Швидко прогресуючий – хвороба дуже часто загострюється, поступово залучаючи все більше суглобів. Суглобові поверхні зазнають значні зміни в гіршу сторону. Лікування не дає великого ефекту.
- Без помітного прогресування – найбільш сприятлива форма. З якою пацієнт може прожити все життя, зберігши досить високу якість життя.
Рентгенологічна стадія захворювання
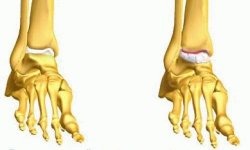
- Навколосуглобових остеопороз – зменшення щільності кісткової тканини за рахунок зниження вмісту в ній кальцієвих солей.
- Остеопороз, дополняющийся незначним зниженням суглобової щілини.
- Звуження суглобової щілини та остеопороз доповнюються численними узурами.
- До всього зазначеного вище приєднуються кісткові анкілози – головна і сама стійка причина зниження рухливості аж до повної її відсутності.
Узури – це глибокі ерозії на суглобової поверхні хрящів.
Ступінь функціональної недостатності опорно-рухового апарату
- 0 – пацієнт може здійснювати всі рухи в повному обсязі.
- 1 – людина не може повною мірою виконувати всі рухи, які забезпечують йому можливість виконувати свої професійні обов’язки.
- 2 – пацієнт не може працювати за рахунок втрати професійної працездатності.
- 3 – людина не може самостійно себе обслуговувати в повній мірі.
Симптоми ревматоїдного артриту
На початкових етапах захворювання протікає без яскравої клінічної картини. Пацієнт може роками і не підозрювати про те, що у нього ревматоїдний артрит. Провідним клінічним проявом хвороби є суглобної синдром.
- Ранкова скутість – специфічний прояв захворювання, на якому пацієнт не загострює уваги. Під час сну синовіальні оболонки суглобів кілька запалюються за рахунок зниження секреції глюкокортикоїдів у нічний час. Іноді пацієнти просто не можуть нормально зняти з себе ковдру. Приблизно через годину всі симптоми проходять, і людина може активно рухатися.
- Періодичні болі в суглобах, зниження апетиту, втома, схуднення – все це можна зазначити у продромальному періоді.
- Гострі болі в суглобах, гарячка – ось так у пацієнта починається хвороба. Найчастіше уражаються суглоби кистей і стоп, зап’ястя, колінні і ліктьові. Інші зчленування уражуються рідше. Близько суглоба відзначається набряк, а поверхню шкірних покривів має більш високу температуру, ніж на іншому тілі. Також область суглоба гіперемована за рахунок протікання запальних процесів.
- При пальпації суглоби болючі, рух у них обмежена. По мірі прогресування хвороби проліферативні процеси починають переважати, і може відбуватися значне обмеження рухливості, деформація і підвивих суглобів.
- Ревматоїдні вузлики – специфічний прояв захворювання, при якому на разгибательной поверхні суглоба можна пальпувати щільні підшкірні освіти. Цей ознака є одним з важливих діагностичних критеріїв ревматоїдного артриту.
Також у пацієнта можуть вражатися практично всі органи в тілі, в залежності від ступеня активності процесу, але це зазначається відносно рідко.
Діагностика ревматоїдного артриту
Лабораторні дослідження
- Загальний аналіз крові виявляють анемію, збільшення швидкості осідання еритроцитів, збільшення кількості лейкоцитів.
- Біохімічне дослідження крові – дозволяє визначити ступінь активності запального процесу.
- Імунологічне дослідження крові – може визначатися ревматоїдний фактор, іноді виявляються імунні комплекси.
Інструментальна діагностика
- Рентгенологічне дослідження суглобів – у класифікації описані всі критерії, якими керуються лікарі при виставленні рентгенологічної стадії захворювання.
- Радіоізотопне дослідження – вводиться елемент активно накопичується в уражених суглобах, а нормальна синовіальна тканина приваблює не так багато атомів.
- Пункція суглоба і дослідження синовіальної рідини.
- У найбільш важких випадках – біопсія ділянки синовіальної оболонки.
Лікування ревматоїдного артриту
Системне лікування даного захворювання передбачає використання наступних основних груп препаратів:
- нестероїдні протизапальні речовини;
- базисні препарати;
- гормональні речовини (глюкокортикоїди);
- біологічні агенти.
Нестероїдні протизапальні речовини
Ці ліки вже відносно давно добре себе зарекомендували в лікуванні ревматоїдного артриту і досі є лікувальними засобами першої лінії. Вони дозволяють відносно швидко купірувати гострі прояви захворювання і іноді домогтися настання стійкої ремісії – стану, при якому симптоми хвороби відсутні, і пацієнт може жити повноцінним життям.
Якщо пацієнт потрапляє до ревматолога в гострий період захворювання, то одними лише нестероїдними протизапальними препаратами не обходяться доповнюють їх високими дозами глюкокортикоїдів. Цей спосіб лікування називається пульс-терапією.
Ефект досягається за рахунок блокування циклооксигенази – ферменту, завдяки якому в нормі арахідонова кислота розпадається з утворенням простагландинів та інших біологічно активних речовин, що відіграють важливе значення в розвитку запальної реакції.
Більш старі препарати інактивують циклооксигеназу-1, за рахунок чого при передозуванні може відбуватися порушення функції нирок, печінки, розвиватися енцефалопатія. Сучасні препарати, що використовуються для лікування ревматоїдного артриту, мають більшу селективність і не так небезпечні, тому пацієнтам нічого побоюватися.
Лікарі уникають комбінування нестероїдних протизапальних препаратів один з одним, оскільки в такому разі значно підвищується ймовірність розвитку у пацієнта побічних реакцій, а ось лікувальний ефект залишається практично незмінним.
Базисні препарати для лікування ревматоїдного артриту
Найбільш популярними і ефективними ліками для лікування ревматоїдного артриту в даний час є: препарати золота, метотрексат, лефлуномід, пеніциламін, сульфасалазин. Є також кошти резерву: циклофосфан, азатіоприн, циклоспорин – вони використовуються тоді, коли основні препарати не дали бажаного ефекту.
Ще відносно недавно лікарі вважали за краще поступово збільшувати дозу препарату, отриману пацієнтом (принцип піраміди). В даний час доведено, що при початку лікування із застосуванням високих доз можна добитися вражаючих результатів за рахунок зміни характеру перебігу захворювання. Тільки що виявлений ревматоїдний артрит характеризується практично повною відсутністю змін у суглобах пацієнта і високою ймовірністю настання тривалої ремісії.
Якщо протягом перших місяців захворювання лікування базисними препаратами не приносить бажаного ефекту, то лікарі комбінують їх з глюкокортикоїдами. Гормональні препарати знижують активність запального процесу і дозволяють підібрати ефективну базисну терапію. Вважається, що лікарі повинні підібрати ефективне лікування ревматоїдного артриту препаратами даної групи за півроку.
В процесі лікування пацієнт повинен періодично проходити медичний огляд на предмет наявності побічних ефектів від прийому препаратів і оцінки ступеня активність самого захворювання.
Глюкокортикоїди
Дана група препаратів може використовуватися по-різному.
- У вигляді пульс-терапії – прийом пацієнтом високих доз препарату в комбінації з речовинами базисної терапії захворювання. Це дозволяє дуже швидко знизити активність процесу і прибрати запальні явища. При цьому курс прийому препарату не може бути тривалим зважаючи на високу ймовірність розвитку побічних ефектів.
- У вигляді курсового лікування з метою пригнічення запальної реакції при неефективності інших речовин. В даному випадку доза значно відрізняється в меншу сторону, а медики намагаються підібрати її таким чином, щоб пацієнт приймав мінімум гормону, який при цьому надасть необхідну дію.
- Локальна терапія – у складі мазей, якими змащують уражені суглоби. Показанням в більшості випадків є олігоартрит або моноартрит великих суглобів. Також вони можуть використовуватися при наявності протипоказань до системного лікування гормонами і значним переважанням місцевих симптомів над загальними.
- Внутрішньосуглобове введення гелю, що містить у своєму складі гормональні препарати. Це дозволяє на відносно тривалий (до місяця) час забезпечити безперервне вплив препарату на ушкоджену суглобову поверхню.
Біологічні засоби
Моноклональні антитіла до деяких цитокинам забезпечують нейтралізацію фактора некрозу пухлин, що у разі ревматоїдного артриту спричиняє ураження власних тканин.
Також є дослідження, пропонують використовувати в якості лікування ревматоїдного артриту регулятори диференціювання лімфоцитів. Це дозволить уникнути пошкодження синовіальних оболонок Т-лімфоцитами, які невірно «направляються» в суглоби імунітетом.
Причини виникнення ревматоїдного артриту, його симптоми і методи лікування
Ревматоїдний артрит — це захворювання суглобів, при якому, як правило, уражаються симетричні суглоби кистей і стоп. Це захворювання зустрічається у 1-2% населення земної кулі, хворіють переважно жінки середнього та похилого віку.
Причини ревматоїдного артриту
Ревматоїдний артрит відноситься до аутоімунних захворювань, тобто захворювань, що виникають при порушенні нормальної роботи імунної системи. Як і для більшості аутоімунних патологій, точна причина захворювання не виявлена.
Вважається, що провокуючими факторами для виникнення захворювання є:
- Генетична схильність. Встановлено, що у близьких родичів пацієнтів з ревматоїдним артритом це захворювання розвивається набагато частіше. Також виростає ймовірність розвитку ревматоїдного артриту і у хворих з якимось іншим аутоімунним захворюванням (системний червоний вовчак, гломерулонефрит).
- Інфекції. Як правило, ревматоїдний артрит виникає після перенесеного кору, герпетичної інфекції, гепатиту В, паротиту.
- Несприятливі фактори зовнішнього і внутрішнього середовища. Це може бути переохолодження, вплив отруйних продуктів, стреси, а також вагітність, годування груддю, клімакс.
Під дією цих факторів клітини імунної системи починають атаку на клітини оболонки суглоба, що викликає запалення. При цьому суглоби опухають, стають гарячими і болючими на дотик. Клітини імунної системи викликають також ураження кровоносних судин, що пояснює так звані позасуглобні прояви ревматоїдного артриту.
Можливі симптоми ревматоїдного артриту
Хвороба починається поступово. На початковому етапі уражаються дрібні суглоби кисті (фаланг пальців), рідше стоп.
Вранці пацієнти скаржаться на ранкову скутість — неможливо зачесатися, взяти зубну щітку, застебнути гудзики, приготувати сніданок, так як пальці рук не розгинаються. У залежності від часу, протягом якого тримається скутість у суглобах, виділяють наступні ступені активності ревматоїдного артриту.
Для ревматоїдного артриту характерні болі в суглобах, які з’являються спочатку при русі, а при прогресуванні захворювання й у спокої. У медицині для зручності пацієнтів прийнята візуальна аналогова шкала (ВАШ) болю. Вона являє собою 10 сантиметрову лінійку, на передній стороні якої є тільки дві позначки. 0 відповідає напису «ні болю», 10 — «максимальна біль». Пацієнту пропонується оцінити інтенсивність свого болю, враховуючи, на якій відстані знаходиться його біль в порівнянні з болем такої сили, яку він собі може уявити. Потім лікар вимірює відстань у сантиметрах від нуля до позначки пацієнта. Менше 3 см за шкалою ВАШ відповідає першому активності ревматоїдного артриту, більше 3-6 см — другому, і більше 6 см вказують на третю ступінь активності.
На жаль, біль у суглобах різко порушує їх функції. Здатність до самообслуговування, виконанню професійної та непрофесійної діяльності лежить в основі виділення функціональних класів захворювання.
По мірі прогресування захворювання розвиваються різні деформації суглобів, найбільш характерними з яких представлені на малюнках нижче. На жаль, ці зміни є незворотними.
Діагностика ревматоїдного артриту
У 1997 році Американською колегією ревматологів були запропоновані критерії діагностики ревматоїдного артриту, які актуальні й донині. При виявленні 4-х з 7 цих критеріїв даний діагноз вважається достовірним.
- Ранкова скутість суглобів, яка триває більше 1 години протягом 6-ти тижнів.
- Враження трьох і більше суглобів.
- Ураження суглобів кисті.
- Симетричність поразки, тобто захворювання однакових суглобів зліва і справа.
- Ревматоїдні вузлики.
- Позитивний ревматоїдний фактор.
- Характерні рентгенологічні зміни.
Але, на жаль, дані ознаки можна виявити лише на більш пізніх стадіях розвитку захворювання. Тому при появі симптому ранкової скутості, припухлості або хворобливості в суглобах кисті, рекомендовано якомога швидше звернутися до ревматолога. Ранні форми ревматоїдного артриту набагато краще піддаються лікуванню.
У лабораторних аналізах виявляються такі зміни:
В аналізі крові: зниження концентрації гемоглобіну та зменшення кількості еритроцитів, тромбоцитів на тлі прискореної ШОЕ (швидкість осідання еритроцитів). Крім того, у пацієнтів з ревматоїдним артритом збільшується концентрація запальних факторів, таких як С-реактивний білок, гамма-глобулін.
Звертає на себе увагу наявність в крові ревматоїдного фактора. Ревматоїдний фактор — це особлива речовина, яка виділяється імунною системою для боротьби з клітинами оболонки суглобів. Виявлення цього показника в крові говорить не тільки про наявність ревматоїдного артриту, але також характеризує ступінь активності процесу.
Основоположне значення для діагностики ревматоїдного артриту має рентгенографія суглобів, як правило, суглобів кистей і стоп. Звуження суглобових щілин, а також ознаки руйнування ділянок кісток, прилеглих до суглоба, говорить на користь ревматоїдного артриту.
Лікування ревматоїдного артриту
Лікування повинне бути спрямоване на зниження ступеня активності процесу, на зменшення болю, скутості в суглобах, а також попередження ускладнень.
Особливості харчування і способу життя при лікуванні ревматоїдного артриту
Правильне харчування відіграє велику роль в лікуванні ревматоїдного артриту. Встановлено, що деякі продукти у більшості хворих сприяють виникненню ускладнень. Пацієнтам з ревматоїдним артритом рекомендується повністю виключити їх з раціону. До таких продуктів відносяться: жирне м’ясо, молоко, цитрусові, кукурудза, вівсяні і житні крупи. Позитивною дією володіє вегетаріанська низькокалорійна дієта. Варіантами правильних дієт є дієта Донга, дієта ескімосів, або сирно-овочева дієта, яка успішно застосовується у Фінляндії.
Медикаментозне лікування ревматоїдного артриту
Виражену протизапальну та знеболювальну дію мають нестероїдні протизапальні засоби (НПЗЗ), такі як диклофенак, дексалгін, німесулід, мелоксикам, а також глюкокортикоїди -преднізолон. Ці ліки можуть застосовуватися вже на ранніх стадіях розвитку захворювання за певною схемою. Побічним ефектом НПЗЗ є їх негативний вплив на слизову оболонку шлунково-кишкового тракту, що проявляється розвитком виразок. Глюкокортикостероїди знижують імунітет, викликають руйнування кісток, цукровий діабет, специфічний тип ожиріння, а також загострення вже наявних хронічних захворювань.
Для зменшення активності ревматоїдного процесу застосовуються такі препарати, як Д-пеніциламін, метотрексат, азатіоприн, циклофосфамід. Загальною їх властивістю є придушення активності імунної системи. Тому під час лікування пацієнт стає досить сприйнятливим до інфекційних захворювань. Крім того, ці препарати мають велику токсичність, що проявляється змінами в крові, ураженням нирок, печінки, легенів та інших органів.
Крім лікарської терапії для видалення циркулюючих провокаторів запалення рекомендується проведення гемосорбції (видалення певних речовин з крові шляхом фіксації їх на сорбентах) і плазмоферезу (видалення плазми з шкідливими речовинами і заміщення її таким же об’ємом донорської плазми).
Місцеве лікування полягає у веденні протизапальних засобів (дипроспан) в порожнину суглоба, а також аплікації на суглоб мазей, гелів, що містять НПЗЗ.
У комплексі з лікарськими препаратами для місцевого лікування запалення застосовується фізіотерапія. Може бути рекомендовано ультрафіолетове опромінення суглобів, магнітотерапія, електрофорез протизапальних препаратів, лазеротерапія. Масаж і лікувальна фізкультура призначаються при стиханні запального процесу.
При виражених деформаціях суглобів рекомендоване хірургічне лікування. В даний час успішно застосовується видалення ділянки пошкодженої оболонки, або цілого суглоба з наступним протезуванням. В якості підтримуючого лікування рекомендуються носіння ортезів — особливих пристосувань, які одягаються на уражену кінцівку, як правило, на ніч, і за рахунок підтримки певної форми не дають деформуватися суглобам.
Можливі ускладнення ревматоїдного артриту
Велика частина ускладнень при ревматоїдному артриті пов’язана з токсичною дією препаратів для лікування. Разом з цим, у пацієнтів може розвиватися вторинний амілоїдоз, остеопороз (руйнування кісток) або порушення в системі кровотворення.
Амілоїд — це великий нерозчинний білок, який в надмірній кількості утворюється при запаленні і відкладається в різних органах і тканинах. Найбільш драматичним є відкладення амілоїду в нирках. Цей стан не піддається лікуванню, у пацієнтів незабаром формується термінальна стадія ниркової недостатності.
За рахунок хронічного запалення відбувається зменшення щільності кісткової тканини, кістки стають ламкими. Для цього ускладнення характерні переломи навіть при мінімальному впливі, в тому числі і спонтанні. Після переломів кістки зростаються дуже довго, нерідко формуються хибні суглоби.
Причини порушення в роботі системи кровотворення поки не вивчені. Але у пацієнтів з високою активністю хвороби кістковий мозок заміщується рубцевою тканиною. У крові знижується концентрація всіх клітин, розвивається важкий невиліковний стан.
Крім того, при пізньому лікуванні формується виражена деформація суглобів кисті. Це різко знижує працездатність хворих, зрештою приводячи до інвалідності.
Прогноз розвитку ревматоїдного артриту
Ревматоїдний артрит відноситься до захворювань з несприятливим прогнозом. Це означає, що, незважаючи на проведене лікування, домогтися повного одужання неможливо. Крім того, препарати для лікування відрізняються вкрай високою токсичністю. Тривалість життя пацієнтів з ревматоїдним артритом в середньому на 5-10 років менше, ніж у загальній популяції. У таких пацієнтів за рахунок постійного хронічного запалення підвищений ризик раптової серцево-судинної смерті, внутрішніх кровотеч, інфекційних ускладнень.
Профілактика ревматоїдного артриту
Враховуючи аутоімунний характер ураження, специфічні профілактичні заходи не можуть бути розроблені. До загальних рекомендацій відносяться: уникати переохолодження, впливу токсичних речовин, психоемоційного перенапруження, своєчасне і ефективне лікування інфекцій. Для запобігання розвитку ускладнень необхідно навіть при мінімальних ознаках захворювання звернутися до ревматолога.
Ревматоїдний артрит
Ревматоїдний артрит (РА) відноситься до групи системних запальних захворювань сполучної тканини аутоімунного характеру. Поразка периферичних суглобів розвивається симетрично з низкою великих ускладнень. Згідно зі статистичними даними, цією недугою страждає близько 1-2% населення, тобто кожна сота людина.
Розвивається ревматоїдний артрит повільно і непомітно, що і визначає складність його ранньої діагностики. Людина може не підозрювати про появу антитіл, які непомітно починають проявляти свою згубну дію.
Причини розвитку ревматоїдного артриту
Сказати однозначно, чому виникає захворювання дуже складно. Науці досі це невідомо. Є тільки загальні припущення та можливі причини, які можуть запустити зміни на клітинному рівні. Вважається, що велику роль має спадковий фактор. Якщо близькі родичі мали ревматоїдний артрит, шанси почути аналогічний діагноз збільшуються.
Потужним пусковим механізмом для РА є інфекційні захворювання. Імунна система у фазі активності вірусів і бактерій починає боротися з ними, але в наслідку процес виходить за необхідні рамки і лімфоцітна атака перекидається на здорову сполучну тканину. Виходить, що організм сам руйнує здорові клітини, сприймаючи їх за чужорідні. Саме так починається запальний процес в суглобах.
Практично в половині випадків ревматоїдний артрит — це постеффекти ангіни, грипу, ГРЗ (гострого респіраторного захворювання). Якщо в організмі є мляво поточні інфекції, відбувається загострення хронічних інфекційних хвороб, то вони також є пусковим механізмів для розвитку артриту.
Наукою поки не доведена остаточно прямий зв’язок психоемоційних факторів c виникненням РА, але в цілому вони не спростовуються. Дослідження показали, що в анамнезі великої кількості пацієнтів присутні стреси або сильні нервові потрясіння. Дослідження на цю тему ще проводяться, але перші результати були оприлюднені ще на початку 20 століття. Нещодавно вчені з Фінляндії також опублікували свої дані про вплив психоемоційних розладів на перебіг хвороби. У їхніх дослідженнях брали участь жінки, спостереження за якими показали, що при наявності саме важкого емоційного стану (тривоги, тривалі образи, печаль, переживання і т.д.) артрит має прогресуючий характер і гірше піддається медикаментозному лікуванню.
За останніми даними вчених причиною можуть бути деякі корисні бактерії з кишкової мікрофлори. Суть процесу полягає в тому, що імунна система контролює оптимальну кількість всіх складових мікрофлори. У якийсь момент вона починає знищувати корисні бактерії нарівні з умовно-патогенними, що також сприяє виникненню РА. У всіх названих випадках можна говорити про наявність патології імунітету.
Симптоми і діагностика
Поставити діагноз виключно за симптомами неможливо. Це пов’язано з різними іншими видами артриту, схожими по прояву клінічної картини. Із загальних ознак можна виділити такі:
- підвищена стомлюваність;
- наявність збільшених лімфовузлів;
- сильна втрата ваги;
- безпричинне підвищення температури тіла;
- відсутність апетиту;
- безсоння.
Клінічна картина має більш чіткі симптоми, за якими можна зрозуміти про активному перебігу недуги. Не можна зволікати з лікуванням, якщо спостерігаються такі симптоми:
- тривала ранкова скутість суглобів;
- ревматоїдні прояви кистей рук і стоп, колінних суглобів;
- припухання променезап’ясткових суглобів;
- почервоніння, набряклість м’яких тканин навколо запалених суглобів;
- больові відчуття в уражених місцях.
У процесі огляду хворого практично завжди виявляються підшкірні ревматоїдні вузли. Місце їх локалізації — трохи нижче ліктьового згину. Бувають і інші місця розташування (на пальцях кистей і стоп), але це зустрічається набагато рідше. Ідентифікувати їх нескладно, тому що вони відчуваються на дотик. Ревматоїдні вузли можуть мати різний розмір. Зовсім дрібні не виступають над поверхнею шкіри. Розмір буває від 1 до 3 см в діаметрі, але вони мають властивість збільшуватися в запущених стадіях захворювання. Не рідко можна спостерігати, що вони розсмоктуються самі по собі.
Ці вузли діагностують в 20-50% випадках захворюваності. Вони являють собою щільні утворення з некротизованої тканини і лімфоцитів. Характеризуються одиночними утвореннями. У рідкісних випадках вони утворюють цілі групи. При доторканні до вузлів немає больових відчуттів, тому можна констатувати тільки естетичний дискомфорт при їх наявності.
Діагностика РА також складається в обов’язковому проведенні лабораторних досліджень і аналізів, які допоможуть поставити правильний діагноз:
- загальний клінічний аналіз крові;
- біохімічний аналіз крові;
- ревматоїдний фактор;
- швидкість осідання еритроцитів;
- аналіз на антитіла до циклічного цитрулінованого пептиду;
- загальний аналіз сечі;
- рентген.
Додатково може бути призначено дослідження синовіальної рідини, але в кожному разі при запаленні вона буде каламутною зі зниженою в’язкістю і з підвищеним вмістом білка. Тому даний аналіз не надто інформативний. Він тільки може підтвердити наявність запального процесу. Аналіз крові є інформативним з усіх точок зору, оскільки показує ряд показників, властивих для артритних хвороб.
Методи лікування
У боротьбі всі засоби хороші, тому при медикаментозному лікуванні паралельно потрібно приділяти увагу способу життя і харчування. Є теорія про продукти-агрессори, що сприяють негативній активності антитіл. У першу чергу для уражених суглобів необхідно забезпечити спокій. На них виключається навантаження, оскільки вони тільки посилюють болісні відчуття і сприяють більш швидкому руйнуванню суглобової тканини.
Терапевтичний вплив полягає в застосуванні протизапальних препаратів, іммуностимуляції та іммуносупресивному лікуванні. У самих безнадійно запущених випадках застосовуються хірургічні методи.
Базисне лікування. Лікарські препарати в базисі мають основоположний ефект, тому повинні застосовуватися негайно після постановки діагнозу. У цю групу входять:
— цитостатики: «Метотрексат», «Ремикейд», «Сандімун», «Азатіоприн», «Арава»;
— біологічні препарати: «Хуміра», «Анакінри», «Оренція», «Ритуксимаб», «Етанерцепт».
Нестероїдні протизапальні препарати й гормони. Вони є обов’язковими, оскільки допомагають зменшити запальний процес і блокувати біль. «Диклофенак», «Кетопрофен», «Ібупрофен», «Моваліс» — перша група, і «Кеторолак», «Піроксикам», «Індометацин», «Бутадион» — друга група. Першочергово застосовуються менш токсичні препарати. Якщо їх дія не виправдовується, тоді переходять до другої групи ліків, сильнішої. На очікування поліпшення дається максимум 7 днів. При відсутності позитивної динаміки препарат потрібно міняти на інший.
Кортикостероїди. При вираженому запальному процесі обійтися без гормонів складно. Якщо інші лікарські засоби неефективні, кортикостероїди використовуються в якості підтримуючої протизапальної терапії: «Тріамцінолол», «Бетаметазон», «Преднізолон», «Метилпреднізолон», «Дексаметазон».
Сульфаніламіди. Мета їх застосування грунтується в антимікробному впливі. Вони добре переносяться й мають не настільки часте проявлення побічних ефектів (лише в 10-20%). Позитивний ефект настає при прийомі препаратів мінімум 3 місяці, але максимальний ефект варто очікувати через 6-12 місяців.
Ауротерапія. Цей спосіб застосовується вже багато десятиліть. Препарати золота відносяться до базової групи медикаментів: «крізанол», «Тауредон», «Ауронофін», «Санакрізін», «Сальганал-В». У 30-60% у пацієнтів можуть з’явиться ранні ознаки інтоксикації золотом. У цих випадках необхідно замінювати ці препарати на інші. Зараз Ауротерапія застосовується рідко.
Правила дієти
Під час лікування варто приділити увагу дієті. Це допоможе знизити вплив агресивних речовин в деяких продуктах харчування. Виходячи з цього, з раціону варто виключити: шоколад і какао, білий хліб, сіль, щавель, шпинат, ревінь, цвітну капусту і її відвар, морозиво, торти, солодкі ласощі.
Важливо враховувати фази розвитку ревматоїдного артриту. У період загострення їжа повинна бути більш білковою, але тваринного походження (молочна кухня, яйця, сир, м’ясо птиці). Незалежно від фази рекомендується зменшити надходження легкозасвоюваних вуглеводів (солодощі, мед, цукор).
Гречка, вівсянка, пшенка повинні постійно перебувати в харчуванні. Вони постачають в організм магнієві солі. А от від манної і рисової каші краще відмовитися або вживати вкрай рідко. Обов’язково потрібно їсти зелень (петрушка, кріп).
І золоте правило, яке стосується здорового способу життя — забороняється вживати алкоголь і курити. Шкідливі звички сприяють загостренню ревматоїдного артриту. Його неможливо вилікувати повністю, але прийом препаратів і дієта допоможуть зберегти якість життя, а для цього потрібно дотримуватися всіх рекомендацій лікарів.
Ревматоїдний артрит лікування
Причини и Симптоми захворювання
Причинами ревматоїдного артриту досі займаються Вчені, оскількі смороду в Сейчас годину галі не Встановлені. Фахівці відзначають, что в Основі патології Лежить аутоімунне пошкодження Оболонки суглобів. І, тім НЕ менше, поки НЕ известно, что именно запускає імунну реакцію.
Зазвічай ревматоїдний артрит можна розпізнати по поліартріту, тобто запаленою декількох суглобів. У хворого спостерігається симетрично Ураження суглобів. При Авторитети вражені могут буті суглобов стоп, кистей, а такоже лучезапястной, міжхребетні або колінні суглобов.
При пальпації відзначається болючість, тугоподвижность, пріпухлість, такоже спостерігається Підвищення температури шкіряних покрівів на Ураження суглобів.
После трівалого відпочинку, Наприклад, з ранку відзначається скутість рухів у суглоб, яка триває около години. Цей симптом почти співуче означає, что у вас ревматоїдний артрит.
Ревматоїдний артрит має періоді загострення и ремісії. Прогресуючі, захворювання виробляти до деформації суглобів в результаті часткового руйнування суглобного хряща и розтягування сухожиль.
Як правило, хвороба розвівається поступово. На ПЕРШИХ порах відзначається лишь стомлюваність, слабкість, зниженя апетиту, схуднення та Інші неспеціфічні симптоми.
Враження трьох і більше суглобів.
Причини ревматоїдного артриту
Під дією цих факторів клітини імунної системи починають атаку на клітини оболонки суглоба, що викликає запалення. При цьому суглоби опухають, стають гарячими і болючими на дотик.
Клітини імунної системи викликають також ураження кровоносних судин, що пояснює так звані позасуглобні прояви ревматоїдного артриту.
Запам’ятайте, діагноз ставиться в клініці, а не в лабораторії або рентген-кабінеті.
- ) Може надовго позбавити пацієнта від неприємних симптомів, а в разі руйнування та деформації суглоба може використовуватися ендопротезування. Особливо успішно лікарі замінюють колінний і тазостегновий суглоби.
- Celebrex
- Важливо розуміти, що ревматоїдний артрит є виліковним станом, що вимагає термінового втручання в самі найкоротші терміни. З цією проблемою Вам допоможе розібратися фахівець-ревматолог. Незважаючи на те, що деякі гомеопатичні препарати можуть тимчасово зняти набряк і біль в ураженому суглобі, немає ніяких доказів того, що вони будь-яким чином можуть змінити перебіг захворювання. Хвороба-модифікуючі протиревматичні препарати (
Ревматоїдний артрит — це стан, який характеризується запаленням периферичних суглобів рук, зап’ясть, ліктів, плечей, стегон і ступень. Захворювання вражає обидві сторони тіла і, у міру розвитку, призводить до руйнування суглобів. Процес характеризується стійким запаленням синовіальної оболонки суглобів, поверхні хряща, яке призводить до деформації та ерозії кістки. Зазвичай уражаються тільки суглоби, але описані випадки поширення запального процесу в легені, серце і нервову систему.
Можливі симптоми ревматоїдного артриту
вплив ліків на активність процесу;
Ревматоїдний артрит відноситься до захворювань з несприятливим прогнозом. Це означає, що, незважаючи на проведене лікування, домогтися повного одужання неможливо. Крім того, препарати для лікування відрізняються вкрай високою токсичністю. Тривалість життя пацієнтів з ревматоїдним артритом в середньому на 5-10 років менше, ніж у загальній популяції. У таких пацієнтів за рахунок постійного хронічного запалення підвищений ризик раптової серцево-судинної смерті, внутрішніх кровотеч, інфекційних ускладнень.Виражену протизапальну та знеболювальну дію мають нестероїдні протизапальні засоби (НПЗЗ), такі як диклофенак, дексалгін, німесулід, мелоксикам, а також глюкокортикоїди -преднізолон. Ці ліки можуть застосовуватися вже на ранніх стадіях розвитку захворювання за певною схемою. Побічним ефектом НПЗЗ є їх негативний вплив на слизову оболонку шлунково-кишкового тракту, що проявляється розвитком виразок. Глюкокортикостероїди знижують імунітет, викликають руйнування кісток, цукровий діабет, специфічний тип ожиріння, а також загострення вже наявних хронічних захворювань.
Ураження суглобів кисті.
Хвороба починається поступово. На початковому етапі уражаються дрібні суглоби кисті (фаланг пальців), рідше стоп.
Найважливіший спеціаліст для Вас — лікар-ревматолог, а не хірург.
Важко передбачити результат ревматоїдного артриту, хвороби, має безліч варіантів перебігу та ускладнень. Але, як правило, якщо ремісія настає протягом 3 — 6 місяців, то прогноз на найближчі кілька років найчастіше сприятливий. Також велике значення має ранній початок лікування. Більшість людей з ревматоїдним артритом відчувають періоди загострення і поліпшення стану, із змінною деформацією суглобів. Хвороба розвивається сильніше всього протягом 2 — 6 років, але можна домогтися ефективної ремісії, якщо почати лікування в перший рік захворювання. Середня тривалість життя людей з ревматоїдним артритом знижується незначно, а при правильно підібраному курсі лікування медикаментами, якість життя нічим не відрізняється від якості життя здорової людини.
Діагностика ревматоїдного артриту
синдром Стілла, частіше розвивається у дітей дошкільного віку;
- Місцеве лікування полягає у веденні протизапальних засобів (дипроспан) в порожнину суглоба, а також аплікації на суглоб мазей, гелів, що містять НПЗЗ.
- Позитивний ревматоїдний фактор.
Для ревматоїдного артриту характерні болі в суглобах, які з’являються спочатку при русі, а при прогресуванні захворювання й у спокої. У медицині для зручності пацієнтів прийнята візуальна аналогова шкала (ВАШ) болю. Вона являє собою 10 сантиметрову лінійку, на передній стороні якої є тільки дві позначки. 0 відповідає напису «ні болю», 10 — «максимальна біль». Пацієнту пропонується оцінити інтенсивність свого болю, враховуючи, на якій відстані знаходиться його біль в порівнянні з болем такої сили, яку він собі може уявити. Потім лікар вимірює відстань у сантиметрах від нуля до позначки пацієнта. Менше 3 см за шкалою ВАШ відповідає першому активності ревматоїдного артриту, більше 3-6 см — другому, і більше 6 см вказують на третю ступінь активності.
- біль, набряк суглобів, обмеження руху
- Базисні протизапальні препарати. Важливим методом терапії є раннє інтенсивне лікування за допомогою БПВП. Ці препарати зменшують разрушаемость суглоба і нівелюють потенційна шкода від рентгенівського випромінювання. Використовуються препарати: метотрексат, хлорохін, сульфасалазин. Також розробляється методика лікування TNF-антагоністами (
- Контроль процесу хвороби, з можливістю ранньої ремісії.
Терапія захворювання
- При
- Медикаментозна терапія заснована на застосуванні базисних препаратів, НПЗП і глюкокортикоїдів. В цілому, сучасне лікування дитячого ревматоїдного артриту, хоч і не дає повного зцілення, але знімає больовий синдром, запальний процес і протистоїть подальшому розвитку хвороби. Це дає можливість вести дитині повноцінне життя.
- синдром Віселера-Фанконі, зазвичай спостерігається у школярів.
- У комплексі з лікарськими препаратами для місцевого лікування запалення застосовується фізіотерапія. Може бути рекомендовано ультрафіолетове опромінення суглобів, магнітотерапія, електрофорез протизапальних препаратів, лазеротерапія. Масаж і лікувальна фізкультура призначаються при стиханні запального процесу.
Характерні рентгенологічні зміни.
На жаль, біль у суглобах різко порушує їх функції. Здатність до самообслуговування, виконанню професійної та непрофесійної діяльності лежить в основі виділення функціональних класів захворювання.
Ревматоїдний артрит — це захворювання суглобів, при якому, як правило, уражаються симетричні суглоби кистей і стоп. Це захворювання зустрічається у 1-2% населення земної кулі, хворіють переважно жінки середнього та похилого віку.
- ).
- фактори некрозу пухлини
- Збереження працездатності.
Ревматоїдний артрит характеризується хронічним поліартритом — це означає, що він вражає багато суглоби. Початок захворювання характеризується втомою в суглобах, млявістю в м’язах, як правило пацієнти не звертаються до лікаря, до того як ознаки запалення суглобів стануть очевидні. Це може тривати протягом декількох тижнів або місяців.Близько 10% людей мають атипові ознаки прояву ревматоїдного артриту: лихоманку, загальне нездужання, запалення тільки одного суглоба. Основними симптомами є скутість, біль і слабкість в уражених суглобах. Жорсткість і скутість зазвичай посилюються після періоду бездіяльності. Частий симптом — ранкова скутість (
Імунотерапія
Ревмаический артрит відноситься до розряду аутоімунних захворювань, тобто захворювань, які з’являються внаслідок порушення функціонування імунної системи.
Невідомо, чому з’являється ревматоїдний артрит. Прийнято вважати, що провокаторами виступають:
- Спадкова схильність. Вважається, що у родичів людей з ревматоїдним артритом дане захворювання з’являється частіше, ніж у інших. Крім цього, зростає ймовірність появи захворювання і людей, які страждають яким-небудь іншим аутоімунним захворюванням, наприклад, системної вовчаком або гломерулонефритом.
- Інфекційні ураження. Ревматоїдний артрит розвивається на тлі перенесеного кору, паротиту, гепатиту В або герпетичної інфекції.
- Негативні впливи навколишнього і внутрішнього середовища. Мається на увазі вплив шкідливих продуктів, переохолодження, стреси, вагітність, клімакс та годування груддю.
Якщо є перераховані вище фактори, то ревматичний тип артриту робить так, що імунні клітини хочуть усунути клітини оболонки суглоба, а значить, з’являється запальний процес.
Суглоби при цьому опухають, стають болючими і гарячими на дотик. При цьому лікування потрібно невідкладно.
Крім цього, клітини імунної системи стимулюють порушення судин, що веде до внутрішньосуглобовими проявів захворювання при ревматоїдному артриті .
Симптоми ревматоїдного артриту
Поставити діагноз виключно за симптомами неможливо. Це пов’язано з різними іншими видами артриту, схожими по прояву клінічної картини. Із загальних ознак можна виділити такі:
- підвищена стомлюваність;
- наявність збільшених лімфовузлів;
- сильна втрата ваги;
- безпричинне підвищення температури тіла;
- відсутність апетиту;
- безсоння .
Клінічна картина має більш чіткі симптоми, за якими можна зрозуміти про активному перебігу недуги. Не можна зволікати з лікуванням, якщо спостерігаються такі симптоми:
- тривала ранкова скутість суглобів;
- ревматоїдні прояви кистей рук і стоп, колінних суглобів;
- припухання променезап’ясткових суглобів;
- почервоніння, набряклість м’яких тканин навколо запалених суглобів;
- больові відчуття в уражених місцях.
У процесі огляду хворого практично завжди виявляються підшкірні ревматоїдні вузли. Місце їх локалізації — трохи нижче ліктьового згину.
Бувають і інші місця розташування (на пальцях кистей і стоп), але це зустрічається набагато рідше. Ідентифікувати їх нескладно, тому що вони відчуваються на дотик.
Ревматоїдні вузли можуть мати різний розмір. Зовсім дрібні не виступають над поверхнею шкіри.
Розмір буває від 1 до 3 см в діаметрі, але вони мають властивість збільшуватися в запущених стадіях захворювання. Не рідко можна спостерігати, що вони розсмоктуються самі по собі.
Ці вузли діагностують в 20-50% випадках захворюваності. Вони являють собою щільні утворення з некротизованої тканини і лімфоцитів.
Характеризуються одиночними утвореннями. У рідкісних випадках вони утворюють цілі групи.
При доторканні до вузлів немає больових відчуттів, тому можна констатувати тільки естетичний дискомфорт при їх наявності.
Діагностика РА також складається в обов’язковому проведенні лабораторних досліджень і аналізів, які допоможуть поставити правильний діагноз:
- загальний клінічний аналіз крові;
- біохімічний аналіз крові;
- ревматоїдний фактор;
- швидкість осідання еритроцитів;
- аналіз на антитіла до циклічного цитрулінованого пептиду;
- загальний аналіз сечі ;
- рентген.
Суглобові прояви при ревматоїдному артриті
Домінуючим в клініці ревматоїдного артриту є суглобної синдром (артрит) з характерним двостороннім симетричним залученням суглобів.
На продромальному етапі відзначається втома, періодичні артралгії, астенія, пітливість, субфебрилітет, ранкова скутість. Дебют ревматоїдного артриту зазвичай пов’язується пацієнтами зі зміною метеофакторів, сезонів року (осені, весни), фізіологічних періодів (пубертатного, післяпологового, клімактеричного). Провокуючою причиною ревматоїдного артриту може служити інфекція, охолодження, стрес, травма та ін
При гострому та підгострому дебюті ревматоїдного артриту спостерігається лихоманка, різка міалгія і артралгія; при малопомітній прогресуванні – зміни наростають тривало і не супроводжуються суттєвими функціональними порушеннями.
Для клініки ревматоїдного артриту типово залучення суглобів стоп і кистей, зап’ясть, колінних і ліктьових суглобів; в окремих випадках ураження стосується тазостегнових, плечових і суглобів хребта.
Об’єктивні зміни при ревматоїдному артриті включають скупчення внутрішньосуглобового ексудату, набряклість, різку пальпаторно хворобливість, рухові обмеження, локальну гіперемію і гіпертермію шкіри.
Прогресування ревматоїдного артриту веде до фіброзірованія синовіальної мембрани і періартікулярних тканин і, як наслідок, до розвитку деформування суглобів, контрактур, підвивихів.
В результаті ревматоїдного артриту настає анкилозирование і знерухомленість суглобів.
При ураженні синовіальних піхв сухожиль кисті – теносіновіт нерідко розвивається синдром карпального (зап’ястного) каналу, патогенетичну основу якого складає неврит серединного нерва в результаті його стискання.
При цьому відзначається парестезія, зниження чутливості і рухливості середнього, вказівного і великого пальців кисті; біль, що поширюється на всі передпліччя.
Позасуглобові ураження при ревматоїдному артриті
Розвиток позасуглобових (системних) проявів більш характерно для серопозитивних форми ревматоїдного артриту важкого тривалого перебігу.
Ураження мускулатури (межкостной, гіпотенара і тенара, розгиначів передпліччя, прямий стегнової, сідничної) проявляється атрофією, зниженням м’язової сили і тонусу, вогнищевим міозитом.
Суставные проявления при ревматоидном артрите
Захворювання розвивається досить повільно. Спочатку уражаються невеликі суглоби кисті, іноді стопи.
Диагностика ревматоидного артрита
Подозрение на ревматоидный артрит является показанием для консультации ревматолога. Исследование периферической крови выявляет анемию; нарастание лейкоцитоза и СОЭ напрямую связано с активностью ревматоидного артрита. Типичными иммунологическими маркерами при ревматоидном артрите служат выявление РФ, снижение числа Т-лимфоцитов, повышение криоглобулинов, обнаружение антикератиновых антител (АКА).
К рентгенологическим критериям ревматоидного артрита относится обнаружение диффузного или пятнистого эпифизарного остеопороза, сужения суставных щелей, краевых эрозий.
По показаниям назначается МРТ сустава. Для взятия образца внутрисуставной жидкости производят пункцию сустава.
При микроскопии суставной жидкости обнаруживаются неспецифические воспалительные признаки. Исследование биоптата синовиальных мембран при ревматоидном артрите демонстрирует гипертрофию и увеличение числа ворсинок; пролиферацию плазматических, лимфоидных и покровных клеток (синовиоцитов) суставных оболочек; фибриновые отложения; зоны некроза.
Лечение ревматоидного артрита
В основе терапии при ревматоидном артрите лежит назначение курса быстродействующих (противовоспалительных) и базисных (модифицирующих течение заболевания) препаратов.
К группе быстродействующих относятся НПВС (диклофенак, ибупрофен, напроксен), кортикостероиды, купирующие воспаление и боль. Использование базисных препаратов (сульфасалазина, гидроксихлороквина метотрексата, лефлуномида) позволяет достичь ремиссии ревматоидного артрита и предотвратить/замедлить дегенерацию суставов.
К относительно новым препаратам, использующимся в лечении ревматоидного артрита, относятся биологические средства, блокирующие провоспалительный белок-цитокин — фактор некроза опухоли (этанерсепт, инфликсимаб, адалимумаб).
Препараты-инактиваторы ФНО вводятся в форме инъекций и назначаются в комбинации с базовыми препаратами. Перспективной и многообещающей методикой лечения ревматоидного артрита является терапия стволовыми клетками, направленная на улучшение трофики и регенерацию суставов.
Кроме приема медикаментов при ревматоидном артрите показано проведение экстракорпоральной гемокоррекции – криоафереза, мембранного плазмафереза, экстракорпоральной фармакотерапии, каскадной фильтрации плазмы.
Пациентам с ревматоидным артритом рекомендуются занятия ЛФК, плавание. С целью восстановление функции и структуры суставов применяются хирургические вмешательства – артроскопия, эндопротезирование разрушенных суставов.
Медикаментозні препарати
Лікування ревматоїдного артриту проводиться наступними видами препаратів:
- протизапальну;
- базисними;
- комплексними;
- глюкокортикоїдами прийнятими усередину;
- глюкокортикоїдами, що вводяться всередину суглобів.
До протизапальних препаратів відносяться препарати нестероїдного дії, прийом яких пригнічує активність особливих ферментів, основною функцією яких є синтезування арахідонової кислоти.
Серед препаратів можна виділити найбільш часто застосовуються: диклофенак-натрію, ібупрофен, піроксикам, напроксен, всі вони утворюють стандарт лікування на початковому етапі.
Осложнения ревматоидного артрита
Тяжкими осложнениями, обусловленными ревматоидным артритом, могут служить поражения сердца (инфаркт миокарда, митральная и аортальная недостаточность, аортальный стеноз), легких (бронхоплевральные свищи), хроническая недостаточность почек, полисерозиты, висцеральный амилоидоз.
Прогноз и профилактика ревматоидного артрита
Изолированное, локализующееся в 1-3-х суставах, не резко выраженное воспаление при ревматоидном артрите позволяет надеяться на благоприятный прогноз. К отягощающим перспективу заболевания факторам относятся полиартрит, выраженное и резистентное к терапии воспаление, наличие системных проявлений.
Ввиду отсутствия превентивных методов, возможна лишь вторичная профилактика ревматоидного артрита, которая включает предупреждение обострений, диспансерный контроль, подавление персистирующей инфекции.
Статья написана по материалам сайтов: imedicl.com, knigamedika.in.ua, suglob.com, promedical.com.ua, sustaw.top.
»