Диета при ревматизме
Что такое ревматизм
Ревматизм (болезнь Сокольского — Буйо) — системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечнососудистой системе, развивающееся в связи с острой инфекцией (гемолитическим стрептококком группы А) у предрасположенных лиц, главным образом детей и подростков (7-15 лет).
Ревматоидная болезнь даёт о себе знать в виде многообразных проявлений. Чаще диагностируется ревматизм у детей в возрасте 7–15 лет. Редко он поражает ребёнка младше 3 лет.
Выделяют следующие характерные симптомы ревматизма:
- лихорадка, которая сопровождается утомляемостью, вялостью, болями в области головы;
- неприятные ощущения в конечностях (ревматизм суставов), диагностируемые у 60–100% пациентов;
- вовлечение в воспалительный процесс определённых суставов (в области колен, локтя);
- поражение сердца, сопровождающееся болями, учащёнными ударами сердца, одышкой.
Редкие признаки ревматизма – это анулярная сыпь и характерные узелки. Анулярная сыпь – это высыпания, для которых характерно наличие розового окраса. Их форма – тонкий кольцевидный ободок, не поднимающийся над поверхностью кожных покровов. При надавливании они просто исчезают. Такие симптомы ревматизма можно обнаружить на пике недуга у 7–10% пациентов. Возникшие на фоне недуга узелки имеют округлую форму, они не вызывают болезненных ощущений, плотные. Как правило, их локализация осуществляется в области крупных и средних суставов, на сухожилиях. На сегодняшний день они обнаруживаются крайне редко и характерны тяжёлой форме заболевания.
При тяжёлом течении ревматизма поражение наносит свой удар остальным важным органам.
Системное поражение соединительной ткани с дезорганизацией ее основного вещества, повышение проницаемости капилляров, нарушение иммунологической реактивности, функционального состояния нервной системы и, наконец, общеметаболические расстройства объясняют необходимость назначения комплексного лечения больных ревматизмом, включающего диетотерапию.
Содержание
- Диета при ревматизме в острой фазе болезни
- Диета при ревматизме с малой степенью активности процесса
- Питание при ревматизме
- Полезные продукты при ревматизме
- Диета при ревматизме
- Питание в острой стадии ревматизма
- Питание больных ревматизмом в неактивной его фазе
- Что можно есть при ревматизме и что нельзя
- Правильное питание при ревматизме
- Диет-терапия при ревматизме (ревматическом полиартрите)
- Диет-терапия при ревматизме
- Диета при ревматизме
- Общие правила
- Разрешенные продукты
Диета при ревматизме в острой фазе болезни
Диетическое лечение (вариант диеты № 10а) служит основным лечебным фоном, не только повышающим эффективность медикаментозно-гормональной терапии, но и снижающим возможное побочное ее действие.
Основные требования к диетической терапии больных ревматизмом в остром периоде болезни:
- полное обеспечение физиологических потребностей организма в энергии и основных пищевых веществах;
- введение в рацион полноценного белка в количестве, соответствующем физиологической норме (80–90 г);
- включение в диету 50 г животного и 30 г растительного жира;
- ограничение содержания в диете углеводов (в том числе сахаров — до 30 г), поваренной соли, жидкости;
- дробное частое питание (5–6 приемов пищи в день);
- исключение из рациона острых, соленых блюд, экстрактивных веществ, крепких напитков, натурального кофе, крепкого чая.
Показания к назначению диеты. Активная фаза ревматизма (активность третьей степени), атака с явлениями кардита, полиартрита, полисерозита.
Целевое назначение диеты. Снизить или купировать явления гиперергии, уменьшить экссудативные явления, особенно в соединительной ткани, то есть оказать десенсибилизирующее действие.
Общая характеристика. Диета с ограничением углеводов, особенно легкоусвояемых, энергетической ценности, поваренной соли, жидкости, экстрактивных веществ при нормальном количестве белков и жиров и полной компенсации физиологической потребности в витаминах C, P, PP, B1 и B2.
Химический состав диеты. Белков 80–90 г, жиров 80 г, углеводов 300–400 г. Поваренной соли 3–4 г (дают «на руки» больному). При дефиците витаминов в рационе (особенно в зимний и весенний периоды года) их дополнительно назначают в виде препаратов. Масса рациона 2 кг. Общее количество жидкости (включая первое блюдо) около 1 л. Энергетическая ценность 2500–2600 ккал.
Кулинарная обработка. Блюда готовят без соли, мясо и рыбу дают в отварном или слегка поджаренном после отваривания виде, овощи должны быть хорошо разваренными.
Примерное меню диеты в острой фазе ревматизма приведено в табл. 5–31 (раздел «Лечебное питание при хронической сердечно-сосудистой недостаточности»).
Длительность назначения этой диеты определяется продолжительностью течения острой фазы болезни. Обычно при современной активной противоревматической медикаментозно-гормональной терапии основные симптомы болезни исчезают на 6–12-й день лечения. После ликвидации острых явлений целесообразно расширить рацион за счет увеличения в нем белков, жиров, в меньшей степени углеводов. Количество белков в диете увеличивают за счет молочного и яичного белка; можно увеличить и количество хлеба на 100–150 г.
Диета при ревматизме с малой степенью активности процесса
Больным с вяло и латентно текущим возвратным ревмокардитом без выраженных признаков расстройства кровообращения назначают диету № 10б (белковая, содержащая 120 г белков), построенную с учетом основных патогенетических механизмов болезни.
Один из механизмов, лежащих в основе патогенеза ревматизма, — нарушение иммунологической реактивности. Степень аутоиммунных нарушений коррелирует с выраженностью и частотой рецидивов болезни и ухудшением ее прогноза. В связи с этим восстановление сниженной иммунологической защиты организма — основная задача лечения, и диетической терапии. Максимальное обеспечение больного полноценным белком и незаменимыми аминокислотами, особенно серосодержащими, как показывает опыт, благоприятно влияет как на иммунологическую реактивность, так и на весь сложный процесс саногенеза.
Диета № 10б
Показания к назначению диеты. Ревматизм с малой степенью активности процесса (вяло и латентно текущий возвратный ревмокардит) без нарушения кровообращения, ревматизм в неактивной фазе и в фазе затухающего обострения.
Целевое назначение диеты. Повысить иммунологическую реактивность организма, уменьшить воспалительные явления в соединительной ткани, снизить явления гиперергии, улучшить метаболические процессы в миокарде и сосудистой стенке.
Общая характеристика. Диета с повышенным содержанием полноценного белка, ограничением углеводов, главным образом легкоусвояемых, экстрактивных веществ, поваренной соли и адекватным уровнем витаминов C, P, PP и группы B.
Кулинарная обработка. Все блюда готовят без соли. Мясо и рыбу дают в отварном виде, можно слегка обжаривать или запекать их после отваривания. Овощи дают в разваренном и сыром виде.
Температура пищи обычная.
Число приемов пищи — 5–6 раз в день.
Химический состав диеты. Белков 120 г (из них 50 % животного происхождения), жиров 100 г, углеводов 300 г. Энергетическая ценность около 2600 ккал. Поваренной соли 3–5 г (дают «на руки» больному).
Общее количество свободной жидкости до 1,5 л (включая первое блюдо).
Масса рациона около 2,5 кг.
Если у больного вялым или латентным возвратным ревмокардитом, протекающим на фоне митрального или митрально-аортального порока сердца, выявляются выраженные признаки недостаточности кровообращения, необходимо, сохраняя обычную структуру рациона, снизить в нем содержание белков до 100 г. Практически для этого достаточно снять белковое блюдо в полдник. Поваренная соль «на руки» не выдается, пища готовится без соли.
Перечень рекомендуемых продуктов и блюд
Хлеб и хлебобулочные изделия. Хлеб белый, серый, ржаной, отрубный. Несладкое и несдобное печенье, хрустящие хлебцы, бисквит. При наклонности к тучности хлебобулочные изделия ограничивают.
Супы. Преимущественно вегетарианские, овощные (борщи, щи, свекольники), крупяные, молочные, фруктовые. Супы на некрепких мясном и рыбном бульонах разрешены 1 раз в неделю.
Блюда из мяса и птицы. Нежирная говядина, баранина, свинина, курица, индейка, преимущественно в отварном или запеченном виде, разрешено также обжаривание после отваривания.
Блюда из рыбы. Разнообразные сорта рыбы (треска, окунь, навага, мерланг, судак). Разрешается вымоченная сельдь 1 раз в неделю.
Блюда из яиц. Яйца цельные, всмятку, в виде омлета и в блюда. При сопутствующем атеросклерозе ограничиваются до 3 штук в неделю.
Блюда из овощей и зелени. Винегреты и салаты с растительным маслом из разнообразных овощей (картофель, капуста цветная и белокочанная, тыква, кабачки, помидоры; огурцы свежие и малосольные в ограниченном количестве), овощи в виде гарниров. Разрешены в небольшом количестве лук, чеснок, петрушка, укроп, сельдерей. Резко ограничивают потребление грибов. Фасоль, горох, бобы, щавель, шпинат ограничиваются при наличии обменного полиартрита.
Блюда из фруктов, ягод, фруктовые соки. Разрешают любые, за исключением винограда и виноградного сока.
Блюда из круп и макаронных изделий. Каши, пудинги из овсяной, гречневой, пшенной крупы, риса, из макарон и вермишели. При избыточной массе тела крупы и мучные изделия следует ограничить.
Блюда из молока и молочных продуктов. Молоко и творог в натуральном виде и в виде блюд, кефир, простокваша, ацидофилин, кумыс, неострые сорта сыра, сметана, сливки.
Жиры. Масло сливочное, растительное С/3 от общего количества жиров). Бараний, говяжий и свиной жир ограничивают.
Сладости. Сахар до 30 г в день; мед, варенье, джем, повидло вместо сахара. Кондитерские изделия резко ограничивают.
Напитки. Некрепкий чай, кофе «Здоровье», «Злаковый»; овощные, фруктовые и ягодные соки. Минеральные воды — по назначению врача. Алкогольные напитки запрещаются.
Закуски. Заливная рыба, язык, телятина, нежирная ветчина, колбаса «Докторская», неострые сыры, вымоченная сельдь (не более 1 раза в неделю), винегреты, салаты, овощные диетические консервы.
Соусы и пряности. Лавровый лист, укроп, петрушка, корица, гвоздика, соусы молочные и на овощном отваре, фруктовые и ягодные подливы.
Особенно рекомендуют овощи, фрукты и ягоды, богатые солями калия (курага, чернослив, изюм, персики, абрикосы, шиповник, бананы, картофель, капуста, баклажаны), а также продукты, богатые солями магния (соя; овсяная, гречневая, пшенная крупы; отруби, миндаль, грецкие орехи), молочные продукты.
Методика применения лечебной диеты
Основной диетой при вялом и латентном возвратном ревмокардите, протекающем без нарушения кровообращения, а также в фазе затухающего обострения является вариант диеты № 106, содержащей 120 г белков, 50 % которых животного происхождения. Больным с вяло и латентно текущим возвратным ревмокардитом с выраженными признаками расстройства кровообращения назначают диету № 10, содержащую 100–110 г белков, на фоне которой 1–2 раза в неделю назначают калиевую диету или диету Кареля. Оба варианта диеты построены по одному принципу и различаются только количеством белков и содержанием калия и кальция.
Диету с повышенным содержанием белков (120 г) необходимо назначать больным на длительное время — до тех пор, пока отмечают хотя бы минимальные признаки активности процесса. Если ревматический процесс длительно неактивен, то количество белков в диете можно снизить до 100–110 г.
В период проведения профилактического, противорецидивного лечения бензатином бензилпенициллином и противоревматическими средствами необходимо вновь вернуться к максимальному количеству белков в диете (120 г).
Углеводы в диете больных ревматизмом ограничивают до 250–300 г, главным образом за счет легковсасываемых (сахар, варенье, джем, мед, кондитерские изделия), поскольку установлено, что увеличение количества углеводов в диете при одновременном снижении белков нередко способствует обострению ревматического процесса. Ограничивать количество углеводов необходимо длительное время в связи с их сенсибилизирующим влиянием на организм больного ревматизмом.
В острой фазе болезни или в случае обострения ревматического процесса с выраженными аллергическими реакциями больным следует назначать диету № 10а. Спустя 6–12 дней, а иногда через 2 недели больным следует постепенно расширять диету, повысив содержание белка сначала до 110 г, а затем до 120 г, то есть больных переводят сначала на диету № 10а, а затем на белковый вариант диеты № 10 (№ 10б).
При вялотекущих формах ревматизма, особенно больным с избыточной массой тела, рекомендуется на фоне диеты № 10б проводить 1–2 раза в неделю «зигзаги» в питании в виде назначения белковых контрастных дней (мясные, рыбные или творожные), чередуя их с диетой из сырых овощей и фруктов. Это объясняется воздействием на кислотно-основное состояние, водно-солевой обмен и проницаемость сосудистой стенки, так как подобный рацион богат витаминами и солями калия, кальция и беден солями натрия. Примерное меню фруктово-овощной диеты приведено в разделе «Лечебное питание при гипертонической болезни».
Необходимо также соотносить диетическое лечение с медикаментозно-гормональной терапией. Так, при назначении больным глюкокортикоидов в диету № 10б необходимо включать продукты, содержащие большое количество калия и кальция.
Диета по книге В. Шевченко «Диета долгожителя. Питаемся правильно. Специальные меню на каждый день. Советы и секреты для долгой и здоровой жизни».
Питание при ревматизме
Общее описание болезни
Под ревматизмом подразумевают болезнь инфекционно-аллергического характера, влияющую, в основном, на соединительные ткани, такие как сердце, мышцы, суставы, внутренние органы.
От ревматизма страдают чаще всего женщины, дети и подростки. Возбудителем болезни является стрептококк гемолитический.
Читайте наши специальные статьи Питание для мышц и Еда для суставов.
Причины заболевания
Трудно однозначно ответить на данный вопрос, так как ученые до сих пор ведут споры относительно возникновения болезни. Однако все они склоняются к тому, что появление ревматизма тесно связано с ангиной, кариесом зубов, воспалением дыхательных путей, отитом, общим переохлаждением и т.д. Все эти факторы способствуют развитию заболевания. Причем, люди, перенесшие болезнь, рискуют заразиться стрептококком повторно. В этом проявляется аллергический характер заболевания.
Симптомы ревматизма
Симптомы ревматизма проявляются спустя пару недель после полного излечения от ангины, отита, фарингита и т.д.
- слабость;
- боль в суставах (приходится в основном на стопы и запястья);
- повышенная температура;
- проблемы с сердцем – боль в области сердца, отдышка, повышенная потливость, изменения частоты пульса;
- самопроизвольные мышечные движения, например гримасы или изменение почерка;
- проблемы с почками – гематурия (появление в моче крови);
Виды ревматизма
В зависимости от течения болезни:
- 1 Активная фаза;
- 2 Неактивная фаза.
В зависимости от области поражения:
- 1 Кардит (сердце);
- 2 Артрит (суставы);
- 3 Хорея (мышцы);
- 4 Гематурия (почки).
Полезные продукты при ревматизме
Человеку, страдающему от ревматизма, необходимо правильное и сбалансированное питание с повышенным содержанием белка и минимумом углеводов. Питаться следует небольшими порциями 5-6 раз в день.
Особое внимание стоит обратить на:
- Употребление кисломолочных продуктов. Имея в составе соли кальция, они обладают противовоспалительным эффектом.
- Употребление овощей и фруктов. В них содержится витамин Р, отвечающий за очищение и нормализацию капилляров. Кроме того, присутствие других витаминов исключает возникновение авитаминоза, который является одной из причин ревматизма. Соли калия и магния регулируют обмен веществ.
- Авокадо, масло оливковое и орехи обогащают организм витамином Е, который отвечает за подвижность пораженных суставов.
- Яйца куриные, рыбий жир, пивные дрожжи имеют в своем составе селен, который облегчает боль. Также в составе яиц присутствует сера, которая способствует целостности клеточных мембран.
- Полезна рыба, предпочтительно скумбрия, сардина или лосось, так как в ней присутствует кислота омега-3, снимающая воспаления.
- Употребление мясных продуктов должно быть согласовано со специалистом, так как его влияние на организм напрямую зависит от вида болезни.
- Жидкость (около литра в день, не более) – вода, соки, зеленый чай. Так как у людей с таким заболеванием нарушены процессы выведения воды, и, соответственно, натрия, из организма.
- Также рекомендуется прием аскорбиновой кислоты для общего укрепления организма.
- Лимон и ревень полезны, так как они содержат витамин С, укрепляющий иммунитет.
- Грецкие орехи, причем по несколько штук в день, так как в их составе имеются жирные кислоты.
- Отвар шиповника, черная смородина, зелень для обеспечения организма полезными веществами и микроэлементами.
- Ливерные продукты – язык, печень, почки, сердце, также рыба, сыр, грибы и бобовые, так как они обогащают организм цинком, который препятствует развитию заболевания, снимает воспаление и боль в суставах.
- Важно употреблять морепродукты (креветки, осьминоги), арахис, фундук, фисташки, макароны, гречка, овсянка, так как они имеют в своем составе медь, которая избавляет суставы от боли и воспаления.
- Салат из сельдерея полезен, так как в нем содержатся витамины В, Е, К, отвечающие за регуляцию деятельности печени.
- Лучше отдавать предпочтение отварным мясу и рыбе, так как они благоприятно влияют на желудочно-кишечный тракт.
Диета при ревматизме
Ревматизм считается коварным заболеванием – он стремительно переходит из острой фазы течения в хроническую. Чтобы снизить болевые ощущения и на долгое время обеспечить больному активный образ жизни, врачи назначают ему лекарственные препараты в рамках поддерживающей терапии. Но ни один специалист не оставит пациента с ревматизмом без назначения специальной диеты. Причем, питание при рассматриваемом заболевании должно учитывать возраст больного, фазу развития и течения болезни, сопутствующие проблемы со здоровьем и образ жизни больного.
Конечно, существуют общие рекомендации по коррекции питания при ревматизме, но врачи подчеркивают важность посещения диетолога и составления меню под контролем специалиста.
Питание в острой стадии ревматизма
Лечащий врач будет рекомендовать больному ревматизмом, который протекает в острой фазе, придерживаться следующих правил питания:
- в сутки человек должен употреблять максимум 80 г белка;
- можно в питание вводить жиры и растительные (30 г в сутки), и животные (60 г в сутки);
- ограничиваются в употреблении простые углеводы;
- желательно совсем исключить из меню соль, хотя бы ограничить;
- больной не должен употреблять слишком много жидкости;
- из меню исключаются спиртные напитки, натуральный кофе, крепкий чай, специи, приправы, шоколад;
- принимать пищу нужно часто (не менее 5 раз в день) и небольшими порциями;
- овощи должны быть хорошо разварены;
- мясо и рыба употребляются только в вареном виде или приготовленные на пару.
Основная цель диетического питания при ревматизме острой фазы течения – нормализация водно-солевого обмена. Поэтому в сутки больной должен получать вместе с пищей не более 5 г соли!
Что касается калорийности, то ее показания будут зависеть от того, какой образ жизни ведет пациент:
- если врач назначил соблюдение постельного режима, то в сутки больному будет достаточно и 1800 Ккал;
- в случае активного образа жизни – не менее 2500 Ккал.
Примерное меню на день при острой фазе ревматизма:
- Завтрак – куриное яйцо всмятку, некрепкий чай с молоком, каша из овсяных хлопьев.
- Второй завтрак – яблоко.
- Обед – борщ или щи на овощном бульоне (вегетарианские), макаронные изделия с отварным мясом, желе из фруктов или компот.
- Полдник – стакан отвара шиповника.
- Ужин – котлеты капустно-морковные, 150 г отварной рыбы, чай некрепкий с молоком.
- На ночь (второй ужин) – стакан кефира.
Питание больных ревматизмом в неактивной его фазе
В период неактивной фазы течения ревматизма диета подразумевает некоторые вольности – например, больному разрешают употреблять 1, 7 литра жидкости в сутки, в меню добавляются молочные продукты. Очень важно в этой фазе обеспечить полноценное поступление белка в организм больного – суточная его доза уже может составлять 120 гр. Диетологи уверяют, что при неактивной фазе ревматизма можно употреблять и хлеб, но правда в ограниченном количестве, а вот от употребления сдобной выпечки все-таки стоит воздерживаться.
В период неактивной фазы ревматизма будет полезно для самочувствия устраивать овощные или фруктовые разгрузочные дни, воспользоваться меню из калиевой диеты.
Примерное меню на три дня при неактивной фазе ревматизма:
Утро – омлет, стакан компота.
Второй завтрак (не позднее, чем за 2 часа до обеда) – филе курицы, запеченное в духовке или отварное, баклажаны, запеченные в духовке с чесноком, стакан какао.
Обед – суп овощной, каша гречневая, отварная рыба, стакан кефира.
Полдник – персик или яблоко.
Ужин – морковные котлеты, стакан некрепкого чая и кусочек бисквита.
Утро – сырники, стакан молока, персик или яблоко.
Второй завтрак (не позднее, чем за 2 часа до обеда) – отварной картофель с запеченными овощами, стакан компота или морса.
Обед – вегетарианский борщ, отварная курятина, салат из свежих овощей, стакан компота.
Полдник – груша или яблоко.
Ужин – немного творога, стакан кефира.
Утро – персик или яблоко.
Второй завтрак (не позднее, чем за 2 часа до обеда) – каша из пшеничной крупы, немного ветчины, стакан молока.
Обед – мясной бульон, овощной плов, яйца вареные (всмятку), стакан какао.
Полдник – омлет и стакан морса или компота.
Ужин – салат из отварной свеклы, немного отварной курятины, стакан кефира.
При неактивной фазе ревматизма меню более полное, больной уже может экспериментировать и варьировать, но голодать он в любом случае не станет. Обратите внимание на то, как составлено питание – до полдника больной получает калорийную пищу, а вот на полдник и ужин он должен употреблять более постную пищу. Это помогает избавиться от лишних килограммов – хорошо известно, что избыточный вес при ревматизме только ухудшает клиническую картину и добавляет дискомфорта и болей.
Что можно есть при ревматизме и что нельзя
Для любой фазы течения ревматизма существует список продуктов, разрешенных к употреблению и запрещенных – они идентичны.
Что можно есть при ревматизме:
- кисломолочные продукты с невысоким уровнем жирности;
- продукты, богатые витамином Е – орехи всех видов, оливковое масло, овсяная каша, соевое масло;
- продукты, богатые витамином С – все цитрусовые, черная смородина и шиповник;
- продукты, которые в своем составе имеют селен – морепродукты, почки говяжьи и свиные, пшеница и печень говяжья и свиная;
- в натуральном виде или в виде компотов, морсов, желе, киселей фрукты и овощи;
- продукты, которые в своем составе имеют серу – рыба морская и речная тощих сортов, цельное молоко, куриные яйца в отварном виде;
- хлеб любого сорта;
- сахар, но в ограниченных количествах – не более 30 г в сутки.
Что нельзя есть при ревматизме:
- блюда, содержащие специи;
- слишком соленую пищу;
- крепкий кофе и чай;
- алкогольные напитки любой крепости;
- шоколад и вафли;
- соусы (кетчуп, майонез) и острые приправы.
В любом случае, коррекцией питания больного ревматизмом должен заниматься специалист – необходимо учитывать множество нюансов. Например, если из сопутствующих заболеваний будут диагностированы гастрит или язвенная болезнь желудка и двенадцатиперстной кишки, то цитрусовые будут запрещены к употреблению – в таком случае, врач может назначить витаминотерапию. По поводу соли тоже все неоднозначно – например, 1 раз в неделю можно ввести в меню соленую сельдь или семгу, но только в вымоченном виде.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
6,217 просмотров всего, 2 просмотров сегодня
Правильное питание при ревматизме
Диет-терапия при ревматизме (ревматическом полиартрите)
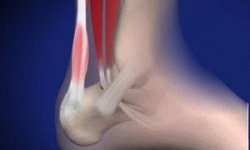
Ревматизм – сильное воспалительное заболевание соединительной ткани, в первую очередь поражающее сердце и суставы, вызванное инфекцией β-гемолитического стрептококка группы А. В международной медицинской литературе «ревматизм» и «острая ревматическая лихорадка» являются синонимами. Очень часто в России распространено заблуждение о том, что ревматизм – это изменения в суставах (типа артрозных), вызванные старческими изменениями. Безусловно, это не так. Именно поэтому наиболее целесообразно употреблять термин «острая ревматическая лихорадка», который сейчас распространен во всем мире, и в наибольшей степени выражает характер и течение заболевания. Ревматизм возникает чаще всего у детей от 7 до 15 лет, однако и другие возрастные группы могут быть затронуты заболеванием. В первую очередь патологические изменения происходят в сердечно-сосудистой системе, также возникает поражение суставов (ревматический полиартрит), нервной системы, дыхательной системы, кожные проявления.
В следствие перенесенного инфекционного заболевания, например, гнойной ангины, тонзиллита, фарингита у некоторых людей, в основном подростков (в 0,3%-3%), а также у людей с ослабленным иммунитетом (пожилые люди) возникает ревматизм. Болезнь развивается очень быстро и остро, она затрагивает практически все системы, особенно сердце.
При ревматизме возникает сразу несколько системных заболеваний.
Ревмокардит – изменение в соединительной ткани сердечной мышцы. Происходит воспаление, отекает межмышечная ткань сердца. Поражение может затрагивать сразу несколько оболочек и клапанов сердца. Отличительной чертой ревмокардита является появление ашоффталалаевский гранулем (специфических образований, гигантских клеток) в оболочке сердца. Далее может возникать атрофия и некроз сердечных тканей. Чаще всего поражается митральный клапан сердца. Патологические изменения в сердечно-сосудистой системе являются частично необратимыми (исключительным случаем может являться первичный ревматизм у детей), в последствии возможно развитие склероза, порока сердца, и других сердечных патологий.
Также ревматизм может проявляться в виде нарушения в ЦНС (Пляска Святого Вита), кожных изменениях (эритема), нарушение дыхательной системы, легких (ревмоплеврит). Однако после нарушения сердечно-сосудистой системы наиболее часто при ревматизме поражаются суставы.
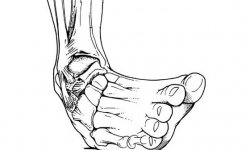
Острый ревматический артрит или полиартрит
Ревматический полиартрит – острый воспалительный процесс в суставах, по своему характеру и симптоматике похожий на артрит, однако имеющий ряд особенностей:
- Симптомы проявляются через 1-2 неделю после начала ревматизма;
- Болезнь развивается очень быстро;
- Происходит резкое повышение температуры до 38-39 градусов;
- Часто воспаляются сразу несколько суставов;
- Поражения носят симметричный характер;
- Ревматическому артриту всегда сопутствует инфекционное заболевание;
- Ревматический полиартрит является полностью обратимым, после начала медикаментозной терапии симптомы проходят практически сразу;
- Деформации суставов не остается.
При ревматическом артрите наблюдается возникновение подкожных ревматических узелков возле суставов. Чаще всего поражаются только крупные суставы: коленные, локтевые, голеностопные. В области поражения суставов наблюдается отек, локальное изменение температуры. В анализе крови обнаруживается увеличение с-реактивного белка, увеличение СОЭ, появление ревматоидного фактора.
Причина возникновения этого заболевания, уже упомянутые, гемолитические стрептококки группы А. Это известный факт, так как у большинства заболевших обнаруживаются специфические стрептококковые антитела. Но как именно банальная стрептококковая инфекция перерастает в столь сильное и серьезное заболевание – точно не изучено.
Скорее всего, здесь играет роль сразу несколько факторов: не правильное и затянутое лечение носоглотки и верхних дыхательных путей, которое в дальнейшем перерастает в ревматизм. Сильное и быстрое распространение стрептококка ведет к появлению очень большого количества внутри- и внеклеточных агентов, антител, токсинов, которые затрагивают ослабленный организм и приводят к заболеванию сразу нескольких систем.
Однако, недавно было обнаружено, что факт генетической (наследственной) предрасположенности к ревматизму имеет не последнее значение. У людей, близкие родственники которых болели ревматизмом, склонность к неадекватному иммунному ответу на стрептококк намного выше. Именно индивидуальная гипериммунная реакция на гемолитический стрептококк – причина ревматических поражений.
Ревматизм можно дифференцировать по следующим направлениям:
- Первичный. Острое проявление заболевания, протекающее с ярко выраженными симптомами, но обратимое и поддающееся достаточно быстрому лечению.
- Возрастной или вторичный. Чаще всего затрагивает пожилых женщин, со сформированным пороком сердца. Картина заболевания не столь ярко выражена, как при первичном, острой лихорадки не наблюдается. В основном болезнь затрагивает сердце – ревмокардит.
По характеру течения заболевания ревматизм разделяют на:
- Острый ревматизм. Этот вид характеризуется резким началом, острой лихорадкой, высокими температурами, поражениями сразу нескольких систем, полиартритом. Однако терапия противовоспалительными препаратами дает достаточно быстрый и хороший эффект уже через 2-3 месяца.
- Подострый ревматизм. Картина заболевания не столь яркая. Лихорадки может не наблюдаться. Присутствует явно выраженный полиартрит. Есть склонность к более длительному течению заболевания.
- Вялотекущий ревматизм. Чаще это вторичный возрастной ревматизм, плохо поддающийся лечению противовоспалительными препаратами.
Стоит помнить о серьезности данного заболевания и обязательном лечении его в стационарных условиях. При правильном врачебном подходе и изменении образа жизни и питания ревматизм может пройти с минимальными последствиями на организм.
Диет-терапия при ревматизме
Столь серьезное заболевание требует системного подхода к лечению. Именно поэтому сейчас все чаще рассматривается так называемый гомотоксикологический подход к лечению ревматизма и сопутствующих заболеваний как ревматический полиартрит. Понятие «гомотоксикоз» и гомотоксикологическое лечение было сформулировано еще в середине ХХ века немецким врачом Реккевегом. Суть этого подхода сводится к детоксикации организма, восстановлению обменных процессов, собственного естественного иммунитета после сильного токсического воздействия стрептококков и других возбудителей инфекций. В первую очередь важно изменить рацион питания, составить диет-терапию таким образом, чтобы организм естественным путем, благодаря получению биологически активных веществ, восстанавливал свой гомеостаз.
Существует ряд факторов питания, которые должны быть соблюдены при диет-терапии.
Рацион больного ревматизмом должен быть подобран правильным образом и включать очищающие (детоксикационные) продукты, противовоспалительные активные вещества, антиоксиданты и продукты, поддерживающие и развивающие нативную микрофлору кишечника.
Обязательным условием лечения ревматизма является полный отказ от продуктов, мешающих детоксикации и выздоровлению:
- Фаст-фуд, маринады, соленья, корейские закуски.
- Кондитерские изделия, сладости, шоколад.
- Жирная, жаренная пища.
- Кофе.
Диета при ревматизме должна быть легкой, не должна перегружать организм. При острой ревматической лихорадке весь метаболизм направлен на атаку возбудителя инфекции и обезвреживание токсинов, которые вырабатывают внутренние ферменты стрептококков. Для этого организм не должен тратить энергию клеток на процесс переваривание тяжелой пищи. Большое количество чистой воды, щелочной минеральной воды, фруктов, овощей и зелени – вот основные компоненты диеты при ревматизме.
В рацион больного ревматизмом должны быть включены следующие биологически активные компоненты:
Продукты, содержащие полиненасыщенные кислоты Омега-3 (ПНЖК Омега-3)
ПНЖК Омега-3 используются в терапии различных воспалительных заболеваний. Дело в том, что ПНЖК Омега-3 способствуют синтезу специальных веществ, уменьшающих воспалительные процессы в организме – простагландин Е3 и лейкотриен В5. Также эти вещества снижают воспалительный фактор – уменьшают синтез воспалительных эйкозаноидов. Также Омега-3 жирные кислоты снижают фактор агрегации тромбоцитов, что очень важно при ревматизме. В большинстве рандомизированных исследований Омега-3 жирные кислоты показали положительные результаты как противовоспалительный агент. В исследованиях Kremer J.R. пациенты с болями и воспалением в суставах получали капсулы с оливковым маслом, которые содержали олеиновую кислоту. Вторая группа получала плацебо. В группе, получавшей оливковое масло, выработка воспалительного агента лейкотриена В4 снизилась на 20% к 18 неделе приема. Кроме того, употребление ПНЖК Омега-3 позволяет снизить прием противовоспалительных нестероидных препаратов, которые назначают при ревматической лихорадке (исследования Kremer J.R, Lawrence D.A. 1995 год).
Поэтому рекомендуется включать в рацион больных ревматизмом и ревматическим полиартритом продукты, содержащие ПНЖК Омега-3 – рыму северных морей (лосось, семга, сельдь), а также нерафинированные растительные масла холодного отжима. Из растительных масел наибольшая концентрация Омега-3 жирных кислот содержится в льняном масле.
Продукты, содержащие антиоксиданты (витамин Е, витамин С)
Воспалительный процесс в суставах при ревматическом артрите способствует гипоксии (отсутствию кислорода) в клетках ткани, а это, в свою очередь, приводит к образованию свободных радикалов кислорода. Свободные радикалы являются антагонистами иммунных клеток, которые в свою очередь должны бороться с клетками возбудителя инфекции. Также эти вещества сдерживают выработку протеогликанов и других важных структурообразующих элементов соединительной ткани. А при воспалительном процессе в суставах этот эффект не мало важен.
Вещества, обладающие антиокислительным эффектом, то есть способностью переносить кислород, уменьшать гипоксию в тканях, справляться со свободными радикалами, называют антиоксидантами. Самыми распространенными природными антиоксидантами являются витамин Е (токоферол) и витамин С (аскорбиновая кислота). Эти биологически активные вещества очень важно получать ежедневно при воспалительных процессах в организме, особенно при системных воспалениях, что характерно для ревматического артрита.
Согласно данным Selley M.L. концентрация свободных радикалов в сыворотке больных воспалительными заболеваниями суставов увеличена в разы. А концентрация токоферола в синовиальной жидкости у них значительно снижена. Именно этим обусловлена необходимость приема продуктов, содержащих витамин Е в пищу каждый день при воспалительных процессах в суставах.
Токоферол (витамин Е) является жирорастворимым витамином. Основным депо этого вещества в организме являются клеточные мембраны и митохондрии. Витамин Е выполняет важнейшие процессы в организме: преобразовываясь в организме, он переносит электроны и участвует в окислительно-восстановительных процессах. В этом и заключается антиокислительное действие этого вещества. Витамин Е играет первостепенную роль в важнейшем биохимическом процессе организма – в фосфорелировании. Благодаря этому токоферол обеспечивает клеточное дыхание. Важными функциями токоферола является то, что он способствует укреплению соединительной ткани, особенно сердечной. При ревматизме наблюдается дистрофия соединительных тканей сердца, воспаление суставов, а витамин Е, способствует снятию этих негативных симптомов. Китайские исследования Wo D. в 2000 году также выявили значительное влияние токоферола на иммунитет – он увеличивает пролиферацию лимфоцитов, таким образом помогая организму справляться с возбудителями инфекций.
Витамин С действует по схожему механизму. У больных ревматизмом и ревматическим полиартритом обнаруживается так называемый окислительный стресс – превышенная концентрация свободных радикалов, сниженная концентрация аскорбатов в сыворотке крови. Витамин С участвует в окислительно-восстановительном процессе в клетках, наравне с витамином Е. Эти два вещества не являются антагонистами, а наоборот, работают в организме сообща, значительно усиливая антиоксидантный эффект.
Кроме того, витамин С – вещество, напрямую влияющее на синтез коллагена и протеогликанов. Эти основные структурные белки соединительной ткани суставов, а при ревматическом артрите, происходит их разрушение. Поэтому важно получать достаточное количество аскорбиновой кислоты с пищей, чтобы предотвратить дистрофические явления в соединительной ткани суставов.
Исследования Pasco J.A. в 2003 году выявило что совместный прием витамина Е и витамина С значительно снижает деструктивные процессы в соединительной ткани, в частности в суставах.
Витамин Е содержится в жире морской рыбы, также его много в орехах и облепихе. Витамин С содержится практически во всех овощах и фруктах. Повысить концентрацию витамина С за один прием можно употребляя свежевыжатые фруктовые и овощные соки.
Обязательным в диете больного ревматизмом и ревматическим артритом является присутствие качественных кисломолочных продуктов. Важным принципом борьбы с возбудителем инфекции является наличие здоровой нативной (собственной) микрофлоры в кишечнике. Молочнокислые бактерии, ацидофильная палочка, бифидобактерии – обеспечивают первичный иммунитет человека. Они не только способны справиться с патогенной микрофлорой, которая присутствует при воспалительных заболеваниях, но и способствовать выработке собственных иммуноглобулинов – иммунных клеток, которые ведут борьбу с возбудителями ревматизма – стрептококком. Кроме того, эти бактерии продуцируют витамины группы В, витамин К, некоторые ферменты, которые способствуют расщеплению и выведению токсинов.
Нормальная микрофлора – стимулятор иммунной системы. В крови у больных ревматическими заболеваниями наблюдается снижения иммуноглобулинов классов А и G, а, именно их, как известно, и продуцируют кишечные бактерии. Кроме того, атрофия кишечных ворсинок (которая может происходить при длительном приеме антибиотиков) ведет к понижению иммунных клеток и снижению гуморального иммунитета (согласно Марьяновскому А.А).
Натуральные кисломолочные продукты, имеющие короткий срок хранения: творог, айран, бифидо-кефир, простокваша – отличный источник пробиотиков (микроорганизмов, способствующих повышению иммунитета и защищающих от патогенной микрофлоры). Но важно помнить, чем дольше срок хранения продукта, тем меньше микроорганизмов в нем содержится. Поэтому нужно выбирать кисломолочные продукты, у которых срок хранения – не более 7-10 дней. Прекрасный вариант – заквашивать молоко самостоятельно. Можно в качестве закваски использовать «Лактобактерин» и «Бифидумбактерин» – препараты, которые можно купить в любой аптеке.
Продукты богатые клетчаткой
Клетчатка – сложные углеводы, которые способны абсорбировать некоторые токсичные продукты метаболизма и выводить их с каловыми массами. Кроме того, клетчатка – тот субстрат, на котором развивается полезная микрофлора кишечника.
Клетчатка бывает растворимой и нерастворимой. Растворимая клетчатка – это сложные углеводы, которые в большом количестве содержатся во всех фруктах, овощах бобовых. Превращаясь в слизевой комок в кишечнике, они ускоряют метаболизм, способствуют детоксикации, уменьшают вредное влияние медикаментов на ЖКТ.
Нерастворимая клетчатка – содержится в необработанном цельном зерне, бобах, отрубях. Она неизменно проходит по ЖКТ, связывает многие вещества. Кроме того, клетчатка является благоприятной средой для роста собственной микрофлоры кишечника.
Согласно исследованиям Serres S. 2008 года, клетчатка заметно повышает метаболизм, защищает от ряда гастроэнтерологических проблем и дисбактериоза.
Так как прием антибиотиков при ревматизме может вызвать дисбактериоз – очень важно употреблять продукты, богатые клетчаткой, чтобы избежать этого неприятного явления.
Кроме того, некоторые сложные углеводы (камеди, лигнины), содержащиеся в клетчатки оказывают детоксикологический и гепатопротекторный эффект – это очень важно при ревматизме. Эндотоксины, вырабатываемые стрептококками – во многом являются причиной системного заболевания. Поэтому при самом начале заболевания очень важно начать употреблять в основном растительные продукты, богатые клетчаткой и пить много воды.
Таким образом, подводя итоги, важно помнить, что в период обострения заболевания, необходимо полностью исключить мясные продукты, оставить морскую рыбу (не чаще 2 раз в неделю). А также важно употреблять большое количество фруктов, овощей, свежевыжатых соков, зелени и качественных кисломолочных продуктов. Необходимо пить достаточное количество чистой воды и щелочной минеральной воды (Боржоми, Нарзан).
Диета при ревматизме
Описание актуально на 21.02.2018
- Эффективность: лечебный эффект через 2-6 месяцев
- Сроки: 2-6 месяцев
- Стоимость продуктов: 1800-1900 руб. в неделю
Общие правила
Ревматизм (острая ревматическая лихорадка) относится к рецидивирующим заболеваниям инфекционно-аллергического характера с системным поражением соединительной ткани, преимущественно сердечно-сосудистой системы, суставов, внутренних органов и ЦНС. Соответственно, в зависимости от преимущественной локализации воспалительного процесса различают ревмокардит, ревмополиартрит, ревмохорею. Заболевание обусловлено инфицированием организма преимущественно β-гемолитическим стрептококком группы А, токсины которого оказывают прямое/опосредованное повреждающее воздействие на тропные к нему ткани с развитием иммунного воспаления. По характеру течения выделяют неактивную и активную фазу. По продолжительности выделяют острую, подострую, затяжную и непрерывно рецидивирующую форму ревматизма.
Для ревматоидного артрита свойственно острое начало, вовлечение в процесс крупных/средних суставов (чаще коленных, локтевых, голеностопных). Суставы горячие на ощупь, покрасневшие, опухшие, болезненные при надавливании/движении. Воспалительный процесс поражается сразу несколько суставов или переходит с сустава на сустав. Заболевание провоцируется, чаще всего, переохлаждением, перенесенной острой/обострением хронической инфекции. Признаки поражения сердца встречаются в 70-80% случаев. Больные при выраженных сердечных нарушениях жалуются на одышку, боли в области сердца, сердцебиение.
Диета при ревматизме является важнейшим компонентом комплексной терапии и направлена на купирование воспалительного процесса/болевого синдрома, нормализацию метаболических процессов и укрепление соединительнотканных структур. В основе правильно подобранного диетического питания должна учитываться степень активности заболевания (активная/неактивная фаза), клиническая симптоматика, характер обменных нарушений, состояние пациента, возраст больного, его вес и уровень физической активности, наличие осложнений (недостаточность кровообращения) и принимаемых лекарственных средств. Диетическое питание при ревматизме организовывают в рамках лечебного Стола №10 и варьирует в зависимости от периода болезни.
Диета 10А. Показания к назначению: активная фаза ревматизма (III степени), наличие нарушений кровообращения, I атака с явлениями кардита/полиартрита. Целевое назначение — купировать воспаление/тканевую аллергию, уменьшить экссудативные явления в соединительной ткани.
Основными требованиями к диетотерапии больных в остром периоде (активная фаза) являются:
- Адекватное обеспечение физиологических потребностей в пищевых нутриентах.
- Калорийность рациона на уровне 1700-2000 ккал.
- Включение в рацион питания продуктов, содержащих легкоусвояемый полноценный животный белок, в умеренно ограниченном количестве (65-70 г), однако, при приеме в этом периоде кортикостероидных гормонов, содержание белка должно оставаться на уровне физиологической нормы, что обусловлено катаболическим действием гормонов.
- Ограничение углеводов до 200-250 г (особенно легкоусвояемых до 30 г), жидкости (до 1 л с учетом первых блюд) и поваренной соли (3-5 г).
- Включение в рацион 60 г жиров, из которых 30 г приходится на растительные жиры.
- Исключение из рациона экстрактивных веществ, острых/соленых блюд, крепких напитков (чая/кофе).
- Дробное питание небольшими порциями 5-6 раз/сутки. Кулинарная обработка — мясо/рыба отвариваются, готовят без соли, овощи — хорошо разварены.
При дефиците в рационе витаминов (особенно в зимний и весенний период года) их назначают дополнительно в виде аптечных препаратов. Рацион должен включать мясо (курица, кролик), рыбу (палтус, судак, хек), морепродукты (мидии, креветки, кальмары), молочные/кисломолочные продукты (творог, кефир), яйца, овощи/фрукты, особенно полезны цитрусовые, огородная зелень (петрушка, сельдерей). Супы готовятся на овощном бульоне, без зажарки. В качестве гарнира — различные каши, отварной/печеный картофель. При остром ревматизме рекомендуют практиковать разгрузочные дни (1 раз в неделю) с повышенным содержанием калия/кальция и ограничением натрия: кефирная, яблочная, салатная, картофельная, на сухофруктах, творожно-молочная диета.
При переходе процесса в подострую фазу ревматизма или при слабовыраженных воспалительных явлениях, (удовлетворительном состоянии пациента, отсутствии высокой температуры) в рационе увеличивают содержание белка до 90 г, в основном за счет молочных продуктов, при нормальном содержании жиров (80-90 г), и ограничении углеводов до 300 г (40 г сахара), свободной жидкости —1-1,2 л/сутки, поваренной соли (4-6 г). Увеличение белков/витаминов способствует повышению иммунитета и восстановлению пораженных тканей. Длительность диеты зависит от продолжительности течения острой фазы заболевания, которая при активной противоревматической медикаментозной/гормональной терапии длится 6-10 суток.
Хроническая фаза заболевания (вялотекущая форма ревматизма с малой активностью/без нарушения кровообращения) позволяет питаться на менее строгой Диете 10Б. Ограничений в приеме жидкости нет, разрешено потреблять в небольших количествах соль, масло, чай/кофе.
Энергетическая ценность рациона питания должна быть снижена в среднем на 500 ккал/сутки за счет жиров и углеводов. При ревматоидном артрите полезно включать в рацион продукты, богатые ω-3-жирными кислотами — жирные сорта морской рыбы/рыбий жир. Требование к повышенной витаминизации рациона питания сохраняется. Для этого в рацион включают пшеничные отруби, нерафинированные растительные масла, шиповник, гречневую крупу, сладкий перец, лимоны, черную смородину, мандарины, крыжовник, апельсины, яблоки, зеленый чай.
При вялотекущих формах заболевания, особенно пациентам, имеющим избыточный вес, рекомендуется проводить 1-2 раза в неделю на фоне Диеты № 10Б так называемые «зигзаги» в питании в виде контрастных белковых дней (мясные/рыбные/творожные), чередуя их с рационом питания на основе сырых овощей/фруктов. Такое питание оказывает положительное воздействие на водно-солевой обмен/кислотно-щелочное равновесие и проницаемость сосудистой стенки. Также необходимо корректировать рацион питания с медикаментозно-гормональной терапией. В частности, при использовании в лечении глюкокортикоидов в рацион питания следует включать продукты, богатые калием и кальцием.
Разрешенные продукты
Диета при ревматизме предусматривает включение в рацион питания:
- Супов на овощном бульоне без зажарки с добавлением тщательно разваренных круп/овощей.
- Диетических сортов мяса, преимущественно домашней птицы (индейки/курицы), кролика в отварном виде/запеченные в духовке.
- Нежирной морской/речной рыбы, морепродуктов (мидии, кальмары, креветки), морской капусты.
- Каш (гречневая, овсяные хлопья, рис, пшеничная) как в качестве гарнира, так и самостоятельного блюда.
- Подсушенного (вчерашнего) белого хлеба, сухарей, сухого печенья.
- Несоленого сливочного масла/растительных масел холодного отжима (льняного, оливкового, подсолнечного).
- Куриных яиц в виде белкового парового омлета.
- Овощей/фруктов в сыром виде (винегрет/салаты), заправленных растительным маслом, в тушеном/отварном виде.
- В качестве десерта — зефир, джем, мармелад, пастила.
- Из напитков — некрепкий зеленый чай, свежеотжатые овощные/фруктовые соки, отвары отрубей/шиповника, компоты, морсы, цикорий, негазированные слабо минерализованные щелочные воды.
Статья написана по материалам сайтов: prokalorijnost.ru, edaplus.info, okeydoc.ru, spinet.ru, medside.ru.
»