Дисплазия тазобедренных суставов — оперативное вмешательство поможет ли?
Дисплазия – это врожденный дефект строения ТБС, для которого характерна неправильная ориентация суставных компонентов. Дисконгруэнтность головки бедренной кости и вертлужной впадины приводит к функциональной перегрузке определенных частей сустава. Постоянная механическая травматизация вызывает дегенеративные изменения в суставных хрящах, капсуле и субхондральных костных структурах. В результате у больного развивается ранний деформирующий остеоартроз.
Тяжелая степень дисплазии.
По разным литературным данным, врожденные дефекты строения ТБС приводят к развитию диспластического коксартроза в 40-87% случаев.
Обычно ДТС выявляют в период новорожденности или младенчества. Ребенку сразу же назначают консервативное лечение, которое нередко оказывает положительный эффект. Необходимость в хирургическом вмешательстве возникает при тяжелой дисплазии, которую не удается исправить другими путями. Оптимальным возрастом для проведения операции считается 2-3-й годы жизни.
Таблица 1. Цели хирургического лечения дисплазии
Если у вашего ребенка выявили дисплазию, без промедлений начинайте лечение. Чем быстрее вы отреагируете, тем больше шансов у вашего малыша. Если врачи рекомендуют хирургическое вмешательство, ни в коем случае не отказывайтесь. Помните: любое промедление может привести к нежелательным последствиям.
Содержание
- Открытое вправление ТБС
- Межвертельная корригирующая остеотомия бедренной кости
- Ацетабулопластика
- Тройная остеотомия таза
- Диффренциальный подход к лечению ДТС
- Врожденная дисплазия правого и левого тазобедренного сустава у ребенка
- Дисплазия тазобедренных суставов
- Что это такое
- Диагностика
- Профилактика
- Последствия
- Дисплазия тазобедренных суставов
- Врожденные патологии тазобедренного сустава
- Клинические признаки дисплазии тазобедренных суставов
- Лечение тазобедренной дисплазии
- Осложнения тазобедренной досплазии
- Прогноз при дисплазии тазобедренных суставов
- Хирургическое лечение дисплазии тазобедренного сустава — Ахтямов И.Ф.
Открытое вправление ТБС
Требуется при тяжелой дисплазии, сопровождающейся вывихом тазобедренного сустава. Зачастую открытое вправление сочетают с другими манипуляциями на ТБС. При недостаточной глубине вертлужной впадины врачи сначала корректируют ее размер и форму. Они могут удалить часть вертлужной губы или углубить впадину с помощью специальных фрез. В случае недостаточного центрирования головки выполняют деротационную остеотомию.
Показания к открытому вправлению:
- выявление вывиха в возрасте более 2 лет;
- невозможность выполнения закрытой репозиции;
- рецидив после закрытого вправления.
После открытой репозиции ребенку на 2-5 недель накладывают гипс. После его снятия малыш обязательно проходит реабилитацию. По окончании лечения тазобедренный сустав принимает нужное положение, а его функции восстанавливаются. При рецидиве вывиха ребенку требуется еще одна операция.
Межвертельная корригирующая остеотомия бедренной кости
На сегодня в литературе можно найти описание более чем 40 техник ОТ. Многие из этих методик применяют при разных вариантах недоразвития бедренной кости. Остеотомия позволяет одновременно исправить большое количество измененных или нарушенных параметров тазобедренного сустава.
Результаты удачно выполненной операции:
- нормализация биомеханических условий в ТБС;
- более равномерное распределение давления на разные структуры сустава;
- устранение факторов, травмирующих суставные хрящи;
- положительная динамика развития заболевания.
Межвертельные остеотомии редко используют в виде моновмешательства. Чаще всего их комбинируют с операциями на костях таза или выполняют в случае неэффективности тазовых ОТ.
Межвертельные остеотомии приводят к нарушению анатомии бедренной кости. Это может вызвать серьезные проблемы, если в будущем человеку потребуется эндопротезирование ТБС.
Ацетабулопластика
Суть операции заключается в изменении угла наклона крыши вертлужной впадины без полного пересечения тазового кольца. Врачам удается добиться этого путем остеотомии – рассечения верхней части подвздошной кости. После ее выполнения хирурги смещают крышу к низу и фиксируют ее в нужном положении. Эти манипуляции позволяют восстановить нормальное взаиморасположение структур ТБС, то есть вернуть конгруэнтность.
Показания к выполнению ацетабулопластики:
- покрытие головки бедренной кости — менее чем на 2/3;
- угол наклона крыши вертлужной впадины — более 40°;
- угол Виберга, характеризующий централизацию головки бедра — менее 20°.
Наглядная схема вмешательства.
Ацетабулопластику делают под наркозом. Во время операции врач рассекает мягкие ткани чтобы получить доступ к тазобедренному суставу. После выполнения всех манипуляций он послойно ушивает рану и накладывает гипс. Нижнюю конечность малыша фиксируют в положении отведения и умеренной внутренней ротации. Спустя 1,5-2 месяца гипс снимают, а результаты операции оценивают с помощью рентгенографии.
При выполнении ацетабулопластики хирурги могут использовать корригирующие имплантаты. Их устанавливают по краям вертлужной впадины с целью создания упора для головки бедренной кости. В ортопедии такие операции называют shelf-процедурами.
Тройная остеотомия таза
Существует несколько методик тройных ОТ. Каждая из них подразумевает пересечение всех составляющих тазового кольца (лобковой, подвздошной и седалищной костей). После этого вертлужную впадину устанавливают в нужном положении, а костные фрагменты фиксируют титановыми конструкциями. Винты удаляют спустя 1-1,5 года, то есть после того как кости прочно срастутся.
Недостатки тройных остеотомий:
- высокая травматичность;
- большая вероятность повреждения нервов и сосудов;
- повышение риска развития асептического некроза;
- возможность расхождения лобковой и седалищной костей;
- длительный восстановительный период;
- сужение тазового кольца у девочек, имеющее негативные последствия в будущем.
Чаще всего в ортопедии используют несколько техник тройной остеотомии. К ним относится ОТ по Tonnis, Steel, Chiari, ротационная ацетабулярная и ряд модификаций типа Bernese, Ganz, RAO. Все перечисленные методики обеспечивают хорошую мобилизацию вертлужной впадины и позволяют установить ее в наиболее выгодном положении.
Диффренциальный подход к лечению ДТС
Выбор метода хирургического лечения зависит от характера деформации сустава. К примеру, при ацетабулярном типе дисплазии больным корректируют форму и положение вертлужной впадины, при бедренном – изменяют пространственное расположение головки бедра. В случае комбинированной ДТС врачи выполняют операцию сразу на обеих структурах.
Таблица 2. Виды операций при разных дисплазий тазобедренного сустава
Врожденная дисплазия правого и левого тазобедренного сустава у ребенка
Здравствуйте, мамочки и папочки! Подскажите, может у кого-то есть опыт лечения такого заболевания у ребенка.
Начну по порядку. У ребенка (девочки) поставлен указанный диагноз (на основании рентгеновского снимка) только после 2-х лет. До этого времени рентген не делали, у хирурга и ортопеда не возникало подозрений по этому поводу. Я начала беспокоиться, что может что-то не так, только когда ребенок пошел после 10 месяцев. При ходьбе дочка ставила неправильно ножки и жутко косолапила. Тогда мы обратились к детскому ортопеду – Егорову. У нас в Бобруйске их всего два. Он посмотрел складки на ножках, как расходятся тазобедренные суставы, ступни, как ходит и поставил предварительный диагноз, что-то вроде вальгусной деформации стоп. Сказал, что нужно сделать косячки на обувь, проходить массаж т/б суставов и ступней и электрофорез.
Мы все это выполняли, но к двум годам ситуация почти не изменилась (может только немного визуально начала лучше ставить ножки). Тогда и направил нас ортопед на рентген. На снимке и выявилась врожденная дисплазия т/б суставов, больше левого. Ортопед назначил продолжение лечения в том же духе (1 раз в 3 месяца массаж т/б суставов, 1 раз в 6 месяцев электрофорез т/б суставов, косячки на обувь), но гарантия вылечиться здесь никакая не дается. Все индивидуально, кому-то помогает, кому то нет.
Так мы лечимся по сегодняшний день. В 2015 году (дочке уже исполнилось 5 лет) мы по направлению ортопеда поехали на консультацию в РНПЦ травматологии и ортопедии в г. Минск. Попали к профессору Урьеву Г. Ю. Он подтвердил этот диагноз, уточнив его – дефицит покрытия головки правого и левого бедра составляет . Сказал, что по рентгеновским снимкам, которые мы делали с 2-х лет, положительной динамики у нас нет, и при отсутствии этой динамики доразвития суставообразующих элементов т/б суставов нам показано оперативное лечение. Оно выполняется после достижения 6-ти лет ребенку, так как до этого времени еще есть шанс улучшения. На вопрос, а можно ли это вылечить другими методами, он сказал, что нет. Есть лишь рекомендации, которые мы выполняем (массаж, лечебная гимнастика, электрофорез), добавил езду на велосипеде, плавание в бассейне, но это может ничего не дать. При не лечении данной патологии, могут развиться различные заболевания суставов, например артрозы, даже в молодом возрасте (после 35 лет).
И вот нам в этом году осенью снова нужно ехать в Минск в указанный центр. Шансы на то, что будет улучшение, на мой взгляд, малы, так как с 2-х до 5-ти лет несмотря на все выполняемые рекомендации, оно не появилось.
Прочитав много информации в интернете, я поняла, что если бы мы сделали рентген в 3 месяца и узнали тогда об этом, то до 1 года это все исправляется в 95%. случаев при помощи различных ортопедических приспособлений. Но мы об этом не знали, и подозрений не было ни у кого. Но время назад не вернешь. Нужно действовать сейчас. Операция очень сложная штука, реабилитация длиться 1 год, есть ограничения в движении. Я вообще не представляю, как это может пережить ребенок.
Если бы мы не ходили или у нас болели ноги, т/б суставы, то, конечно оперировать нужно было бы. Но мы же ходим, и уже лучше, не взглядом ортопеда особенности походки ребенка уже не заметны. Жалоб на боль в ногах никогда не было. Поэтому я не могу взять и согласиться на такой шаг, как операция на т/б суставах у ребенка, при том, что она должна быть не одна (вначале на одном суставе, а потом на другом как минимум).
В интернете узнала, про клинику доктора Игнатьева, которая находиться в Киеве. Он исправляет такие и не только проблемы у детей и взрослых с суставами без оперативного вмешательства и даже без всяких приспособлений. Он мануальный терапевт и работает руками.
Дисплазия тазобедренных суставов
Аномалии развития костно-мышечных тканей способны спровоцировать различные болезни и существенно усложнить жизнь. Постоянные боли, деформация костей и мышц, неестественно измененная походка – вот далеко не полный перечень проблем, возникающих при несвоевременном лечении патологий. Одной из таких патологий является дисплазия тазобедренных суставов, довольно часто диагностируемая у маленьких детей.
Что это такое
Дисплазия тазобедренных суставов – это заболевание суставов, заключающееся в неправильном положении головки бедренной кости относительно вертлужной впадины. Аномалия чаще всего формируется внутриутробно и обнаруживается у младенца после рождения педиатром или самими родителями.
На одну тысячу родившихся детей приходится три случая с пороком развития суставов. Замечено, что у девочек данная патология встречается в 7 раз чаще, чем у мальчиков.
Недуг опасен тем, что все компоненты тазобедренного сустава развиваются неполноценно, и влечет за собой различные осложнения: головку бедренной кости может постичь вывих или подвывих. Если заболевание начать лечить в первые месяцы жизни малыша, то успех наступает в 97% случаев.
Дисплазия тазобедренных суставов у детей формируется из-за ряда провоцирующих факторов. В большинстве случаев дисплазия тазобедренных суставов образуется по причине отклонений в развитии сочленений, которое происходит внутриутробно.
Основные факторы образования патологии:
- генетическая предрасположенность;
- сбой в процессе внутриутробного формирования опорно-двигательного аппарата плода в первом триместре;
- размер плода слишком велик для небольшой матки, в связи с чем движения плода ограничены, происходит сдавливание сустава;
- инфекционные заболевания, перенесенные беременной женщиной;
- несбалансированное питание, отсутствие поступления необходимых витаминов и минералов в организм беременной женщины;
- тазовое положение плода;
- гипертонус матки;
- преждевременные роды;
- длительная родовая деятельность;
- возраст роженицы свыше 35 лет;
- новорожденный весит более 4 кг при родах;
- чрезмерно тугое пеленание.
Дисплазия суставов в большей степени распространена среди новорожденных, нежели среди взрослых. Проявления дисплазии тазобедренных суставов у детей заметны еще в грудном возрасте.
Признаками заболевания у новорожденных будут являться следующие ситуации:
- ножки с затруднением отводятся в сторону, когда это пытается сделать взрослый;
- кожные складки на бедрах и ягодицах расположены асимметрично;
- одна конечность слегка короче другой (при одностороннем поражении сустава);
- при разведении ножек, согнутых в коленях, в стороны раздается специфический щелчок — это означает, что головка бедренной кости возвратилась на место;
- у девочек наблюдается косое расположение половой щели.
Также как признак дисплазии тазобедренных суставов можно выделить ситуацию, когда согнутые в коленях ножки находятся на разных уровнях.
У детей после года формируется навык самостоятельно сидеть, ползать и ходить. При наличии патологии с поражением одной стороны ребенок будет прихрамывать. Если затронуты обе стороны, то малыш будет передвигаться походкой утенка, а также отставать в росте. К тому же на здоровой ножке в отличие от поврежденной мышцы будут развиты сильнее. Таким способом детский организм компенсирует повышенную нагрузку на здоровую конечность.
При обнаружении указанных симптомов необходимо показать ребенка врачу-ортопеду для подтверждения или исключения диагноза.
- Ацетабулярная. В этом случае нарушено строение основных структур тазобедренного сочленения. Вертлужная впадина имеет неестественно малую величину.
- Эпифизарная. Сильно ограничена подвижность суставов с присутствием болевых ощущений. Если бедренная кость находится в нормальном положении, то угол между шейкой бедра и телом равен у новорожденных 60 градусам, а у взрослых – 40. В данном случае величина углов отклоняется от нормы.
- Ротационная. Характеризуется деформированным анатомическим положением костей. У малыша нарушается походка, появляется косолапость.
Дисплазия тазобедренных суставов у младенца по степени сложности подразделяется на несколько стадий:
- Первоначальная. Дегенеративные изменения в суставах уже есть, но визуально пока еще не заметны.
- Предвывих. Суставная капсула немного растянута, но смещение пока отсутствует.
- Подвывих. Бедренная головка не полностью смещена по отношению к плоской вертлужной впадине.
- Вывих. Бедренная головка смещается полностью. Бывают односторонние и двусторонние вывихи. Чаще встречаются односторонние.
Диагностика
Несмотря на перечень явных признаков, указывающих на то, что у малыша развивается дисплазия тазобедренных суставов, иногда требуется дополнительное обследование для установления диагноза.
Диагностика дисплазии области тазобедренного сустава у детей включает в себя несколько исследовательских методов:
- Ультразвуковое исследование. Это самый распространенный и безопасный способ точно выявить все анатомические нарушения. Обследование информативно при применении даже у младенцев.
- Рентгенологическое исследование. Метод не применяют в отношении грудных детей, поскольку может вызвать негативные последствия. К тому же у младенцев рентген не позволяет увидеть головку бедренной кости.
- Компьютерная и магнитно-резонансная томография. К данным методам исследования прибегают в исключительных случаях, например, для обследования перед оперативным вмешательством. У детей проведение КТ и МРТ обычно требует проведения наркоза.
- Артроскопия. Высокоточное исследование суставной полости специальным прибором – артроскопом. У детей не применяется ввиду болезненности процедуры и вероятности занесения инфекции.
Лечение у детей дисплазии тазобедренных суставов необходимо начинать как можно раньше, сразу после обнаружения дефекта, поскольку несвоевременное решение проблемы способствует развитию патологии.
План лечения для ребенка определяет врач-ортопед, основываясь на степени сложности и виде заболевания. Обычно терапия при дисплазии тазобедренных суставов у новорожденных носит комплексный и длительный характер и включает в себя массажи, лечебные гимнастические упражнения, применение ортопедических приспособлений.
Методы лечения у детей:
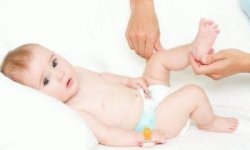
- Применение широкого пеленания. Ножки малыша разведены в стороны, а не плотно прижаты друг к другу. Для этого на область промежности кладут сложенную в несколько раз пеленку.
- Использование ортопедических фиксаторов. Например, стремена Павлика – это вид грудного бандажа, позволяющего зафиксировать ноги малыша согнутыми в коленях. Длительность ношения такого ортеза – 1 месяц. Также используются специальные шины для ходьбы, чтобы оставить ножки разведенными. Назначать лечение при помощи бандажа должен врач, поскольку для этого метода имеется ряд противопоказаний.
- Массаж. Массаж при дисплазии тазобедренного сустава позволяет усилить кровоснабжение, способствует укреплению тазобедренной мышечной ткани. Массирование выполняется на ежедневной основе с использованием очень мягких и плавных движений.
- Физиотерапевтические процедуры. Воздействие физиолечения на пораженную область нормализует кровообращение, избавляет от спазмов мышц и болевых ощущений. Детям обычно назначают лечение ультрафиолетом, тепловыми ваннами, парафиновыми компрессами, электрофорезом с фосфором и кальцием.
- Лечебная физкультура. Упражнения дают эффект, если болезнь находится в начальной стадии. Проводить гимнастические упражнения может медицинский работник в детской поликлинике или родители самостоятельно. Количество и периодичность процедур определяются лечащим врачом.
- При отсутствии результатов от лечения консервативными методиками предлагается вариант закрытого вправления вывиха. Эта процедура показана детям в возрасте до двух лет. После трех лет прием будет осуществить сложно, поэтому применяют метод вытяжения скелета. После манипуляции на ножки ребенка надеваются жесткие гипсовые фиксаторы, носить которые нужно до полугода.
- Хирургическая операция. В сложных случаях, когда все рассмотренные способы терапии не принесли выздоровления, применяется оперативное вмешательство. Суть заключается в том, чтобы правильно расставить все компоненты в тазобедренной области.
У взрослых заболевание лечится с использованием медикаментов для снятия болевого синдрома и воспаления. Для взрослых пациентов также разработан комплекс лечебной гимнастики, направленной на улучшение двигательной активности. Выполнять упражнения нужно ежедневно по 2 раза, чередуя с массажными движениями.
- Лечь на спину и подогнуть колени. Выполняя движения ногами, изобразить велосипедную езду. Повторить 10 раз.
- Положение тела прежнее. Нужно пытаться соединить стопы друг с другом насколько возможно близко.
- Поочередно сгибать и разгибать ноги из позиции лежа.
Профилактика
- отказаться от тугого пеленания ребенка;
- правильно держать малыша на руках — нужно следить за тем, чтобы ножки не были сильно прижаты к телу;
- использовать удобную позу для ребенка во время грудного кормления;
- если малыш перемещается в автомобиле, нужно позаботиться о наличии специального детского кресла;
- обязательно посещать детского врача-ортопеда для профилактического осмотра.
Последствия
Не обнаруженные вовремя вывихи влекут за собой существенные деформации в структуре тазобедренных костей и приносят огромный дискомфорт больному.
Последствия невылеченной дисплазии тазобедренных суставов у детей:
- Нарушается походка в случае одностороннего вывиха. Малыш хромает и почти совсем не может наступить на пораженную конечность.
- Ограничивается двигательная возможность сустава.
- Перекашивается таз.
- Возникают боли в области колен и бедер, боль усиливается при ходьбе.
- При двустороннем вывихе у ребенка наступает ухудшение в работе внутренних органов, одна конечность становится короче другой, появляется утиная походка, отставание в росте.
Наличие такого диагноза может быть основанием для установления инвалидности ребенку. Врачебная комиссия после изучения истории болезни выносит решение о присвоении 3 или 2 группы инвалидности.
Во взрослом возрасте негативными последствиями являются артроз тазобедренного сустава, коксартроз. Характеризуются заболевания болевыми ощущениями в области спины и ногах, мышечной атрофией, ухудшением физических возможностей.
Важно помнить, что данный диагноз — не приговор. При своевременном выявлении заболевания и соблюдении всех рекомендаций по лечению у ребенка есть все шансы на благоприятный исход.
Дисплазия тазобедренных суставов
Рис. 1. Схема строения нормального тазобедренного сустава у новорожденного
1 – головка бедренной кости
2 – лимбус
3 – капсула тазобедренного сустава
4 – ядро окостенения головки бедренной кости
5 – подвздошная кость
6 – Y-образный хрящ
Дисплазия – это нарушение образования органа или ткани. В нашей статье речь пойдет о дисплазиях опорно-двигательного аппарата, в частности – о дисплазии тазобедренного сустава, которая наиболее часто встречается у новорожденных.Закладка опорно-двигательной системы происходит на 4-5 неделе внутриутробного развития, окончательное ее формирование – после того, как ребенок начнет ходить. На любом этапе развития опорно-двигательного аппарата возможны нарушения. Наиболее частой их причиной являются генетические дефекты. Не случайно, если у матери или у ближайших родственников ребенка в младенчестве и детстве были ортопедические проблемы, то велика вероятность наследования таких отклонений.Под диспластическим синдромом в ортопедии понимают нарушение развития соединительной ткани, которое может проявляться в виде гипермобильности (повышенной подвижности) суставов в сочетании со слабостью соединительной ткани. Нужно понимать, что дисплазия – это не диагноз, а состояние, проявления которого встречаются при различных заболеваниях.Одним из клинических проявлений дисплазии является вывих головки бедренной кости. Термин «дисплазия тазобедренного сустава» имеет, кроме общего, еще и частный смысл, являясь синонимом предвывиха бедра. Чтобы избежать путаницы, приведем классификацию дисплазий тазобедренного сустава. Различают три формы нарушений взаимоотношений суставных отделов тазобедренных суставов:предвывих (рис. 3);подвывих (рис. 2);вывих бедра (рис. 3).
Рис. 2. Схема строения тазобедренного сустава при подвывихе бедра. Головка бедренной кости стойко смещается латерально (вбок) и кверху, но без выхода за пределы лимбуса. При этом лимбус оттесняется наружу прижатой головкой.
Особую группу составляют диспластические, незрелые тазобедренные суставы (часто без смещения головок бедренных костей и, соответственно, не требующие специального лечения). Вывих головки бедра – это недоразвитие элементов, образующих сустав. Этот дефект развития может сформироваться вследствие первичного порока закладки соединительной ткани. В наибольшей степени здесь играют роль наследственные причины, в меньшей степени – воздействие вредных факторов окружающей среды и гормональные нарушения у женщины во время беременности. Эта патология новорожденных наиболее часто встречается у девочек (в пять раз чаще, чем у мальчиков) и у малышей, рожденных в тазовом предлежании. Нередко вывих бедра наблюдается у маловесных (меньше 2500 г) новорожденных. При тазовом предлежании у плода снижается объем движений в суставах, особенно в тазобедренном, а залогом нормального развития сустава является адекватный объем движений в нем. Небольшая масса плода обычно сочетается с малым количеством мышечной ткани, что увеличивает вероятность неправильного развития сустава. Кроме того, фактором риска развития вывиха бедра являются гинекологические заболевания матери (в данном случае наличие миомы матки, спаечный процесс в матке и др. процессы, которые могут затруднять внутриутробные движения ребенка).Нужно ли говорить, что при несвоевременной диагностике и не вовремя начатом лечении вывиха головки бедра вместо здорового активного малыша можно получить инвалида, с трудом передвигающегося на ногах! При дисплазии тазобедренного сустава счет идет на недели или даже дни. Вот почему тщательный осмотр новорожденного на предмет врожденной патологии тазобедренного сустава проводится еще в роддоме. При наличии даже подозрения на патологию тазобедренного сустава ребенок сразу после выписки из родильного дома направляется к ортопеду. Второй раз участковый детский ортопед должен посмотреть ребенка в 1 месяц, третий раз – в 3 месяца, четвертый – в 6 месяцев и пятый раз – в 1 год или когда ребенок начинает ходить. Некоторые признаки вывиха бедра может заметить и внимательная мама (при одностороннем вывихе), обратив внимание на следующие симптомы:одна ножка ребенка короче другой; дополнительная складка на бедре;асимметрия ягодичных складок и ягодиц;асимметрия при отведении ножек.
Рис. 3. Схема строения тазобедренного сустава при вывихе бедра.
Предвывих отмечается у новорожденных детей с перерастянутой капсулой сустава. У них отмечается симптом соскальзывания – головка бедренной кости легко вывихивается, но потом вправляется.
Вывих образуется двумя путями: (1) капсула тазобедренного сустава остается растянутой и сохраняется симптом соскальзывания (головка бедренной кости может быть в состоянии вправления и соскальзывания); (2) головка бедренной кости выскальзывает из вертлужной впадины, полностью теряя с ней контакт. Лимбус резко деформируется или заворачивается в полость сустава, увлекая часть суставной капсулы.
При двустороннем вывихе бедра возможна асимметрия ягодичных складок и ограничение отведения бедер. Кроме того, при сгибании ножек в коленных и тазобедренных суставах может быть слышен посторонний звук (щелчок), которого в норме быть не должно. При сведении ножек может быть видна промежность. Эти грозные признаки врожденного вывиха бедра должны привести маму с малышом к ортопеду.
Ортопед проводит клинический осмотр и при необходимости направляет ребенка на ультразвуковое исследование (УЗИ) тазобедренных суставов. Это безвредный метод обследования, однако он не всегда позволяет достоверно оценить состояние сустава, потому что не дает полного представления о взаиморасположении его элементов. А именно взаиморасположение элементов позволяет определить, есть ли патологические изменения в суставе. В большей степени УЗИ подходит для скрининга, то есть обследования всех новорожденных еще в роддомах на предмет патологии тазобедренных суставов. К сожалению, в нашей стране это еще не стало широко практиковаться. Кроме того, УЗИ может быть полезно в качестве контроля за эффективностью лечения.
При наличии дисплазии или подозрении на нее врач может назначить рентгеновское исследование тазобедренных суставов. Рентгенография позволяет объективно оценить состояние суставов.
Если же у вашего малыша все в порядке или дисплазия тазобедренного сустава была заподозрена, но не подтвердилась, то для профилактики вывиха бедра показано широкое пеленание (между ног ребенка укладывают свернутую пеленку или небольшую подушечку, что обеспечивает разведение ног в тазобедренных суставах и правильное положение головки бедра в вертлужной впадине) или отсутствие пеленания вообще. Врожденный вывих бедра редко встречается в странах, где не принято тугое пеленание детей (Африка, Корея, Вьетнам). Для правильного развития суставов необходим адекватный объем движений в них, а в покое – так называемое физиологическое (или естественное, предусмотренное природой) их положение. Все мамы обращают внимание на то, что ножки новорожденного в естественном положении согнуты в коленях и разведены. Стоит ли быть мудрее природы, пытаясь выпрямить и туго стянуть ноги малыша пеленкой? Если ортопед подтверждает диагноз вывиха (а также подвывиха или предвывиха) бедра, то лечение начинают немедленно. Необходимо помнить, что лечение врожденного вывиха бедра длительное и комплексное. В ходе такой терапии применяют широкое пеленание, специальные отводящие шины, которые бывают съемными и несъемными, гипсовые повязки. Цель использования этих приспособлений – создание наиболее благоприятных условий для развития всех элементов сустава (головки бедренной кости и вертлужной впадины). Длительность ношения шины определяется в каждом случае индивидуально и может колебаться от нескольких месяцев до одного года. Самое главное – не прерывать лечения. Иногда случается, что родители снимают шины, не проконсультировавшись с ортопедом. Они не понимают серьезности ситуации, ведь в лечении врожденного вывиха бедра дорога каждая неделя.Для лечения также широко используются физиотерапия, массаж, лечебная физкультура. Но родителям важно помнить о том, что массаж и лечебную физкультуру должен проводить только специалист. При консервативном (то есть безоперационном) лечении врожденного вывиха бедра ребенок долго не ходит. Понятно желание родителей увидеть свое чадо на ножках к исходу первого года жизни. Но без разрешения ортопеда ребенка ставить на ноги нельзя, ведь можно лишиться всех с таким трудом достигнутых успехов в лечении врожденного вывиха бедра.При неэффективности консервативного лечения проводится операция. Суть операции – вправление головки бедренной кости и восстановление анатомического соответствия элементов тазобедренного сустава. Объем операции определяется сугубо индивидуально (иногда в процессе лечения может потребоваться несколько операций). После операции проводится длительная фиксация, затем восстановительное лечение с использованием адекватной физической нагрузки на суставы, лечебной физкультуры, массажа и физиотерапии.Если врожденный вывих бедра не вылечен, то вследствие неправильной биомеханики (то есть движений) в суставе развивается диспластический коксартроз – тяжелое инвалидизирующее заболевание тазобедренных суставов, сопровождающееся болями, нарушением походки, снижением объема движений в суставе. Лечение такого состояния может быть только оперативным. Чем позже проводится операция, тем меньше вероятность полного выздоровления. Дисплазия тазобедренного сустава или врожденный вывих бедра – тяжелая патология, характеризующаяся недоразвитием всех элементов тазобедренного сустава (костей, связок, капсулы, сустава, мышц, сосудов, нервов) и нарушением пространственных соотношений головки бедренной кости и вертлужной впадины.
Врожденный вывих бедра — наиболее часто встречающееся детское заболевание, раннее выявление и лечение которого предотвращает инвалидность, поскольку коррекция и лечение наиболее эффективны в младенческом и младшем детском возрасте.
В 80% патология встречается у девочек, при этом риск дисплазии в 10 раз выше у тех детей, родители которых имели признаки врожденного вывиха бедра, а также детей, родившихся при тазовом предлежании плода, чаще при первых родах.
Врожденные патологии тазобедренного сустава
Тазобедренный сустав формируется за счет костно-хрящевой ткани, связочно-капсульного аппарата, а также мышц, окружающих сустав. Нарушение развития хотя бы одного из элементов является патологией.
Выделяют такие нарушения:
- уплощение и неправильная форма вертлужной впадины с изменениями хрящевых структур;
- замедленный процесс окостенения и малый размер головки бедра спереди;
- поворот проксимального отдела бедра (антеторсия);
- чрезмерная растяжимость капсульно-связочного аппарата сустава;
- изменение мышц, окружающих сустав.
Различают предвывих, подвывих и вывих бедра.
Характеризуется растянутой капсулой тазобедренного сустава и наличием вывиха, который легко вправляется во впадину (симптом скольжения). Может трансформироваться в подвывих и вывих.
Головка бедра смещается кверху и в сторону, но при этом не выходит за пределы хрящевой части вертлужной впадины. При этой патологии костная часть впадины умеренно уплощена и вытянута в длину.
Капсула сустава растянута, костная часть вертлужной впадины уплощена, головка бедра находится вне впадины, лимбус (хрящевая пластина) смещен внутрь сустава. (Практическое руководство по неонатологии. Под ред. Г.В. Яцык, 2008)
Клинические признаки дисплазии тазобедренных суставов
- Ограничение отведения нижних конечностей, согнутых под прямым углом в тазобедренных и коленных суставах.
- Ассиметричное расположение кожных складок бедер.
- Укорочение нижних конечностей.
- Избыточная ротация бедра.
- Симптом «соскальзывания» или «щелчка» в тазобедренном суставе.
- Наружно-ротационная установка нижней конечности.
Для подтверждения диагноза необходимо проведение ультразвуковой диагностики или рентгенографии.
Лечение тазобедренной дисплазии
Основные принципы лечения:
- раннее начало;
- применение специальных ортопедических средств;
- активная разработка сустава в пределах дозволенного диапазона.
Консервативное лечение
Для лечения дисплазии существует большое количество разных приспособлений: подушек, шин, стремян, аппаратов, штанишек. Основное действие всех средств направлено на удержание положения ножек ребенка в положении разведения.
Чаще всего ортопедами применяются стремена Павлика, подушка Фрейка, шина Виленского, шина Волкова.
Для профилактики и лечения легких форм дисплазий применяется широкое пеленание, которое рекомендуют применять до 3-4 месячного возраста.
Кроме того, эффективна лечебная гимнастика, включающая отводящие и круговые движения тазобедренных суставов, а также массаж поясничной области и ягодичных мышц.
Хирургическое лечение
Показаниями к хирургическому лечению являются диспластический, истинно врожденный или тератогенный вывих бедра, а также возраст ребенка. Хирургических методов большое количество, но условно их можно разделить на такие группы:
- открытое вправление вывиха;
- операции на проксимальном отделе бедренной кости (корригирующие варизирующие и деротационные остеотомии);
- операции на тазовом компоненте (остеотомия таза по Хиари);
- паллиативные операции (Шанца, Кенига).
Осложнения тазобедренной досплазии
Невылеченный вывих бедра и неправильная биомеханика опорно-двигательного аппарата в целом и тазобедренного сустава в частности способствуют развитию диспластического коксартроза и неоартроза – тяжелых инвалидизирующих заболеваний, которые лечатся только оперативным путем, и чем старше пациент, тем меньше шансов на полное восстановление.
Без лечения дисплазия тазобедренного сустава приводит к изменениям функций опоры конечностей и движения, изменению положения таза, искривлению позвоночника, развитию остеохондроза и коксартроза.
Прогноз при дисплазии тазобедренных суставов
При своевременной диагностике у детей раннего возраста и соответствующем лечении в большинстве случаев удается полностью восстановить функциональность сустава.
Хирургическое лечение дисплазии тазобедренного сустава — Ахтямов И.Ф.
Год выпуска: 2008
Автор: Ахтямов И.Ф., Соколовский О.А.
Жанр: Ортопедия, травматология, хирургия
Качество: Отсканированные страницы
Описание: В книге «Хирургическое лечение дисплазии тазобедренного сустава» авторы рассматривают комплексный подход к лечению как врожденной, так и приобретенной патологии тазобедренного сустава у детей старшего возраста и подростков, а также их последствий у взрослых. Патологическая связь между дисплазией и артрозом тазобедренного сустава заслуживает особого внимания — в этом ключ к профилактике дегенеративно-дистрофических изменений сустава, выбору объёма и характера его дальнейшего лечения.
Согласованная этапность и преемственность в лечении между детскими и взрослыми ортопедами позволяют, наряду с восстановлением опороспо-собности в суставе у ребенка, значительно продлить так называемый светлый промежуток до появления признаков декомпенсации диспластического коксартроза. В свою очередь, использование эффективных, хорошо зарекомендовавших себя в детской практике принципов хирургической коррекции элементов сустава у детей старшего возраста и подростков, позволило авторам значительно отсрочить этап использования артропластики — эндопроте-зирования тазобедренного сустава.
Надеюсь, что книга, которую Вы держите в руках, поможет сделать правильный выбор в тактике лечения и предопределит качество жизни наших пациентов.
Книга «Хирургическое лечение дисплазии тазобедренного сустава» рассчитана на ортопедов-травматологов и хирургов, занимающихся восстановительными вмешательствами на тазобедренном суставе.
Содержние книги
«Хирургическое лечение дисплазии тазобедренного сустава»
ДИАГНОСТИКА И ЛЕЧЕНИЕ ДИСПЛАЗИИ ТАЗОБЕДРЕННОГО СУСТАВА В ДЕТСКОМ ВОЗРАСТЕ
КЛИНИКО-ДИАГНОСТИЧЕСКИЕ АСПЕКТЫ ДИСПЛАСТИЧЕС-КОГО КОКСАРТРОЗА У ДЕТЕЙ И ПОДРОСТКОВ
- Диспластический коксартроз — современное состояние вопроса
- Клинико-функциональная характеристика пациентов подросткового возраста с последствиями дегенеративно-дистрофических поражений тазобедренного сустава
- Рентгенологические особенности диспластических тазобедренных суставов
- Изменение рентгенологических индексов при дисплазии тазового и бедренного компонентов сустава
- Рентгенологическая характеристика диспластического процесса на фоне перенесенного асептического некроза головки бедренной кости
- Классификация диспластического коксартроза
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ДИСПЛАЗИИ ТАЗОБЕДРЕННОГО СУСТАВА У ДЕТЕЙ И ПОДОСТКОВ
- Краткая информация об истории хирургии диспластического тазобедренного сустава в детском возрасте
- Костно-пластические навесы крыши вертлужной впадины
- Пластика свода — ацетабулопластика — периацетабулярная пластика
- Остеотомии таза
- Остеотомии бедренной кости
- Коррекция патологии тазобедренного сустава аппаратом Илизарова
- Реконструкция и реориентация диспластической вертлужной впадины
- Показания к коррекции вертлужной впадины и принципы оперативного вмешательства
- Особенности технологии тройной остеотомии таза
- Коррекция тазового компонента сустава с использованием аппаратов внешней фиксации
- Периацетабулярная остеотомия вертлужной впадины
- Техника проведения ацетабулопластики на аппарате внешней фиксации
- Методика формирования аутонавеса у подростков
- Хирургическая коррекция вальгусно-варусной и торсионной деформаций проксимального отдела бедра
- Показания к остеотомии бедренной кости
- Принципы вмешательства и требования к нему
- Новые технологии остеотомии проксимального отдела бедренной кости
- Задняя ротационная остеотомии бедра
- Костно-пластическая реконструкция проксимального отдела бедра
- Двойная удлиняющая остеотомия бедренной кости
- Деторсионная остеотомия с эпифизиодезом медиального отдела зоны роста головки бедра
- Реконструкция проксимального отдела бедренной кости с использованием аппаратов внешней фиксации
- Комбинированные вмешательства на костях таза и бедре
- Тройная остеотомия таза и остеотомия бедра
- Тройная остеотомия таза и двойная остеотомия бедра
- Транспозиция тазобедренного сустава
- Остеотомия таза и низведение большого вертела
- Профилактика наружноротационных контрактур при коррекции выраженных торсионных деформаций проксимального отдела бедренной кости
- Операции при вывихах бедра и асептическом некрозе головки бедренной кости
- Реконструкция тазобедренного сустава при низких вывихах бедренной кости
- Пластика мышц абдукторов при высоких вывихах бедра
- Использование аппарата внешней фиксации для лечения дегенеративно-дистрофического поражения головки бедренной кости
РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВ ПРИ ДИСП-ЛАСТИЧЕСКОМ СУСТАВЕ У ПОДРОСТКОВ
- Результаты тройной остеотомии таза
- Результаты тройной остеотомии таза и низведения большого вертела
- Результаты тройной остеотомии таза и деторсионно-варизирующей остеотомии бедра
- Результаты тройной остеотомии таза и двойной остеотомии бедра
- Результаты транспозиции тазобедренного сустава
- Результаты вмешательств при маргинальных и надацетабулярных вывихах бедра
- Результаты деторсионно-варизирующей остеотомии бедра
- Результаты деторсионно-варизирующей остеотомии бедра и остеотомии таза по Солтеру
- Результаты двойных остеотомии бедра
- Результаты задней ротационной остеотомии бедра
РЕЗУЛЬТАТЫ ИСПОЛЬЗОВАНИЯ АППАРАТОВ ВНЕШНЕЙ ФИКСАЦИИ ДЛЯ КОРРЕКЦИИ ДИСПЛАЗИИ ТАЗОБЕДРЕННОГО СУСТАВА У ДЕТЕЙ И ПОДРОСТКОВ
- Функциональные результаты лечения подвывиха бедренной кости
- Анализ изменений рентгенологических индексов после лечения подвывиха бедра у детей
- Результаты открытого вправления врожденного вывиха бедра
КЛИНИЧЕСКИЕ ИСХОДЫ
- Исходы оперативного лечения дисплозии тазобедренного сустава
- Ошибки на этапе планирования
- Интраоперационные ошибки и осложнения
- Осложнения раннего и позднего послеоперационного периода
- Ошибки и осложнения при лечении дисплазии тазобедренного сустава аппаратами внешней фиксации
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ДИСПЛАСТИЧЕСКОГО КОКСАР-ТРОЗА У ВЗРОСЛЫХ ПАЦИЕНТОВ
ОСОБЕННОСТИ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА ПРИ ДИСПЛАСТИЧЕСКОМ КОКСАРТРОЗЕ
- Современное состояние вопроса хирургического лечения диспластического коксартроза у взрослых пациентов
- Специфика установки тазового компонента эндопротеза при диспластическом коксартрозе
- Выбор места расположения чашки эндопротеза
- Пластика крыши вертлужной впадины
- Использование различных вариантов фиксации чашек
- Использование антипротрузионных систем и нестандартных видов фиксации чашек эндопротезов
- Особенности эндопротезирования бедренного сегмента при дисплазии
- Выбор конструкции для протезирования проксимального отдела бедренной кости
- Вправление головки эндопротеза при высоких вывихах бедра
- Предварительно низведение проксимального отдела бедренной кости
- Остеотомии и резекция бедренной кости
- Варианты пластики сухожильно-мышечного комплекса при лечении высокого вывиха бедра
- Эндопротезирование при двустороннем диспластическом коксартрозе
КЛИНИКО-ФУНКЦИОНАЛЬНОЕ И ПСИХОЭМОЦИОНАЛЬНОЕ СОСТОЯНИЕ БОЛЬНЫХ С ДИСПЛАСТИЧЕСКИМ КОКСАРТРОЗОМ
- Общая характеристика клинических наблюдений
- Клинические методы обследования пациентов с диспластическим коксартрозом
- Методика и дооперационная оценка клинико-функциональных нарушений у пациентов с патологией тазобедренного сустава по шкале Харриса
- Методика оценки и характеристика качества жизни взрослых пациентов с дисплазией тазобедренного сустава
- Сравнительный анализ качества жизни пациентов с патологией тазобедренного сустава и здоровой группы респондентов
- Качество жизни больных с диспластическим коксартрозом в зависимости от возраста, пола и сопутствующей патологии
- Взаимосвязь интегрального показателя качества жизни пациентов с патологией тазобедренного сустава с показателем шкалы Харриса
- Дополнительные методы обследования пациентов с диспластическим коксартрозом
- Методы лучевой диагностики в обследовании тазобедренного сустава
- Электрофизиологические методы исследования
- Морфологические методы исследования
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА НА ТАЗОБЕДРЕННОМ СУСТАВЕ ПРИ ДИСПЛАСТИЧЕСКОМ КОКСАРТРОЗЕ
- Тактика хирургического лечения диспластического коксартроза
- Предоперационное планирование и подготовка больных
- Варианты хирургического лечения диспластического коксартроза
- Реконструктивные вмешательства при дисплазии у взрослых пациентов
- Этапное хирургическое лечение диспластического коксартроза
- Стандартное тотальное эндопротезирование тазобедренного сустава
- Варианты тотального эндопротезирования тазобедренного сустава с пластикой крыши вертлужной впадины
- Эндопротезирование при одностороннем высоком вывихе бедра
- Эндопротезирование при двустороннем высоком расположении неоартроза (высоких вывихах бедра)
- Реабилитация пациентов после эндопротезирования тазобедренного сустава
- Ранний период реабилитации
- Поздний период реабилитации
- Отдаленный период реабилитации
РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДИСПЛАСТИЧЕСКОГО КОСАРТРОЗА У ВЗРОСЛЫХ ПАЦИЕНТОВ
- Результаты эндопротезирования тазобедренного сустава без пластики крыши вертлужной впадины
- Результаты эндопротезирования тазобедренного сустава с пластикой крыши вертлужной впадины
- Оценка эффективности нестандартных вариантов эндопротезирования тазобедренного сустава при диспластическом коксартрозе
- Результаты двухэтапного оперативного лечения диспластического коксартроза
- Результаты применения эндопротезирования тазобедренного сустава при третьем типе коксартроза с наличием симметричных высоких неоартрозов
- Результаты эндопротезирования тазобедренного сустава при одностороннем высоком вывихе бедра на фоне диспластического коксартроза
Статья написана по материалам сайтов: msk-artusmed.ru, www.stranamam.ru, otravmah.com, www.baby.ru, www.booksmed.com.
»