Постменопаузальный остеопороз: симптомы и лечение
Содержание
- Симптомы постменопаузального остеопороза
- Диагностика
- Лечение постменопаузального остеопороза
- Осложнения и последствия
- Профилактика постменопаузального остеопороза
- Постменопаузальный остеопороз
- Постменопаузальный остеопороз
- Причины постменопаузального остеопороза
- Симптомы постменопаузального остеопороза
- Осложнения
- Диагностика
- Лечение постменопаузального остеопороза
- Прогноз и профилактика
- Постменопаузальный остеопороз: симптомы и лечение
- Постменопаузальный остеопороз
- Остеопороз при климаксе: в чем проявляется болезнь?
- Причины постменопаузального остеопороза
- Симптомы остеопороза при климаксе
- Виды остеопороза
- Лечение постменопаузального остеопороза
- Профилактика остепороза при менопаузе
- Можно ли полностью вылечить остеопороз?
- Постменопаузальный остеопороз
- Причины остеопороза у женщин
- Как лечить остеопороз у женщин
- Профилактика остеопороза у женщин
Симптомы постменопаузального остеопороза
Врач гинеколог поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (наличие болей в позвоночнике и костях, « случайные» переломы, длительный прием каких-либо лекарственных препаратов, особенности питания и др.).
- Анализ наследственного анамнеза (страдали ли родственники подобными заболеваниями, частыми переломами и др.).
- Анализ гинекологического анамнеза (перенесенные гинекологические заболевания, операции, количество беременностей, абортов и т. д.).
- Анализ менструальной функции (в каком возрасте начались первые менструации (ежемесячные маточные кровотечения, связанные с физиологическим отторжением эндометрия — внутреннего слоя слизистой оболочки матки), какова длительность и регулярность цикла, как давно прекратились менструации и т. д.).
- Двухэнергетическая рентгеновская абсорбциометрия (ДРА) — рентгеновский метод исследования плотности различных частей скелета (чаще всего позвоночника, костей предплечья и бедренной кости), имеющий высокую точность и позволяющий диагностировать остеопороз на ранних стадиях (при еще незначительной потере костной массы).
- Биохимический анализ крови (определение в крови концентрации кальция, фосфора, натрия, калия, хлора, белка, креатинина, мочевины, щелочной фосфотазы и др.).
- Анализ суточной мочи на концентрацию кальция.
- Определение биохимических показателей (маркеров) костного поражения. Анализ, с одной стороны, показывает количество продуктов распада кости, а с другой — аминокислот и ферментов, участвующих при ее построении. В зависимости от соотношения этих маркеров можно сделать вывод о преобладании процессов распада (резорбции) кости над ее восстановлением при остеопорозе.
Лечение постменопаузального остеопороза
- Диета, обогащенная молочными продуктами, морепродуктами, бобовыми.
- Лечебная физкультура.
- Ношение корсетов или специальных фиксаторов, снижающих риск переломов.
- Прием препаратов кальция и витамина D.
- Заместительная гормональная терапия аналогами половых гормонов (эстрогены, а также их комбинации с другими гормонами).
- Прием препаратов, замедляющих разрушение костей (бисфосфонаты, кальцитонины и др.).
- Прием препаратов, усиливающих костеобразование (фториды, анаболические стероиды, аналоги гормонов паращитовидной железы, андрогены и др.).
Осложнения и последствия
- Постоянные боли в костях.
- Переломы костей при подъеме тяжестей, легких падениях, ушибах, неловком движении, то есть при минимальной травме или вовсе без видимой причины.
- Искривление позвоночника.
- Уменьшение роста – « стаптывание», иногда до 4-х см в год.
- Снижение уровня качества жизни.
Профилактика постменопаузального остеопороза
- Рациональное питание, обогащение диеты продуктами, содержащими кальций (молочные продукты, рыбные консервы, орехи, морепродукты, овощи, листовая зелень).
- Подвижный образ жизни, физическая культура, регулярные упражнения в соответствии с возрастными нормами.
- Дополнительный прием препаратов кальция и витамина D в особые периоды жизни (в детском возрасте, в период беременности и кормления грудью, в период постменопаузы (отсутствие менструаций (ежемесячных маточных кровотечений, связанных с физиологическим отторжением эндометрия — внутреннего слоя слизистой оболочки матки) на фоне возрастного угасания функции яичников)).
- Отказ от вредных привычек (курения, алкоголя).
- Умеренное употребление кофеина (кофе, чай, шоколад, кола, энергетические напитки).
- Дозированное пребывание на солнце.
- Своевременное и полное лечение гинекологических заболеваний, а также состояний, связанных с дефицитом или нарушением баланса гормонов в организме.
- Регулярное посещение гинеколога (2 раза в год).
1. Гинекология: Национальное руководство / Под ред. В. И. Кулакова, Г. М. Савельевой, И. Б. Манухина. — « ГОЭТАР-Медиа», 2009 год.
2. Гинекология. Учебник для вузов / Под ред. акад. РАМН, проф. Г. М, Савельевой, проф. В. Г. Бреусенко. — « ГОЭТАР-Медиа», 2007 год.
3. Практическая гинекология: Руководство для врачей / В.К. Лихачев. — ООО « Медицинское информационное агентство», 2007.
4. Гинекология. Учебник для студентов медицинских вузов / В. И. Кулаков, В. Н. Серов, А. С. Гаспаров. — « ООО Медицинское информационное агенство», 2005 год.
5. Новая концепция в лечении постменопаузального остеопороза (обзор литературы) / С. В. Юренева. — журнал « Лечащий врач», №05, 2010 год.
6. Постменопаузальный остеопороз / Н. В. Торопцова, О. А. Никитинская. — журнал « Лечащий врач», №03, 2009 год.
7. Постменопаузальный остеопороз. Лечение и профилактика постменопаузального остеопороза /С. В. Юренева. — Consilium Medicum Том 06/N 9, 2004 год.
Что делать при постменопаузальном остеопорозе?
- Выбрать подходящего врача гинеколог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Постменопаузальный остеопороз
Постменопаузальный остеопороз — патологическая деструкция костной ткани, вызванная системными обменными нарушениями вследствие гипоэстрогении. В половине случаев протекает скрыто и диагностируется после возникновения перелома. Может проявляться болями в крестце, пояснице, межлопаточной области, костях таза, предплечья и голени, искривлением позвоночника, уменьшением роста. Диагностируется при помощи денситометрии, определения уровня кальция, фосфора, маркеров костной резорбции, кальцитонина, паратгормона. Для лечения используют гормональные средства, ингибиторы остеорезорбции, стимуляторы остеосинтеза, препараты кальция и витамина D.
Постменопаузальный остеопороз
Первичный постменопаузальный остеопороз — наиболее распространенный вариант остеопоретической болезни, составляющий более 85% в структуре этого метаболического заболевания костно-мышечной системы. По данным ВОЗ, денситометрически подтвержденное снижение минеральной плотности костей и нарушение их микроархитектоники наблюдается у 30-33% женщин старше 50 лет. В России частота типичных для остеопороза переломов предплечья составляет более 560 случаев на 100 тысяч пациенток постменопаузального возраста, остеопоретических переломов бедра — свыше 120 на 100 тыс. Социальная значимость патологии определяется ее влиянием на инвалидизацию и смертность пожилых женщин.
Причины постменопаузального остеопороза
Уменьшение костной массы и нарушение микроархитектоники костей во время постменопаузы связано с инволютивными процессами, происходящими в женском организме, и возрастным изменением стиля жизни. Специалисты в сфере гинекологии подробно изучили причины расстройства и предрасполагающие факторы. К возникновению остеопороза у пожилых женщин приводят:
- Снижение уровня эстрогенов. Женские половые гормоны участвуют в метаболизме кальция — важного структурного компонента костей, обеспечивающего их прочность, обновление и восстановление костной ткани. Гипоэстрогения развивается при недостаточности или угасании функции яичников, медикаментозном подавлении секреции эстрогенов, хирургическом удалении органа у пациенток с опухолями, эндометриозом, внематочной беременностью.
- Нерациональное питание. Дефицит кальция возникает при ограниченном потреблении молокопродуктов, рыбы, диетических сортов мяса, бобовых, зелени, овощей, фруктов на фоне избытка легкоусвояемых углеводов, жиров, кофе, крепкого чая. Подобный рацион отличается низким содержанием кальция, веществ, которые способствуют усвоению минерала организмом, и повышенной концентрацией ингибиторов его всасывания в кишечнике.
- Низкая двигательная активность. С возрастом подвижность женщины уменьшается. Ситуация усугубляется снижением времени естественной инсоляции, наличием избыточного веса, заболеваний и патологических состояний, ограничивающих способность к самостоятельному передвижению, — длительным постельным режимом при лечении хронической соматической патологии, последствиями перенесенных нарушений мозгового кровообращения и инфарктов.
Факторами риска возникновения остеопороза в постменопаузальный период являются возраст, превышающий 65 лет, принадлежность к европеоидной расе, ранний климакс, дефицит массы тела, наличие в анамнезе дисгормональных расстройств, курение, злоупотребление спиртным. Не исключено влияние наследственности – заболевание чаще выявляют у женщин, близкие родственники которых страдали остеопорозом или имели частые переломы. Вероятность поражения костной системы также повышается при более чем трехмесячном приеме глюкокортикоидных препаратов, оказывающих влияние на кальциевый обмен.
При постменопаузальном остеопорозе нарушается баланс между остеосинтезом и остеорезорбцией — основными механизмами ремоделирования костной ткани. На фоне дефицита эстрогенов снижается секреция кальцитонина — гормона щитовидной железы, являющегося функциональным антагонистом паратгормона, повышается чувствительность костной ткани к резорбтивному действию гормона паращитовидной железы. Основной эффект паратгормона — увеличение концентрации кальция в крови за счет усиленного транспорта через кишечную стенку, реабсорбции из первичной мочи и остеорезорбции. Параллельно с этим активируются остеокласты — клетки, разрушающие костную ткань, инсулиноподобные факторы роста 1 и 2, остеопротогерин, трансформирующий β-фактор, колониестимулирующий фактор и другие цитокины, усиливающие костную резорбцию.
Дополнительными элементами патогенеза, способствующими развитию остеопороза, становятся ухудшение всасывания минерала из-за субатрофии кишечного эпителия и дефицита витамина D, для достаточной секреции которого требуется более длительное пребывание на солнце. Снижение двигательной активности в постменопаузальном периоде приводит к уменьшению динамических нагрузок на костно-мышечный аппарат, что также замедляет процессы его ремоделирования. Ситуация усугубляется ухудшением всасывания кальция в кишечнике и его усиленной экскрецией с мочой при приеме глюкокортикоидов, часто применяемых в схемах лечения эндокринных, аутоиммунных, воспалительных и других болезней, которыми страдают пожилые пациентки.
Симптомы постменопаузального остеопороза
Практически у половины женщин заболевание протекает бессимптомно и выявляется только после перелома, вызванного незначительной травмой. В остальных случаях симптоматика прогрессирует постепенно. По мере потери костной массы пациентка начинает ощущать боли в пояснично-крестцовой области, усиливающиеся во время поднятия тяжелых предметов, поворотов, ходьбы. В последующем появляется ощущение тяжести в межлопаточном пространстве, болезненность в тазовом кольце, длинных трубчатых костях голени. Чтобы избавиться от болей и дискомфорта, на протяжении дня требуется дополнительный отдых в положении лежа.
Нарастание интенсивности болезненных ощущений приводит к тому, что со временем они беспокоят больную даже в состоянии покоя. Обычно нарушение осанки и искривление позвоночника сопровождается кифозом. Часто женщины постменопаузального возраста с остеопорозом жалуются на слабость, быструю утомляемость при физических нагрузках. Крайними формами проявления патологии становятся компрессионные переломы нижнегрудных и верхних поясничных позвонков с уменьшением их высоты, спонтанные или возникающие при незначительных нагрузках переломы лодыжек, костей предплечья, шейки бедра. Характерный признак — снижение роста на несколько сантиметров за год.
Осложнения
Наиболее серьезным последствием постменопаузального остеопороза является инвалидизация вследствие искривления позвоночника и частых переломов конечностей, усугубляемых постоянными болевыми ощущениями в костях. Пациентке сложно передвигаться не только на большие расстояния, но и по дому, ухаживать за собой, выполнять простые бытовые действия. Существенное ухудшение качества жизни может спровоцировать эмоциональные расстройства — тревожность, плаксивость, ипохондричность, склонность к депрессивному реагированию. У части женщин с остеопорозом отмечается длительная бессонница.
Диагностика
При выявлении у пациентки постменопаузального возраста компрессионных изменений позвоночника или типичных переломов конечностей в первую очередь необходимо исключить остеопороз. С диагностической целью используют методы, позволяющие оценить архитектонику костной ткани и степень ее насыщенности кальцием, а также обнаружить биохимические маркеры поражения костей. Наиболее информативными являются:
- Денситометрия. Современные двухэнергетические рентгеновские остеоденситометры с высокой точностью определяют, насколько снижена плотность костной ткани. С их помощью легко оценивать минерализацию «маркерных» костей (предплечья, тазобедренного сустава, поясничных позвонков) и всего организма. Метод применим для диагностики ранних стадий постменопаузального остеопороза. Вместо классического двухэнергетического исследования может выполняться ультразвуковой скрининг плотности костей (эходенситометрия), КТ-денситометрия.
- Биохимическое исследование крови. В ходе лабораторных анализов определяют содержание кальция, фосфора и некоторых специфических маркеров, свидетельствующих о нарушении ремоделирования костей. При усилении возрастной костной резорбции повышается уровень щелочной фосфатазы, остеокальцина в крови, дезоксипиридонолина в моче. При соотнесении с экскрецией креатинина достаточно специфичным является определение кальция в моче, содержание которого повышается при усилении резорбтивных процессов в костной ткани.
- Анализ содержания гормонов. Поскольку постменопаузальный остеопороз патогенетически связан с возрастным гормональным дисбалансом, показательным для диагностики является исследование уровня тиреокальцитонина (ТКТ) и паратирина. При инволютивном нарушении резорбции костей уменьшается концентрация кальцитонина в крови, при этом уровень паратиреоидного гормона остается нормальным или пониженным. Контрольное исследование содержания половых гормонов подтверждает естественную возрастную гипоэстрогению.
Дифференциальная диагностика проводится с сенильным и вторичным остеопорозом, злокачественными костными опухолями и метастазами в кости, миеломной болезнью, фиброзной дисплазией, болезнью Педжета, обычными травматическими переломами, сколиозом, остеохондропатией позвоночника, периферической нейропатией. При необходимости пациентку консультируют ортопед, травматолог, эндокринолог, нефролог, онколог, невропатолог, ревматолог, гематолог.
Лечение постменопаузального остеопороза
Основной целью терапии является предотвращение возможных переломов за счет улучшения минерализации и архитектоники костей с одновременным повышением качества жизни пациенток. Для этого применяется комплексная антиостеопоретическая терапия, направленная на различные звенья патогенеза заболевания. Стандартная схема лечения остеопороза, вызванного постменопаузальными изменениями в организме женщины, включает следующие группы препаратов:
- Ингибиторы костной резорбции. Эстрогены, их комбинации с прогестинами или андрогенами предотвращают преждевременное разрушение костей и рекомендуются при сохранении климактерических проявлений в первые годы постменопаузы. При наличии противопоказаний или отказе пациентки от приема половых гормонов возможна их замена фитоэстрогенами, селективными модуляторами эстрогенной активности или рецепторов к эстрогенам. Кроме заместительной гормонотерапии эффект замедления резорбции оказывают кальцитонин, бисфосфонаты, препараты стронция.
- Стимуляторы образования костей. Усилению остеогенеза способствует назначение паратиреоидного гормона, анаболических стероидов, андрогенов, соматотропина, фторидов. Ускоренное ремоделирование костей при применении этих лекарственных средств достигается за счет активации остеобластов, усиления анаболических процессов, стимуляции гидроксилирования. Следует учитывать, что при постменопаузальных расстройствах применение таких препаратов ограничено рядом противопоказаний и возможных осложнений.
- Средства многопланового действия. Минерализация и архитектоника костной ткани улучшается при приеме препаратов кальция, особенно в комбинации с витамином D, что позволяет относить такие средства к категории базовых. Разносторонний эффект на процессы остеогенеза и разрушения костей также оказывают оссеино-гидроксилатный комплекс и флавоновые соединения, которые при минимальной вероятности осложнений эффективно тормозят функцию остеокластов, ответственных за резорбцию и деминерализацию, стимулируя остеобластный остеопоэз.
Результативное лечение остеопороза у женщин постменопаузального возраста невозможно без коррекции образа жизни и диеты. Пожилым больным рекомендованы умеренные физические нагрузки с исключением падений, подъема тяжестей, резких движений. В рацион необходимо добавить продукты, богатые кальцием, — молоко, творог, твердый сыр, бобовые, рыбу, другие морепродукты, отказавшись от злоупотребления кофе и спиртными напитками.
Прогноз и профилактика
Хотя постменопаузальный остеопороз является прогрессирующим заболеванием, регулярное поддерживающее лечение и здоровый образ жизни позволяют существенно уменьшить вероятность переломов. С профилактической целью женщинам в постменопаузе рекомендован прием препаратов кальция, содержащих витамин D, дозированные инсоляции, коррекция диеты, достаточная физическая активность с учетом возрастной нормы, отказ от курения, ограниченное потребление продуктов, содержащих кофеин (кофе, чая, шоколада, колы, энергетиков). При выявлении признаков остеопороза эффективной защитой от нагрузок, провоцирующих переломы, могут стать корсеты и протекторы бедра.
Постменопаузальный остеопороз: симптомы и лечение
Постменопаузальный остеопороз — системное заболевание скелета многофакторной природы, возникающее у женщин в период постменопаузы как следствие дефицита половых гормонов, и прежде всего эстрогенов.
Характеризуется прогрессирующим снижением костной массы и нарушением микроархитектоники костной ткани, что приводит к снижению прочности кости и повышению риска переломов. Прочность кости определяют две основные характеристики: минеральная плотность кости и качество костной ткани (микроархитектоника, минерализация, обмен, накопление повреждений).
КОД ПО МКБ-10
M80.0 Постменопаузальный остеопороз с патологическим переломом.
M80.3 Постхирургический остеопороз с патологическим переломом, вызванный нарушением всасывания в кишечнике.
ЭПИДЕМИОЛОГИЯ
ПРОФИЛАКТИКА
Цель профилактики остеопороза — сохранение плотности костной ткани и предупреждение переломов.
Первичная профилактика направлена на создание и поддержку прочности скелета в различные периоды жизни женщины (в период интенсивного роста и формирования пика костной массы, во время беременности и лактации, в постменопаузальный период).
Первичная профилактика включает:
- Здоровое питание (продукты с высоким содержанием кальция, исключение избыточного потребления белка).
- Активный образ жизни и регулярные физические упражнения.
- Поддержание оптимальной массы тела.
- Адекватное потребление кальция (до 1000 мг/сут) и витамина D (400 МЕ/сут) начиная с раннего детства.
- Обеспечение организма кальцием в период беременности и лактации (1200 мг/сут).
- Обеспечение организма кальцием (1000 мг/сут) и витамином D (800 МЕ/сут) в пери и постменопаузе.
- Здоровый образ жизни (исключение курения, потребления алкоголя, злоупотребления кофе, голодания и
несбалансированного питания). - Достаточное пребывание на солнце.
Вторичная профилактика направлена на предупреждение переломов при уже развившемся остеопорозе:
- Использование адекватных доз препаратов кальция и витамина D.
- Коррекция эстрогендефицитных состояний (аменорея, хирургическая и естественная менопауза, химиотерапия, лучевая терапия на область малого таза) с использованием ЗГТ как первой линии профилактики постменопаузального остеопороза.
- Использование негормональной лекарственной терапии остеопороза.
- Профилактика падений.
- Использование протекторов бедра, корсетов.
- Коррекция состояний и заболеваний, повышающих риск падений.
- Терапия состояний, отрицательно влияющих на костный метаболизм.
- Здоровый образ жизни, включающий умеренные физические нагрузки, сбалансированное питание, исключение вредных привычек.
Основные показатели для скрининга: возраст, наличие факторов риска переломов, переломы в анамнезе.
Двухэнергетическая рентгеновская абсорбциометрия позволяет оценить состояние костной ткани в наиболее важных участках скелета: поясничном отделе позвоночника, проксимальном отделе бедренной кости и дистальном отделе лучевой кости. Она используется для скрининга и позволяет выявить снижение минеральной плотности кости в 1–2%.
Показания для проведения двухэнергетической рентгеновской абсорбциометрии:
- Женщины в возрасте 65 лет и старше.
- Женщины в период постменопаузы моложе 65 лет с факторами риска.
- Переломы при минимальной травме в анамнезе.
- Заболевания или состояния, приводящие к снижению костной массы.
- Приём препаратов, снижающих костную массу.
КЛАССИФИКАЦИЯ
Различают первичный (85%) и вторичный (15%) остеопороз. Постменопаузальный остеопороз относится к первичному
остеопорозу (I типа).
- Первичный остеопороз:
♦постменопаузальный (I типа);
♦сенильный (II типа);
♦ювенильный;
♦идиопатический. - Вторичный остеопороз возникает на фоне следующих состояний:
♦эндокринные заболевания (гипертиреоз, гиперпаратиреоз, гиперкортицизм, гипогонадизм);
♦заболевания ЖКТ, при которых снижается абсорбция кальция в кишечнике;
♦длительная иммобилизация;
♦хроническая почечная недостаточность;
♦заболевания системы кроветворения;
♦ятрогенные причины (длительный приём глюкокортикоидов, гепарина, антиконвульсантов, агонистов ГнРГ);
♦вредные привычки (злоупотребление алкоголем, кофе, курение).
Постменопаузальный остеопороз — многофакторное заболевание. В его основе лежит прогрессирующая потеря костной ткани, начинающаяся после наступления менопаузы.
Факторы риска остеопороза:
- Немодифицируемые:
♦низкая минеральная плотность кости;
♦женский пол;
♦возраст старше 65 лет;
♦европеоидная раса;
♦семейный анамнез остеопороза и переломы при минимальной травме у родственников (мать, отец, сёстры) в возрасте
старше 50 лет;
♦гипогонадизм;
♦системный приём глюкокортикоидов более трёх месяцев;
♦предшествующие переломы;
♦иммобилизация. - Модифицируемые факторы риска:
♦индекс массы тела Автор: Administrator
Постменопаузальный остеопороз
Женщина может даже не знать, что имеет такую болезнь – у половины пациенток она протекает бессимптомно. До первого перелома.
Остеопороз при климаксе: в чем проявляется болезнь?
В период постменопаузы женщина испытывает острую нехватку половых гормонов, больше всего – эстрогена. Именно он отвечает за минерализацию кости в значительной степени. Именно поэтому в результате кости теряют былую прочность, а переломы случаются все чаще, даже при самых легких повреждениях.
Климактерический остеопороз более чем распространен: согласно статистике, от него страдает более 30% женщин старше 50 лет. Страшен он именно риском переломов, причем, последствия могут быть по-настоящему плачевными: переломы позвонков и костей периферического скелета ведут к инвалидности и даже смерти среди пожилых людей.
Чем старше женщина, тем вероятнее проявление у нее остеопороза. А так как продолжительность жизни в настоящее время ощутимо выросла, соответственно, стала более распространенной и болезнь. По оценкам медиков, к 2050 году количество переломов бедра вырастет в 4 раза в сравнении с 1990 годом.
Причины постменопаузального остеопороза
Среди факторов, которые провоцируют болезнь, принято выделать несколько основных. В их числе:
недостаток белка, кальция в рационе
пониженная физическая активность
прием лекарств, которые вымывают кальций из организма
Нельзя сказать, что какой-то один фактор из вышеперечисленных обязательно приведет к остеопорозу в пожилом возрасте. Единой причины у этой болезни нет, остеопороз – это совокупность причин. Они могут накапливаться годами, накладываясь друг на друга, а в определенный момент достигнуть критичного уровня.
Также есть факторы риска, которые повышают вероятность болезни в ближайшем будущем в несколько раз. Например:
Высокий уровень костного обмена — это «звоночек» перед переломом позвонков
Повышенный пиридинолин — это риск перелома бедра
Низкая МПКТ в сочетании с высоким уровнем С-терминального телопептида коллагена 1 типа (СТХ) – это большая вероятность перелома бедра (в 4,8 раз выше обычного)
Если пациентка ранее уже получала переломы позвонков, а пиридинолин в моче при этом повышен, то, вероятно, что новые переломы не заставят себя долго ждать.
Симптомы остеопороза при климаксе
Эту болезнь не зря называют «молчаливой». Клиническую картину составить довольно трудно, так как половина женщин не чувствует никаких перемен в здоровье. Первым признаком часто является именно перелом.
Симптомы в целом не зависят от длительности менопаузы и проявляются одинаково, уже после первого перелома. Это:
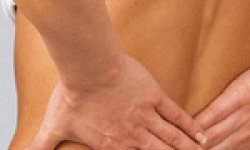
Боль в крестце (которая усиливается при ходьбе и малейшей нагрузке)
Боль в пояснице
Нередко пациентки жалуются на тяжесть между лопатками, а также на необходимость хотя бы немного отдохнуть лежа на протяжении дня.
Чаще всего происходит перелом грудных и поясничных позвонков, лодыжек, проксимального отдела бедренной кости. По мере развития болезни деформируются тела позвонков, нарушается осанка. О возникновении остеопороза следует беспокоиться, если рост уменьшился более чем на 2-4 см.
ПОМНИТЕ: чем дольше болезнь остается без внимания, тем сильнее проявляются симптомы. Боли в позвоночнике, а также области таза и большеберцовых костей становятся постоянными (ноющими). Иногда боль становится резкой после неловкого движения или поднятия тяжести (это микроперелом трабекул).
Виды остеопороза
Болезнь принято делить на два вида: первичный и вторичный. Первичный – это результат естественного старения организма, а вторичный – это симптом другой болезни. Постменопаузальный остеопороз относят к первой категории.
Лечение постменопаузального остеопороза
Эффективность любого способа лечения остеопороза определяется только одним показателем — его способностью снизить частоту переломов и улучшить качество жизни пациента в будущем, предотвратить усугубление болезни. Достигается это благодаря длительному приему препаратов (на протяжении 3-5 лет).
Условно лечение остеопороза этого типа можно разделить на медикаментозное и немедикаментозное.
Медикаментозное лечение
Профилактические меры обязательно включают препараты на основе кальция и витамина D – это базовая терапия. Допустимая суточная норма кальция – 1000мг, витамина D — 800МЕ.
Для лечения назначают:
Препараты, которые усиливают костеобразование (фториды, анаболические стероиды, СТГ, андрогены)
Лекарства многопланового действия (витамин D, стронция ранелат)
Госпитализация при постменопаузальном остеопорозе – это крайняя мера, которая требуется в основном при переломе шейки бедра. Операции также не требуются.
Немедикаментозное лечение
Такого рода лечение будет действенным лишь в случае следования целому ряду рекомендаций одновременно. Например, пациенту предлагается отказаться от вредных привычек, одновременно занимаясь физическими упражнениями (давая здоровую нагрузку телу), а также носить корсеты и протекторы бедра.
При том, что больному нужно вести как можно более здоровый образ жизни, резких движений лучше избегать, как и подъема тяжестей. В рационе должно быть как можно больше кальция (он содержится в молочных продуктах, рыбе, бобовых).
Профилактика остепороза при менопаузе
Все профилактические меры направлены на то, чтобы сохранить плотность костной ткани и предупредить переломы. Первичная профилактика включает поддержку прочности скелета женщины на разных жизненных этапах (при беременности, лактации, после наступления менопаузы). Как правило, к методам первично профилактики относят:
Активный образ жизни, поддержание тела в тонусе
Нормированный прием кальция и витамина D (согласно суточной норме), причем, начиная с детства (особенно во время беременности).
Достаточное пребывание под солнцем
Вторичные профилактические меры включают помощь при уже развившемся остеопорозе. Это:
Прием назначенных врачом доз витамина D и кальция
Применение негормональной терапии постменопаузального остеопороза
Можно ли полностью вылечить остеопороз?
На сегодняшний день у медиков нет в распоряжении лекарства, которое могло бы полностью вылечить постменопаузальный остеопороз. Так же, как нет и лекарства, которое могло бы победить старость, замедлить естественное изнашивание организма и обеспечить пациента жизненными силами на десятилетия вперед. Однако при ведении здорового образа жизни вполне можно сохранить бодрость духа и тела до глубокой старости. Для этого не нужны дорогие лекарства или операции, достаточно лишь здорового питания и нормальной физической активности.
Постменопаузальный остеопороз
С возрастом у женщин постепенно начинает угасать функция яичников. В связи с этим в организме понижается уровень полового гормона эстрогена. На фоне такого процесса развивается заболевание под названием остеопороз. Оно характеризуется повышенной хрупкостью костей. Подробнее о причинах, симптомах и лечении такого заболевания вы узнаете ниже.
Причины остеопороза у женщин
Под остеопорозом понимают патологическое состояние, характеризующее снижение плотности и последующую деструкцию, т.е. разрушение костной ткани. Признаки этого заболевания затрагивают практически 80% женщин старше 50 лет, т.е. находящихся в постменопаузальном периоде. Костной ткани присуще постоянное динамическое равновесие, при котором происходит процесс минерализации. Сама она состоит из губчатого и кортикального веществ. Постменопаузальный остеопороз характеризуется повреждением первого из них.
У женщин за регенерацию костей отвечает гормон эстроген. Он же регулирует и минерализацию. В период менопаузы его количество значительно уменьшается, что и приводит к остеопорозу. Заболевание характеризуется вымыванием кальция и фосфора, которые содержатся в костях. Из-за этого и уменьшается их плотность и прочность. У женщин разрушение костей происходит по всему организму, т.е. остеопороз у них представлен в постменопаузальной диффузной форме. Помимо возраста, к причинам или факторам риска этой болезни относятся:
- несбалансированное питание с недостатком молочной продукции, бобовых, зелени, овощей, рыбы;
- малоподвижный образ жизни;
- недостаточная масса тела;
- злоупотребление кофеином, алкоголем или сигаретами;
- гинекологические проблемы, к которым относятся удаленные яичники, бесплодие, отсутствие менструаций;
- продолжительное лечение глюкокортикоидами, т.е. препаратами с гормонами коры надпочечников;
- патологии эндокринной системы;
- наследственность.
Признаки остеопороза у женщин
Особенность постменопаузального остеопороза в том, что на первых стадиях он практически не беспокоит женщину. Только после вымывания уже большого количества кальция с фосфором кости становятся хрупкими. Тогда у женщины и начинают проявляться признаки и симптомы, указывающие на остеопороз постменопаузального периода:
- уменьшение роста на 1-1,5 см или больше, искривление позвоночника;
- переломы вследствие минимальных воздействий на кость, таких как обычная ходьба, слабый удар или неловкое движение;
- судороги в нижних конечностях по ночам;
- ноющие боли, затрагивающие коленные и локтевые суставы, особенно при смене погоды;
- расслаивание ногтей;
- болезненность поясничного отдела позвоночника;
- постоянная усталость;
- сниженная работоспособность;
- скованность позвоночника в области лопаток.
Как лечить остеопороз у женщин
Даже то, что при остеопорозе в постменопаузальный период уменьшается количество кальция, не дает оснований диагностировать заболевание при помощи анализа крови, ведь в ней это вещество остается в норме. Современная медицина в этих условиях располагает другими методами подтверждения такого диагноза. Он называется костной денситометрией. Это ультразвуковой метод, позволяющий выявить 15-20%-ю потерю костной ткани. Традиционная рентгенография для диагностики постменопаузального остеопороза используется реже.
Помимо этих методов, проводятся анализы менструальной функции, мочи, гинекологического анамнеза. На основе всех исследований подтверждается постменопаузальный остеопороз. Вылечить заболевание помогают следующие мероприятия:
- Диета. Рацион питания обязательно должен включать продукты с высоким содержанием кальция. Это морепродукты, молоко, бобовые.
- Заместительная терапия. Сюда относятся гормональные препараты от остеопороза при климаксе, основанные на эстрогене и его комбинациях с другими гормонами.
- Прием лекарств, которые замедляют процесс разрушения костной ткани. Среди них выделяются кальцитонины и бисфосфонаты.
- Лечебная физкультура. Выполнение специальных упражнений помогает повысить плотность костной ткани и уменьшить процессы ее разрушения.
Медикаментозное лечение остеопороза, развившегося в постменопаузальный период, проводится при помощи нескольких видов лекарств. Ниже указано по 1 из каждой группы препаратов:
- Миакальцик. Относится к группе кальцитонинов. Выпускается в форме назального спрея или же раствора. Для лечения остеопороза постменопаузальной формы необходимо ежедневно интраназально вводить по 200 МЕ препарата.
- Алендронат. Лекарство из группы бисфосфонатов. Представлен таблетками. Прием ведется по 1 штуке в неделю, причем делают это с утра натощак, после чего около получаса находятся в вертикальном положении.
- Эфиста. Это лекарство является представителем препаратов с эстрогеном. Прием рекомендуется вести по 60 мг ежесуточно. Лечение при этом определяется врачом и характеризуется длительностью.
Народные средства
Арсенал эффективных методов лечения есть и в народной медицине. Только применять такие способы следует по соглашению с врачом и только в сочетании с основной терапией, диетой и упражнениями. Из особенно действенных рецептов можно выделить следующие:
- Компрессы из окопника. Взять немного сухих листьев указанного растения, смешать его с димексидом в пропорции 1:2, после чего оставить на 12 ч. Смачивать в получившемся средстве бинт или марлю и прикладывать к больным местам дважды в день.
- Яичная скорлупа с лимонным соком. Смешать указанные ингредиенты в пропорции 2:1. Вести прием по 1 ст. л. каждый день.
- Мумие. Указанное вещество взять примерно размером со спичечную головку, после чего залить стаканом воды. За 20 мин. до трапезы принимать все средство, повторяя трижды в день. Продолжительность лечения составляет 20 дней.
Профилактика остеопороза у женщин
Любой врач подтвердит, что предотвратить снижение плотности костей легче, чем восстановить ее. По этой причине стоит соблюдать несколько простых правил относительно образа жизни. Сюда относится диетическое питание с большим количеством кальция. Принципы его следующие:
- 5 приемов пищи ежедневно;
- перерыв между трапезами не более 3,5 часов;
- сочетание мяса не с крупами, а с овощами;
- ежедневное употребление кисломолочной продукции;
- исключение алкоголя и кофе.
Наряду с питанием для профилактики остеопороза стоит ввести ежедневные физические нагрузки в виде прогулок пешком по лестнице или же просто по парку. Сюда же можно отнести танцы, упражнения на растяжку мышц, гимнастику на турнике и плавание. Физическая активность поможет также удерживать нормальный вес, что тоже необходимо для профилактики остеопороза. Прогулки обеспечат достаточное пребывание на солнце, которое является еще одним фактором предупреждения остеопороза.
Статья написана по материалам сайтов: lookmedbook.ru, www.krasotaimedicina.ru, www.medsecret.net, yod.ua, vrachmedik.ru.
»