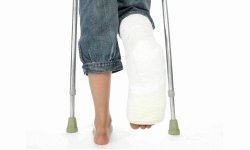
Перелом левой лучевой кости
Переломом называется повреждение кости, которое проходит с частичным и полным нарушением ее целостности под действием травмирующего фактора. Переломы лучевой кости в типичном месте — ординарная патология для травматологического стационара. Собственно, поэтому ей и дали такое «говорящее» название. Особенно часто встречается травма дистальной части, той, которая расположена ближе к кисти.
В норме предплечье формируется двумя костями, расположенными параллельно друг другу: лучевой и локтевой. Они могут совершать вращения вокруг длинной или продольной оси, так как между собой соединены двумя подвижными суставами и мембраной:
- Локтевой сустав. Объединяет кости в месте их соединения с плечом.
- Межкостная мембрана. Расположена в пространстве между лучевой и локтевой костями, в ней проходят сосуды и нервы, питающие предплечье. Кроме того, она является своего рода разделителем для некоторых мышц предплечья.
- Лучезапястный сустав. Имеет связки, которые соединяют лучевую и локтевую кости.
Как единая структура, предплечье включает в себя не только кости, но еще и связки, суставы, мышцы, сосуды и нервы.
Содержание
- Кости и суставы
- Сосуды и нервы
- Типы и виды переломов
- Локализация
- Диагностика
- Неотложная помощь
- Осложнения
- Восстановление
- Перелом левой лучевой кости
- Причины перелома левой лучевой кости
- Переломы лучевой кости руки в типичном месте
- Перелом дистального метаэпифиза лучевой кости (перелом лучевой кости «в типичном месте»)
- Консервативное лечение перелома лучевой кости в типичном месте (гипсовая повязка)
- Оперативное лечение перелома лучевой кости в типичном месте (остеосинтез)
- Застарелые, неправильно сросшиеся переломы лучевой кости
- Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
- Переломы лучевой кости в типичном месте
- Причины переломов лучевой кости в типичном месте
- Диагностика
- Неотложная помощь
- Осложнения
- Реабилитация
Кости и суставы
Так как лучевая и локтевая кости относятся к трубчатым, необходимо знать их строение, чтобы лучше понимать детали переломов. Итак, каждая длинная трубчатая кость имеет:
- Эпифиз – расширение кости для формирования суставной поверхности. Он образован пористым губчатым веществом и содержит в себе красный костный мозг.
- Метафиз – небольшой участок кости, которому свойственно быстрое деление клеток. Именно благодаря ему мы растем.
- Диафиз – основной длинник кости. Это полая трубка, построенная из плотного вещества. Внутри нее находится желтый костный мозг.
Сверху каждая трубчатая кость покрыта надкостницей, которая питает основное вещество, обеспечивает его утолщение и имеет большое количество нервных окончаний. Часто именно эта особенность помогает диагностировать переломы, потому что сама кость болевых рецепторов лишена.
Суставов всего два, но по своей структуре они сложные, так как образованы тремя и более костями:
- Локтевой сустав – образован лучевой, локтевой и плечевой костью, может выполнять сгибание, разгибание и ограниченное по амплитуде вращение.
- Лучезапястный сустав – содержит в себе нижний отрезок лучевой кости и верхний ряд запястных костей. Объем движений достаточно широкий.
Для обеспечения такого разнообразия движений необходимо большое количество мышц. И нужно, чтобы они были достаточно тонкими, но в тоже время сильными и эластичными. Все мышцы предплечья делятся на:
1. Сгибатели: располагаются по передней поверхности предплечья. Бывают поверхностные и глубокие. Точка фиксации у них – нижний конец плечевой кости, а точка движения – кости запястья и фаланги пальцев. Их функция заключается в сгибании кисти и пальцев.
2. Разгибатели: находятся на задней поверхности предплечья. Отвечают за разгибание кисти и пальцев. Точки крепления у них такие же.
3. Мышцы, которые вращают предплечье: обнаруживаются между лучевой и локтевой костями.
Все группы мышц достаточно изящные и имеют длинные тонкие сухожилия, проходящие через кисть. Таким образом, при травмах предплечья достаточно незначительного усилия, чтобы из-за повреждения мышечного каркаса нарушилась моторика движений.
Сосуды и нервы
По предплечью проходят крупные сосуды, повреждение которых ведет к быстрой потере крови и серьезным последствиям для организма. Это ветви плечевой артерии, которые разделяются в районе локтевой ямки на лучевую и локтевую.
Первая обеспечивает питание мышц предплечья, а также кисти и пальцев со стороны ладони. Именно на ней прощупывают пульс врачи.
Вторая идет параллельно лучевой. Она отдает много ветвей, которые вплетаются в мышечные фасции и питают их. Образует глубокую артериальную дугу кисти.
Вены на предплечье, как и на остальных частях тела, разделяются на поверхностные и глубокие. Сообразно своему названию, первые идут непосредственно под кожей, а вторые сопровождают одноименные вены.
Иннервация предплечья осуществляется из плечевого нервного сплетения. От него отходят чувствительные и двигательные ветви. Самыми крупными из них считаются локтевой нерв (контролирует сгибатели и медиальную часть ладони), лучевой (отвечает за работу сгибателей) и срединный (участвует в регуляции работы кисти).
Типы и виды переломов
Из школьного курса физики известно, что перелом появляется в том месте, где была приложена чрезмерная сила. Но одного этого фактора недостаточно. Необходимо еще снижение прочности кости и определенная точка приложения кинетической энергии. Этот принцип был положен в основу классификации всех типов переломов.
- Патологические. Когда сила, направленная на кость, невысока, но из-за снижения прочности она все равно ломается. Это связано с генетическими (синдром хрустального ребенка), метаболическими или эндокринными патологиями, а также процессами роста злокачественных новообразований. Повышенная хрупкость может быть и проявлением возраста, когда у пожилых людей нарушается кальциево-фосфорный обмен.
- Травматический. Когда интенсивность силы превышает плотность костной ткани. Как правило, это следствие несчастных случаев, ДТП, спортивных травм. Во время падения человек инстинктивно выставляет вперед руку, пытаясь защитить лицо или грудь, и весь удар приходится на кисть и предплечье.
По статистике, травматические переломы встречаются чаще, они более опасны, так как в результате, кроме кости, могут быть повреждены сосуды, нервы, мышцы. Очень высок риск инвалидизации.
По механизму образования переломы бывают:
- Поперечные – когда сила приложения перпендикулярна оси кости.
- Косые – направление действия силы идет под углом. Может возникать как при прямом воздействии на часть тела, так и косвенно.
- Винтообразные – если кость подвергалась сильному вращению при фиксированном одном конце. Например, во время ДТП.
- Продольные – линия перелома находится параллельно с длинником кости. Обычно появляются при сильном сдавливании и ударе тупым предметом с неограниченной поверхностью (асфальт, земля).
- Оскольчатые – наблюдается больше двух костных отломков, нет четкой линии перелома.
- Вколоченные – возникают при падении с высоты. Направление силы проходит по продольной оси кости, и после перелома отломки «входят» один в другой.
При любом из этих повреждений возможно смещение костных фрагментов и дополнительная травматизация мягких тканей. Но переломы лучевой кости в типичном месте обычно обходятся без мелких отломков.
Есть еще одна классификация, указывающая на степень повреждения кожи. Она делит все переломы на открытые и закрытые. Открытые, как логично было бы предположить, повреждают кожу, и отломки кости видно невооруженным глазом. Они опасны из-за большой вероятности инфицирования раны и значительной кровопотери. Закрытые переломы имеют более благоприятное течение и не сообщаются с внешней средой.
Локализация
Врач-травматолог, зная, где наиболее часто возникают переломы, может прицельно продиагностировать травму. Итак:
- Область головки и шейки лучевой кости, рядом с локтевым суставом. Формируется при падении на вытянутую руку.
- Диафиз лучевой кости – случается при чрезмерном воздействии силы. Часто сочетается с переломом локтевой кости.
- Перелом лучевой кости в типичном месте находится в трех сантиметрах от кисти. Возникает при падении на согнутую кисть при вытянутой руке. Чаще встречается у пожилых женщин из-за постменопаузного остеопороза.
- Перелом с вывихом головки локтевой кости.
Понятно, что основные жалобы человека, у которого диагностирован перелома кости в типичном месте, не отличаются от таковых при другой локализации повреждения, но все-таки стоит акцентировать внимание на симптомах.
Итак, пациент в приемном покое будет жаловаться на боль в области травмы, усиливающуюся при надавливании и движении. Наблюдается патологическая подвижность поврежденного предплечья, если произошло смещение отломков или раздробление кости. Из-за отека будет наблюдаться припухлость руки и симптом флюктуации. О повреждении крупных сосудов зачастую говорит гематома. Кроме того, после травмы может быть визуально или инструментально определяемое укорочение конечности (из-за смещения костных отломков), а также симптом крепитации (хруста) при попытке прощупать место травмы. Закрытый перелом лучевой кости в типичном месте характеризуется деформацией и дефигурацией лучезапястного сустава с патологическим сгибанием или разгибанием кисти, смещением отломков и нарушением рельефа запястья.
Диагностика
Состоит из нескольких этапов:
- Опрос (жалобы, механизм травмы, анамнез жизни и здоровья).
- Осмотр (цвет кожи, наличие жидкости под ней, пульс, степень повреждения и патологические пассивные и активные движения в месте перелома).
- Рентгенография (снимок поврежденной конечности в двух проекциях).
- Томография линейная и компьютерная (применяется в особо сложных случаях, чтобы исключить ошибку в диагностике или подготовится к реконструирующей операции).
- Ангиография (делается с целью исключения повреждения сосудов предплечья).
Неотложная помощь
Так как переломы лучевой кости в типичном месте встречаются довольно часто, не лишним будет рассказать о первой помощи пострадавшим.
- Обязательно вызовите карету скорой помощи.
- Максимально обездвижьте конечность для предупреждения смещения отломков.
- Приложите холод на место перелома, но не забудьте обернуть кусок льда в полотенце, чтобы не было обморожения.
- Выпейте обезболивающее.
Чаще всего имеет место перелом правой лучевой кости в типичном месте, так как эта рука рабочая у большинства людей. Человек инстинктивно пытается заслониться ею или опереться и травмируется. Однако не стоит забывать, что перелом левой лучевой кости в типичном месте тоже возможен (как у правшей, так и у левшей). Все зависит от ситуации. Поэтому врачам не стоит терять бдительность.
В основе терапии, как и в других случаях, лежит обездвиживание конечности и купирование болевого синдрома. Для этого используют наложение гипсовой повязки или лангеты, прием обезболивающих препаратов. Но лечение перелома лучевой кости в типичном месте на этом не заканчивается. Пострадавшему обязательно делают прививку от столбняка, дают антибиотики и иммуноглобулины для повышения сопротивляемости организма (особенно целесообразно при открытых переломах). Ношение гипса продолжается до 2-2,5 месяцев. Оперативное вмешательство может потребоваться, если появятся осложнения.
Осложнения
Никто не застрахован от проблем даже при таком обычном явлении, как перелом лучевой кости в типичном месте. Осложнения обычно выявляются еще на этапе диагностики. К ним относятся:
- открытый перелом;
- дополнительный перелом локтевой кости;
- наличие вывиха или подвывиха;
- значительное смещение отломков;
- сдавливание нервов или повреждение сосудов;
- патологический перелом;
- многооскольчатый перелом.
Восстановление
Следующий после снятия гипса этап — длительный процесс физиопроцедур, который необходим для восстановления функции предплечья и кисти. Обычно это происходит через 2-3 месяца после постановки диагноза «перелом лучевой кости в типичном месте». Реабилитация необходима для укрепления мышечного каркаса конечности и постепенного восстановления ее подвижности после длительной иммобилизации. Трудности могут возникнуть у людей пожилого возраста, пациентов с сахарным диабетом, нарушением работы печени, почек и сниженным иммунитетом.
Переломы лучевой кости в типичном месте — довольно ординарный и рутинный диагноз в травмпункте, но от этого патология не становится менее важной ни для врача, ни для пациента.
Перелом левой лучевой кости
Перелом лучевой кости – это, пожалуй, наиболее распространенный перелом руки. Женщины травмируются намного чаще, чем мужчины, так как анатомически костный аппарат у них тоньше. Если рассматривать возрастные группы, то это в основном женщины в постменопаузе, когда начинает развиваться остеопороз, и дети дошкольного и младшего школьного возраста с неокрепшими костями.
Причины перелома левой лучевой кости
Обычно такой перелом случается при падении, когда человек пытается левой рукой удержаться за пол или землю. Полученная травма требует неотложной помощи, так как:
• во-первых, пациент испытывает сильную боль,
• а во-вторых, быстроразвивающийся отек помешает точной постановке диагноза.
До получения помощи руку надо туго перевязать и зафиксировать на уровне груди. Перелом левой лучевой кости происходит чаще, чем правой. Обычно страдает ее головка. К травме могут присоединяться и повреждение левой медиальной связки, а также сильный ушиб мягких тканей. В тяжелых случаях перелом совмещается с вывихом всего предплечья.
Диагностика перелома левой лучевой кости
Перелом левой лучевой кости определяется совокупностью симптомов:
• в момент травмы возникает сильная внезапная боль, которая с течением времени становится непереносимой,
• кости сустава смещены,
• рука сильно отекает,
• движение в ней затруднены или невозможны.
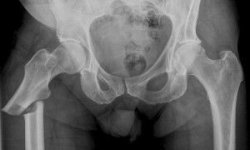
Наш медицинский центр имеет травматологическое отделение и осуществляет лечение переломов. У нас есть вся необходимая специальная диагностическая аппаратура самого последнего выпуска и врачи, имеющие очень высокую профессиональную квалификацию в выбранной области. Если перелом открытый, то пациента осматривают еще ангиохирург и нейрохирург для уточнения сохранности сосудистой сети левой руки и отсутствия разрыва нервов.
В нашем центре установлен самый современный рентгеновский аппарат, с помощью которого можно сделать снимки и уточнить место перелома и степень повреждения конечности. Делаются они в обеих стандартных и косой проекции. В сомнительных случаях назначают и КТ левой лучевой кости. Исследования, проведенные с помощью этого оборудования, позволяют определить самую лучшую тактику лечения для полного восстановления двигательной активности руки.
Лечение перелома левой лучевой кости
Наш медицинский центр оснащен всем необходимым для лечения любого вида травм. На левую руку накладывается гипс, ее полностью обездвиживают не менее, чем на месяц. После того, как врач убедится в том, что конечность нормально восстанавливается и гипс можно снимать, на нее накладывается ортез, не препятствующий основным видам движений. Если же наблюдается открытый перелом, то обязательно назначается операция под общей анестезией. Следует полностью совместить разошедшиеся осколки кости, сшить нервные окончания или разорванные сосуды, а также откачать скопившуюся в суставной сумке кровь. Но, нужно помнить, что с хирургическим вмешательством не следует торопиться, если пациент находится в тяжелом состоянии или у него есть хронические заболевания, препятствующие проведению операции.
Комплекс реабилитации после перелома левой лучевой кости
Как только в левой лучевой кости станет заметно восстановление, сразу же назначается комплекс лечебной физкультуры, цель которой состоит в наработке движений в локте и плече. Тем не менее, уже после полного заживления руки, не следует активно действовать ею в течение примерно полугода. Если же работа не связана с поднятием тяжестей или физическими нагрузками, то полная трудоспособность возможна сразу же после снятия гипса.
Левая рука будет быстрее восстанавливаться, если пациент начнет посещать массажное отделение. В нашем медицинском центре работают массажисты, имеющие все необходимые лицензии и сертификаты и специализирующиеся не только на общем, но и на лечебном массаже. Если правая рука бывает более активно вовлечена в деятельность, то левая чаще остается без движения. Поэтому массаж поможет восстановлению кровообращения в ней, нормализации внутритканевого метаболизма и улучшения функционирования поврежденных мышц.
Левая лучевая кость обычно хорошо срастается после перелома. Как правило, после снятия всех иммобилизующих повязок, пациент уже не чувствует ни малейшего дискомфорта. В нашем центре работают грамотные врачи-травматологи, которые помогут вас быстро восстановиться после перелома любого вида сложности.
Переломы лучевой кости руки в типичном месте
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку. Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье. Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов. Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Рентген анатомия лучезапястного сустава
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося.
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Классификация переломов лучевой кости руки:
Другая классификация переломов лучевой кости:
• Внутрисуставной перелом: Перелом луча, при котором линия перелома распространяется на лучезапястный сустав.
• Внесуставных переломов: Перелом, который не распространяется на суставную поверхность.
• Открытый перелом: Когда имеется повреждение кожи. Повреждение кожи может быть, как снаружи до кости (первично открытый перелом), так и повреждение костью изнутри (вторично открытый перелом). Эти виды переломов требуют незамедлительного медицинского вмешательства из-за риска инфекции и серьезных проблем с заживлением раны и сращением перелома.
• Оскольчатый перелом. Когда кость сломана на 3 и более фрагментов.
Важно, классифицировать переломы лучевой ксоти руки, поскольку каждый вид перелома нужно лечить, придерживаясь определенных стандартов и тактики. Внутрисуставные переломы, открытые переломы, оскольчатые переломы, переломы лучевой кости со смещением нельзя оставлять без лечения, будь то закрытая репозиция (устранение смещения) перелома или операция. Иначе функция кисти может не восстановиться в полном объеме.
Иногда, перелом лучевой кости сопровождается переломом соседней — локтевой кости.
Причины переломов луча
Наиболее распространенной причиной переломов дистального отдела лучевой кости является падения на вытянутую руку.
Остеопороз (заболевание, при котором кости становятся хрупкими и более вероятно ломкими при значительных нагрузках, ударах) может способствовать перелому при незначительном падении на руку. Поэтому чаще данные переломы возникают у людей старше 60 лет.
Перелом лучевой кости, безусловно, может произойти и у здоровых, молодых людей, если сила воздействия достаточно велика. Например, автомобильная аварии, падения с велосипеда, производственные травмы.
Симптомы переломов лучевой кости руки
Перелом дистального отдела лучевой кости обычно вызывает:
• Немедленную боль;
• Кровоизлияние;
• Отек;
• Крепитация отломков (хруст);
• Онемение пальцев (редко);
• Во многих случаях сопровождается смещением отломков и как следствие деформации в области лучезапястного сустава.
Диагностика переломов
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) необходима при внутрисуставных переломах.
Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.
Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Лечение переломов лучевой кости
Лечение переломов любых костей состоит оценки характера перелома и выборе тактики.
Цель состоит в том, чтобы вернуть пациента до уровня функционирования. Роль врача в том, чтобы разъяснить пациенту все варианты лечения, роль пациента в том, чтобы выбрать вариант, который лучше всего отвечает его потребностям и пожеланиям.
Есть много вариантов лечения перелом дистального отдела лучевой кости. Выбор зависит от многих факторов, таких как характер перелома, возраст и уровень активности пациента. Об этом подробнее описано в лечении.
Консервативное лечение переломов луча
Переломы луча в типичном месте без смещения, как правило фиксируются гипсовой или полимерной повязкой во избежание смещения. Если перелом лучевой кости со смещением, то отломки должны быть возвращены в их правильное анатомическое положение и фиксированы до сращения перелома. Иначе есть риск ограничения движений кисти, быстрейшего развития артроза поврежденного сустава.
Распространенное у обывателя понятие «вправление перелома» –неверное. Устранение смещения отломков правильно называть –репозиция.
После репозиции костных отломков рука фиксируется гипсовой лонгетой в определенном положении (зависит от вида перелома). Лонгетная повязка обычно используется в течение первых нескольких дней, в период нарастания отека. После этого имеется возможность поменять лонгету на гипсовую циркулярную повязку или полимерный бинт. Иммобилизация при переломах луча продолжается в среднем 4-5 недель.
В зависимости от характера перелома могут понадобиться контрольные рентгенограммы через 10, 21 и 30 дней после репозиции. Это необходимо для того, чтобы вовремя определить вторичное смещение в гипсе и принять соответствующие меры: повторное устранение смещения или операция.
Повязка снимается через 4-5 недель после перелома. Назначается ЛФК лучезапястного сустава для наилучшей реабилитации.
Хирургическое лечение переломов луча
Иногда смещение настолько критично и нестабильно, что не может быть устранено или держаться в правильном положении в гипсе. В этом случае может потребоваться чрескожная фиксация спицами или операция: открытая репозиция, накостный остеосинтез пластиной и винтами. В ходе этой операции устраняют смещение отломков и скрепляют кость металлической конструкцией, выбор которой определяется характером перелома. Операционный доступ: 1. Тыльный; 2. Ладонный. Сочетание обоих доступов. Положение пациента на спине. Обезболивание: проводниковая анестезия. Операция выполняется в кратчайшие сроки с использованием современных методик и имплантов. Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь. Все операции ведутся под контролем ЭОПа (электронно-оптического преобразователя).
Закрытая репозиция и чрескожная фиксация спицами
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца
Минусы: невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе.
До операции:
После операции:
До операции:
После операции
Восстановление после перелома лучевой кости
Поскольку виды переломов дистального отдела лучевой кости настолько разнообразны, как и методы их лечения, то и реабилитация различна для каждого пациента.
Устранение боли
Интенсивность боли при переломе постепенно стихает в течение нескольких дней.
Холод местно в первые сутки по 15 минут через каждый час, покой, возвышенное положение руки (согнутую в локте на уровне сердца) и НПВП во многом устраняют боль полностью. Но болевой порог у всех разный и некоторым пациентам необходимы сильные обезболивающие препараты, приобрести которые можно только по рецепту.
Возможные осложнения
При консервативном лечении гипсовой или полимерной повязкой необходимо следить за кистью. Наблюдать, не отекают, не бледнеют ли пальцы, сохранена ли чувствительность кисти.
• Если давит гипс это может быть признаком сдавления мягких тканей, сосудов, нервов и повлечь за собой необратимые последствия. При появлении подобных симптомов необходимо срочно обратиться к врачу.
• Нагноение в области металлоконструкции (крайне редко);
• Повреждение сосудов, нервов, сухожилий (ятрогенное осложнение);
Реабилитация после перелома лучевой кости руки
Большинство пациентов возвращаются к своей повседневной деятельности после перелома дистального отдела лучевой кости через 1,5 – 2 месяца. Безусловно сроки реабилитации после перелома лучевой кости зависят от многих факторов: от характера травмы, метода лечения, реакции организма на повреждение.
Почти все пациенты имеют ограничение движений в запястье после иммобилизации. И многое зависит от пациента, его настойчивости в восстановлении амплитуды движений при переломе лучевой кости. Если пациент прооперирован с использованием пластины, то как правило врач назначает ЛФК лучезапястного сустава уже со первой недели после операции.
Перелом дистального метаэпифиза лучевой кости (перелом лучевой кости «в типичном месте»)
Перелом дистального метаэпифиза лучевой кости («луч в типичном месте»)
Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку.Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть поджаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили консервативно, т. е. в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть увеличен.
Консервативное лечение перелома лучевой кости в типичном месте (гипсовая повязка)
При переломах без смещения можно предложить консервативное лечение – в гипсовой повязке. Средний срок пребывания в гипсе – 6-8 недель. Это редко проходит для конечности бесследно — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением в гипсе может произойти вторичное смещение отломков.
Оперативное лечение перелома лучевой кости в типичном месте (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость полностью срастается примерно за 6-8 недель. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже спустя 1-2 недели после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации – пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами; спицами.
В ряде случаев при выраженном отеке накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально изготовленной для данного сегмента. После сопоставления отломков пластина фиксируется винтами к поврежденной кости. После установки пластины накладываются на кожу накладываются швы на 2 недели, а также гипсовая лонгета примерно на тот же срок. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для более быстрого срастания костей, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в амбулаторном режиме спустя 2 недели. Рука носится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины нет.
Аппарат внешней фиксации
В ряде случаев – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы, однако за аппаратом нужно следить – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в лонгете, потом пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после рентген-контроля, в условиях стационара. Операция снятия аппарата внешней фиксации не занимает много времени и достаточно легко переносится пациентом. Средний срок госпитализации 5-7 дней, длительность больничного листа – около 1,5 месяцев. Перевязки надо делать через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами, или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. Примерно на 2 недели накладывается гипсовая лонгета, затем человек начинает разрабатывать руку. Спустя 6-8 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантов, удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, этот дефект заполняется либо собственной костью человека (трансплантат берется, как правило, из гребня подвздошной кости), либо искусственной костью, которая за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное и восстановительное лечение при застарелых и неправильно сросшихся переломах дистального метаэпифиза лучевой кости аналогичны описанным выше. Однако, учитывая застарелый характер повреждения, может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые иннервируют всю верхнюю конечность (отвечают за ее чувствительность и движения), и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции.
Переломы лучевой кости в типичном месте
Переломы лучевой кости в типичном месте (переломы метафиза) составляют более 25 % всех переломов.
Именно в этом месте чаще всего возникают переломы лучевой кости у взрослых людей, а у детей и подростков – эпифизеолизы и остеоэпифизеолизы.
1. локтевая кость; 2. лучевая кость; 3. дистальный лучелоктевой сустав; 4. суставной диск; 5. лучезапястный сустав; 6. среднезапястный сустав; 7. межзапястные суставы; 8. запястно-пястные суставы; 9. межпястные суставы; 10. пястные кости.
Лучезапястный сустав представляет соединение нижнего эпифиза лучевой кости и суставного диска локтевой кости с костями проксимального ряда запястья.
Суставная поверхность для трехгранной кости образована хрящом, который занимает свободное пространство между костями запястья и головкой локтевой кости.
Суставная поверхность лучевой кости вместе с дистальной поверхностью диска образуют суставную ямку лучезапястного сустава, а трехгранная, полулунная и ладьевидная кости запястья является его головкой.
Движения в лучезапястном суставе происходя вокруг двух осей – кисть двигается из стороны в сторону от лучевой к локтевой кости, а также сгибается и отгибается относительно фронтальной оси сустава.
Причины переломов лучевой кости в типичном месте
Механизм травмы всегда косвенный – падение с упором на кисть.
При этом возникают два вида перелома: разгибательный (перелом Коллеса) и изгибающий (перелом Смита).
Разгибательные переломы чаще возникают потому, что человек, падая, упирается в ладонную поверхность кисти. Значительно реже при падениях упор приходится на тыльную поверхность кисти, когда она находится в положении ладонного сгибания.
При разгибательных переломах дистальный отломок (эпифиз) смещается в направлении тыльной поверхности предплечья, а проксимальный – ладонной. При сгибательных переломах дистальный отломок смещается в ладонную сторону, а проксимальный – в тыльную.
Причина частых переломов лучевой кости в типичном месте заключается в анатомо-биомеханических условиях.
Лучевая кость в области метафиза и эпифиза не имеет выраженного кортикального слоя. Кроме того, для этих анатомических структур характерна спонгиозная структура, но эпифиз толще и к тому же капсула и связи придают ему большей устойчивости. Поэтому вся механическая сила, действующая при падении с пронированным предплечьем и упором на кисть, концентрируется в зоне метафиза.
Прочная ладонная связка, которая никогда не разрывается, при внезапном чрезмерном перерастяжении в месте своего прикрепления надламывает внешний слой кости, и травмирующая сила падающего завершает перелом кости с соответствующим смещением отломков. Плоскость перелома в этих случаях почти всегда поперечная.
Случаются и осколочные внутрисуставные переломы эпиметафиза лучевой кости.
При переломах Коллеса
На тыльной поверхности предплечья выше лучезапястного сустава под кожей – четкий костный выступ, деформация с углом, открытым к тылу.
Ладонная сторона предплечья согласно изгиба на тыле имеет выпуклую форму. Пальцы кисти находятся в полусогнутом положении и активные движения ими, а также движения кисти значительно ограничены и обостряют боль. Сжать пальцы в кулак пострадавший не может.
При переломах Смита
Дистальный отломок смещается в ладонную сторону, а проксимальный – в тыльную; образуется деформация с углом, открытым в ладонную сторону кисть в положении ладонного сгибания.
Пальцы полусогнуты, сжать их в кулак пострадавший не может из-за боли. Активные движения в лучезапястном суставе невозможны вследствие обострения боли.
При переломе шиловидного отростка локтевой кости
При переломах лучевой кости в типичном месте часто возникает перелом шиловидного отростка локтевой кости, что клинически проявляется деформацией контуров дистального конца локтевой кости, локальной болью при пальпации.
Диагностика
Рентгеновское исследование подтверждает диагноз и дает характеристику особенностей перелома.
Неотложная помощь
Неотложная помощь заключается в обезболивании и транспортной иммобилизации.
Осложнения
Причиной его считают повреждения межкостной тыльной веточки лучевого нерва, лежащий в зоне эпиметафиза на самой лучевой кости.
Клинически: нарастает отек пальцев, кисти, нижней трети предплечья, постоянные болевые ощущения.
Кожа приобретает синюшный оттенок, отек твердый, активные движения пальцев очень ограничены, появляются гипостезии, локальный остеопороз, контрактуры пальцев.
Нейродистрофический синдром Турнера имеет торпидное длительное течение по большей части с потерей трудоспособности пострадавших.
Без смещения
Лечат путем иммобилизации глубокой тыльной гипсовой шиной, начинается от верхней трети предплечья и заканчивается у головок пястных костей.
Со смещением
Переломы со смещением отломков подлежат, после обезболивания (введение в гематому 1% раствора новокаина или лидокаина), закрытому одномоментному сопоставлению отломков.
Пострадавший сидит, травмированную руку кладут на стол так, чтобы конец стола соответствовал уровню луче-запястного сустава (если пострадавший не может сидеть, то сопоставление проводят в положении лежа).
Руку сгибают в локтевом суставе до прямого угла, помощник захватывает плечо над локтевым суставом для противовеса. Врач правой рукой захватывает I палец, а левой – II –III– IV пальцы и без рывков, с нарастанием силы осуществляет вытяжение по оси предплечья (устраняет смещение по длине и вколоченные отломки). Достигнув растяжения отломков, врач энергично переводит кисть в положение ладонного сгибания. При этом эпиметафиз не должен быть прижатым к краю стола. Происходит сопоставление отломков, и кисти придается положение умеренного ульнарного отклонения.
После этого врач, не сбавляя тяги по оси предплечья, выводит кисть с ладонной флексии и передает ее второму помощнику, сохраняя положение вытяжения по длине. В это время он большим пальцем нажимает на эпифиз сверху вниз, а тремя пальцами снизу оттесняет проксимальный конец отломка с ладонной поверхности в тыльном направлении до полного устранения деформации.
Накладывают гипсовую глубокую шину от верхней трети предплечья до головок пястных костей так, чтобы край шины с лучевой стороны заходил до середины предплечья по ладонной поверхности, тщательно модулируют гипсовую повязку по контурам лучезапястного сустава и предплечья, предотвращая чрезмерное сжатие.
Осуществляют рентгеновский контроль через гипс, убеждаются, что смещение полностью устранено и отправляют пострадавшего на амбулаторное лечение с обязательным контролем на сутки.
Обращают внимание на выраженность отека, на цвет кожи пальцев, их чувствительность, возможность активных движений, выявляют наличие вдавления краев гипсовой шины.
Проводят перебинтовку (не снимая шины), отворачивают края гипсовой шины в местах вдавливания ее, удостоверяются в отсутствии сжатия сосудов и шину стягивают бинтом, не сдавливая мягких тканей.
На 7 –9-е сутки травматический отек спадает и пострадавший должен показаться к врачу, который должен стянуть шину, чтобы она плотно прилегала к предплечью, предотвращая вторичное смещение отломков. После этого осуществляют рентгеновский контроль (через гипс) положения отломков.
В случаях, когда не удается закрыто обновить конгруэнтность суставной поверхности лучевой кости, показано оперативное лечение, открытая репозиция с синтезом отломков.
Реабилитация
Как только пациент почувствует, что гипсовая повязка стала просторнее, необходимо обратиться к врачу, чтобы своевременно затянуть ее.
Продолжительность иммобилизации – 4-5 недель.
После того как иммобилизацию будет снята, делают рентгеновский контроль и в зависимости от качества костного сращения назначают лечебную физкультуру, электрофорез кальция, чередуя с новокаином, магнитотерапию, а с 6- й недели – массаж.
Работоспособность восстанавливается у людей нефизического труда через 2 месяца, физической – через 3–4 месяца.
Статья написана по материалам сайтов: fb.ru, xn—-ctbhofdbekubgb2addy.xn--p1ai, bsmp.tomsk.ru, www.ckbran.ru, webortoped.ru.
»