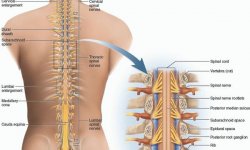
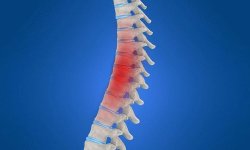
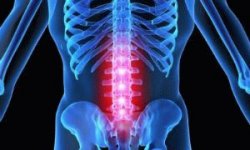
Почему болит спина в области поясницы: основные причины
Вряд ли найдется хоть один человек, который хотя бы раз в жизни сталкивался с такой проблемой, как боль в пояснице. Как правило, болевые ощущения возникают внезапно и могут достаточно долго оставаться без внимания. Но стоит ли игнорировать сигналы собственного организма?
Современный ритм жизни заставляет проводить большую часть времени в сидячем положении. В результате получается неравномерная нагрузка на одни мышцы и недостаток нагрузки на другие. Зарядка, длительные прогулки, плавание в бассейне и другие физические нагрузки являются отличной профилактикой различных заболеваний, но на все это далеко не всегда удается уделить время. Давайте поговорим о причинах возникновения опоясывающей боли в области поясницы и о том, какие меры стоит предпринимать при ее появлении.
Содержание
- Причина первая: заболевания опорно-двигательного аппарата
- Причина вторая: беременность
- Причина третья: заболевания желудочно-кишечного тракта
- Причина четвертая: болезни почек
- Причина пятая: сердце
- Заключение
- Боль в спине в области поясницы, причины и способы лечения
- Боли в пояснице при поясничном остеохондрозе
- Тесты пояснично-крестцового остеохондроза
- Грыжа межпозвонкового диска
- Причины боли в пояснице
- Физиологические причины
- Боль в пояснице и беременность
- Почему болит спина ниже поясницы
- Боль выше поясницы
- Когда нужно обратиться к врачу?
- Диагностика
- Как лечить боль в спине в области поясницы?
- К какому врачу обращаться?
- Почему болит спина в области поясницы: основные причины
- К какому врачу обращаться?
- Причины болей в пояснице
- Расспрос и осмотр на приеме у врача
- Обследование
- Признаки, на которые следует обратить внимание
- Лечение боли в пояснице
- Сохранить активность и подвижность
- Болит спина в области поясницы: почему это происходит и что поможет?
- Почему болит поясница
- Причины поясничных болей
- Почему ещё могут возникать болезненные ощущения в пояснице
- Лечение боли в пояснице
Причина первая: заболевания опорно-двигательного аппарата
Наиболее распространенной причиной возникновения болей пояснице являются болезни позвоночника. Среди них отдельно выделяют:
- остеохондроз;
- сколиоз;
- травмы;
- радикулит;
- туберкулезные и сифилитические процессы;
- новообразования (опухоли).
Мы поставили именно остеохондроз на первое место, потому как именно эта болезнь является наиболее часто встречающейся и одной из самых опасных.
Следующий этап – развитие воспаления, которое приводит к отеку и еще большему ущемлению.
Как проявляется заболевание? Внешне остеохондроз проявляется как искривление позвоночника и ограничение движений. В этом случае достаточно сильно болит позвоночник в области поясницы. Облегчение болевого синдрома наблюдается в горизонтальном положении при принятии определенной позы.
К какому врачу идти?
Так как остеохондроз имеет ряд сопутствующих заболеваний (например, заболевания ЖКТ), для составления плана лечения нужно обратиться к терапевту. На основании произведенных анализов он сможет дать направление на консультацию к профильным специалистам.
Первая помощь
Первая помощь особенно необходима больному, если у него так называемый «прострел». Для облегчения состояния, необходимо уложить человека на спину на твердую поверхность.
Применять мази или крема не рекомендуется. Можно дать небольшую дозу обезболивающего и ждать приезда врача. Не стоит давать обезболивающие в больших количествах – если заглушить боль, врач не сможет поставить корректный диагноз.
Лечение остеохондроза
В первую очередь необходимо соблюдать строгий постельный режим. Лечение можно разделить на несколько этапов:
- Лечение болевого синдрома. Может производиться как дома, так и в стационаре. Больному накладываются компрессы, делаются натирания, даются обезболивающие средства.
Терапия, включающая в себя использование сосудорасширяющих средств, дегидрирующих препаратов, обезболивающие блокады.
Проведение неврологических процедур, (мануальное воздействие, физиотерапия, введение необходимых препаратов)
После проведения курса лечения необходимо соблюдать профилактические меры, а именно: больше двигаться, если работа сидячая – делать перерывы каждый час, спать на жесткой постели, ходить в бассейн и следить за своим весом.
Причина вторая: беременность
Существует две основные причины возникновения боли: угроза выкидыша и повышение нагрузки на позвоночник (особенно на 5-6 месяце, когда наблюдается быстрый рост живота, то болят ноги и поясница).
Остальные причины (например, заболевания почек, мочеполовой системы) обычно выявляются в процессе общего обследования при постановке на учет. Некоторые беременные могут жаловаться, что у них болит поясница и копчик – такие симптомы возникают при подготовке таза к родам.
К какому врачу идти?
Лечение при угрозе выкидыша производится в стационаре. При втором варианте врачи рекомендуют носить бандаж и делать специальные гимнастики для беременных. Особенно полезны коленно-локтевые позы.
Профилактика
Если нет противопоказаний, то отличной профилактикой болей в пояснице является посещение бассейна. Хорошо укрепляют мышцы и ежедневные прогулки на свежем воздухе (минимум 1-2 часа). Обратите внимание на то, что физические нагрузки должны возрастать постепенно, в противном случае болевой синдром не заставит себя долго ждать.
Причина третья: заболевания желудочно-кишечного тракта
К болезням желудочно-кишечного тракта, которые могут вызвать опоясывающую боль в области поясницы, относят:
- панкреатит;
- аппендицит;
- колиты и энтериты;
- заболевания двенадцатиперстной кишки;
- язвы и другие заболевания желудка.
Резкая и сильная боль возникает именно при приступах панкреатита, поэтому чаще всего к врачам обращаются лица с подозрением на это заболевание.
Как проявляется панкреатит? Боль возникает резко, но в положении сидя или при наклоне туловища вперед она стихает. Когда болит поясница лежа или поясница болит когда встаешь – можно с достаточно большой уверенностью сказать, что это панкреатит.
Болевой синдром может сопровождаться повышенной температурой, снижением аппетита и тошнотой, вздутием живота, икотой, одышкой, неприятными ощущениями в подложечной области.
Хочется добавить, что, как и любое другое заболевание, панкреатит не появляется внезапно, а может развиваться годами. Если вы наблюдаете возникновение несильных болей через 15 минут после еды, проходящих через непродолжительное время – лучше обратиться к врачу.
К какому врачу идти?
При подозрении на панкреатит рекомендуется обратиться к терапевту или гастроэнтерологу. При остром панкреатите необходимо срочно вызывать скорую помощь. В противном случае это заболевание может перерасти в другое, еще более опасное – панкреонекроз.
Первая помощь при остром панкреатите
Бывают ситуации, когда невозможно быстро вызвать скорую помощь или приехать она может нескоро. Для облегчения приступа острого панкреатита необходимо предпринять следующие меры:
- Усадите больного и немного наклоните туловище вперед. Обеспечьте ему покой.
Исключите употребление еды.
Обеспечьте прием жидкости каждые полчаса, но не более ¼ стакана.
Дать больному 0,8 мг Но-Шпы или Дротаверина. Лекарства, содержащие ферменты (Креон, Мезин и др.) следует исключить.
Острый панкреатит лечится только в стационаре. При хроническом панкреатите специалисты могут назначить спазмолитики (например, Но-Шпа) или курс антисекреторных.
Также обязательно строгое соблюдение диеты. При длительном хроническом панкреатите могут быть назначены ферменты, например, Фестал, Панкреатин, Микразим, Креон и другие.
Причина четвертая: болезни почек
Из-за возросшей популярности болезни почек стоит выделить в качестве отдельного пункта. Несмотря на их разнообразие, практически каждая из них вызывает опоясывающую боль в области поясницы.
Симптоматику легко можно спутать с другими заболеваниями.
Наиболее часто встречающиеся:
- пиелонефрит;
- цистит;
- мочекаменная болезнь;
- гломерулонефрит;
- нефроптоз;
- различные виды опухолей.
Как проявляется? Сами по себе почки не чувствительны к боли, поэтому сразу заметить проблему до наступления критического момента не всегда бывает легко. Другими симптомами являются: учащение мочеиспускания, тошнота и снижение аппетита, озноб.
Иногда пациенты жалуются: «Болит поясница, когда сижу» — этот симптом тоже имеет место быть. Обратите внимание, что при таком заболевании боль не проходит при изменении положения тела.
К какому врачу идти?
Как правило, заболевания почек дают о себе знать довольно ярко, поэтому в большей части случаев к пациенту вызывается скорая помощь.
Если же у вас только возникли подозрения, можете посетить терапевта, который даст вам направление к нефрологу или урологу (в зависимости от типа заболевания).
В этом видео наглядно показано причины боли в пояснице
https://youtu.be/nJMLXCuwrZY
Первая помощь
Больного необходимо уложить в постель и обеспечить питье – обычную воду, морсы из брусники или клюквы. Область поясницы можно замотать теплым пледом или шерстяным свитером и дожидаться приема врача.
Практически все заболевания почек требуют длительного лечения. Сначала оно проводится в стационаре, после него назначается курс препаратов для домашнего применения.
Главная опасность заключается в риске повторного возникновения того же заболевания, поэтому очень важна профилактика. В первую очередь, необходимо избегать даже незначительного переохлаждения организма. Во-вторых, старайтесь пить побольше травяных чаев или морсов.
Специалисты рекомендуют отвары шиповника, ромашки, брусники (как из ягод, так и из листьев), клюквы.
Причина пятая: сердце
Как бы парадоксально это ни звучало, но иногда опоясывающая боль в пояснице может стать признаком заболеваний сердца, например, инфаркта миокарда.
Главными симптомами являются смещение болевых ощущений от левой лопатки вниз. Боль может охватывать грудную клетку и распространяться на левую руку (или болит поясница и левая нога). В таких случаях выход один – немедленно вызвать скорую помощь.
Заключение
Гораздо реже болит под поясницей при обострениях женских заболеваний – в основном боль отдает в бока. Также подобные ситуации отмечаются при заболеваниях периферической нервной системы или опоясывающем герпесе (например, болит поясница и тянет ноги).
Но какая бы проблема ни подходила вам по симптоматике, вывод один – нужно как можно скорее попасть на осмотр врача. Только это позволит избежать серьезных осложнений.
Боль в спине в области поясницы, причины и способы лечения
Боль в области поясницы – одна из самых частых причин, заставляющих больного обращаться за помощью к врачу невропатологу или терапевту. Боль в пояснично-крестцовом отделе позвоночника может надолго нарушать трудоспособность, делая невозможным передвижение и самообслуживание. Острая боль в пояснице поражает одинаково часто как мужчин, так и женщин.
Встречаясь с большей частотой в среднем и пожилом возрасте, боль в области поясницы нередко может наблюдаться у подростков и молодых людей. Это обусловлено бурным ростом, слабостью в неокрепших мышцах поясницы, травмами. Таким образом, боль в пояснично-крестцовом отделе спины — актуальнейшая проблема, с которой может столкнуться каждый.
Боли в пояснице при поясничном остеохондрозе
Боли в пояснице при остеохондрозе могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног.
- Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
- Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями — т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов — люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль («прострел»), часто она жгучая и распирающая («как будто кол воткнули в поясницу»).
Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги, то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц.
Тесты пояснично-крестцового остеохондроза
Эти тесты применяют как способ провести предварительную диагностику, они названы с именами тех врачей, которые их предложили.
Грыжа межпозвонкового диска
Грыжа межпозвонкового диска – не менее редкая причина, клиническим проявлением которой является боль в пояснично-крестцовом отделе спины. Межпозвоночный диск (внутреннее пульпозное ядро) при длительном травмирующем воздействии, а также с возрастом теряет свои упругие свойства и эластическую способность.
При продолжающемся воздействии (избыточный вес, травмы, прогрессирующий остеопороз), фиброзное кольцо диска становится более тонким, в нём формируются дефекты. Через указанные слабые места в фиброзном кольце, пульпозное ядро диска может смещаться и даже выпячиваться.
Причины боли в пояснице
Боль в спине — это настолько неспецифический симптом, который может быть вызван массой различных причин. От того насколько интенсивно, сильно болит спина в области поясницы, постоянна она или периодическая, первичная или вторичная, могут быть и причины, ее вызывающие:
- Остеомиелит;
- Болезнь Бехтерева;
- Деформирующий спондилез;
- Болезни роста — сколиоз;
- Инфекционные поражения межпозвоночных дисков и позвонков (эпидуральный абсцесс, туберкулез позвоночника, бруцеллез);
- Метаболические заболевания костей — остеомаляция, остеопороз;
- Первичные опухоли и метастатические опухоли спинного мозга, позвонков, ретроперитонеального пространства;
- Неинфекционные воспалительные заболевания — ревматоидный артрит, синдром Рейтера, анкилозирующий спондилит;
- Опухоли почек;
- Атеросклероз брюшной части аорты и ее ветвей.
- Спондилоартрит;
- Патологии тазобедренного сустава;
- Эпидурит спинальный;
- Протрузия межпозвоночных дисков в области поясницы;
- Остеохондроз позвоночника;
- Острая межпозвоночная грыжа;
- Кишечная непроходимость, атипичное течение острого аппендицита;
- Мочекаменная болезнь;
- Острое растяжение, переломы позвонков;
- Люмбаго, ишиас;
- Острые нарушения спинального кровообращения — инсульт;
- Острый пиелонефрит.
Иррадиирующая боль при некоторых заболеваниях внутренних органов:
- Заболевания органов малого таза. У женщин — воспалительные процессы в придатках матки, эндометриоз, рак матки, рак яичников, ЗППП (хламидиоз, уреаплазмоз, гонорея, трихомониаз и пр.) У мужчин — простатит, рак простаты;
- Заболевания желудка, поджелудочной железы, двенадцатиперстной кишки, желчного пузыря;
- Заболевания кишечника — воспаление дивертикула, неспецифический язвенный колит, опухоли кишечника;
- Заболевания почек — почечная колика, камни в почках;
- Расстраивающая аневризма аорты.
Физиологические причины
Боли в пояснице могут возникнуть, если вы:
- Страдаете избыточным весом;
- Дополнительный риск для женщин;
- Вы беременны или недавно рожали;
- Проводите много времени за рулем автомобиля или компьютером;
- Ведете преимущественно сидячий (офисные работники) или стоячий (продавцы, официанты, служащие уличной рекламы, хирурги) образ жизни;
- Занимаетесь динамическим физическим трудом с резкой сменой положения тела (особенно если ваша специальность связана с тяжелой физической нагрузкой);
- Чрезмерно нагружаете себя в тренажерном зале или фитнес-клубе. Будьте предельно осторожны, если начали тренироваться недавно;
- Увлекаетесь дачными работами;
- Достигли постменопаузы, располагающей к развитию остеопороза.
Боль в пояснице и беременность
Беременность обостряет проявления заболеваний, существующих в организме матери. Из-за изменения гормонального фона и повышенных нагрузок патологии особенно часто проявляются во второй половине беременности. Помимо болей, сопровождающих угрозу преждевременных родов, причиной болей в пояснице беременной могут быть:
- грыжа межпозвоночного диска;
- радикулит;
- панкреатит;
- пиелонефрит;
- мочекаменная (почечнокаменная) болезнь.
Почему болит спина ниже поясницы
Когда болит спина ниже поясницы, кроме очевидных заболеваний позвоночника (ишиас, люмбаго, межпозвоночные грыжи, болезнь Бехтерева и пр.), возможными причинами являются периодические боли во время менструаций у женщин, заболевания женских половых органов, такие как воспаления придатков матки — оофорит, сальпингоофорит (аднексит), а также заболевания тазовой брюшины, кишечника, воспаление аппендикса (отростка слепого кишечника, у мужчин — заболевания предстательной железы, мочевого пузыря.
Боль выше поясницы
Если болит спина справа выше поясницы — так может иррадиировать печеночная боль, при каких-либо патологических изменениях в печени — гепатите, печеночной недостаточности, приеме токсичных лекарственных средств. Боль при этом чаще всего локализуется в правом подреберье.
Если боль ощущается справа или слева чуть выше поясницы, очень возможно, что причина кроется в острых заболеваниях почек. Многие хронические заболевания почек, такие как поликистоз, злокачественные новообразования почек, хронический пиелонефрит сопровождаются малыми симптомами, поскольку почечная капсула растягивается постепенно.
Когда нужно обратиться к врачу?
- Если боль в спине ирригирует в поясницу, а сама расположена чуть выше (в районе грудной клетки). Сопровождается боль потливостью, приступами рвоты и тошноты, одышкой.
- Боль ирригирует в брюшину, грудь, шею, челюсть.
- У пациента кружится голова, возникает спутанность сознания.
- Начинается тахикардия
- Травма позвоночника, сопровождающаяся потерей контроля над дефекацией, мочеиспусканием.
- Слабеют ноги, немеют ягодицы, половые органы.
Диагностика
Для того чтобы определить, какая болезнь спровоцировала боль в пояснице, необходимо пройти комплексное диагностическое обследование.
- Общие и биохимические анализы мочи и крови.
- Анализы на онкомаркеры, присутствующие в крови при образовании опухолей.
Инструментальные способы исследования:
- Рентгенография позвоночника.
- Эндоскопия кишечника, желудка и матки.
- Ультразвуковое обследование брюшной полости.
- Магнитно-резонансная томография.
Как лечить боль в спине в области поясницы?
Как правильно лечить поясницу? Подход к лечению спины полностью зависит от симптомов заболевания, диагноза поставленного врачом, стадии болезни. Обычно используется комплексный подход, включающий в себя несколько методик лечения.
Обезболивающие медикаменты. Мазь помогает снять воспаление, растяжение, оказывает прогревающее действие, если простужена поясница.
Выделяют следующие группы мазей:
- комбинированные медикаменты (применяются при растяжениях и травмах, наряду с противовоспалительным и обезболивающим действием оказывают заживляющий эффект за счет входящих в их состав гепарина, деметилсульфоксида);
- противовоспалительные анальгетики (в их состав входят лекарственные вещества охлаждающего действия, снимающие раздражение — ментол, лаванда, и обезболивающие препараты — нурофен, ибопрофен, диклофенак);
- хондропротекторы (одним из активных компонентов таких препаратов является хондроитин сульфат, применяемый при патологических процессах в хрящевой ткани, способствующий активному восстановлению хрящевых поверхностей суставов);
- препараты раздражающего действия (эффект основан на расширении сосудов и притоку крови к источнику боли).
С помощью лечебной гимнастики пациент сможет уменьшить болевые ощущения, сделать мышцы крепкими, увеличив расстояние между позвонками. Они помогут освободить сдавленные корешки нервов, нормализовать кровоток на поражённом участке, улучшить обменные процессы.
Для того, чтобы такая гимнастика лечила, а не калечила необходимо соблюдать все рекомендации лечащего врача.
- Движения делаются медленно и плавно без резких поворотов;
- Помещение необходимо проветрить перед тренировкой;
- Больному следует надевать одежду не стесняющую движения;
- Упражнения делается когда пациент вдыхает, а на выдохе ему необходимо вернуться к первоначальному положению;
- Нагрузка увеличивается постепенно. Сначала количество подходов около 10, а потом их увеличивают;
- Во время гимнастики следует следить за своим самочувствием. Если началась резкая боль, то необходимо прекратить свои занятия.
Кроме этого, массаж отлично помогает в избавлении от боли поясничном отделе позвоночника. К положительным терапевтическим эффектам массажа относятся следующие:
- улучшение кровоснабжения больной части тела;
- разминание мышц, что делает их и связки более гибкими и эластичными;
- снятие острой боли;
- избавление от накопленных в мышцах и подкожной клетчатке токсинов;
- приятные ощущения за счет стимуляции нервных окончаний кожи;
- положительные эмоции.
Его можно доверить специалисту в клинике или проводить в домашних условиях, в любом случае польза от него будет неоценимой.
К какому врачу обращаться?
При боли в спине, причина которой не известна, в первую очередь необходимо обратиться к терапевту. Он поможет определить заболевание по совокупности симптомов.
Если причина очевидна: боли предшествовала травма, боль возникла на фоне беременности, менструального цикла или хронического заболевания, имеет смысл сразу обратиться к более узкому специалисту.
Самолечение допустимо только в случаях, если причина боли точно известна.
Почему болит спина в области поясницы: основные причины
Боль в поясничном отделе позвоночника и прилежащих областях может беспокоить пациента в любое время суток, в положении стоя, сидя, лежа или на ходу, при физической нагрузке или в покое. Симптом этот настолько неспецифичный, то есть может встречаться в таком огромном количестве случаев, что требует особого внимания в первую очередь со стороны больного: необходимо сразу же обратиться к врачу.
К какому врачу обращаться?
По статистике, до 25% больных обращаются за медицинской помощью именно в связи с возникновением болей в поясничной области. 8 из 10 жителей Земного шара испытывали болевые ощущения в спине, по крайней мере, 1 раз в жизни. Причем наиболее часто страдают от этих симптомов лица работоспособного возраста, чуть реже – люди пенсионного возраста и еще реже — подростки (по разным данным, от 8 до 40% в России).
Терапевт, невролог, травматолог, ревматолог
Первыми врачами, к которым обратится большинство больных с болью в нижней части спины, станут терапевт и невролог. А вот молодые люди с травмой в недавнем (или давнем) прошлом чаще обращаются к травматологу.
И диагностическая, и лечебная тактики у этих специалистов различаются. Зачастую терапевт направляет больного к неврологу, невролог определяет «свой» диагноз и назначает лечение. Травматолог чаще работает «индивидуально», а помимо использования нестероидных противовоспалительных средств, применяет методы мануальной терапии и физиолечение. Главное для больного – не растеряться в этой ситуации, не увлекаться обещаниями моментального исцеления при выполнении мануальных приемов, не прибегать к ним повторно в случае неуспеха или, что хуже, усилившейся на фоне такого лечения боли.
При лечении консервативно, то есть лекарствами, следует понимать, что безуспешность лечения в течение четырех недель — веский довод за пересмотр диагноза, обращения к ревматологу, а не для проведения повторных курсов терапии. Нередки ситуации, когда пациент с жалобами на боль в нижней части спины получает симптоматическое (то есть всего лишь обезболивающее) лечение по некоей шаблонной схеме, без уточнения истинной причины возникновения этой боли.
Причины болей в пояснице
Основные причины болей в поясничной области – это
- изменения структур позвоночника, как правило, возрастные (они же дегенеративные), остеохондроз позвоночника (он же спондилез), разнообразные грыжи межпозвонковых дисков или неадекватная работа мышечно-связочного комплекса. Такие боли называют первичными, то есть напрямую связанные с позвоночником;
- патологические изменения органов, находящихся рядом с болезненной областью, но непосредственно к позвоночнику не относящихся (например, болезни внутренних органов, кожи). К этой же категории причин относят воспаление суставов, травмы, эндокринные нарушения (к примеру, диабет), — словом, все, что не укладывается в картину «естественных возрастных изменений» позвоночника. Такие боли называют вторичными.
Расспрос и осмотр на приеме у врача
Боли, ощущение тугоподвижности или повышенное болезненное напряжение мышц на участке между нижними ребрами и ягодицами принято обозначать термином «люмбалгия». Если к указанным симптомам присоединяются боли в ноге, это состояние принято называть люмбоишиалгией.
В первую очередь важна острота боли, то есть давность ее возникновения. Боль давностью до 12 недель (3 месяцев) называют острой, более 12 недель – хронической. Хронический болевой синдром может протекать с обострениями и периодами улучшения.
Принципиальное значение имеет то, как боль чувствуется. Это или ощущение в определенной точке, или распространение («проекция», «иррадиация») боли по ходу нерва в бедро, ягодицу, коленный сустав, стопу, или нечеткая, «тупая» боль. Необходимо понять, ограничены движения в позвоночнике в моменты возникновения боли, или движения беспрепятственные (это может указывать на механический характер повреждения, например, при переломе позвонка). В какие моменты появляется боль? Возникает ли она при нагрузке, или в покое, во время ночного сна? Утвердительный ответ на последний вопрос вообще является «красным флагом» для ревматолога и заставляет задуматься о диагнозе воспалительного заболевания позвоночника у пациента (на них остановимся чуть позже). Если боль усиливается при движении головы, ходьбе, прыжках, речь скорее всего идет о так называемой проекционной боли, причина которой – повреждение нервных структур (наиболее часто – радикулит).
Остеохондроз позвоночника, или спондилез – состояние, при котором наблюдается уплотнение и деформация позвонков, с появлением небольших костных выростов, похожих на шипы, по краям позвонков. Долгое время было принято считать спондилез результатом естественного течения дегенеративных процессов, старения организма. Однако убедительно доказано, что не только возраст может быть причиной остеохондроза. Неподвижный образ жизни, повышенная нагрузка на поясничный отдел позвоночника при длительной работе за компьютером или при длительном вождении (например, профессия водителя-дальнобойщика) способствуют возникновению остеохондроза даже у молодых людей. Под воздействием всех этих факторов межпозвонковые диски-буферы уплощаются, и нервные корешки, ответвляющиеся от спинного мозга, сдавливаются, а затем травмируются выросшими краевыми костными шипами. Постоянное раздражение и сдавление этих корешков и вызывает боль. По-латыни корешок называется radix, поэтому такое воспаление принято именовать радикулитом.
Так называемые воспалительные заболевания позвоночника – область интересов ревматологов. Эти таинственные болезни могут «тлеть» несколько лет, начинаясь преимущественно в молодом возрасте и поражая в основном мужчин, и выливаясь в итоге в обездвиженность и инвалидизацию больного. Пациенты этой группы обычно «терпят до последнего» и ночные боли, и утреннюю скованность в спине, и слабость, и нарастающее снижение работоспособности. К великому сожалению, от появлений первых симптомов заболевания до постановки правильного диагноза в среднем проходит около семи лет. За это время изменения в позвоночнике могут стать необратимыми, а функциональная (двигательная) активность – низкой. Позвоночник становится неподвижным, меняет форму, появляется горб. Встречается эта патология не так часто, как остеохондроз, к примеру, но затраты на лечение и общее время нетрудоспособности таких больных несоизмеримо выше.
Если помимо болей в спине пациент при расспросе говорит о воспалении суставов (чаще речь идет о коленных суставах, суставах кистей или стоп), боли в ягодицах, неустойчивом стуле с необычными примесями, нарушение зрения или боли в глазах, это тоже повод срочно направить его к ревматологу для проведения специфического дополнительного обследования и исключения заболевания из группы спондилоартритов (например, серонегативного спондилоартрита или болезни Крона).
Существуют заболевания, проявляющиеся болью в нижней части спины и совершенно не затронутыми позвоночными или нервными структурами. Одно из таких заболеваний – миофасциальный болевой синдром. Пациенты (чаще это молодые пациентки) указывают на длительное нахождение в неудобной позе или физическую перегрузку, предшествовавшие развитию болей. При врачебном осмотре обращает на себя внимание резкая болезненность при надавливании на определенные точки, расположенные около позвоночника. Такое состояние значительно снижает качество жизни пациента, но незначительные изменения в мышечной ткани (локальное перенапряжение) не представляет опасности ни для нервных корешков, ни для внутренних органов. Обычно лечебного эффекта удается достичь с помощью назначения миорелаксантов (мидокалм), низких доз нестероидных противовоспалительных препаратов (мелоксикам, диклофенак), локального введения (укола) в «болевую точку» стероидного противовоспалительного препарата (дипроспан).
Обследование
Принято считать, что если пациент с жалобами на боли в нижней части спины не имеет «тревожных знаков» (о них рассказано ниже), то в дополнительном обследовании он не нуждается, и лечение может быть проведено терапевтом без анализов и даже рентгенографии. Но, как показывает практика, практически у любого больного такие «знаки» могут быть обнаружены, а значит, существует необходимость сдать кровь как минимум на общий (а лучше – еще и на иммунологический) анализ, и выполнить рентгенографию поясничного отдела позвоночника в двух проекциях (в идеале – с «захватом» костей таза).
— Анализы крови могут выявить повышение скорости оседания эритроцитов (СОЭ), что свидетельствует о воспалении, возможно иммунного происхождения, или инфекции. Повышение уровня лейкоцитов также говорит об инфекции или воспалении, а выраженная анемия – о возможном наличии опухолевого процесса.
— Анализ мочи сдается при подозрении на болезнь почек. Боль в области поясницы при этом носит ноющий характер, часто «распространяясь» вверх, к нижним ребрам. При наличии изменений в анализе мочи проводят УЗИ почек, и дальнейшая тактика подробно обсуждается с терапевтом или урологом.
— Рентгенография – наиболее дешевое из инструментальных обследований, это метод выбора при диагностическом поиске в данном случае. На рентгенограмме можно увидеть нарушение структур позвоночника, признаки воспаления позвоночных суставов, по косвенным признакам определить место сдавления нервов. «Прозрачность» позвонков на рентгенограмме натолкнет на мысль об остеопорозе (хрупкости) костного скелета. Как известно, на фоне остеопороза наиболее часто встречается такое осложнение как перелом позвонка с последующим сдавлением прилежащих нервов. Если перелом, увы, состоялся, это также будет видно на рентгенограмме. Возможности этого метода исследования огромны, но если патология найдена, необходимо уточнить, насколько серьезно повреждение, не нуждается ли пациент в оперативном вмешательстве на позвоночнике. Для этого уже требуется более точное исследование – послойное (томография). Существует два вида томографии – компьютерная рентгеновская и магнитно-резонансная.
— Компьютерная томография (КТ). Метод обследования, позволяющий буквально заглянуть внутрь позвоночника. Все костные структуры, ускользнувшие от внимания рентгенолога при обычной рентгенографии, на томограмме будут отлично видны. При необходимости с помощью полученных данных и специальной компьютерной программы можно реконструировать 3D модель любой интересующей структуры.
— Магнитно-резонансная томография (МРТ). Нерентгеновский метод исследования. Отличается от компьютерной томографии также тем, что позволяет врачу более тщательно оценить состояние «мягких» структур позвоночника (на КТ хорошо видны только костные элементы): спинного мозга, корешков. Более детально при этом обследовании видно позвоночные грыжи, изменения сосудов и мышц. Обычно именно за специалистом по МРТ остается последнее слово при диагностическом поиске и определении дальнейшей тактики.
Признаки, на которые следует обратить внимание
Вторичные боли в спине, то есть не имеющие связи с остеохондрозом и «перетружденной» спиной – тревожный симптом, заставляющий как можно скорее начать поиск основного патологического процесса, вызывающего боль. Кратко остановимся на симптомах, которые могут указывать на возможный вторичный (то есть не связанных непосредственно с позвоночником) характер болей и требуют повышенной бдительности, как от врача, так и от пациента:
- быстрая внезапная потеря массы тела (может возникнуть подозрение на опухоль);
- инфекции почек и мочевого пузыря (в этом случае боль может быть симптомом пиелонефрита);
- усиление боли в покое или после ночного сна (этот симптом особенно интересует ревматологов, так как может быть знаком развивающейся болезни Бехтерева);
- повышение температуры тела;
- изменения в анализах крови (повышение свертываемости крови, обнаруженное при выполнении коагулограммы, повышение уровня лейкоцитов или падение гемоглобина, а также повышение СОЭ (скорости оседания эритроцитов) в общем анализе, повышение уровня С-реактивного белка в иммунологическом анализе);
- установленный диагноз «остеопороз», или прием лекарств, уменьшающих количество кальция в костях;
- возраст свыше 50 лет (риск развития остеопороза у женщин в климаксе) или менее 20 лет, особенно это касается юношей;
- ссылка на травму, вне зависимости от ее давности (например, падение с высоты более 2 метров, а для пожилых людей значимой травмой является уже падение с высоты собственного тела);
- признаки серьезных неврологических отклонений (нарушение чувствительности кожи, мочеиспускания или дефекации обычно свидетельствует о глубоком поражении спинного мозга);
- неэффективность «рутинного» лечения в течение 4 недель.
Лечение боли в пояснице
Как уже упоминалось, пациенты с болью в нижней части спины попадают в первую очередь в поле зрения терапевта и невролога. По имеющимся медицинским стандартам, врачи этих специальностей, особенно это касается терапевтов, проводят лечение неосложненных форм болевого синдрома при отсутствии «знаков опасности», о которых упоминалось ранее. Медикаментозная терапия заключается в назначении нестероидных противовоспалительных средств (НПВП, например, мелоксикама) или простых анальгетиков. Крайне важно убедить больного снизить нагрузку на позвоночник – избавиться от лишнего веса, исключить работу, связанную с подъемом и перемещением тяжестей, уменьшить время нахождения в статической вертикальной позе («сидячий» образ жизни, работа за компьютером или, наоборот, «работа на ногах»). Пациента следует настроить на регулярные занятия физической культурой, при этом главное не переусердствовать: при болях в нижней части спины противопоказаны бег, прыжки, многие игровые виды спорта, такие как баскетбол, волейбол, футбол.
Неврологи чаще всего используют комплексную терапию болей в нижней части спины, включая в схему миорелаксанты (например, мидокалм) и витамины группы В. Основное действие миорелаксантов – расслабление спазмированных (зажатых) мышц, предоставление им отдыха. Витамины группы В, как принято считать, улучшают питание и регенерацию нервных волокон. Эти препараты более эффективны в случаях острой боли, а вот при хроническом болевом синдроме их назначение хоть и не навредит, но доказанной эффективности не имеет.
Довольно часто врачи (особенно хирурги) рекомендуют ношение бандажа на поясничную область (поддерживание поясницы). Это позволяет избавить пациента от неприятных ощущений в том случае, если предстоит физическая нагрузка, долгая дорога или выступление, но собственно лечебного эффекта не имеет. Как только бандаж снимают, боль возвращается или усиливается. Столь любимые в нашей стране физиопроцедуры , «блокады», массаж или манипуляции на позвоночнике имеют «отвлекающий» эффект, устраняют болезненный мышечный спазм, однако так же, как и применение бандажа, не имеют доказанного лечебного эффекта. В случае хронической боли эти назначения просто необходимо сочетать с лечебной физкультурой и плаванием.
В случаях тяжелого повреждения структур спинного мозга, больших грыжах дисков, компрессионных переломах или опухолях прибегают к хирургическому лечению. Операции на позвоночнике разнообразны — от небольших, проводимых под местной анестезией, до обширных вмешательств, которые проводятся несколькими бригадами хирургов в несколько этапов. За последние двадцать лет техника выполнения этих операций постоянно совершенствуется, накоплен большой опыт, поэтому, при наличии показаний к хирургическому лечению позвоночника нет смысла ждать, пока проблема решится сама собой.
Сохранить активность и подвижность
Распространенная ошибка – соблюдение постельного режима при острой боли в спине. Движение при этой патологии опорно-двигательного аппарата не просто нужно, а необходимо! Во всех случаях, кроме компрессионного корешкового синдрома (этот диагноз установит невролог), нахождение в горизонтальном положении увеличивает стоимость лечения и затягивает сроки выздоровления. Да и при корешковом синдроме общее время постельного режима не должно составлять более двух дней.
При воспалительных (ревматологических) заболеваниях позвоночника и крестцово-подвздошных суставов физическая активность – основное средство борьбы с наступающей инвалидизацией. Напомним, указанна группа болезней имеет постепенно прогрессирующий характер, и упражнения, направленные на поддержание гибкости и развитие и укрепление мышечного «корсета» позвоночника, можно считать таким же эффективным методом лечения, как и специальная терапия противовоспалительными препаратами разных групп, назначаемая ревматологами.
Болит спина в области поясницы: почему это происходит и что поможет?
Боль в поясничной области — достаточно распространённое явление, поэтому у многих, кто такие боли испытывал, возникает вопрос, почему болит спина в области поясницы?
Это наша расплата за способность передвигаться на двух ногах. Боли в спине, особенно в её нижнем отделе, могут возникнуть вследствие того, что по позвоночнику нагрузка распределяется неравномерно, большая её часть приходится на нижний отдел.
Почему болит поясница
Болевые явления следует градировать, на первичные и вторичные. Болезни первичные имеют причиной патологические изменения дистрофического или функционального происхождения в самом позвоночном столбе, который состоит не только из твёрдых тканей, но и из эластичных мышечных тканей, содержащих нервные волокна.
Причинами вторичных болей становятся механические повреждения, инфекционные или онкологические заболевания, патологические изменения органов брюшины. И у женщин, и у представителей мужского пола поясничную болезненность могут спровоцировать воспаления или формирование новообразований в органах мочеполовой системы.
Почти в 85% боли спровоцированы защемлением нервных волокон при остеохондрозе.
Помимо этого есть большое количество заболеваний, ведущих к болевым явлениям в пояснице. Болезни эти бывают как врождёнными, так и приобретёнными. Подавляющее количество случаев болезненных проявлений может быть объяснено гиподинамией, постоянным продолжительным пребыванием в одной позе, а также полученными повреждениями позвоночника.
Когда регулярно болит и ноет спина в области поясницы, люди не сразу прибегают к медицинской помощи. Но такая боль имеет свойство аккумулироваться. И только когда эти симптомы начинают преследовать постоянно, а интенсивность их нарастает, люди задумываются о лечении.
Наименее подвержены развитию состояний, когда болит спина, люди, ведущие активный образ жизни и занимающиеся каким-либо видом физкультуры. Отдых, периодические перемены положения во время работы за столом, и периодическая физическая активность способствуют предупреждению развития остеохондроза и прочих патологических явлений.
Причины поясничных болей
Если болит спина, объяснения могут быть различные:
- непроизвольные судорожные сокращения мускулатуры, поддерживающей позвоночник, — как однократно возникшие, так и регулярные;
- патологические процессы в межпозвонковых дисках, приводящие к сдавливанию корней нервных волокон;
- дегенеративные процессы в твёрдых тканях;
- сужение спинномозгового канала;
- деструктивные поражения хрящевых тканей (артрозы) в суставах поясничного отдела;
- деформации позвоночника;
- анкилозирующий спондилоартрит.
Остеохондроз
Остеохондрозом называют целый комплекс дегенеративных изменений в хрящевых тканях позвоночных сочленений. Чаще всего речь идёт о поражении межпозвонковых дисков.
Остеохондроз почти всегда сопровождается деформацией поясничной области позвоночного столба. Искривление может произойти в стороны, вперед и назад. Если разрушающийся межпозвонковый диск или его фрагменты оказывают сдавливающее действие на спинномозговой канал, происходят нарушения в органах таза.
Могут наблюдаться затруднения с опорожнением мочевого пузыря или кишечника, утрата чувствительности органами половой системы, как у мужчин, так и у женщин.
Ишиас вызывается дисфункцией седалищного нерва, это целый комплекс, объединяющий различные неврологические симптомы. Боли варьируют в зависимости от вида поражения. Могут ощущаться прострелы, боль жгучая, колющая или онемение.
Иногда у больного так сильно болит спина в области поясницы, что невозможно двигаться вообще, боли мешают заснуть, человек не может найти покоя. Если боль возникла вследствие этой причины лечение нужно незамедлительно, чтобы купировать приступ.
Для этого используются анальгезирующие препараты, а также специфические приёмы, применяемые медиками в целях растяжения позвоночника.
Люмбаго — это так называемый прострел, сильная внезапная боль, спровоцированная перегрузкой мышц. При значительном однократном или длительном напряжении мускулы нагреваются, а затем следует охлаждение, как результат может случиться приступ внезапной боли в пояснице.
Такой приступ может предупреждать о начинающемся патологическом процессе в одном из межпозвонковых дисков поясничного отдела. Болевые симптомы сопровождаются при люмбаго чувством сильного напряжения мышц. Во время приступа у человека очень болит спина в области поясницы, он находится в одной позе, часто неестественной, а любая попытка её поменять провоцирует сильнейшую боль.
Люмбаго может продолжаться в течение недолгого времени, а может не прекращаться долгие часы, и прекратиться так же внезапно, как и началось.
И ишиас, и люмбаго могут возникать периодически, повторяться, поэтому нужно определить, какие типы нагрузок или позы могут их вызвать. Боли при таких патологиях, как правило, иррадиируют в заднюю поверхность бедра, а при попытке сменить положение усиливаются. Лечение этих патологий нужно осуществлять комплексом мероприятий.
Болезни почек
Поясничная боль — характерный признак патологических процессов в почках. Некоторые из них провоцируют стремительное увеличение почечной капсулы вследствие отёка или воспаления. Именно при заболеваниях, вызывающих быстрое увеличение, такие боли и бывают. Боль может иррадиировать в область брюшины.
Почему ещё могут возникать болезненные ощущения в пояснице
Боли в пояснице происходят, если человек чрезмерно много времени проводит, приняв положение сидя (на работе, дома перед телевизором или компьютером, в машине). С другой стороны, деятельность, связанная с усиленным физическим трудом, постоянным пребыванием на ногах, также может спровоцировать боль в нижней части спины.
Проявление фанатизма во время выполнения упражнений в спортзале, вызванное желанием быстрее набрать форму, особенно часто наблюдающееся у женщин, иногда приводит к различным патологиям суставов, костей и мускулатуры позвоночного столба или травмам, приносящим боль.
Боли в нижней части спины иногда происходят вследствие увеличенной нагрузки на неё. При прямохождении нагрузка распределяется таким образом, что большая её часть падает именно на нижний отдел, в поясничную область.
Если при этом у человека есть избыточный вес, это увеличивает нагрузку в разы, и может вызвать появление болезненности в спине. У женщин боли в пояснице могут чувствоваться во время вынашивания ребенка, а также в период после климакса, когда развиваются заболевания, приводящие к повышенной ломкости костей.
Лечение боли в пояснице
Если у человека болит спина в области поясницы, чем лечить это состояние?
Если у пациента постоянная боль в спине, и особенно сильно беспокоит поясница, то лечение должно осуществляться последовательно и планомерно. Острый болевой синдром, конечно, необходимо купировать при помощи медикаментов.
Однако после того, как сильная боль снята, лечение нужно продолжать: активно заниматься лечебной гимнастикой, принимать физиотерапевтические процедуры, провести один или несколько курсов массажа. Можно также проконсультироваться по поводу нетрадиционных методов терапии: иглоукалывания, мануальной терапии, акупунктуры, народных рецептов компрессов и растираний.
Лечащий врач всегда подскажет, к каким методам лучше прибегнуть в конкретном случае.
Доврачебная помощь при боли в пояснице
В случаях, когда боли преследуют регулярно или очень сильно болит и скрутило так, что не разогнуться, прибегать к врачебной помощи в любом случае придётся. Только специалист точно знает, что делать при различных болезнях.
До приёма у врача или приезда скорой помощи можно принять болеутоляющие средства, которые найдутся в домашней аптечке. Это может быть анальгин или баралгин. Для снятия спазма можно принять две таблетки но-шпы. Если есть диклофенак, можно попросить кого-то из близких сделать укол.
Также можно воспользоваться средствами для местного применения: мазями или гелями, специальным пластырем.
Эти средства не должны иметь разогревающего эффекта. Пользоваться наружными средствами согревающего действия можно только в период ремиссии. Если у вас сильная боль, такое средство усилит приток крови к больному месту, это провоцирует увеличение отёка, а, следовательно, и болевых ощущений. Не нужно пытаться снять боль, употребляя алкоголь, это затруднит определение диагноза и дальнейшую работу медиков.
Консервативное лечение
Медикаментозное лечение при боли в спине направлена в первую очередь на подавление болезненных приступов.
Для этого применяют анальгезирующие и противовоспалительные средства в различных лекарственных формах.
Медикаменты для облегчения болевых ощущений могут вводиться больному перорально, внутримышечно, внутривенно или непосредственно в больную область. Также применяются разогревающие гели и мази, которые наносятся на область, где чувствуется боль.
Однако анальгезирующие и противовоспалительные препараты могут купировать боль, но не устранить факторы, её спровоцировавшие.
Для устранения спазматических процессов применяют препараты-миорелаксанты. Для улучшения снабжения тканей позвоночника и налаживания метаболических процессов на клеточном уровне используются дезагреганты. Для того чтобы снять невралгические симптомы показано употребление препаратов витаминов группы В.
Методы физиотерапии обязательно применяются при лечении патологических процессов в различных составляющих позвоночного столба и восстановлении их функционала. Применяют такие методы как лекарственный электрофорез, магнитотерапия, лазеротерапия, обёртывания и аппликации с применением различных действующих веществ, разогревающие и бальнеологические процедуры.
Врач назначит необходимую физиотерапию, потому как лечить конкретное заболевание необходимо различными подходящими способами.
К методам консервативного лечения можно также отнести занятия лечебной физкультурой. Выполнять упражнения нужно в периоды ремиссии, с острой болью это невозможно. Заниматься необходимо регулярно, в идеале ежедневно. Комплекс упражнений может подобрать врач или инструктор по ЛФК.
Эмпирическим способом необходимо определить, какие упражнения не провоцируют дискомфорт в области поясницы. Если какие-то движения причиняют боль, от них лучше отказаться.
Массаж может поспособствовать избавлению от целого ряда проблем со спиной. Главное, чтобы его проведением занимался специалист, имеющий медицинское образование. Массажные приёмы оказывают благотворное влияние на кровоснабжение поражённых участков, помогает скорейшему выведению из организма токсических веществ, способствует ускорению обменных процессов.
Проводить сеансы массажа следует в период, когда боль не беспокоит.
Нетрадиционные методы
Акупунктура и мануальная терапия существенно могут облегчить состояние человека, если у него заболел поясничный отдел спины. Эти методики разработаны в давние времена, и способны оказать благотворное влияние на состояние здоровья, но применять эти способы нетрадиционного воздействия можно только с разрешения лечащего врача. Проводить их должен только специалист, имеющий диплом.
Если боли в пояснице происходят регулярно, можно прибегать к народным методам облегчения симптомов. Перед использованием любых рецептов, посоветуйтесь с лечащим врачом. несмотря на кажущуюся безобидность, многие натуральные средства обладают сильным действием, и могут не только помочь, но и принести вред.
Снизить болезненные ощущения поможет растирание. Для него нужно приготовить смесь из любого одеколона или чистого спирта, бутылочки пятипроцентного раствора йода, настойку валерианового корня и небольшого количества острого перца. Этой смесью тщательно растирать больную область, а затем тепло укутывать. Процедуру лучше всего проводить перед сном, и оставлять в тепле на всю ночь.
Рецептов народной медицины существует огромное количество. Спина болела у людей всегда, и сегодня остеохондроз встречается практически у каждого, перешагнувшего тридцатилетний рубеж.
Боли в пояснице — не столько заболевание, сколько симптом, указывающий на него. Главное, не запускать болезнь, а обследоваться и проходить курс лечения, следуя всем рекомендациям специалистов.
Статья написана по материалам сайтов: moyaspina.com, medsimptom.org, bezboleznej.ru, medboli.ru.
»