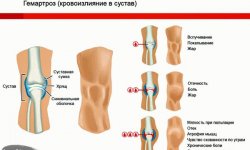
Посттравматический гонартроз коленного сустава
Посттравматический артроз коленного сустава достаточно распространенная патология. Появляется из-за травмы коленного сустава или сильного повреждения.
На первых стадиях пациенты не обращают внимание на симптомы и не спешат обращаться к врачу. Однако своевременная диагностика и лечение гарантирует благоприятный исход заболевания. Чаще происходит травма хряща и связочного аппарата, что и является причиной болезни.
Содержание
- Механизм развития
- Клиническая картина и степени
- Диагностика
- Методы лечения
- Хирургия коленного сустава
- (495) -506 61 01
- Посттравматический гонартроз
- Посттравматический гонартроз коленного сустава лечение
- Признаки и причины заболевания
- Стадии двухстороннего поражения
- Симптомы гонартроза
- Диагностика гонартроза
- Принципы лечения
- Физиотерапия при гонартрозе
- Профилактика деформирующего гонартроза
- Посттравматический артроз голеностопного и коленного суставов
- Как развивается
- Диагностика
- Методы лечения
- Прогноз и профилактика
- Гонартроз: диагностика, профилактика и лечение недуга
- Что такое гонартроз?
- Классификации заболевания
- Симптомы в зависимости от степени гонартроза
- Диагностирование
- Лечение гонартроза
- Лекарственные препараты
- Оперативное вмешательство и протезирование
- Дополнительные методы
Механизм развития
При травмировании происходит повреждение хрящевой ткани. Это нарушает поступление синовиальной жидкости в сустав. В норме она смазывает сустав, и он без проблем совершает движения.
При недостатке синовиальной жидкости происходит разрушение хряща. Сначала образовываются микротрещины, а затем хрящевая ткань полностью стирается. После полного изнашивания хряща начинается трение костей друг об друга. Это доставляет пациенту нестерпимую боль.
Колени довольно часто травмируются. Причиной развития гонартроза могут стать следующие причины:
- Ушибы.
- Разрывы и растяжения связок.
- Трещины мениска.
- Вывих или перелом.
- Трещины.
Ушибы являются самой распространенной травмой. Обычно после них гонартроз развивается достаточно редк. Однако иногда происходит скопление крови или жидкости.
Клиническая картина и степени
Сначала симптомы могут быть незначительными. Однако с прогрессированием заболевания они усиливаются. Основными симптомами проявления заболевания являются:
- Боль в колене, усиливающаяся при нагрузке.
- Ограничение подвижности.
- При движениях появляется хруст и щелчки в колене.
- Появление отека.
- Деформация сустава.
При появлении данных симптомов необходимо обратиться к врачу, чтобы ввремя начать лечение заболевания.
Имеется три степени заболевания. При прогрессировании состояние пациента усугубляется, что значительно мешает его нормальной жизни. На начальных этапах клиническая картина размытая, а также нередко гонартроз протекает в скрытой форме. Это значительно затрудняет диагностику.
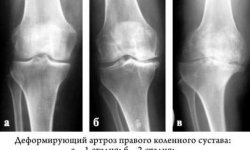
- I степень – после сильных физических нагрузок появляется небольшой дискомфорт в суставе. В пораженной конечности появляется быстрая утомляемость. Внешний вид сустава не изменен. По утрам может наблюдаться небольшое ограничение подвижности, которое устраняется через некоторое время. После проведения рентгенограммы на снимке можно обнаружить незначительное сужение суставной щели.
- II степень – на данной стадии симптомы усиливаются. Боль в колене становится интенсивнее и иногда не связана с физическими нагрузками. Происходит после длительного отдыха. Все чаще замечается хруст в суставе. Подвижность его значительно ограничена, особенно в утренние часы. Пациенту сложно полностью согнуть или выпрямить ногу. На рентгеновском снимке наблюдается сужение суставной щели и начальное разрастание остеофитов. Обычно на данной стадии пациенты решают обратиться к врачу.
- III степень – боль преследует пациента постоянно и присутствует значительное ограничение подвижности. Мягкие ткани сильно отекают, повышается местная температура пораженного места. Больной не может передвигаться без посторонней помощи, что приводит к инвалидности. Деформацию сустава видно даже без рентгенологического исследования.
Диагностика
Современные методы диагностики позволяют выявить патологию на ранних этапах. Для этого необходимо пациенту обратиться при первых симптомах. Сначала проводится осмотр пациента и сбор анамнеза. После постановки предварительного диагноза назначается ряд исследований.
Самым информативным является рентгенография. Она позволяет выявить изменения в коленном суставе и близлежащих костях. На первой стадии он показывает незначительные изменения. Однако 2 и 3 стадия имеют яркие признаки.
Также проводится УЗИ коленного сустава. Оно позволяет исследовать близлежащие мягкие ткани. В запущенных случаях процесс распространяется не только на сам сустав, но и на мягкие ткани, окружающие его.
В некоторых случаях показано проведение МРТ. Оно может показать любые изменения даже на начальной стадии заболевания.
Методы лечения
Терапия должна быть комплексной. В нее должны быть включены: медикаментозное лечение, физиопроцедуры, ЛФК, массаж и при желании народные методы. При отсутствии эффективности проводится хирургическое вмешательство.
Среди медикаментозных препаратов используются следующие группы:
- Нестероидные противовоспалительные – позволяют устранить болевой синдром и воспалительный процесс.
- Хондропротекторы – восстанавливают хрящевую ткань и улучшают качество синовиальной жидкости. Необходим длительный курс лечения, так как результат наступает не сразу.
- Кортикостероиды – применяются при отсутствии эффекта от НПВС. Обладают обезболивающим и противовоспалительным эффектом. Вводится в полость сустава и обладает быстрым действием.
Среди физиопроцедур используются следующие:
- Электрофорез с лекарственными препаратами.
- Фонофорез.
- Магнитотерапия.
- Парафино- и озокеритолечение.
- ЛФК.
- Массаж.
Хирургическое лечение назначается при отсутствии эффекта от консервативной терапии. Также на запущенных стадиях заболевания. Применяются следующие операции:
- Артроскопия.
- Остеотомия.
- Эндопротезирвание.
После проведенной операции функционирование сустава восстанавливается.
Посттравматический гонартроз полностью вылечить нельзя, как и другие виды артроза. Все методы лечения могут только приостановить развитие. Гонартроз мешает вести человеку привычный образ жизни, а часто и нарушает трудоспособность. В запущенных случаях он приводит к инвалидности, когда пациент не может самостоятельно передвигаться.
Любой человек может столкнуться с данной патологией, поэтому необходимо знать симптомы заболевания, чтобы вовремя обратиться к врачу. В данной ситуации к врачу лучше обращаться сразу после травмы и повреждения.
Хирургия коленного сустава
(495) -506 61 01
Посттравматический гонартроз
Посттравматический гонартроз может быть следствием как хронической травматизации коленного сустава, так и перенесенного острого механического повреждения.
От степени тяжести и обширности травмы коленного сустава, а также от использующихся для её коррекции методов лечения всегда напрямую зависит возникновение и скорость прогрессирования дегенеративно-дистрофического процесса. В большинстве случаев гонартроз возникает через три-пять лет после повреждения. Иногда характерные для него изменения наступают намного раньше — спустя два-три месяца после перелома или вывиха колена.
Развитию гонартроза способствуют защемления, надрывы и разрывы менисков, сопровождающиеся заклиниванием коленного сустава, особенно в тех случаях, когда оно не было быстро и вовремя устранено. К возможным причинам артроза можно отнести травмы хряща и связочного аппарата.
незначительные, лёгкие травмы иногда становятся источником серьёзных проблем, оборачиваясь своеобразным пусковым механизмом к развитию асептического (аваскулярного) некроза мыщелка бедра и большеберцовой кости. Это впоследствии угрожают перейти в посттравматический гонартроз со всеми характерными для данной патологии проявлениями.
На сегодняшний день нестабильность коленного сустава, нередко являющаяся следствием его существенного повреждения, считается одной из наиболее частых причин развития вторичного гонартроза у лиц молодого и среднего возраста. К тому же, практически повсеместно выполняемая стабилизация сустава путём реконструкции его связочного аппарата отнюдь не предупреждает развитие деформирующего артроза, а напротив, ведёт к возобновлению прерванных полученной травмой неконтролируемых физических нагрузок и перегрузок.
Оптимальный подход к коррекции нестабильности должен предусматривать не исключительно её нивелирование, но и быть рассчитанным на дальнейшую профилактику прогрессирования деформирующего артроза. Важная роль при этом отводится восстановлению опорного баланса коленного сустава путем проведения вальгизирующей остеотомии большеберцовой кости.
В среднем в 20-30% случаев причиной гонартроза выступают различные травмы коленного сустава. Им страдают в основном трудоспособная категория граждан, к профилактике и своевременной диагностике этой патологии следует подходить крайне щепетильно. Это поможет в будущем избежать ранней инвалидизации и социальной дезадаптации таких лиц. Особое внимание следует уделить пациентам, которым в ходе лечения травм были выполнены операции по частичному или полному удалению мениска. Так как это приводит к повышенному давлению на суставные хрящи.
Эндопротезирование коленных суставов в Германии
Ортопедическая клиника Кассель это ведущий европейский центр по эндопротезированию коленных и тазобедренных суставов. Подробнее
Эндопротезирование коленного сустава в Израиле
Многие пациенты для операции эндопротезирования коленных суставов выбирают Израиль, где уровень ортопедической помощи является одним из самых высоких в мире, а стоимость лечения ниже, чем в Европе или США. Подробнее
Лечебная артроскопия коленного сустава в ортопедической клинике Кассель — Германия
Программа пребывания пациента на операцию и послеоперационную реабилитацию по поводу эндоскопической операции на коленном суставе. Оперирующий хирург — руководитель клиники, профессор Зиеберт. Подробнее
Посттравматический гонартроз коленного сустава лечение
Признаки и причины заболевания
Согласно международной классификации болезней (МКБ-10), такому заболеванию, как гонартроз, присвоен код от М17. 0 до М17.
9. Что это за нормативная база и зачем она нужна? МКБ – это один из самых главных документов в мировом масштабе, разработанный Всемирной организацией здравоохранения для решения глобальных аспектов в сфере медицины.
В документ, включающий 3 тома, внесены все известные диагнозы, каждый из которых числится под определенным кодом МКБ.
Код состоит из одной буквы (класс болезни) и трех цифр (первые 2 цифры – это конкретное заболевание из указанного класса, а после точки следует еще одна цифра, обозначающая его конкретную разновидность и особенности болезни).
Этим упорядоченным классификатором, включающим более 12 тыс. недугов, пользуются врачи-специалисты всех стран, что позволяет им ориентироваться на единые стандарты при постановке диагноза, использовать официально введенные нормативы оказания медпомощи пациенту, вести медицинскую статистику заболеваемости и др..
В общих чертах с кодом разобрались, но для некоторых еще, возможно, непонятно, почему после аббревиатуры МКБ идет число 10. Объясним, данное значение обозначает 10-й пересмотр болезней, то есть использование в настоящий момент документа десятой версии (1990 г.) со дня его первого выпуска (1983 г.).
А теперь расшифруем код МКБ, непосредственно относящийся к нашему заболеванию:
- латинская буква «М» обозначает болезни костно-мышечной системы и соединительной ткани;
- цифра «17» – гонартроз, или артроз коленного сустава;
- цифра, идущая после «17», указывается из числового диапазона 0-9, она означает вторичный или первичный вид патологии, двусторонней или односторонней локализации, посттравматической природы происхождения или нет.
Обычно у пациентов обнаруживается вторичного типа заболевание (чаще посттравматическое) с односторонним поражением (очаг концентрируется на одном колене). Для такого диагноза код будет М17.
3. А, к примеру, для посттравматического гонартроза с двухсторонней локализацией (2 колена), болезнь записывается как М17.
2. Первичные артрозы коленного сустава – это М17.
Скажем так, изучать коды МКБ ни к чему, разве что, если в медицинской карте врач «зашифровал» вот таким способом диагноз, а вам очень хочется докопаться до истины и узнать трактовку таинственных обозначений.
Стадии двухстороннего поражения
1 степень гонартроза
Как мы уже выяснили, патологическая резорбция тканей коленного сустава может происходить как исключительно в одной нижней конечности, так и одновременно в двух ногах. Одновременное поражение правого и левого сочленения принято называть двусторонним деформирующим артрозом.
Не сложно понять, что когда болезнью охвачено оба сустава, патология протекает сложнее и переносится тяжелее, при этом угрожает утратой локомоторно-опорных функций сразу двух конечностей
Подобный патогенез иногда принадлежит к идиопатической, или первичной форме гонартроза. Другими словами, заболевание появилось без видимых на то причин, что происходит не так уж и часто.
Зачастую он имеет посттравматическую природу происхождения. Это говорит о том, что дегенеративно-дистрофический процесс вызван некогда перенесенными травмами коленей, которые в свое время были вылечены неправильно, не до конца или вовсе не лечились.
Не менее часто ему способствуют врожденные патологии опорно-двигательной системы (искривление скелетных составляющих, генетические дефекты мышечно-связочных элементов, врожденная неполноценность сустава и пр.).
Очередным распространенным следствием нарушений выступают некоторые заболевания, в особенности ревматоидный артрит и сахарный диабет.
Симптомы гонартроза
Вернемся к клиническим симптомам. Чем старше болезнь, тем они сильнее будут выражены. Итак, заболевание проявляется:
- хрустом в суставе и другими звуками (скрип, щелканье и пр.) в момент совершения определенного движения (для последней стадии звуки нехарактерны);
- болезненным синдромом различного характера и окраски с передней и/или задней стороны колена при движении;
- болью в покое, что свидетельствует о запущенности медицинской проблемы;
- мышечной слабостью, тугоподвижностью больного отдела, невозможностью правильно двигать суставом, ограничением диапазона движений;
- парестезиями в виде онемения, покалывания и пр. нарушениями чувствительности;
- увеличением размеров сочленения, что при тяжелом патогенезе можно увидеть визуально, пораженное колено объемнее здорового;
- периодическим заклиниванием (блокадой) коленного сустава с одновременным чувством резкой боли, что объясняется попаданием некротизированного фрагмента хряща в пространство между сочленовными поверхностями;
- неустойчивостью ноги (потерей опороспособности), в связи с этим у пациента случаются частые вывихи и подвывихи.
К начальным признакам гонартроза в первую очередь относят утреннюю скованность и несильную боль, которые проходят сразу после того, как человек нормально расходится. Дополнительно на раннем этапе может наблюдаться слабость в ногах, пощелкивание в колене.
Болевой симптом, двигательные расстройства не всегда тревожат в начале болезни или имеют слабовыраженный характер, что зачастую мешает человеку вовремя обратить внимание на проблему и прийти в больницу. Как показывает практика, зачастую дело уже приходится иметь со 2 степенью тяжести и выше.
Диагностика гонартроза
Существует много методов диагностики, но их эффективность может быть наибольшей только при комплексном подходе.
Осмотр ортопеда
Осмотр ортопеда – первое и очень важное диагностическое мероприятие. Сюда входит:
Линейные измерения костей;
Углометрия (определение подвижности в поражённом суставе под различными углами).
Клинические исследования
Анализы при гонартрозе включают в себя:
Исследование формулы крови и скорости оседания эритроцитов (СОЭ);
Определение уровня фибриногена, мочевины и других биохимических показателей крови и мочи.
Рентгенологические исследования
Основным методом диагностики гонартроза является исследование больного сустава с помощью рентгена. На начальном этапе развития заболевания рентгенологическое исследование может ничего не показать, а если и покажет, то лишь незначительные изменения. На поздних сроках обнаруживается сужение суставной щели, склероз хряща, повреждение кости, а также отложение солей.
Ультразвуковое исследование
Ультразвуковое исследование пораженного артрозом коленного сустава даёт наилучшие результаты, однако оно не может полностью заменить рентгенографию. Поэтому все люди, страдающие дегенеративно-дистрофическими болезнями суставов, обязательно должны сделать рентгеновский снимок.
МРТ – магнитно-резонансная томография
Это наиболее прогрессивный метод диагностики, который позволяет послойно изучить все части сустава и определить самое раннее изменение в хрящевой ткани. Минус метода заключается в достаточно высокой стоимости обследования каждого сегмента.
А несомненный плюс – в высокой точности: часто оказывается, что гонартроз – далеко не единственное заболевание опорно-двигательного аппарата у конкретного пациента.
Если артроз коленного сустава посттравматический, методика его диагностики все равно практически не отличается от стандартной для такого рода патологий. Основное отличие заключается лишь в том, что в ходе опроса пациента необходимо уделить больше внимания предшествующей травме и обстоятельствам ее получения.
При пальпации отмечается болезненность и припухлость, возможно наличие деформаций, связанных с первичными повреждениями. Важно выявить последствия травмы, которые могли столь существенно повлиять на состояние коленного сустава.
Для более детального рассмотрения состояния колена используются такие методы диагностики:
Если картина остается неясной, применяется метод артроскопии. Его суть заключается во введении в суставную полость физраствора и миниатюрной камеры артроскопа.
В результате удается визуально оценить текущее состояние внутренней части сустава, а также выявить разрывы, участки воспаления, места наибольшего истончения хряща и склерозирования суставной щели.
Принципы лечения
Методика лечения гонартроза мало отличается от методов лечения артроза других суставов.
Шаг 1 – снимаем воспаление
Для этого традиционно применяются:
НПВС – нестероидные противовоспалительные средства, которые назначаются внутримышечно или внутривенно. Медикаменты в форме инъекций дают более длительный и сильный обезболивающий эффект. К ним относятся такие препараты, как диклофенак, олфен, диклак, ибупрофен, индометацин, кетопрофен;
Длительное пероральное применение этих препаратов может оказывать негативное воздействие на желудок, печень, почки и весь ЖКТ, особенно при наличии хронических заболеваний.
НПВС ЦОГ-2, являются наиболее эффективными и щадящими по сравнению с НВПС ЦОГ-1. Их можно применять длительно, на протяжении нескольких месяцев. Это мелоксикам, целекоксиб и нимесулид;
Гормональные препараты. Эта группа медикаментов применяется для внутрисуставных инъекций при наличии синовита коленного сустава (воспаления синовиальной оболочки). Цель терапии – снятие воспаления и болевого синдрома в максимально короткие сроки. Минус применения – повреждающее воздействие на хрящевую ткань, большое количество противопоказаний и побочных эффектов. Наиболее часто используемые при гонартрозе синтетические гормоны: гидрокортизон, кеналог, дипроспан;
Антиферментные препараты. Они нейтрализуют синтез некоторых ферментов и предотвращают дальнейшую дегенерацию суставов. Наиболее известные препараты этой группы: контрикал, овомин, гордокс. При гонартрозе их вводят внутрисуставно.
Шаг 2. Оказываем анаболический и антикатаболический эффект
Для этого применяются лекарственные средства, которые замещают необходимые для синтеза хряща вещества, оказывая на хрящевую ткань узкоспецифический защитный эффект. Их ещё называют хондропротекторами. Такие препараты содержат вещества, входящие в состав матрикса хряща. Эти медикаменты являются натуральными, хорошо воспринимаются организмом и активно стимулируют синтез коллагена.
К оправдано применяемым при артрозе коленного сустава препаратам относят структум, ДОНА, алфлутоп, румалон, мукосат. Все они являются медленнодействующими лекарствами, которые нужно принимать длительными курсами. Некоторые из них выпускаются в виде растворов для инъекций. Эта форма применения является наиболее эффективной.
Шаг 3. Мажем, греем, растираем
Они имеют различные принципы воздействия, но все без исключения зарекомендовали себя, как эффективные способы поддержания коленных суставов, поражённых гонартрозом. К сожалению, о полном выздоровлении речь не идёт.
Оксигенотерапия – метод наполнения полости сустава медицинским кислородом. Позволяет устранить отёчность и снизить болевой синдром. Может применяться как альтернатива гормональной терапии.
Лечение стволовыми клетками. Суть метода заключается в трансплантации стволовых клеток пациента в сустав. Метод разработан в Германии и позволяет откладывать консервативное лечение на многие годы. Используется только в крупных медицинских центрах Германии.
На разных стадиях гонартроза консервативная терапия может не давать положительной динамики. В таких случаях начинают рассматривать необходимость оперативного вмешательства.
Существует несколько видов операций при гонартрозе:
Артродез. При помощи этой методики устраняют деформированную хрящевую ткань вместе с суставом. Метод не позволяет сохранить физиологическую подвижность конечности. Прибегают к нему довольно редко;
Артроскопический дебридмент. Методика заключается в освобождении сустава от деформированной хрящевой ткани при помощи артроскопа. Применяется на ранних стадиях заболевания. Благодаря артроскопии устраняется боль. Операция несложная. Эффект от процедуры временный, 2–3 года;
Околосуставная остеотомия. Это технически сложный и редкий вид оперативного вмешательства. Заключается в предварительном подпиливании и закреплении под другим углом костей сустава. Это делается для перераспределения нагрузки. Реабилитация достаточно долгая, эффект от 3 до 5 лет. Применяется редко на ранних и средних стадиях гонартроза.
Эндопротезирование
В наше время эндопротезирование является самым распространённым и эффективным видом оперативного вмешательства при гонартрозе. Методика позволяет сохранить подвижность конечности, что обеспечивает пациенту возможность вести полноценную жизнь.
Эндопротезирование является сложной операцией. Длится она всего около часа, но после неё необходимо пройти длительный курс реабилитации и разработки сустава.
В этом заключается одна из основных особенностей эндопротезирования коленного сустава. Эффект удерживается до 20 лет, в зависимости от модификации материала.
После этого сустав снова придётся менять, так как происходит разбалтывание протеза под действием осевых и механических нагрузок.
Нельзя забывать о возможных осложнениях, таких, как:
Краевой некроз кожных покровов;
Парез малоберцового нерва;
Тромбоз подкожной бедренной вены;
Подобные неприятности происходят крайне редко и составляют около 1% от общего количества операций. Поэтому необходимо учитывать, что эффект от эндопротезирования иногда является единственным способом улучшить качество жизни больного артрозом коленного сустава.
Травматический артроз нельзя оставлять без внимания. Заболевание проявляет себя спонтанно, но часто развивается достаточно стремительно. Важно остановить патологический процесс и максимально восстановить поврежденные участки. Это поможет вернуть нормальную двигательную способность ногам и предотвратит дальнейшее повреждение суставов.
В процессе лечения применяются разнообразные методики, но их можно разделить на два основных направления: консервативная терапия и радикальные подходы. Рассмотрим их более подробно.
Консервативная терапия
При своевременном обращении в больницу справиться с проблемой можно посредством консервативных методик лечения.
Для этого необходимо обратиться к таким направлениям терапии:
- Медикаментозное воздействие. Используются нестероидные противовоспалительные препараты, анальгетики и кортикостероиды. Дополнительными средствами являются хондопротекторы, питательные пищевые добавки, миорелаксанты. В случае наличия инфекции травмированная область обрабатывается антисептическими препаратами и антибиотиками.
- Лечебные процедуры. Показаны лекарственный электрофорез, озокеритотерапия, массаж, воздействие сухим теплом. Физиотерапия позволяет восстановить трофику тканей и ускорить заживление повреждений.
- ЛФК. Гимнастика необходима для разработки колена и восстановления его двигательной способности. Также физические упражнения укрепляют связки и мышцы, снимают боль и напряжение, улучшают кровоснабжение сустава.
Общая инструкция относительно программы консервативного лечения выглядит следующим образом:
- купирование патологического процесса;
- снятие болевого симптома;
- предотвращение развития смежных заболеваний;
- улучшение питания тканей;
- восстановление двигательных способностей конечностей.
Хирургические методы
В случае, когда последствия травматического повреждения требуют хирургического вмешательства, а также на последних стадиях гонартроза, врач назначает операцию.
При такой форме заболевания используются следующие хирургические методики:
- Микрохирургическое вмешательство. Производится с помощью артроскопа и микрохирургических инструментов через небольшие проколы в колене. Таким образом, можно удалить отмершие мягкие ткани, исправить положение элементов сочленения, например, посредством надрезания сухожилий.
- Эндопротезирование. Производится замена изношенных элементов сустава на металлические и полимерные протезы. Установка эндопротезов возвращает пациенту способность передвигаться.
- Артродез. Искусственно создается ограничение движения коленного сустава. Такая манипуляция необходима при нестабильности сочленения.
В тот момент, когда суставные поверхности претерпели еще не фатальные изменения, а лишь незначительные дегенерации, применяется консервативное лечение. Оно базируется на следующих принципах:
- занятия лечебной физкультурой без абсолютной вертикальной нагрузки – врач назначит правильный (!) комплекс тренировок, который позволит улучшить обменные процессы в сочленении и даст возможность остановить патологическую прогрессию;
- похудение при помощи диеты – снизить массу тела очень важно людям с избыточным весом и ожирением, потому как лишние килограммы давят на сустав, затрудняя его нормальную работу;
- исключение физических нагрузок, при которых костное соединение функционирует в усиленном ударном режиме (бег, командные виды спорта, прыжки и пр.);
- использование нестероидных противовоспалительных препаратов для снятия болезненных ощущений и отечности (Ибупрофен, Диклофенак, Вольтарен, Индометацин и др.);
- применение препаратов для стимуляции выработки синовиальной жидкости и подпитки костно-хрящевых компонентов полезными веществами (хондропротекторы, гиалуроновая кислота);
- ношение специальных ортезных приспособлений, ортопедической обуви;
- назначение физиотерапевтических процедур (криотерапия, аппликации озокеритом и парафином, УВЧ, ультразвук, фонофорез и т.д.).
Физиотерапия при гонартрозе
Все виды физиотерапии могут назначаться в фазе ремиссии или небольшого обострения заболевания, но не в самой острой фазе с воспалением.
Эти виды воздействия на коленный сустав направлены на вытяжение, согревание и улучшение кровообращения в области сустава. Массаж проводится в области колена, по ходу лимфотока от периферии к центру, но не затрагивая подколенной ямки. Мануальная терапия проводится после массажа опытным специалистом. Её основная задача – вытяжение и стабилизация сустава.
Самостоятельно можно выполнять следующее упражнение: встаньте здоровой стороной к опоре, отведите ногу с больным суставом вперёд, затем назад, затем резким движением «выбросьте» её в сторону.
По теме:Какие продукты полезны при артрозе?
Профилактика деформирующего гонартроза
Гонартроз относится к группе заболеваний, которые лучше и проще предотвратить, чем дорого и долго лечить.
Далеко не каждая травма становится предпосылкой для развития гонартроза.
Для того чтобы повреждение не переросло во вторичное заболевание необходимо придерживаться таких рекомендаций по профилактике:
- после травмы необходимо обратиться к специалисту для определения степени повреждения и оказания соответствующих мер;
- в период реабилитации полностью исключаются нагрузки на ногу;
- рекомендуется временно ограничить подвижность сустава с помощью тугой повязки, гипса или ортеза;
- необходимо обеспечить полноценное питание и прием минерально-витаминных добавок, так как в этот период опорно-двигательный аппарат нуждается в интенсивной подпитке;
- при появлении признаков артроза нужно срочно обратиться за помощью к врачу.
Более подробную информацию о посттравматическом артрозе коленей, его особенностях и принципах лечения вы можете получить из видео в этой статье.
Посттравматический артроз голеностопного и коленного суставов
Посттравматический артроз голеностопного и гонартроз коленного суставов возникает как последствие травмы сустава – однократной или постоянной. Заболевание может развиться у любого человека вне зависимости от пола и возраста. Как любой артроз, посттравматический характеризуется появлением болей в суставе, ограничением движений, а затем деформацией конечности.
Чаще всего от посттравматического артроза страдает голеностопный сустав, коленный чуть реже. Болезнь имеет хронический прогрессирующий характер. По МКБ 10 оба заболевания обозначаются кодом М19.1.
Как развивается
Травмы сустава сопровождаются нарушением целостности костной и хрящевой ткани. Это приводит к формированию дегенеративных процессов в хряще, так как нарушается его питание. Хрящ теряет воду, постепенно высыхает, перестает быть эластичным.
Хрящевая прослойка сустава не может выполнять свою амортизационную функцию, кости трутся друг о друга и постепенно повреждаются. Так происходит развитие артроза. Постепенно присоединяется хронический воспалительный процесс в суставе. Основной причиной данного вида артроза можно считать травмирование суставных структур.
Предрасполагают к развитию дегенеративных процессов следующие факторы:
- Избыточный вес;
- Наследственный фактор;
- Малоподвижный образ жизни или избыточные нагрузки на сустав;
- Вредные привычки;
- Неправильное питание.
Посттравматический артроз развивается не у всех людей, получивших травму сустава. Чем больше предрасполагающих факторов, тем выше вероятность развития артроза. Если же лечение травмы прошло своевременно, нет провоцирующих факторов – дегенеративные изменения не появляются.
Посттравматический артроз голеностопного и гонартроз коленного суставов имеют сходную картину, но вместе с тем наблюдаются некоторые различия.
Посттравматический артроз голеностопного сустава наблюдается чаще других. Это связано с более частым травмированием конечности в этой области, анатомическими особенностями голеностопного сустава. Симптомы патологии развиваются постепенно. На начальной стадии человек жалуется на боли в области голеностопа, быструю утомляемость ноги. Боли имеют ноющий характер, усиливаются после нагрузок. При ходьбе нередко подворачивается стопа из-за развивающейся слабости связок.
Посттравматический гонартроз или поражение коленного сустава наблюдается несколько реже. В отличие от артроза после перелома голеностопа травматический гонартроз развивается быстрее. Первая степень заболевания характеризуется повышенной утомляемостью ног, дискомфортом при повышенных нагрузках. Боли появляются на второй стадии. Они носят ноющий или распирающий характер, появляются после долгой ходьбы или наоборот, длительного сидения.
На второй же стадии появляются внешние признаки патологии. Колено выглядит отечным, увеличено в размере по сравнению со здоровым. Боли становятся сильнее, беспокоят человека даже в покое. Третья стадия болезни – это деформирующий посттравматический артроз. Колено теряет анатомическую форму, человек начинает хромать. Боли наблюдаются практически постоянно.
Диагностика
Посттравматический гонартроз и артроз голеностопа диагностируют на основании характерной симптоматики, а подтверждают рентгенологическим исследованием. Для каждой стадии посттравматического артроза характерны свои признаки:
- Первая стадия. Изменения минимальны, наблюдается небольшое снижение высоты суставной щели;
- Вторая. Суставная щель сужена практически наполовину, по ее краям образуются костные разрастания – остеофиты;
- Третья. Суставная щель почти полностью сглажена, остеофитов становится очень много.
При необходимости для диагностики используют компьютерную томографию.
Рекомендуем к прочтению:
Методы лечения
Лечение посттравматического артроза голеностопного сустава и колена проводят комплексно. Важное значение имеет эффективность лечения травмы, послужившей причиной развития артроза. При недолеченных переломах и вывихах терапия артроза не принесет желаемого результата.
Пациентам назначается полноценное питание с достаточным содержанием белка, обогащенное витаминами и кальцием. При наличии избыточного веса диета направлена на его снижение, вместе с тем питание должно обеспечивать организм необходимыми веществами в полном объеме. Полезны молочные продукты, свежие фрукты и овощи, зелень, морская рыба.
Медикаментозное лечение направлено на устранение симптоматики артроза и замедление его прогрессирования. Применяются разные группы лекарственных средств:
- НПВС (Нестероидные противовоспалительные средства). Устраняют основные симптомы артроза – боль и отечность. Применяют внутрь в виде таблеток, наружно как мази. Используются такие средства, как Нимика, Вольтарен, Индометацин;
- Хондропротекторы. Содержат глюкозамин и хондроитин – основные компоненты хрящевой ткани. Замедляют процесс дегенерации хряща, устраняют болевые ощущения. Принимают длительно – не менее месяца. Эффективными являются такие препараты, как Артра, Терафлекс, Дона;
- Глюкокортикоиды. Используются при быстром развитии посттравматического артроза. Назначают препарат Дипроспан, который вводят непосредственно в полость голеностопного сустава. Средство обладает выраженным противовоспалительным действием, замедляет дегенеративные процессы в хряще.
При наличии какой-либо сопутствующей симптоматики врач может применить анальгетики, витаминные препараты, средства для улучшения кровообращения.
Медикаментозное лечение нужно начинать как можно раньше. Многие специалисты советуют принимать хондропротекторы сразу после травмы, не дожидаясь развития артрозных изменений.
Эффективным методом лечения является физиотерапия. Процедуры назначают на всех стадиях заболевания с целью облегчения болевых ощущений, улучшения питания хряща, кровообращения в голеностопном суставе. Применяют такие методики, как:
- Электрофорез;
- Парафиновые и озокеритовые аппликации;
- Магнитотерапию;
- УВЧ.
Широко используется лечение народными средствами. О возможности его применения следует проконсультироваться с лечащим врачом. Не все рецепты народной медицины могут принести пользу, особенно при выраженной степени посттравматического артроза.
Хирургическое вмешательство применяется в тяжелой степени заболевания, когда требуется пластика или замена голеностопного сустава.
Прогноз и профилактика
В большинстве случаев посттравматическое поражение голеностопных суставов излечивается полностью. Определяющим критерием выздоровления является своевременно начатое лечение. Вылечить посттравматический артроз можно, полностью соблюдая лечебные рекомендации. Профилактикой такой болезни является избегание травмоопасных ситуаций. Если же травма произошла, необходимо тщательно залечить перелом или вывих.
Посттравматический артроз голеностопного сустава – достаточно тяжелый недуг, которое может сделать человека инвалидом. Избежать этого можно, обратившись к врачу при первых признаках заболевания.
Гонартроз: диагностика, профилактика и лечение недуга
Если во время движения в коленном суставе слышен хруст – это является первым признаком гонартроза. Предотвратить разрушение хрящевой ткани и сохранить нормальную двигательную функцию помогут консервативные методы традиционной и альтернативной медицины. Лечение следует начинать немедленно – только в этом случае ревматологи дают благоприятный прогноз.
Что такое гонартроз?
Невоспалительное, дегенеративно-дистрофическое заболевание, поражающее самый крупный сустав — колено, называется гонартрозом. Достаточно непривычное медицинское определение, имеет более простое «народное» понятие — «отложение солей». Хотя клиническая картина гонартроза суставов имеет мало общего с избытком кальцинированных солей в коленном суставе. Они не оказывают на патологию никакого воздействия и являются побочным проявлением нарушенного обмена веществ.
Развитию гонартроза коленного сустава способствуют негативные процессы в гиалиновом хряще, прежде всего плохая циркуляция крови в мелких костных сосудах. Недостаток питательных веществ и кислорода, переносимых лимфатическим потоком, приводит к разрушениям внешнего хрящевого слоя колена.
На начальных этапах болезнь крайне сложно распознать. Деформация сустава происходит медленно, до тех пор, пока в процесс не втягивается стекловидный гиалиновый хрящ. Анатомическая структура связки видоизменяется. Происходит замутнение, ткань уплотняется, становится тонкой, растрескивается по всем направлениям. Результатом патологии может стать полное исчезновение хряща, что приводит к новообразованиям на костной ткани и необратимому искривлению колена.
Классификации заболевания
Международная классификация болезней разделяет гонартроз на семь уточняющих подрубрик:
- Первичный гонартроз двусторонний. Диагноз, чаще всего, ставится женщинам в возрасте от 70 до 74 лет и мужчинам от 60 до 64 лет. Это ставит болезнь в разряд «пожилых».
- Другой первичный гонартроз. Патология одного коленного сустава, в силу естественного износа или на фоне других заболеваний.
- Посттравматический гонартроз двусторонний. Подвержены люди разных возрастных категорий, имеющих серьезные травмы ног.
- Другие посттравматические гонартрозы. Односторонние, на фоне травм и ушибов конечности.
- Другие вторичные гонартрозы двусторонние. Являются следствием застарелых, не до конца вылеченных ушибов, переломов или вывихов. Чаще всего диагностируется у спортсменов, имеющих большие нагрузки на обе ноги – футболисты, атлеты, фигуристы.
- Другие вторичные гонартрозы. Одностороннее развитие патологии, связанное с профессией. Например, шахтёры, металлурги, рыбаки.
- Гонартроз неуточненный. Диагностируется при не выясненной этиологии заболевания, после исключения возрастной, профессиональной и генетической предрасположенности.
По данным медицинской статистики, более 10 млн людей, разной возрастной категории, страдают гонартрозом того или иного вида. Ежегодно, порядка 3 тысяч человек, с установленным диагнозом, умирают.
Гонартроз развивается в силу нарушенного обмена веществ в коленном суставе, что приводит к потере мягкости и упругости хрящей.
Разрушительные процессы вызываются разными причинами:
- Заболевания щитовидной железы, который нарушают гормональный фон;
- Снижение проходимости кровеносных сосудов в коленном суставе;
- Генетическая обусловленность;
- Естественное старение;
- Прошлые или настоящие травмы колена, различного происхождения;
- Ожирение (более 20% от нормы), оказывающее сильное давление на коленный сустав;
- Воспалительные суставные заболевания (полиартрит, гнойный артроз);
- Аутоиммунные болезни (ревматоидный артрит);
- Специфические инфекционные патологии (сифилис, туберкулёз, энцефалит);
- Проживание в экологически неблагоприятных районах, плохое качество пищи и воды.
Также ревматологи выделяют несколько дополнительных причин, приводящих к развитию гонартроза. Дисплазия у новорожденных. При таком диагнозе сустав изнашивается быстрее. Изменения в структуре коллагена приводят к нарушениям белка, находящегося в соединительной ткани.
Симптомы в зависимости от степени гонартроза
Диагностировать начальную стадию гонартроза сложно. Только описание симптоматики самими пациентами и внешние осмотры ревматологов позволяют составить клиническую картину, которая отличается для каждой степени прогрессирования гонартроза:
I степень гонартроза. Тянущая боль в колене, ощущения некоторой скованности, частичная потеря чувствительности, трудности со сгибанием ноги, особенно после длительной неподвижности, невозможность продолжительной ходьбы или бега, появление незначительной отечности. Как правило, симптомы исчезают после отдыха или приёма простых анастетиков.
II степень гонартроза. На этом этапе уже можно определить патологию на рентгеновском исследовании. Боль становится сильнее и возникает после каждой физической нагрузки. Дискомфорт все ещё можно снять отдыхом. Утром разогнуть ноги становится труднее, требуется некоторое время для восстановления двигательной функции. Дискомфорт дополняют частые судороги в икре, особенно в ночное время. Во время движения слышен хруст. Отечность коленного сустава ярко выражена. Появляются видимые признаки деформации конечности.
III степень гонартроза. Происходят необратимые изменения коленного сустава. На рентгеновском снимке безошибочно можно определить аномалии хрящевой ткани. Боль в колене становится постоянной, острой. Нога перестает сгибаться в колене. Больной не может передвигаться без трости или костылей. Отечность значительна. Анатомические формы колена сглаживаются и приобретают цельный вид. Происходит первичное искривление позвоночного столба.
Диагностирование
Для постановки правильного диагноза используются совокупность клинических проявлений гонартроза и жалоб пациента. Для уточнения или исключения причин заболевания проводятся исследования разными способами.
Стандартная диагностика проходит по следующей схеме:
- Составление анамнеза заболевания. История сопутствующих заболеваний, генетическая предрасположенность, перенесенные травмы и оперативные вмешательства, профессиональная деятельность и т.д.
- Внешняя оценка деформации опорно-двигательного аппарата. Походка, осанка, состояние коленного сустава, искривление ног.
- Общий осмотр. Пальпация голени, бедра, поврежденного сустава, установление локализации болезни.
- Лабораторные анализы. Общий анализ крови даёт данные об отсутствии воспалительного процесса. Если процесс присутствует на фоне других заболеваний, то в крови обнаружится повышенная скорость оседания эритроцитов. Уровень белка, глобулина и фибриногена будет отличаться от нормативных показателей. Биохимический состав останется в стандартных пределах. Если прогресс патологии находится на конечных стадиях, то проводится биопсия синовиальной жидкости коленного сустава.
- Инструментальные исследования. Рентгенограмма является основным и самым распространенным методом постановки диагноза при подозрении на гонартроз. Как правило, ревматолог без труда может определить изменения структуры костной ткани по снимку уже в начале 2 стадии заболевания. Наличие побочных болезней и причин их возникновения диагностируется при помощи более современного и точного оборудования – МРТ, КТ, УЗИ, остеостинциграфия, термография.
Лечение гонартроза
Как и все заболевания суставов, гонартроз требует системного лечения, которое желательно начинать при появлении первых симптомов. В этом случае, прогноз терапии становится благоприятным и гарантирует возвращение к нормальному образу жизни в достаточно короткие сроки.
Комплексное лечение направлено на снятие основных признаков болезни:
- Дискомфорта, болевого синдрома и мышечного тонуса;
- Улучшение двигательной функции коленного сустава;
- Остановку процесса разрушения хрящевой ткани;
- Укрепление соединительных мышц;
- Восстановление нормальной циркуляции крови в коленном суставе.
Лекарственные препараты
Противовоспалительные средства
Помогают справиться с болью, снимают отечность, вызванную воспалением мышечной ткани. Самыми популярными являются «Диклофенак», «Аспирин», «Пироксикам», «Мефенамовая кислота», «Целекоксиб».
Хондропротекторы
Регенерация и восстановление хрящевой ткани невозможна без препаратов группы хондропротекторы. Они являются главным компонентом консервативного лечения. Чаще всего назначаются: «Структум», «Хондролон», «Мукосат», «Гиалган», «Алфлутоп».
Сосудорасширяющие
Применяются для улучшения проходимости внутрисуставных кровеносных сосудов. Хороший результат показывают препараты «Пентоксифиллин», «Эуфиллин», «Актовегин», «Берлитион».
Гормональные препараты
Понижают выработку гормона кортизона, для предотвращения развития воспалительных процессов. «Гидрокортизон», «Флостерон», «Дипроспан» — медикаменты давно применяются для лечения гонартроза.
Инъекции гиалуроновой кислоты
Используются для восстановления внутрисуставной синовиальной жидкости. Благодаря этому снижается трение между суставными частями, нормализуется двигательная функция, восстанавливается упругость хрящевой ткани.
Антиферментные средства
Они тормозят активность трипсина, тем самым предотвращают дальнейшее разрушение сустава. Назначаются в комплексе. Наиболее известные препараты этой группы: «Контрикал», «Апротинин», «Гордокс».
Физиотерапия
Методы лечения, с помощью физиологического воздействия, на протяжении десятилетий успешно применяются для лечения гонартроза. Это может быть как отдельный вид терапии, для профилактики или в период реабилитации. Так и комплексный подход к заболеванию.
Чаще всего, ревматологом назначаются следующие виды процедур:
- Электрофорез с обезболивающими средствами;
- Ультразвуковое лечение;
- Магнитотерапия;
- Лазерное воздействие;
- Парафиновые аппликации;
- Грязелечение;
- Лечебная физкультура (ЛФК);
- Мануальная терапия, массаж с лекарственными мазями.
Оперативное вмешательство и протезирование
Если гонартроз находится в запущенной стадии, коленный сустав и хрящевые ткани разрушены, без хирургической операции обойтись нельзя. В противном случае, человек на всю жизнь останется инвалидом.
Современная медицина предлагает несколько способов решения проблемы:
- Артродез. Полное удаление пораженных тканей и коленного сустава. Организм освобождается от очага заболевания, но полностью теряется двигательная функция конечности. Применяется крайне редко, при наличии у пациента дополнительных суставных заболеваний.
- Артроскопия. Проводится удаление разрушенного гиалинового хряща. Операция малотравматичная, имеет короткий срок реабилитации. Показана пациентам, у которых прогресс не затронул сам коленный сустав.
- Околосуставная остеомия. Сложная операция, суть которой заключается в подпиливании деформированных костей и наростов, с последующим соединением в необходимую анатомическую конструкцию.
- Эндопротезирование. Полностью разрушенный коленный сустав удаляется, и на его место устанавливается титановый протез. Эффективный метод, позволяющий навсегда забыть о гонартрозе. Требует тщательной подготовки и долгой реабилитации.
Средства народной медицины
Использование народных рецептов в комплексе с консервативным лечением способно облегчить внешние симптомы (боль, отечность). Хорошо зарекомендовали себя рецепты на основе лаврового листа, корня лопуха, зверобоя, солода и сена. Из них делают мази, кремы, настойки и отвары.
Перечисленные растения обладают противовоспалительными и болеутоляющими свойствами. Требует регулярного и долгого применения, для достижения видимых результатов.
Мази и компрессы, изготавливающиеся на основе меда, с добавлением спирта или яблочного уксуса, хорошо снимают припухлость, оказывают успокоительное действие на пораженные ткани.
Из лимона и чеснока изготавливают питательную смесь, которую принимают внутрь, по одной чайной ложке, после завтрака и ужина. Такой рецепт оказывает общеукрепляющее действие на организм, повышает проходимость кровеносных сосудов и питает суставы полезными микроэлементами.
Следует помнить, что домашние способы лечения не снимают главную проблему – патологическое разрушение коленного сустава.
Диета
Соблюдение диеты неотъемлемая часть комплексного лечения. Корректировка питания не только поможет контролировать вес, но и обеспечит кости и суставы необходимыми витаминами.
Для больного с диагнозом гонартроз противопоказано:
- Жареная, острая, соленая, маринованная пища;
- Жирные бульоны;
- Сдобная выпечка;
- Фрукты, с большим содержанием кислых ферментов;
- Алкогольные напитки.
Меню должно быть пополнено сырыми овощами, фруктами и зеленью, нежирными кисломолочными продуктами, костными бульонами и блюдами, в составе которых есть желатин (желе, студень).
Дополнительные методы
Для лечения гонартроза необходимо проходить регулярное санаторно-курортное лечение, не реже 1 раз в год, по возможности чаще. Процедуры гидротерапии, грязелечения и мануальной терапии способны на длительное время законсервировать болезнь, и предотвратить разрушение сустава.
Поддерживать больное колено в стабильном состояние потребуется всю оставшуюся жизнь. Но это может стать достаточно полезным для организма в целом. Пересмотр питания, исключение вредных привычек, занятия спортом, посещение курортов – качество жизни может существенно улучшиться.
Следует помнить, что самолечение, игнорирование первичных симптомов и непосильные нагрузки на больной коленный сустав способны очень быстро превратить здорового человека в беспомощного инвалида.
Статья написана по материалам сайтов: sustavos.ru, www.rusmedserv.com, sustaw.top, nogivnorme.ru, artosustav.ru.
»