Реактивный артрит (синдром Рейтера) — Причины, симптомы и лечение. Журнал Медикал
Многие болезни человека связаны с инфекцией, но не напрямую. Яркий пример — реактивный артрит. Инфекции сустава нет, она поражает мочеполовую систему или желудочно-кишечный тракт. Однако страдают именно суставы. Инфекция выступает «спусковым крючком», который нарушает работу иммунной системы, и именно последняя «нападает» на суставы. Поэтому даже устранение инфекции при помощи антибиотиков не всегда помогает избавиться от проблем.
Термин «реактивный артрит» (т.е. воспаление сустава, которое возникает как реакция, ответ на инфекцию в другом месте) был предложен Анховеном в 1969 году. Интересно, что до недавнего времени эта болезнь носила имя немецкого врача Ганса Рейтера (который впервые описал такое сочетание симптомов), однако последний был сторонником нацистов и евгеники, принимал участие в экспериментах на людях в концлагерях. Поэтому сейчас предпочтение отдаётся именно термину «реактивный артрит».
Содержание
- Общие сведения о реактивном артрите
- Симптомы реактивного артрита
- Причины реактивного артрита
- Факторы риска реактивного артрита
- Диагностика реактивного артрита
- Лечение реактивного артрита
- Реактивный артрит (синдром Рейтера) — Причины, симптомы и лечение. Журнал Медикал
- Реактивный артрит (синдром Рейтера)
- Общая характеристика заболевания
- Диагностика заболевания
- Медикаментозное лечение, лечебные процедуры
- Народная медицина
- Осложнения, формы реактивного артрита
- Реабилитация
- Болезнь Рейтера (урогенитальный реактивный артрит)
- Синдром Рейтера при хламидиозе и других инфекциях
- Симптомы болезни рейтера у мужчин и женщин
- Проявления синдрома Рейтера у женщин (симптомы)
- Диагностика болезни Рейтера (с фото)
Общие сведения о реактивном артрите
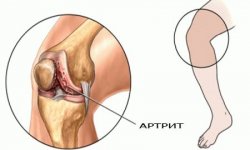
Реактивный артрит (синдром Рейтера) — воспалительное заболевание суставов, которое развивается после инфекции (не в суставе, а в другом участке тела). Инфекция, вызывающая развитие реактивного артрита, обычно поражает мочевыводящие пути или желудочно-кишечный тракт.
Реактивный артрит не связан с распространением инфекции по организму и её попаданием в сустав. Предполагают, что воспаление сустава развивается из-за того, что микроорганизмы содержат вещества (антигены), которые похожи на антигены тканей организма. Иммунная система «путает» антигены сустава и микроорганизмов, в результате она атакует и микроба, и сустав. В суставе развивается воспаление, которое и причиняет проблемы.
Симптомы реактивного артрита
Три классических симптома реактивного артрита: воспаление глаз (конъюнктивит — покраснение глаз, чувство жжения в глазах, слезотечение), воспаление мочевыводящих путей (уретрит — боль или жжение при мочеиспускании, учащение мочеиспускания) и воспаление суставов (артрит — боли в суставах, их покраснение, отёк, суставы горячие, подвижность ограничены).
Обычно реактивный артрит начинается через 2–4 недели после кишечной или венерической инфекции. Чаще первым симптомов бывает уретрит, затем развивается конъюнктивит, а последним — артрит. Приблизительно у каждого четвёртого больного имеются изменения на коже различного внешнего вида.
Симптомы реактивного артрита обычно сохраняются от трёх до двенадцати месяцев. В большинстве случаев симптомы конъюнктивита и уретрита выражены очень слабо и воспалены лишь 1–2 сустава. У некоторых пациентов, однако, реактивным артрит может быть острым и тяжёлым, ограничивать их физическую активность.
Рецидивы (повторные обострения) встречаются редко.
Причины реактивного артрита
Чаще всего реактивный артрит связан с микроорганизмами, называемыми хламидиями. Обычно хладимии передаются при половых контактах. Часто инфекция не имеет никаких симптомов, а самые частые симптомы (если они присутствуют) — боли или неприятные ощущения при мочеиспускании и выделения из полового члена или влагалища.
Кроме этого, реактивный артрит могут вызывать бактерии, поражающие желудочно-кишечный тракт: сальмонеллы, шигеллы, иерсинии и кампилобактерии. Симптомами поражения желудочно-кишечного тракта являются тяжёлая диарея с кровью и слизью в стуле. Инфицирование происходит из-за приёма неправильно приготовленной пищи, при контакте в с инфицированными людьми или фекалиями (микроорганизма должен попасть в желудочно-кишечный тракт).
Реактивный артрит развивается далеко не всех людей после перенесённой инфекции. Причины такой избирательности неясны. Показано, что чаще болезнь развивается у людей, имеющих специальный ген — HLA B 27 (Аш-Эль-А Бэ-27).
Факторы риска реактивного артрита
Реактивный артрит чаще всего поражает людей в возрасте 20–40 лет. Интересно, что после инфекций, передающихся половым путём, мужчины заболевают в девять раз чаще женщин, в то время как после кишечных инфекций опасность одинаковая. Мужчины болеют несколько тяжелее женщин.
Риск повышен у лиц, имеющих HLA B 27, однако его исследование до развития болезни не нужно.
Диагностика реактивного артрита
Простых и однозначных тестов, которые позволяют установить диагноз реактивного артрита пока не существует. Врач может заподозрить этот диагноз при правильном расспросе пациента и его обследовании, а затем назначить специальные исследования для его подтверждения.
- При обследовании специальное внимание уделяется обнаружению признаков поражения суставов, глаз, мочеполовой системы, кожи.
- Специальные исследования необходимы по двум причинам: для подтверждения диагноза реактивного артрита и для исключения других причин артрита.
- При артрите часто повышена скорость оседания эритроцитов (СОЭ) и содержание С-реактивного белка (СРБ); эти тесты свидетельствуют о наличии в организме воспаления.
- Исследования на ревматоидный фактор (РФ) и антинуклеарный фактор (АНФ) при реактивном артрите дают отрицательный результат.
- Обнаружение HLA 27 — аргумент в пользу реактивного артрита.
- Исследования на инфекции (хламидии, иерсинии и др.) имеет большое значение, поскольку позволяет обнаружить вероятную причину болезни. Исследовать могут отделяемое из половых путей, кровь, стул и др.
- Для исключения инфекции в суставе (бактериального артрита) иногда выполняют пункцию сустава и исследуют забираемую из него жидкость (синовиальную жидкость).
- Рентгенологическое исследование может применяться для оценки состояния сустава, однако однозначно установить причину воспаления сустава оно позволяет нечасто.
Лечение реактивного артрита
Лечение при реактивном артрите преимущественно направлено на облегчение симптомов.
Если сохраняются признаки активной инфекции, то оправдано назначение антибиотиков, чтобы устранить бактерий и убрать первопричину воспаления.
Нестероидные противовоспалительные препараты (например, ибупрофен, диклофенак, индометацин и др.) уменьшают боль и воспаление суставов.
При тяжёлом воспалении суставов иногда выполняют инъекции в них глюкокортикоидов (противовоспалительные гормоны).
При длительном сохранении болей в суставах назначают противовоспалительные препараты, которые замедляют повреждение сустава — сульфасалазин, метотрексат и некоторые другие.
Во время активного воспаления сустав следует беречь от нагрузок. Однако после его купирования рекомендовано постепенное восстановление физической активности.
Реактивный артрит (синдром Рейтера) — Причины, симптомы и лечение. Журнал Медикал
Синдром Рейтера (уретроокулосиновиальный синдром) — вариант реактивного артрита, характеризующийся, помимо типичного поражения суставов, такими системными проявлениями, как конъюнктивит и уретрит, а нередко и другими, указанными ниже симптомами. Синдром Рейтера может развиваться как после урогенной хламидийной, так и кишечной инфекций.
- МО2 Реактивные артропатии;
- МО2.0 Артропатия, сопровождающая кишечный шунт;
- МО2.1 Постдизентерийная артропатия;
- МО2.2 Постиммунизационная артропатия;
- МО2.3 Болезнь Рейтера;
- МО2.8 Другие реактивные артропатии;
- МО2.9 Реактивная артропатия неуточнённая.
Классификация. Выделяют урогенный и энтерогенный РеА, а также острый ( 42 мес) РеА. Некоторые авторы выделяют рецидивирующий вариант РеА.
К моменту развития артрита признаки триггерной (кишечной или урогенитальной) инфекции в большинстве случаев проходят.Артрит развивается чаще при нетяжёлых формах этих инфекций, нередко наблюдаются стёртые и бессимптомные формы (особенно в случае урогенитального хламидиоза у женщин).Конституциональные симптомы: часто отмечается субфебрилитет (в отдельных случаях высокая лихорадка), общая слабость, снижение аппетита, похудание (10%).
- Несимметричный артрит с поражением небольшого числа суставов преимущественно нижних конечностей (главным образом голеностопных, коленных и суставов пальцев стоп, особенно больших пальцев), развивающийся обычно в течение 1 мес после перенесённой острой кишечной или урогенитальной инфекции.
- Возможно вовлечение и любых других суставов, но несимметричный артрит суставов нижних конечностей всегда доминирует; общее число воспалённых суставов редко превышает шесть.
- Поражение крестцово-подвздошных суставов (сакроилиит, как правило, односторонний), а также (редко) вышележащих отделов позвоночника (спондилит).
- Поражение энтезисов (места прикрепления сухожилий и связок к костям возле суставов, находящихся в этих анатомических зонах синовиальных сумок).Наиболее частая локализация энтезитов — область пяток.
- Тендовагинит отдельных пальцев стоп (реже кистей), приводящий к болям, отёчности всего пальца, нарушениям его движений и иногда к багрово-синюшной окраске кожи («палец в виде сосиски», дактилит).
Поражение слизистых оболочек неинфекционного генеза (конъюнктивит, уретрит, кольцевидный баланит, цервицит, безболезненные эрозии в полости рта).Конъюнктивит чаще бывает малосимптомным или бессимптомным, кратковременным (несколько дней), односторонним или двусторонним.Возможно развитие острого одностороннего переднего увеита.
Кератодермия (keratoderma blennorhagica) — безболезненный очаговый (в виде папул и бляшек) или сливающийся гиперкератоз, наиболее частой локализацией которого являются подошвенная часть стоп и ладони (отдельные очаги могут возникать на любой части тела). Поражение ногтей (чаще на пальцах стоп): жёлтое прокрашивание, онихоли-зис и другие виды ониходистрофии.
- Аортит, недостаточность аортального клапана, миокардит, нарушения атриовентрикулярной проводимости, гломерулонефрит.
- В редких случаях возможны серозит (плеврит, перикардит), поражение скелетных мышц (миозит), периферической нервной системы (полиневрит).
- Лимфаденопатия, особенно паховая (при урогенитальной триггерной инфекции).
- У подавляющего большинства пациентов течение доброкачественное, заканчивающееся выздоровлением в течение 4-6 мес.
- У половины больных могут быть рецидивы заболевания.
- У отдельных больных хроническое течение с персистированием симптомов более 1 года.
Общепринятых критериев диагностики РеА не существует
- Артрит (необходимо наличие 2 из 3 характеристик):
- асимметричный;
- поражение ограниченного числа суставов (не более 6), преимущественно нижних конечностей;
- поражение суставов нижних конечностей.
- Предшествующая клинически выраженная инфекция (наличие одного из двух проявлений):
- уретрит/цервицит, предшествующий артриту в течение до 8 нед;
- энтерит, предшествующий артриту в течение до 6 нед.
Лабораторное подтверждение триггерных инфекций, вызванных Chlamydia trachomatis либо энтеробактериями (чаще Yersinia enterocolltica, Y. pseudotuberculosls, Salmonella)
Наиболее доказательными являются положительные результаты выделения Chlamydia trachomatis в культуре клеток и выявление указанных энтеробактерий при посеве кала. В случае отрицательных результатов этих исследований необходимо подтверждение триггерной инфекции несколькими различными непрямыми методами (для хламидиоза — прямая иммунофлюоресценция, полимеразная цепная реакция, определение АТ в сыворотке крови; для энтеробактерий — определение АТ в сыворотке крови).
Диагноз определённого РеА устанавливают при наличии обоих «больших» критериев и соответствующего «малого» критерия.
Диагноз вероятного РеА устанавливают при наличии обоих «больших» критериев или при наличии первого «большого» критерия и «малого» критерия. Дифференциальный диагноз проводится с инфекционными и постинфекционными артритами, другими заболеваниями из группы спондилоартритов, серо-негативным РА, подагрой и различными другими воспалительными заболеваниями суставов.
Цели лабораторного обследования : подтверждение диагноза • исключение других заболеваний (например, септического артрита) • оценка эффективности терапии триггерных инфекций • выявление осложнений, как самого заболевания, так и лекарственной терапии.
- Общий анализ крови.
- Общий анализ мочи.
- Биохимическое исследование крови (показатели функции печени, почек; по показаниям — уровень мочевой кислоты, кальция и др.).
- Бактериологические, иммунологические и молекулярно-биологические методы для идентификации «триггерных» микроорганизмов.
- Исследование маркеров вирусов гепатита В, С и ВИЧ.
- Антигены системы HLA (HLA-B27).
- Исследование синовиальной жидкости.
Клиническое значение лабораторных тестов
- Общий анализ крови: специфические изменения отсутствуют; может быть увеличение СОЭ и СРБ, а также концентрации IgA, умеренный лейкоцитоз, тромбоцитоз и анемия.
- Общий анализ мочи: небольшая пиурия как следствие уретрита (при проведении трёхстаканной пробы изменения преобладают в первой порции мочи); микрогематурия, протеинурия (редко, при гломерулонефрите).
- HLA-B27 обнаруживается примерно у 60-80% больных; у носителей HLA-В27 наблюдаются более тяжёлое течение и склонность к хронизации заболевания.
- Маркёры ВИЧ-инфекции: у ВИЧ-инфицированных пациентов наблюдается более тяжёлое течение РеА.
- Синовиальная жидкость: неспецифические изменения, не отличимые от других артритов (низкая вязкость, рыхлый муциновый сгусток, большое количество лейкоцитов с преобладанием нейтрофилов); исследование в большей степени необходимо для исключения септического артрита и подагры.
Идентификация триггерных инфекций
Для идентификации триггерных инфекций используют различные микробиологические, иммунологические и молекулярно-биологические методы.
- Наиболее доказательным является выделение триггерных микроорганизмов классическими микробиологическими методами (посевы кала, перенос соско-ба эпителия из уретры или шейки матки на культуру клеток).
- Чаще удаётся выделить хламидии из урогенитального тракта, значительно реже — энтеробактерии из кала.
- Положительные результаты чаще получают при использовании иммунологических методов (определение АТ к инфекционным агентам и/или их антигенов) и методов амплификации фрагментов нуклеиновых кислот микроорганизмов (полимеразная цепная реакция); однако эти результаты можно признать лишь косвенными доказательствами наличия соответствующих микроорганизмов; высока частота ложноположительных результатов, особенно при использовании низкоспецифичных или несертифицированных должным образом тест-систем.
- Для повышения достоверности результатов этих исследований целесообразно одновременное использование нескольких различных тест-систем у одного пациента (например, определение Аг и АТ или АТ и фрагментов нуклеиновых кислот).
- Рентгенологическое исследование периферических суставов, позвоночника и крестцово-подвздошных сочленений.
- Рентгенологические изменения (кроме признаков отёка мягких тканей вокруг воспалённых суставов и/или энтезисов) чаще отсутствуют.
- В случае затяжного или хронического течения могут выявляться: околосуставной остеопороз (непостоянный признак) поражённых суставов, изменения в области поражённых энтезисов (эрозии, сопровождающиеся субхондральным склерозом и костной пролиферацией, периостит в случае дактилита), сакроилиит (обычно односторонний), спондилит (очень редко).
- При хроническом течении возможно сужение суставной щели и развитие костных эрозивных изменений (почти исключительно в мелких суставах стоп).
- Отличительной особенностью рентгенологических изменений при спондило-артритах вообще и при РеА в частности является наличие в области зон воспаления и деструкции остеосклероза (а не остеопороза, как при РА) и костной пролиферации (в области краевых эрозий, воспалённых энтезисов) и периостита.
- Электрокардиография (по показаниям) и эхокардиография.
Показание к консультации
- Ревматолог: подозрение на РеАС|.
- Уролог (гинеколог) и/или дерматолог-венеролог: наличие признаков урогенитальной инфекции.
- Окулист: развитие увеита.
- устранение «триггерной» инфекции
- излечение или достижение стойкой ремиссии РеА.
- обучение пациентов
- информирование больного о причинах РеА, прогнозе и эффективности лечения — улучшение приверженности к лечению.
- немедикаментозное лечение, как правило, не используется; при затяжном или хроническом течении РеА проводят такие же реабилитационные мероприятия, как и при других хронических артритах
Показания для госпитализации
- Уточнение диагноза.
- Подбор терапии на всём протяжении болезни.
Общие рекомендации. Лечение должно быть индивидуализированным, так как развитие РеА может быть связано с различными инфекциями
- В случае выявления очага триггерной инфекции проводится терапия антибиотиками, чувствительными к соответствующим микроорганизмам, до эрадикации инфекции (необходим микробиологический контроль).
- В случае хламидийной инфекции необходимы обследование и (при необходимости) лечение устойчивого полового партнёра пациента.
- Антимикробная терапия не эффективна в отношении РеА, связанного с острой кишечной инфекцией.
- Эффективность длительного применения антибиотиков в отношении проявлений РеА не доказана
Нестероидные противовоспалительные препараты
- НПВП в полных суточных дозах.
- Выбор отдельных ЛС осуществляется в зависимости от индивидуальной эффективности и переносимости.
- Локальная терапия ГК: внутрисуставное введение, введение в область воспалённых энтезисов.
- В случае ярких, прогностически неблагоприятных системных проявлений (кардит, нефрит и др.) может быть эффективна кратковременная терапия ГКдля приёма внутрь в средних дозах.
- Контролируемых исследований эффективности локальной и системной глюкокортикоидной терапии при РеА не проводилось.
- При конъюнктивите применяют глазные капли, содержащие ГК. В большинстве случаев иридоциклита достаточно локальной терапии ГК (инстилляции, субконъюнктивальные инъекции) в сочетании со средствами, расширяющими зрачок.
- При поражении других слизистых оболочек (стоматит, баланит, баланопостит) также применяют местную глюкокортикоидную терапию.
Сульфасалазин применяется в дозе (2-3 г/сут) при затяжном или хроническом течении (отсутствие эффекта от симптоматической терапии в течение 3 мес и более) ♦
- снижает признаки воспаления периферических суставов ♦
- не влияет на прогрессирование артрита
- результаты плацебо- контролируемых исследований противоречивы
Метотрексат, дзатиоприн, соли золота применяют по тем же показаниям, как и сульфасалазин. Контролируемых исследований не проводилось, достоверные данные об их эффективности отсутствуют.
- Общие гигиенические меры профилактики кишечных инфекций, а также предупреждение заражения урогенитальным хламидиозом с помощью презерватива. Эти меры профилактики особенно важны у пациентов, ранее перенесших РеА, а также у всех пациентов со спондилоартритами.
- В случае РеА, вызываемого хламидиями, необходимой мерой профилактики являются обследование на хламидиоз и, при необходимости, лечение половых партнёров.
- Скрининг не проводится.
1.Sokka Т. Reactive Arthritis. Clinical Guidance from ACP, 2004.
2.2001 National Guideline on the management of sexually acquired reactive arthritis.
15. Smieja M., MacPherson D., Kean W. et al. Double-blind, placebo-controlled study of three-month treatment with lymecycline in reactive arthritis, with special reference to chlamydia arthritis // Arthritis Rheum. -1991.-Vol. 34. -P. 6-14.
19.Owen E.T., Cohen M.L. Methotrexate in Reiter’s disease // Ann. Rheum. Dis. -1979. — Vol. 38. — P. 48-50.
Реактивный артрит (синдром Рейтера)
Природа наделила человека способностью ходить. Реактивный артрит, остеопороз – проблема, на которую нельзя смотреть, стоит лечить. Чем быстрее, тем лучше.
Любое заболевание проходит три этапа: возникновение, диагностика (основанием служат симптомы), лечение, восстановление, после болезнь переходит в стойкую невыраженность. Лечащая клиника ставит пациента на учёт, на протяжении времени нужно регулярно приходить на осмотры, консультации. При приступе обострения, в большинстве случаев пациент справится.
Общая характеристика заболевания
Инфекция ослабляет иммунную систему. Антитела, обычно борющиеся с вредными микробами, бактериями, атакуют собственное тело. Появляются шпоры, остеопороз, полиартрит, красная волчанка, от них начинают болеть ноги. Боли – первые симптомы. Остеопороз начинается вследствие сильного удара по кости.
Блокада антител невозможна, если вернуть иммунитет в нормальное состояние, они перестанут генерироваться.
Чаще реактивный артрит суставов появляется в результате инфекции дыхательных путей: в частности, предпосылкой бывает пневмония. Стоит сделать, чтобы блокада, останавливающая распространение болезни, была предпринята быстрее. В качестве защитных мер внутримышечно вводят различные вещества. Если не лечить, пневмония приводит к летальному исходу, реактивный артрит суставов – это цветочки!
Симптомы, характеризующие реактивный артрит суставов:
- Общая слабость организма при повышенной температуре;
Болевые ощущения снимают при помощи НПВС – Вольтарен.
Установить диагноз, лечение сможет врач. При диагностированной пневмонии, стоит ожидать развития симптомов артрита.
Против артрита не выстоять, понадобится помощь специалиста.
Диагностика заболевания
Современная клиника предложит методы диагностики:
- Исследование иммунитета (может установить СКВ);
- Рентген (лёгких – на СКВ, полиартрит, может заподозрить остеопороз);
- Эхокардиографию (помогает диагностировать СКВ);
- УЗИ (краснуха, остеопороз);
- МРТ (диагностирует полиартрит, остеопороз);
- Артрография (диагностирует полиартрит);
- Анализ на антитела к цитруллинированным белкам;
- Анализ крови (может установить СКВ, полиартрит);
- Анализ мочи (может установить СКВ, полиартрит);
- Анализ на плотность кости (остеопороз);
- Анализ на питательные вещества в организме (остеопороз);
- Лейкемоидная реакция (краснуха).
Зачастую диагностика включает анализ на антитела к цитруллинированным белкам – замена любому анализу, не выявляющему ревматоидный фактор. Заболевание развивается в организме раньше, чем проявляются первые симптомы. Если врач назначает анализ на антитела, значит подразумевается ревматоидный артрит. Предпосылкой появления антител в организме считается лейкемоидная реакция, значительно увеличивающая эритроциты в крови.
Параллельно с осложнениями — полиартрит, красная волчанка, остеопороз, развивается малокровие (анемия). Имеет симптомы: слабость, головокружение, отёки. Стоит опасаться: восстановить кровь помогает кордицепс.
Если пациент приходит в клинику после вылечивания реактивного артрита суставов, значит происходит приступ обострения. Приводит халатное отношение к собственному здоровью, ногам – игнорирование регламентированного количества медикаментов.
Если в крови много антител, может развиться артрит: полиартрит, остеопороз, реактивный. Когда основное заболевание – пневмония, появляются симптомы других болезней, врач подозревает поражение суставов. Ранний анализ на антитела помогает вовремя начать лечение, избежать осложнений.
Медикаментозное лечение, лечебные процедуры
Сказать какой способ эффективен, чем стоит лечить синдром Рейтера – сложно. Лучше помогает лечение без чётко направленного характера, комплексное.
Если лечить одними обезболивающими таблетками, болезнь не уйдёт. Это относится и к физиопроцедурам. Стоит поддерживать иммунитет – единственную систему в организме, способную остановить инфекцию без вмешательства внешнего лечения. Стоит привести в порядок антитела, решившие изменить обычным обязанностям.
Нельзя точно ответить, сколько длится лечебный курс. Синдром Рейтера быстрый, исцеление — нет.
Есть против артрита средства, чаще встречающиеся при лечении патологии:
- Базисные препараты (призванные остановить развитие болезни);
- Обезболивающие, к примеру, Вольтарен. Выпускается лекарство в таблетках, каплях. Внимание людей привлекает мазь, — Вольтарен Эмульгель рекламируют. Обладает свойствами, необходимыми для борьбы с воспалениями. Пейте Вольтарен, мажьте Вольтарен, принимайте Вольтарен регулярно. Единственный минус – Вольтарен не справится с болезнью. Лишь с проявлениями;
- Инъекции, благодаря им начинается блокада, пневмония сходит.
Часто в состав лекарств входят питательные вещества, находящиеся в продуктах, используемых народной медициной: кордицепс, мухомор, цветки лютика, пчелиный мёд.
Фармакотерапия ревматоидного артрита назначается врачом, пытаться лечить самостоятельно нецелесообразно.
Если пациенту нельзя назначить препарат, подбирается замена. Замена строго регламентирована врачом, учитывает индивидуальные особенности.
Кальций при артритах имеет первостепенное значение, стоит принимать регулярно – в таблетках, в обычной еде. Кальций содержится в молоке. Содержится в витаминном комплексе «Коэнзим».
Кроме лекарств, стоит помнить о процедурах, проводимых регулярно. В них входит:
- Профессиональный лечебный массаж;
- Ректальные свечи (у мужчин – ректально, у женщин – вагинально);
- Лечебные ванны, в том числе грязевые;
- При лечении реактивного артрита в больнице, регулярная сестринская помощь.
Современная школа реактивного артрита продолжает исследовать методы воздействия на области пораженных суставов, прочитав специализированный учебник, не сможете совершить исцеление собственными руками. Не сможете изучить антитела, содержащиеся в крови, на наличие ревматоидного фактора.
Лечение в домашних условиях – не замена клиническому.
Прогревать область воспалённого сустава, оказывать механическое воздействие запрещено, усиливает процесс воспаления. К таким мерам лечения прибегают, при восстановлении после лечения. Ванны стоит принимать с осторожностью: если вода слишком горячая, стоит ожидать приступ обострения.
Краснуха (СКВ) лечится противовоспалительными гормональными препаратами. В других случаях не рекомендуется, сильно изменяется гормональный фон, краснуха – исключение.
Реактивный артрит часто бывает у детей, лечение отличается от «взрослого» лечения. Врачи предписывают ребёнку Ингавирин, обладающий меньшим воздействием на организм, не приводящий к осложнениям. У детей повышенная восприимчивость к паслёновым семенам, нельзя лечить картофелем.
Народная медицина
Если исцеление реактивного артрита уже имело место, сейчас стоит перебороть приступ, необязательно идти к врачу, особенно если болезнь не заявляет о себе во всеуслышание. Если проявляются небольшие симптомы, если сами по неосторожности приступ вызвали, можно попробовать средства народной медицины.
Их много, но выделим некоторые из них:
- Камфорный раствор для наружного применения;
- Лечение картофелем. Можно использовать в качестве настойки: взять корнеплод, мелко порезать, залить кефиром. Принимать настойку 30 дней. Первые 10 – ежедневно, потом – раз в два дня, потом – раз в три. Курс лечения состоит из двух месяцев;
- Молоко, молочные продукты должны быть обезжирены, если употреблять их каждый день, лечить синдром Рейтера легче;
- Мухомор – вредный гриб. Его используют в лечении артрита. Заливать его для настойки придётся водкой. Если алкоголь вызывает слабость, лучше подобрать другой способ. Если нет, возьмите мухомор (свежий), измельчите, залейте спиртом. Как лучше пить мухомор, спросите у врача, — некоторые лекарства, например, вольтарен, со спиртом сочетаются плохо;
- Другой гриб – кордицепс. Внешний вид известен не всем, его используют в качестве средства от артрита. Можно готовить настойки из водки, смешивать его с мухомором. Кордицепс входит в состав лекарственных препаратов — «Император Кордицепс».
- Минеральная вода. Газы, содержащиеся в минеральной воде, помогают суставам. Ванны используются давно, они приостанавливают образование пяточной, большепальцевой шпоры. Минеральная вода полезна, если просто пить её;
Лечитесь картофелем, сорвите мухомор в лесу, принимайте ванны – иммунитет, синдром Рейтера будут благодарны! Не стоит употреблять БАДы! Качество таких «витаминных» комплексов – спорный вопрос, они принесут больше вреда, чем пользы. БАДы производятся без строгого контроля, зачастую умалчивают о клиническом действии. Если хочется пить витамины, лучше попробуйте Коэнзим – биохимическое соединение, содержащее множество полезных веществ, необходимых организму.
Самостоятельно лечить синдром Рейтера можно в том случае, если прогресс болезни не серьёзен. Если после этих средств происходит что-то серьёзное, вы не обращаете на это внимание, подобное безразличие приводит к осложнениям.
Осложнения, формы реактивного артрита
Реактивный артрит – не единственная проблема, от которой страдает большинство инфицированных пациентов. Он имеет осложнения, лечение которых отличается от других видов. Чем дальше откладывать лечение, тем сильнее возможность осложнений.
Синдром Рейтера бывает проявлением болезней:
- Утолщение пальцев ног;
- Синовиальный (капсулярный) артрит коленного сустава, чаще у детей, назначают кордицепс, вольтарен от болей;
- Краснуха (красная волчанка, СКВ) имеет системный характер, поражает суставы. Это полиартрит, при котором иммунные антитела занимаются не тем, чего от них ожидают. Нарушается обмен веществ, что вызывает покраснения кожи. Назначают коэнзим. Чаще красная волчанка развивается у женщин, причём молодых. При беременности краснуха особо опасна. Краснуха имеет симптомы:
- Нос, щеки краснеют бабочкой;
- Кожа около груди краснеет после долгого нахождения на солнце, волнения.
- Остеопороз – системное заболевание костей. В процессе разрушается структура кости, становится слабее. Остеопатия включает нарушение обмена веществ, метаболизма, назначают коэнзим, от болей – Вольтарен;
- Полиартрит, при котором поражаются несколько суставов сразу. Происходит это за раз, либо полиартрит развивается до определённой степени, прежде чем в заражение попадут другие суставы;
- Обменный артрит, назначают конэзим, кордицепс, мухомор. Шпоры – его осложнение;
- Пяточные шпоры. Шпоры – небольшие наросты, существование которых говорит о том, что внутри сустава скопилось много ненужных солей. Сначала шпоры не имеют большого размера, по мере накопления солей увеличиваются. Шпоры на пятках, около большого пальца ноги чаще говорят о том, что в организме нарушен обмен веществ.
Распространённость ревматоидного артрита, который может развиться на фоне инфекции, объясняется тем, что современные люди не заботятся о конечностях. Итог – синдром Рейтера. Дело не в людях, в том, что их иммунитет начинает бунтовать.
У мужчин реактивный артрит развивается реже, чем у женщин.
Когда болезнь прогрессирует сильно, больной не обращает на неё внимания, необходима хирургическая помощь. После этого можно столкнуться с тем, что исцеление не наступит: разное случается.
Реабилитация
Восстановление после реактивного артрита имеет чётко очерченные границы, варьируется между образом жизни, питанием. Молоко, рыба, варёное белое мясо – должно быть на столе человека, восстанавливающегося после реактивного артрита. Будьте аккуратнее с картофелем, помидорами, баклажанами – относятся к классу паслёновых, вызывающих приступ обострения чаще остальных продуктов, особенно когда их потреблять в большом количестве.
Реабилитация длится всю жизнь. Это лучше, чем, попасть в инвалидную коляску. Если не соблюдать правила, не следить за ногами, реактивный артрит пойдёт на приступ обострения. Если девушка, женщина была больна СКВ, учёт у ревматолога, терапевта не заканчивается никогда.
Обувь при артрите стопы должна быть лечебной, не сжимать пальцы. Она должна быть сделана из натурального материала, позволяющего коже дышать, ногам – не потеть. Если появляются шпоры, обувь – не блокада, индикатор. Если в нормальной обуви ноги болят, шпоры могут быть одной из причин.
Болезнь Рейтера (урогенитальный реактивный артрит)
Урогенитальный артрит поражает как взрослых, так и детей в самом раннем возрасте. Причиной заболевания всегда является инфекция, поражающая в первую очередь мочеполовую сферу. Урогенитальный реактивный артрит всегда развивается только спустя несколько дней после проявления уретрита, цистита, вагинита, простатита и т.д. Болезнь рейтера очень часто вызывается хламидиями, кишечной палочкой и стафилококком.
В зоне риска находятся лица, ведущие беспорядочную половую жизнь, не следящие за личной гигиеной и обладающие пониженным иммунитетом. Своевременная диагностика заболевания позволяет остановить разрушительный процесс. Стоит понимать, что заболевание очень быстро переходит в хроническую вялотекущую форму. Поэтому при появлении специфических симптомов следует немедленно обращаться за медицинской помощью.
Посмотрите фото болезни Рейтера, где наглядно проиллюстрированы проявления различных клинических признаков:
Синдром Рейтера при хламидиозе и других инфекциях
Поражение опорно-двигательного аппарата (прежде всего суставов) — наиболее выраженное проявление урогенитального реактивного артрита, часто доминирующее в клинической картине и определяющее тяжесть и прогноз болезни. Синдром Рейтера часто развивается при хламидиозе и других инфекциях, преимущественно поражающих слизистые оболочки мочеполовой сферы.
Поражение суставов возникает после урогенитальных симптомов урогенитального реактивного артрита, причем к его началу инфекционный процесс в урогенитальной сфере уже не ограничивается поражением уретры, а захватывает предстательную железу. Поражения суставов возникают чаще через 7—30 дней после того, как больной заметил признаки уретрита, но иногда — через месяцы и годы.
Симптомы болезни рейтера у мужчин и женщин
Патология суставов носит ярко выраженный воспалительный характер и начинается, как правило, с острого артрита с припухлостью. Он сопровождается такими симптомами болезни рейтера у мужчин и женщин, как гиперемия кожи над суставами, болезненность суставов, лихорадка, лейкоцитоз, увеличение СОЭ.
На первом этапе у большинства пациентов симптомы болезни Рейтера в виде поражения суставов носят характер моноартрита или олигоартрита, с течением времени (в случаях хронизации процесса) суставной синдром становится полиартикулярным. Обычно артрит суставов конечностей отличается остротой воспаления. Болезнь Рейтера у мужчин протекает с выраженным отеком периартикулярных тканей, их болезненностью, гиперемией и гипертермией, наличием выпота в полости сустава; во многих случаях артрит сопровождается общими реакциями в виде лихорадки, слабости. В противоположность сказанному, поражение крестцово-подвздошных суставов и позвоночника не вызывает сильных болей и даже может иметь субклиническое течение.
Излюбленной локализацией болезни Рейтера у женщин при урогенитальном реактивном артрите являются суставы нижних конечностей: коленные, голеностопные, плюснефаланговые и межфаланговые. При поражении суставов пальцев стоп часто можно видеть так называемую лучевую локализацию, т.е. поражение всех суставов одного пальца, что сопровождается диффузным равномерным припуханием мягких тканей и придает пальцу вид «сосиски». Болезнь Рейтера у женщин может давать симптомы хронического цистита в сочетании с вагинитами и вульвитами.
Проявления синдрома Рейтера у женщин (симптомы)
Для проявления симптомов синдрома Рейтера у женщин характерна асимметрия артрита суставов ног, которая сохраняется и при генерализации патологического процесса, но при этом часто меняется сторона поражения (например, к правостороннему артриту голеностопного сустава присоединяется поражение левого коленного); эта особенность получила в литературе наименование симптома «лестницы».
Во многих случаях синдрома Рейтера уже на ранней стадии возникает, а затем быстро прогрессирует мышечная атрофия, способная достигать тяжелых степеней. Патогенез мышечной атрофии неясен; вероятно, она является результатом нервно-трофических нарушений.
Для синдрома Рейтера характерны такие симптомы, как интенсивная боль и уплотнение связок в месте прикрепления их к кости или к капсуле сустава, особенно в области пяточных бугров (талалгия). Нередко синдром Рейтера у женщин приводит к затруднению ходьбы. Часто встречаются энтезиты или фасцииты, а также боли при движении, Которые могут возникать из-за теносиновитов и дактилитов.
Наличие подпяточных бурситов, ахиллобурситов, периоститов и шпор пяточных костей дает основания подозревать у молодых пациентов даже при отсутствии других клинических симптомов этого заболевания.
Для урогенитального реактивного артрита характерны многочисленные периоститы, которые расположены на пяточных костях, пястных чаше, плюсневых костях пальцев стоп. Периоститы диафизов основных фаланг пальцев встречаются практически только при этой патологии. Нередко периостальные наслоения выявляются на гребнях подвздошных костей и седалищных буграх. Деструкции и ремоделированию (перестройке структуры) кости могут быть подвержены лонное сочленение и симфиз рукоятки грудины.
В дебюте симптомов синдрома Рейтера у женщин поражения осевого скелета встречаются гораздо реже артрита суставов конечностей. Обусловленная этими изменениями боль в проекции крестцово-подвздошных сочленений и/или нижней части позвоночника с ограничением его подвижности встречаются примерно в 50% случаев. Боли в позвоночнике сопровождаются утренней скованностью и спазмом паравертебральных мышц.
Сакроилеит может протекать как атипичный анкилозирующий спондилит, но во многих случаях процесс ограничивается сакроилеитом, который у части больных не имеет четких клинических проявлений и распознается рентгенологически.
Диагностика болезни Рейтера (с фото)
Рентгеноскопическая диагностика болезни Рейтера оказывается возможной несмотря на то, что все встречающиеся при ней рентгенологические симптомы не являются патогномоничными. Рентгенологический диагноз основывается на учете не только самих симптомов, но и их сочетаний, локализации, выраженности, сроков появления, темпов и направленности эволюции. Выделен целый ряд особенностей рентгенологической картины этого заболевания, позволяющих проводить дифференциальную диагностику со сходными заболеваниями (прежде всего с ревматоидным и псориатическим артритами, с болезнью Бехтерева).
Основной рентгенологической методикой, наиболее широко используемой при диагностике УРеА, является стандартная (экранная) рентгенография. Она имеет чрезвычайно высокую информативность при исследовании суставов конечностей, превзойти которую способны лишь немногие другие методики: рентгенография с использованием специальных пленок с повышенным фотографическим разрешением, безэкранная рентгенография, микрофокусная рентгенография с прямым или непрямым (оптическим) увеличением изображения. Лучевая диагностика поражений позвоночника и таза при УРеА базируется также главным образом на стандартной рентгенографии с использованием современных усиливающих экранов, но возможности ее здесь намного меньше, чем в случаях артрита суставов конечностей.
Расширяют диагностические возможности классической методики (стандартной рентгенографии), но не заменяют ее компьютерная томография и ядерно-магнитно-резонансная томография, являющиеся новейшими техническими достижениями, которые все больше внедряются в практику и быстро совершенствуются; в настоящее время их следует рассматривать как дополнительные виды исследования, необходимые в сложных, диагностический трудных случаях.
При диагностике вызванных УРеА поражений опорно-двигательного аппарата имеет несомненные перспективы использование ультразвукового исследования. Это обусловлено наиболее высокой информативностью данного вида исследования в отношении патологии мягких тканей, частое и тяжелое поражение которых как раз свойственно УРеА.
Как и другие хронические артриты, УРеА на ранней стадии поражения сустава вызывает в его области припухание мягких тканей, остеопороз и кистовидные просветления костной ткани. На рентгенограммах коленных суставов в разгар воспалительного процесса можно обнаружить скопление внутрисуставного экссудата. При хронизации артрита присоединяются сужение суставных щелей, эрозии костей, подвывихи. В дистальных отделах стоп при УРеА часто бывает асимметричный по тяжести или даже односторонний артрит плюснефаланговых суставов. В отличие от ревматоидного артрита чаще поражаются 1, 2 и 3-и плюснефаланговые суставы.
Клинически и рентгенологически поражение дистальных отделов стоп при УРеА бывает в ряде случаев схоже с подагрическим артритом — при локализации артрита в 1-м плюснефаланговом суставе с высокой местной активностью воспалительного процесса, и с псориатическим артритом — при «лучевой» локализации и симптоме «сосиски».
Эрозивный артрит суставов дистальных отделов стоп при УРеА, как правило, не достигает значительной тяжести и распространенности, здесь нет склонности к образованию анкилозов, казуистикой являются случаи остеолиза. В области диафизов плюсневых и фаланговых костей стоп изредка встречаются периоститы, Которые носят линейный характер и имеют небольшую выраженность.
Гораздо более высокую диагностическую ценность имеет обнаружение рентгенологических изменений в проксимальных отделах стоп, поражение которых особенно характерно именно для УРеА и гораздо реже встречается при других заболеваниях. Ахилло-бурсит вызывает утолщение мягких тканей и затемнение участка между ахилловым сухожилием и задне-верхней стороной пяточного бугра, что указывает на значительное скопление воспалительного экссудата в пораженной слизистой сумке. Подпяточный бурсит проявляется на рентгенограммах менее отчетливо, в выраженных случаях можно видеть утолщение мягких тканей снизу пяточного бугра.
Воспалительный процесс в пяточных областях не ограничивается поражением мягких тканей и вызывает также изменения костей.
На боковой рентгенограмме обнаруживаются эрозии задней и нижней поверхности пяточного бугра, к которым довольно скоро присоединяются первые признаки образования остеофитов (шпор) в местах прикрепления. Одновременно с названными изменениями пяточных костей могут развиваться периоститы, которые локализуются преимущественно на задне-верхних поверхностях и имеют обычно бахромчатый (кружевной) характер. Важно отметить, что при УРеА рентгенологические изменения в пяточных областях являются, как правило, двусторонними. Если проводимая терапия начата рано и достигает эффекта, то Прогрессирование перечисленных рентгенологических симптомов прекращается, и они могут претерпевать даже обратное развитие. В случаях с неблагоприятной эволюцией выраженность изменений усиливается, особенно часто больших размеров достигают шпоры. В период текущего воспалительного процесса контуры шпор неровные. В литературе такие шпоры получили наименование «пушистых» или «рыхлых».
С течением времени при уменьшении активности патологического процесса контуры шпор становятся ровными и четкими.
Во всех случаях УРеА при рентгенографии пяточных костей целесообразно захватывать все проксимальные отделы стоп, так как патологический процесс может при этом локализоваться в предплюсневых суставах, вызывая эрозивный артрит. Этот артрит обычно небольшой тяжести, однако при неблагоприятном течении болезни он способен достигать значительной выраженности и приводить к многочисленным эрозиям костей и анкилозированию. При хроническом течении болезни можно встретить в проксимальных отделах стоп маленькие кальцинаты мягких тканей в местах расположения слизистых сумок и по ходу сухожилий и мышц.
Артрит голеностопных, коленных и тазобедренных суставов не имеет ярких рентгенологических особенностей и, кроме асимметричности, совпадает с картиной поражения этих суставов при ревматоидном артрите, болезни Бехтерева и псориатическом артрите.
Суставы верхних конечностей вовлекаются в патологический процесс при УРеА гораздо реже, чем суставы ног. Асимметрия поражения мало свойственна этой локализации. Для УРеА характерно относительно легкое течение артрита суставов рук, хотя в редких случаях и здесь могут развиться тяжелые изменения.
Из различных локализаций патологического процесса в осевом скелете при УРеА наибольшее значение имеет сакроилеит (особенно при дифференциальной диагностике с ревматоидным артритом). По данным разных авторов, сакроилеит можно обнаружить у 1/4 пациентов с УРеА, причем в основном при хроническом течении заболевания. Сакроилеит обычно не определяет тяжести УРеА, может протекать с незначительным болевым синдромом. Во многих работах прошлых лет, посвященных рентгенологическое характеристике УРеА, традиционно подчеркивалось положение, что для УРеА характерен односторонний сакроилеит.
В последние годы проведена проверка этого на большом материале. Показано, что сакроилеит при УРеА почти всегда Двусторонний, а асимметрия может касаться лишь степени тяжести изменений. Непосредственно по рентгенологической симптоматике сакроилеит при УРеА ничем не отличается от такового при Других заболеваниях. Вместе с сакроилеитом в отдельных случаях обнаруживается симфизит.
В грудном и поясничном отделах позвоночника УРеА изредка вызывает анкилоз сегментов за счет образования синдесмофитов. Кроме того, в нижней трети грудного и в верхней половине поясничного отделов можно встретить кальцинаты паравертебральных мягких тканей.
Учитывая частоту и диагностическое значение рентгенологических симптомов УРеА, следует считать рациональным объемом исследования рентгенографию дистальных отделов стоп в прямой проекции, проксимальных отделов стоп в боковой проекции и обзорный снимок таза (с экранированием гонад у лиц мужского пола). Из-за медленных темпов эволюции рентгенологических изменений повторная рентгенография (для оценки динамики патологического процесса) показана не ранее чем через 5—6 мес. для суставов конечностей и 10—12 мес. для таза и позвоночника.
Посмотрите синдром Рейтера на фото, где представлены наиболее типичные рентгенографические снимки с характерными изменениями суставов:
Статья написана по материалам сайтов: medicalj.ru, agapovmd.ru, otnogi.ru, wdoctor.ru.
»