Температура тела при артрите: почему повышается и понижается
Содержание
- Почему происходит снижение температуры?
- Патогенез и диагностика артрита
- Причины перепада температуры
- Причины и последствия изменения температуры тела при ревматоидном артрите
- Содержание
- Механизмы аутоиммунного заболевания
- Повышение или понижение: что опасно?
- Картина «неправильной» лихорадки
- Как правильно производить измерения
- Температура при артрите
- Почему происходит увеличение, снижение температуры?
- Ревматоидный артрит и температурные показатели
- Баланс в организме нарушается – самочувствие ухудшается
- Гипертермия
- Как быть с температурой: сбить или нет?
- Может ли быть температура и недомогание при артрите?
- Почему возникает гипертермия и что это такое?
- Почему происходит повышение температуры?
- Почему происходит снижение температуры?
- Повышение или понижение температуры: что опасно?
- Как правильно производить измерение температуры тела
- Как быть с температурой: сбивать или нет?
- Подведем итог
- Почему повышается температура при артрите и как ее сбить
- Особенности повышения температуры
- Как определить, что температура вызвана артритом?
- Иные симптомы воспаления суставов
- Как реагировать?
- Способы терапии
- Диетотерапия
Почему происходит снижение температуры?
При только начальном развитии болезни, когда происходит, незаметное для человека воспаление, разрушение сустава и тканей, температура может колебаться на столько незначительно, что больной её вовсе не замечает, списывает все на усталость, погоду, геомагнитные бури или простуду.
Причём при простуде возможна ломота костей и суставов, когда происходит повышение температуры тела и человек уверен в своей правоте. Чем больше происходит разрушающий процесс в суставах, тем сильнее будет воспаление, боли, отек, недомогание и выше подниматься температура, не заметить её уже не получается и человек обращается за помощью к врачу.
Во время развития ревматоидного артрита иммунная система работает неправильно и атакует собственные клетки организма принимая их за чужеродные. Заболевание которое действует подобным образом называют аутоиммунным.
В основном понижение температуры тела происходит из – за неспособности иммунной системы сопротивляться воспалению. Это может быть по причине курсов химиотерапии, гормональной терапии при которых значительно угнетается иммунитет.
Чем сильнее повышение температуры, тем активнее воспалительный процесс и разрушение сустава, а при понижении температуры причины может быть три: угнетение иммунитета, угасание воспалительного процесса или неправильно подобранная доза лекарственных препаратов при лечении ревматоидного артрита.
При артрите фиксируется скачок температуры. Воспалительный процесс в теле человека протекает по-разному. При артрите происходит замена костной ткани разнообразными вредоносными организмами. Замещение приводит к воспалению. В некоторых организмах эти процессы приводят к повышению температуры.
Иногда артрит вызывает обострение не долеченной болезни. Лечение стоит проводить осторожно, не просто бороться с увеличением температуры тела, проводить борьбу с причинами, вызвавшими повышение. Ее увеличение может быть вызвано не артритом, другими болезнями хронической формы.
Патогенез и диагностика артрита
Причиной развития воспалительного процесса в суставе может быть местная или общая инфекция, аллергия, аутоаллергия, местная травма. Однако этиология некоторых тяжелых воспалительных суставных заболеваний (например, ревматоидный артрит, анкилозирующий спондилоартрит) до сих пор недостаточно ясна.
Факторами, способствующими развитию артритов, являются переохлаждения, физическая перегрузка сустава и др.
Патогенез артрита сложен и многообразен. Особенности структуры суставных тканей — хорошая васкуляризация синовиальной оболочки и наличие многочисленных нервных окончаний — обусловливают способность суставов быстро отвечать воспалительной реакцией на различные прямые и опосредованные воздействия.
При инфекционных специфических артритах возможен бактериально-метастатический и токсико-аллергический путь поражения суставов. В первом случае возбудитель болезни гематогенным или лимфогенным путем заносится непосредственно в полость сустава и может быть обнаружен в синовиальной жидкости.
Это наблюдается при туберкулезных, септических, гонорейных и других специфических артритах. Поражение суставов в таких случаях наиболее тяжелое, с пролиферативными и деструктивными явлениями в тканях.
Иногда имеет место токсико-аллергический механизм развития аллергического синовита. Последний под влиянием лечения исчезает обычно без остаточных явлений (синовит при туберкулезном артрите, аллергическая форма гонорейного, дизентерийного, бруцеллезного и других инфекционных артритов).
Менее изучен патогенез так называемых неспецифических артритов, к числу которых относятся такие широко распространенные заболевания, как ревматоидный артрит, анкилозирующий спондилоартрит, псориатический полиартрит и другие. Участие инфекции в их происхождении остается недоказанным.
Важнейшими патогенетическими факторами этих артритов являются изменение общей и тканевой реактивности организма, развитие аллергии и аутоаллергии.
Причины перепада температуры
Некоторые больные интересуются, почему при артрите и при артрозе температура повышается или наоборот. Первое происходит не потому, что иммунитет сильно ослаблен, даже напротив. При обострении артроза и артрите температура тела, поднимающаяся выше нормального показателя, свидетельствует о том, что защитные силы организма борются с воспалительной реакцией.
Повышенная температура при этих проблемах связана с выработкой организмом увеличенного количества антител. / Хотя параллельно в организме происходит и синтез воспалительных гормонов.
Иногда спрашивают, может ли быть температура из-за нарушений мозговой активности. Стоить заметить, что повышает этот показатель также раздражение в мозге центра температурной регуляции – это также дает изменение температурного режима тела.
Такое раздражение часто сопровождает артрит и иные воспалительные патологии.
Температура при ревматоидном артрите – общий симптом, иногда сопровождающий это тяжелое заболевание. Так как патология носит воспалительный характер, гиперемия – нормальное явление.
При ревматоидном артрите температура может быть повышенной или пониженной. Данное явление наблюдается и при других видах артритов.
Она может увеличиваться не потому, что организм ослаблен. Наоборот: увеличение температуры свидетельствует, что иммунитет крепок и борется с болезнью.
Причиной данного процесса может быть и выработка организмом антител, количество которых повышено. Но параллельно в нем идет и синтез воспалительных гормонов.
Раздражение терморегуляционного центра мозга — еще одна причина повышения температуры. Такое раздражение происходит при артрите и других воспалительных заболеваниях.
Потому среди специалистов является до сих пор спорным вопрос: что означает повышение температуры? При данном недуге она может подняться до 39˚С и выше. С одной стороны, такая температурам указывает на сильный иммунитет, а с другой — на все более усугубляющийся воспалительный процесс.
Понижение температуры при воспалительных заболеваниях суставов многие ученые считают парадоксом. Данное явление нередко может наблюдаться при артрите.
Существует медицинская точка зрения о том, что, если она понижается, меньше становится динамика воспалительного процесса и активизация иммунной системы, задействованной в борьбе с недугом. Исходя из такой логики, снижение температуры при артрите нужно воспринимать как благо.
Но и здесь, оказывается, все может быть с точностью до наоборот.
Многих людей интересует вопрос, может ли быть температура при остеохондрозе. С одной стороны, жар указывает на инфекционные, воспалительные или онкологические заболевания, к которым остеохондроз НЕ относится.
С другой – у многих людей с этим недугом наблюдается умеренно повышенная температура. Опасно ли это явление и о чем оно может говорить? Давайте попробуем разобраться.
Артрит относится к наиболее распространенному заболеванию суставов, которое проходит с воспалительным процессом.
На сегодняшний день артрит, симптомы и проявления все они имеют четкое определение и описание в медицине и остаточно хорошо изучены.
Отметим, что артрит может выступать в качестве отдельного заболевания, так и в качестве проявления другой болезни.
Всего существует более 100 видов артрита, и каждый из них может быть диагностирован как у взрослого пациента, так и у ребенка.
Основные причины появления артрита
Несмотря на то, что артрит во всех формах, в том числе и ревматоитдный, достаточно хорошо изучен, досконально первопричина его развития так и не известна.
Можно выделить лишь основные факторы, которые могут спровоцировать развитие этого заболевания, и на их основе подбирать лечение.
К таким факторам относятся:
- Нехватка витаминов и минералов в организме,
- Нарушение в гормональном балансе.
- Чрезмерная нагрузка на суставы, получение травм различной тяжести.
- Инфекционные заболевания, особенно хронические, такие как – грибки, хламидиоз, гонококк.
- Заболевания центральной нервной системы.
- Нарушения иммунитета.
- Постоянные переохлаждения суставов.
- Генетическая предрасположенность.
- Наследственный фактор.
Причем, что интересно, артрит может по-разному проявляться у каждого человека, и в этом отношении можно разделить проявления на три группы:
- Признаки артрита наблюдаются в течение нескольких месяцев, после чего полностью пропадают.
- Легкая форма заболевания может на протяжении длительного времени то появляться, то снова уходить в латентный период.
- Тяжелая форма артрита, которая приводит к необратимым последствиям и к инвалидности.
Основные симптомы
Симптомы артрита в основном относятся к воспалительному процессу в суставах. Как мы уже говорили выше, такие боли могут иметь спонтанный характер.
Можно отметить, что чаще всего боль проявляется в ночные часы, и после нескольких движений суставами, может полностью пропадать.
Что касается общих симптомов заболевания, то они определяются достаточно просто. В первую очередь указывать на артрит может деформация сустава.
В легкой степени деформации сустава происходит нарушение двигательной функции, при тяжелой форме – человек теряет способность двигать конечностью в суставе.
Еще можно отметить разность симптомов при разных формах болезни, так при обычном артрите можно наблюдать отек и увеличение температуры в области пораженного сустава.
В тоже время, при нейродистрофических артритах, температура в области сустава наоборот будет понижаться, доводя сустав до посинения.
При артрите происходит разрушение тканевой прослойки между суставами, в результате чего они начинают соприкасаться. В этой связи можно отметить еще один характерный симптом – хруст.
Впрочем, если хруст наблюдается только иногда и не становится константным, то его нельзя будет рассматривать, как симптом артрита. По звуку можно сказать, что артрит приводит к тому, что хруст становится грубым.
Что касается боли:
- При подостром артрите боль слабо проявляется.
- При острой форме – боль может быть крайне выражена.
- Хронический артрит – боль непостоянна и изменчива.
Симптомы инфекционного артрита
Уже в названии этого типа артрита понятно, что развивается он из-за инфекции. Определить этот тип легко по анализам, которые сразу показывают, какая инфекция является причиной воспаления.
У инфекционного типа есть свои симптомы:
- Резко повышается температура.
- Появляется озноб.
- Головная боль.
- Слабость и общее недомогание.
- Болезненность и отечность тканей вокруг пораженного сустава.
Лечение в этом случае выбирается в зависимости от типа инфекции. Как только определен возбудитель, назначается лечение антибиотиками.
В случае необходимости проводится внутрисуставная инъекция в коленный сустав или другой сустав, при этом вводятся антибиотики.
Как только острые признаки артрита уходят, лечение продолжается еще на протяжении 14 дней. При своевременном начале терапии, удается полностью исключить повреждение тканей суставов.
Симптомы блуждающего артрита
Блуждающий артрит является как самым загадочным типом, так и самым плохо изученным. В медицине этот тип – разновидность ревматоидного артрита.
Судя по названию, блуждающий артрит может перемещаться от одного сустава к другому. К счастью, этот тип болезни встречается крайне редко.
Причиной развития заболевания считается гемолитический стрептококк группы А. Симптомы болезни:
- По утрам отмечается скованность суставов.
- Появляются боли.
- Слабость и отдышка.
- Потеря аппетита.
- Нарушение сна.
- Потеря веса, как на фото.
После того, как поражение затронуло крупные суставы, оно переходит на мелкие, появляясь в стопах, кистях, челюсти. Иногда отмечается локальная температура, и чаще всего человек теряет возможность выполнять тяжелые физические упражнения, быстро устает.
Ярко симптомы начинают проявляться при перемене погоды.
Лечение здесь подбирается строго по тому, как проявляется заболевание. Методы подбираются врачом в зависимости от возраста пациента, характера и формы болезни.
Чаще всего используются методы лечения противоревматическими препаратами.
Все методы лечения должны включать постельный режим, который продолжается на протяжении 10 дней. Вместе с этим исключается соленая и острая пища. При правильно выбранной тактике, методы лечения позволяют добиться полного выздоровления пациента через 2 месяца.
Причины и последствия изменения температуры тела при ревматоидном артрите
Содержание
Таким классическим симптомам при ревматоидном артрите, как воспаление и распухание суставов, острая боль в них, может предшествовать повышение температуры, называемое гипертермией. Иногда наблюдается противоположная картина — снижение температуры.
И в первом, и во втором случае нельзя бездействовать, лучше обратиться к специалисту, который безошибочно интерпретирует все изменения в организме и назначит правильное лечение.
Механизмы аутоиммунного заболевания
Учитывая комментарии и рекомендации специалистов по артрологии, попробуем разобраться, почему не стоит медлить с диагностикой и лечением заболевания, сопровождающегося, казалось бы, незначительным повышением температуры тела до 37 − 38°С. Ведь трудно бороться с заболеванием при отсутствии знаний о запускных механизмах, которые нарушают внутреннюю гармонию человеческого организма.
Причины воспаления внутренней оболочки суставной капсулы
Известно, что при ревматоидном артрите происходит сбой в работе иммунной системы. Если обычно она работает как защита, уничтожая вирусы или другие чужеродные организмы, то в случае сбоя атакуются не враги, а клетки собственного организма. Заболевание, которое возникает в результате того, что иммунная система уничтожает клетки своего организма, называется аутоиммунным.
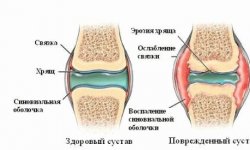
При ревматоидном артрите воспаление концентрируется в синовиальной (внутренней) оболочке суставной капсулы, окружающей суставную полость. Происходит это таким образом: возбудитель попадает в сустав и фиксируется там. Клетки иммунной системы начинают уничтожать чужеродные элементы, в результате чего происходит резкое увеличение притока крови. Постепенно количество продуктов, вызывающих воспаление, начинает увеличиваться, приводя к боли, ограничению в движениях.
Даже в процессе работы иммунной системы при ревматоидном артрите освобождения от чужеродных компонентов не происходит, но механизм «войны» уже запущен. Воспаление переходит в хроническую стадию.
Чаще всего склонность к такому воспалению передается по наследству (по женской линии), а еще в группу риска входят любители курения. На сегодня есть точные подтверждения того, что табачный дым способствует развитию артрита.
Однако есть отличия в исходе заболевания, обусловленного генетической предрасположенностью или же спровоцированного курением, характером питания. В первом случае воспаление переходит в хроническую форму и далее протекает как аутоиммунный механизм, во втором случае пациенты, не предрасположенные к ревматоидному артриту, полностью выздоравливают при условии назначения правильной терапии.
Что такое паннус и чем грозит его возникновение?
Изменения, сопровождающие воспалительные процессы при ревматоидном артрите, выявляются на рентгенограмме. Вначале можно отметить уменьшенную в сравнении со здоровой костью плотность. Позже суставные щели под влиянием разрушения хряща начинают сужаться.
Тонкая синовиальная пленка в результате затяжного воспаления начинает утолщаться. Образуется рыхлая массивная ткань, густонасыщенная кровеносными сосудами. Через некоторое время она начинает нарастать на хрящ — образуется паннус.
Клетки этой ткани опасны тем, что вырабатывают особые ферменты, способствующие растворению хрящей и костей. Постепенно на костях образуются эрозии, имеющие на рентгеновском снимке вид углублений.
По мнению ревматологов, при ревматоидном артрите эрозии возникают рано или поздно у всех больных и не требуют какого-то особого лечения.
Процессы разрушения тканей сустава продолжаются долгие годы, но особо активны на начальном этапе развития заболевания. Потом возможно торможение процессов или их активизация под влиянием провоцирующих факторов.
Как следствие, для определения скорости деструкции рентгенологическое исследование должно выполняться повторно, но не чаще чем 1 раз в год.
Какие вещества и клетки участвуют в процессе воспаления
Воспаление можно удачно сравнить с внутренней войной, которую провоцируют воспалительные клетки. Иными словами, в очаге воспаления концентрируется масса лейкоцитов, лимфоцитов, макрофагов, нейтрофилов и других представителей групп белых кровяных клеток.
В частности, проведенный эксперимент по удалению лимфоцитов из крови при ревматоидном артрите путем дренажа или облучения гамма-лучами лимфоидной ткани продемонстрировал улучшение состояния больного. При этом при введении в организм лимфоцитов, радиоактивно меченных, отмечалось обострение воспаления.
В качестве «оружия» воспаления выступают вещества, производимые воспалительными клетками, печенью и другими органами. Речь идет о разрушающих молекулы свободных радикалах кислорода, особом воспалительном белке комплементе, иммуноглобулинах, различных разрушающих кости и хрящи энзимах.
Медиаторы и их блокаторы
Следующим элементом, который провоцирует начало «боевых действий», являются химически активные вещества, называемые медиаторами. Например, отек возникает вследствие того, что медиаторы способствуют увеличению проницаемости стенок сосудов. Потеря аппетита, истощение, повышение температуры — это следствие действия тех же медиаторов и активированных воспалительных клеток, поступающих в кровь и вызывающих воспалительную реакцию во всем теле.
У некоторых пациентов медиаторы вызывают воспаление не только суставов, но и кровеносных сосудов кожи, пищеварительного тракта, легких.
Воспаление при ревматоидном артрите, как доказывают последние исследования, провоцируется:
- TNFα (ФНОα) — фактором некроза опухолей альфа;
- IL-1 (ИЛ-1) — интерлейкином-1;
- IL-6 (ИЛ-6) — интерлейкином-6 и некоторыми другими.
Например, наблюдаемое при ревматоидном артрите повышение уровня TNFα в воспаленных суставах свидетельствует о начавшихся процессах деструкции и развитии других, уже названных выше, клинических проявлений.
В 90-х годах прошлого столетия фармацевты разработали биологические препараты, действие которых направлено на нейтрализацию фактора альфа — TNFα-блокаторы. Лечебные средства зарекомендовали себя позитивно, но у некоторых пациентов в процессе принятия препаратов быстро образовываются антитела, что сводит терапию к нулю. Поэтому лечение блокаторами должно осуществляться индивидуально, при контроле концентраций лечебного вещества в крови.
На сегодня эти эффективные препараты остаются дорогим удовольствием и применяются в крайних случаях. Противопоказанием к их использованию может быть беременность, кормление грудью, тяжелая инфекция, туберкулез, гепатит, сердечная недостаточность.
Повышение или понижение: что опасно?
Температура тела при артрите меняется, что обусловлено особенностями работы иммунной системы и организма человека. У пациентов с более крепким иммунитетом повышение температуры будет более значительным.
Объясняется это тем, что при ревматоидном артрите происходит процесс выработки антител, сопровождающийся синтезом активных веществ и гормонов, провоцирующих воспаление. Под их влиянием происходит раздражение центра, расположенного в головном мозге и отвечающего за терморегуляцию организма. Как следствие, повышение уровня теплопродукции.
Человек измеряет температуру и видит на столбике термометра завышенные показатели, что колеблются от субфебрильных показателей до гектических, т.е. от 37˚С до 39˚С и более. Чем выше температура, тем активнее происходит воспалительный процесс и более разрушительны его последствия.
Если же на столбике термометра показатели ниже нормы, это свидетельствует об обратных процессах, происходящих в организме. Снижение температуры свидетельствует о том, что иммунная система не готова защищать организм.
Такая картина при ревматоидном артрите наблюдается в нескольких случаях. Во-первых, когда жизненный ресурс организма истощен на фоне происходящих патологических процессов. Во-вторых, при агрессивном иммуносупрессивном лечении болезни химиотерапевтическими или гормональными средствами.
Дело в том, что эти вещества приводят к разрушению лимфоидной ткани и угнетению деятельности коры надпочечников, результатом чего является недостаточная выработка гормонов организмом. Таким образом, снижение температуры тела при ревматоидном артрите может быть следствием неправильного дозирования стероидных гормонов глюкокортикоидов.
Картина «неправильной» лихорадки
При ревматоидном артрите наблюдается смена температуры тела, называемая «неправильной» лихорадкой. Подразумевается, что изменение температуры происходит при отсутствии какой-либо закономерности. Она может быть нормальной либо подниматься и опускаться. Хотя одно правило может реализовываться с завидной регулярностью: с утра температура несколько ниже, чем вечером.
Врачи отмечают, что картина начала заболевания может быть разной, что зависит от тяжести и темпа развития воспалительных процессов. Кроме немотивированной субфебрильной температуры, наблюдаются такие начальные проявления, как повышенная утомляемость, ухудшение аппетита и похудание, повышенная потливость, боли в мышцах, ощущения онемения, покалывания.
Поскольку чаще всего процесс воспаления начинается в период холодов, больные и не задумываются о возможности развития артрита, списывая все симптомы на вирусную или бактериальную инфекцию. С другой стороны, именно эти факторы, плюс травма, хирургическое вмешательство, пищевая аллергия, введение вакцины могут стать провоцирующими.
Большинство пациентов на четвертом и пятом десятилетии жизни отмечают постепенное развитие артрита и жалуются на боли в области суставов, скованность в утреннее время. Постепенно интенсивность проявления симптомов возрастает, при этом периодически и непостоянно отмечается субфебрильная температура.
При остром развитии заболевания температура может превышать 38°С, сопровождаться острой болью в суставах и появлением припухлости.
Как правильно производить измерения
Остается научиться производить правильные измерения температуры, чтобы при малейших подозрениях вовремя обратиться к врачу и начать лечение.
При измерении ртутным термометром необходимо встряхнуть прибор, чтобы активное вещество опустилось в стеклянной колбе до нижнего уровня (рекомендуется отметка в 35°С). Не стоит использовать термометр, в котором столбик ртути разорван — полученные показатели не будут отличаться достоверностью.
Традиционно принято измерять температуру, вставляя прибор в подмышечную впадину. Перед процедурой необходимо вытереть кожу, поскольку влага на ее поверхности будет давать пониженные результаты. Градусник размещают таким образом, чтобы резервуар, наполненный ртутью, полностью покрывался телом. Руку прижимают и удерживают в таком положении на протяжении 10 минут.
Температуру измеряют и в других местах — складке в паховой области, влагалище, прямой кишке, рту. В некоторых странах последний вариант считается наиболее точным и приемлемым для использования. Следует заметить, что норма при измерении температуры во рту несколько выше — до 37,3°С. Тот же аспект следует принимать во внимание при измерении температуры во влагалище или при необходимости в прямой кишке.
Измерения температуры необходимо производить дважды в день: в утреннее и вечернее время. Результаты записывают и в том случае, если они соответствуют норме здорового человека, используя особый температурный бланк, который легко можно создать самостоятельно.
Конечно, при ревматоидном артрите измерение температуры тела не является основным диагностическим методом, но при подозрении на разлад в работе организма оно поможет быстро определиться с датой визита к врачу.
Температура при артрите
Воспаление, возникшее в суставных тканях, приводит к артриту коленного сустава. Существуют основные категории заболевания:
- самостоятельные нозологические формы болезни;
- артриты, связанные с другими болезнями.
Чаще состояние больного при артрите ухудшается — закономерное явление. У больных фиксируется повышение температуры, что усложняет протекание болезни.
При артрите суставов у больных возникают недомогания:
- Температурный показатель поднимается, понижается;
- Значительная потеря веса;
- Человек быстро устает, чувствует себя разбитым;
- Лимфатические узлы увеличиваются.
Недомогания приводят к усилению болевых ощущений в коленях, отеку. При артрите лечение собственными силами опасно для здоровья. Лучше посоветоваться с опытным врачом, следовать предписаниям.
Почему происходит увеличение, снижение температуры?
При артрите фиксируется скачок температуры. Воспалительный процесс в теле человека протекает по-разному. При артрите происходит замена костной ткани разнообразными вредоносными организмами. Замещение приводит к воспалению. В некоторых организмах эти процессы приводят к повышению температуры.
Иногда артрит вызывает обострение не долеченной болезни. Лечение стоит проводить осторожно, не просто бороться с увеличением температуры тела, проводить борьбу с причинами, вызвавшими повышение. Ее увеличение может быть вызвано не артритом, другими болезнями хронической формы.
Ревматоидный артрит и температурные показатели
При ревматоидном артрите происходит поражение мелких суставов. Диагностируют чаще у людей, часто болеющих, постоянно подвергающихся вредным воздействиям. Ревматоидный артрит может быть у людей, принимающих лекарственные средства, способствующие изменению формы суставов колена.
Чаще повышение, снижение температуры фиксируется у больных ревматоидным артритом. Симптом может быть единственным проявлением болезни на протяжении значительного промежутка времени, позже добавится боль в коленях. Температура может повышаться, понижаться. Важно правильно разобраться в изменениях организма, вовремя начать лечение ревматоидного артрита. Не артрит может быть причиной, вызвавшей повышение температуры,а иные заболевания. Неправильное лечение приведёт к осложнениям.
При ревматоидном артрите в теле человека происходят определенные изменения. Идет работа по выработке антител, протекающая совместно с синтезом гормонов, веществ. Процесс приводит к жару больного. Иногда этот показатель не изменяется при ревматоидном артрите. Болезнь протекает у каждого человека по-своему в зависимости от индивидуальных особенностей организма. Иммунная система – первая причина, от которой зависит характер протекания болезни. Чем она сильнее, тем легче протекает болезнь.
Иногда при ревматоидном артрите не фиксируется лихорадка тела, только определенных частей в местах пораженных суставов. Такие участки на коже чаще покрываются красными пятнами, отекают. При наличии признаков человек обязан незамедлительно отправиться на прием к врачу. Вовремя начатое лечение позволит быстрее справиться с болезнью.
Иногда происходит понижение температуры. Если повышение указывает на способность иммунитета бороться с болезнью, снижение указывает о противоположном состоянии иммунной системы человека. В таком случае защитные силы организма не смогут противостоять заболеванию. Выделяют два случая, возникновения гипертермии ниже нормального значения:
- жизненные ресурсы истощаются из-за ревматоидного артрита, хронического заболевания;
- неправильное лечение приводит к разрушению тканей, органов. Приводит к нарушению выработки необходимых гормонов для иммунитета.
Баланс в организме нарушается – самочувствие ухудшается
Некоторые люди никогда не уделяют внимание вопросу: бывает ли беспричинное повышение температуры тела? Встречаются случаи, когда первым симптомом является повышение температуры. Чаще первое время заболевания суставов протекают без видимых, заметных признаков. Координация движения, проблемы с функционированием ног, рук приходит позже.
Каждый человек знает, если его лихорадит, это признак зарождающейся простуды, вирусной инфекции. Иногда жар указатель на начальное развитие артрита, деструктивных процессов в тканях суставов. При периодических повышениях температуры без причины лучше обратиться к врачу. Если начать лечение на ранней стадии артрита, вылечить больного будет легче.
Зафиксированы случаи, когда у больных температура не повышается, наоборот падает. Явление возникает из-за изменений в суставных тканях, человеческом организме.
Гипертермия
Гипертермия – опасное состояние организма человека, при котором происходит резкое увеличение температуры. Большинство врачей считают, что гипертермия не является сопутствующим явлением у больных при заболевании суставов. Они это состояние организма выделяют как отдельное заболевание, которое стоит правильно лечить.
Гипертермия возникает у людей под воздействием внутренних, внешних факторов окружающей среды. При нарушении регулирования температурного состояния организма человека наступает гипертермия, при сбое в обмене веществ – заболевание суставов. Вследствие сбоя в работе обменных процессов в организме человека фиксируют гипертермию, сопровождающуюся неуравновешенностью обмена веществ.
Симптомы гипертермии, артрита схожи, иногда их можно не распознать. У больного артритом возникает боль в суставах, наблюдается изменение в функциональности конечностей. Боль в мышцах, судороги – признаки гипертермии.
Для двух болезней характерен сбой в системе кровообращения, водно-солевом обмене. Такие нарушение в организме приводят к ухудшению состояния больного.
Как быть с температурой: сбить или нет?
Однозначного ответа на вопрос: сбивать или нет температуру? – нет. Для получения ответа больной должен обратиться к доктору. После проведения исследований врач даст полный ответ по этому вопросу, назначит правильное, щадящее лечение. Нельзя использовать меры для регулирования температурного состояния тела до полного установления причин скачка температуры.
Подбирать лекарственные средства стоит тщательно, чтобы не провести к осложнению протекания болезни суставов.
Основными причинами, приводящими к изменению температуры при артрите, являются:
- противомикробный иммунитет человека снизился;
- нагрузка на суставы;
- воспалительные реакции.
Врачи советуют для улучшения кровообращения растирать тело при помощи ладоней. Процедуру стоит проводить по десять раз каждый день.
Правильное лечение заболеваний суставов позволит больному быстрее забыть о болезнях.
Напомним, что ревматоидный артрит – это системное аутоиммунное заболевание, поражающие преимущественно парные суставы в организме. Болезнь длительная, может развиваться годами, сменяясь ремиссией и острыми периодами. Процесс протекает постепенно, начиная от мелких суставов конечностей, заканчивая крупными. Помимо нарушений функций сустава, отеков, боли, воспаления часто больного мучает температура при артрите, что только ухудшает не без того плохое состояние пациента и болезнь протекает тяжелее. Давайте с вами разберёмся что это за температура, о чем она может свидетельствовать, почему она возникает и что же нужно с ней делать.
Может ли быть температура и недомогание при артрите?
Чаще всего так и случается. Общее плохое самочувствие объясняется тем, что в организме во время развития ревматоидного артрита нарушается работа иммунной системы, и чем сильней иммунитет больного, тем сильней будет реакция и хуже самочувствие, такая вот закономерность. Это не значит, что у человека обязательно должен быть плохой иммунитет – каждый реагирует на заболевание по – разному, от того клиническая картина, совокупность и сила симптомов индивидуально. Также, возможно системное повышение температуры тела без ухудшения общего самочувствия, и наоборот, местное изменение температуры – при пальпации сустав будет намного горячее, чем окружающие ткани. Поэтому и схема лечения подбирается строго для каждого пациента в отдельности, исходя из полной картины симптомов сопровождающих заболевание и стадии воспалительного процесса.
Почему возникает гипертермия и что это такое?
При только начальном развитии болезни, когда происходит, незаметное для человека воспаление, разрушение сустава и тканей, температура может колебаться на столько незначительно, что больной её вовсе не замечает, списывает все на усталость, погоду, геомагнитные бури или простуду. Причём при простуде возможна ломота костей и суставов, когда происходит повышение температуры тела и человек уверен в своей правоте. Чем больше происходит разрушающий процесс в суставах, тем сильнее будет воспаление, боли, отек, недомогание и выше подниматься температура, не заметить её уже не получается и человек обращается за помощью к врачу.
Гипертермия у человека
Гипертермия – сильный подъем температуры, что напрямую свидетельствует о патологическом процессе происходящем в организме. Возникает из – за нарушения работы центра терморегуляции в головном мозге и неправильного, нарушенного обмена веществ. Гипертермия опасна, повышение температуры тела до критических цифр (39,5 – 41) вызывает распад белков, галлюцинации, бред и судороги, если вовремя не принять меры человеку может угрожать серьезная опасность.
Почему происходит повышение температуры?
Во время развития ревматоидного артрита иммунная система работает неправильно и атакует собственные клетки организма принимая их за чужеродные. Заболевание которое действует подобным образом называют аутоиммунным.
- Лимфоциты (в организме отвечают за иммунную систему) и аутоиммунные антитела атакуют здоровые клетки образующие сустав, в поражённом месте начинается воспаление.
- Затем, иммунная система даёт сбой, погибшие клетки в месте воспаления разрушаются, выбрасывают в окружающие ткани и русло крови некоторое количество токсинов и продуктов жизнедеятельности, которых в крови быть не должно.
- Лимфоциты продолжают их разрушать, в связи с чем возникает общее недомогание, слабость, разбитость, сонливость и повышенная температура.
- Помимо этого в организме вырабатываются гормоны и специальные вещества, которые призваны уменьшать воспаление, но вместе с тем действуют на центр терморегуляции, который находится в головном мозге и возникает гипертермия.
Воспаления плеча при артрите.
Она может быть локальной — сопровождать воспаление только в месте поражённого сустава, а может быть общей. Все зависит от интенсивности воспаления, тяжести определенной стадии заболевания, силы иммунного ответа. Подъем температуры всегда сопровождается болевым синдромом в месте поражённого сустава.
Почему происходит снижение температуры?
Угнетение иммунитета опасными вирусами
В основном понижение температуры тела происходит из – за неспособности иммунной системы сопротивляться воспалению. Это может быть по причине курсов химиотерапии, гормональной терапии при которых значительно угнетается иммунитет. Чем сильнее повышение температуры, тем активнее воспалительный процесс и разрушение сустава, а при понижении температуры причины может быть три: угнетение иммунитета, угасание воспалительного процесса или неправильно подобранная доза лекарственных препаратов при лечении ревматоидного артрита.
Повышение или понижение температуры: что опасно?
Давайте рассмотрим все отдельно. Повышенная температура тела или поражённой области при ревматоидном артрите свидетельствует об активном воспалительном процессе разрушающем непосредственно сустав и окружающие ткани. Помимо этого страдает общее самочувствие, при сильной гипертермии происходит необратимый распад белков и резкое изменение в состоянии больного. Чем меньше воспаление, тем меньше температура.
Для понижения температуры могут быть разные причины. При неправильной дозировке лекарственных средств угнетается кора надпочечников, являясь причиной гормонального сбоя в организме – недостаток глюкокортикоидов. Это провоцирует к недостаточной выработке противовоспалительных веществ, отчего разрушительный и воспалительный процесс становится сильнее, замедляется регенерация тканей.
Высокая или низкая температура, что опасно?
Для понижения температуры могут быть разные причины. При неправильной дозировке лекарственных средств угнетается кора надпочечников, являясь причиной гормонального сбоя в организме – недостаток глюкокортикоидов. Это провоцирует к недостаточной выработке противовоспалительных веществ, отчего разрушительный и воспалительный процесс становится сильнее, замедляется регенерация тканей.Также возможно, что организм просто не способен справляться с воспалением из – за угнетения иммунитета при химиотерапии цитостатическими препаратами, которые действуют достаточно агрессивно. Поэтому в недостаточном количестве выделяются (или вовсе процесс выработки веществ останавливается) антитела, ферменты, гормоны. При этом разрушительное действие ревматоидного артрита продолжает стремительно функционировать, ведь этот процесс ничего не останавливает – иммунитет не способен выполнять свои функции.
Температура при артрите может колебаться до различных показателей – от низких, до очень высоких. Закономерность перепадов абсолютно отсутствует, единственное, что отмечают большинство больных, так это то, что вечером температура выше, чем в утренние часы. Чаще всего, расцвет ревматоидного артрита приходится в холодное время года и именно поэтому, если у больного колеблется температура это никак не связывают с артритом. Только при более серьёзной стадии болезни (когда начинается деформация суставов) повышение температуры происходит с усилением боли, деформацией суставов и воспаления в местах поражения, больные обращаются к врачу.
Как правильно производить измерение температуры тела
Существует несколько методов. Самые надежные и проверенные временем из них – это измерения:
- ректальное
- паховое
- оральное
- В области подмышечных впадин
- Паховые складки
Способы измерения температуры
Причём показатели всегда будут несколько разными, это нормально, так как в течении дня у человека меняется температура тела, а в различных частях организма она всегда разная. Например, ректальное измерение всегда самое точное. Орально показатели отличаются до 0,8 °С, при измерении в паху и подмышечных впадинах показатели отличаются от ректального до 1,5 градусов в меньшую сторону.
На данный момент имеются термометры с двумя инфракрасными датчиками для измерения ушным и лобным методом. Сейчас это самые точные термометрические данные. Показатели на 99% верны. Такой термометр замеряет температуру тела человека, окружающей среды, фиксирует эти два значения, по специальным формулам высчитывает точную цифру и выводит результат на экран.
Бесконтактный инфракрасный термометр
На данный момент имеются термометры с двумя инфракрасными датчиками для измерения ушным и лобным методом. Сейчас это самые точные термометрические данные. Показатели на 99% верны. Такой термометр замеряет температуру тела человека, окружающей среды, фиксирует эти два значения, по специальным формулам высчитывает точную цифру и выводит результат на экран.Все зависит от места измерения, так как каждый участок нашего организма обогревается по – разному, а после физической нагрузки всегда наблюдается повышенная температура тела, со временем она спадает и нормализуется. Поэтому измерение нужно проводить, когда больной находится в состоянии покоя.
Сейчас существует довольно большое количество различных электронных термометров, которыми просто пользоваться. По завершению измерения термометр издаёт звуковой сигнал, что очень удобно.
Если у вас ртутный термометр, то следуйте простой инструкции для измерения температуры тела:
- Перед измерением температуры пациент некоторое время должен находиться в состоянии покоя;
- Взять градусник, крепко держа его в руке несколько раз встряхнуть и проверить, чтобы ртутный столбик оказался на показателе в «0 градусов»;
- Поместить градусник железным наконечником в выбранное место для измерения температуры;
- При необходимости придерживать градусник рукой или прижать руку к телу (если измерение производится в подмышечных впадинах), согнуть ногу (при измерении в паху);
- Засечь время и ждать 10-15 минут, оценить показатель ртутного столбика на градуснике.
Для измерения как в подмышечной впадине, так и остальными способами – необходимо подождать 10 – 15 минут. Но стоит быть аккуратными, такие градусники достаточно хрупкие, использовать их для измерения (кроме подмышечных впадин и паховых складок) довольно опасно. Советуем приобрести электронный прибор, чтобы обезопасить себя и своих близких.
Как быть с температурой: сбивать или нет?
Для начала нужно выяснить причину возникновения низкой или высокой температуры при ревматоидном артрите. Это способен сделать только врач. После сдачи анализов, диагностических мероприятий в больнице, при назначении лекарств, лечащий врач обязательно проконсультирует о возможности колебания температуры тела и как именно нужно поступать в таких ситуациях. Если вы понимаете, что происходит то, о чем врач не говорил – то обязательно обратитесь в больницу и расскажите об этом, не затягивайте. Соблюдайте предписания по поводу лечения ревматоидного артрита, контролируйте своё состояние вовремя заболевания и лечения.
Сбивать или нет?
Для начала нужно выяснить причину возникновения низкой или высокой температуры при ревматоидном артрите. Это способен сделать только врач. После сдачи анализов, диагностических мероприятий в больнице, при назначении лекарств, лечащий врач обязательно проконсультирует о возможности колебания температуры тела и как именно нужно поступать в таких ситуациях. Если вы понимаете, что происходит то, о чем врач не говорил – то обязательно обратитесь в больницу и расскажите об этом, не затягивайте. Соблюдайте предписания по поводу лечения ревматоидного артрита, контролируйте своё состояние вовремя заболевания и лечения.Самостоятельно принимать решения о коррекции лечения и назначения каких – либо других препаратов не стоит, так вы можете себе навредить. Потому как не все лекарственные средства можно совмещать между собой, некоторые могут угнетать действия других препаратов или наоборот – усиливать их, что крайне не желательно. А что – то категорически запрещается принимать при ревматоидном артрите, таким образом вы можете ухудшить своё состояние, дать толчок к усилению процесса разрушения суставов.
Подведем итог
Некоторые люди не задумываются о том, что может ли быть общая температура при артрите и поэтому обращаются за помощью к специалистам достаточно поздно, когда разрушительный процесс в суставах уже начался и затянулся. Кто – то самостоятельно вносит изменения в лист назначенных лекарственных препаратов и усугубляет течение болезни, общее самочувствие, чем делает серьезную ошибку.
Теперь вы знаете, что значит температура при ревматоидном артрите, откуда она появляется и что с ней нужно делать.
Почему повышается температура при артрите и как ее сбить
Температура при артрите – один из симптомов опорно-двигательного недуга, отражающий силу воспалительного процесса. Может ли быть температура при артрите и насколько она способна повышаться, зависит от стадии болезни, тяжести ее проявлений, количества пораженных сочленений.
Итак, если возникла температура при ревматоидном или ином артрите: что делать? Ответ на схожие вопросы – в этой публикации.
Особенности повышения температуры
Может ли при ревматоидном артрите быть температура? С жалобами на симптомы лихорадки обращаются свыше 70% пациентов, страдающих РА и иными видами суставных воспалений: псориатическом, травматическом, реактивном артрите.
Особенности гипертермии на фоне воспалений в суставах:
- Температура может быть как субфебрильной (37-37,5 °C), или подниматься до фебрильных значений – свыше 38 °C.
- Повышение температуры отражает степень воспаления в организме.
- Температура при ревматоидном артрите может и не повышаться, если болезнь развивается медленно или находится в хронической стадии.
- При температурном повышении пациента беспокоят иные симптомы: слабость, лихорадка, потливость.
- Во всех случаях наблюдается местная гипертермия в области воспаления.
- При артрите бывает температура тела около 36,9-37 °C, даже если остальные симптомы еще не беспокоят пациента.
- РА у детей проявляется именно высокими температурными значениями, без субфебрильной стадии.
- Для инфекционных воспалений суставов характерно резкое увеличение температурных значений – из-за вирусной (бактериальной) этиологии недуга.
- При остеоартритах возможны субфебрильные значения (37-37,5 °C).
- Температура при полиартрите может повышаться в острый период до 37,5-38 °C. Если жар свыше 40 °C, то это – показатель присоединения какой-либо инфекции.
Как определить, что температура вызвана артритом?
Жар при артритных недугах, особенно в течение первых нескольких дней, не имеет особенностей. Поэтому многие пациенты поначалу не подозревают, что лихорадка держится именно из-за артрита.
Примерно через неделю наличие многих других недугов исключается, и можно констатировать, что имеет место именно суставное воспаление.
Как определить, что лихорадка возникла на фоне артрита?
- Жар беспокоит пациента свыше 5-7 дней.
- Остальные симптомы лор – заболеваний в виде насморка, кашля, головной и ушной боли отсутствуют.
- При анализе крови выявляется повышенное значение уровня СОЭ и С-реактивных белков. Чем острее протекает воспалительный процесс, тем сильнее эти показатели отличаются от нормальных.
- Если присутствует артрит, температура 38 °C повышается и устанавливается на несколько дней, понижаясь максимум на 0,5 °C.
При лор-заболеваниях или ОРВИ жар повышается ближе к ночи, а при артритных недугах устанавливается стабильно или растет скачкообразно независимо от времени суток.
Лихорадка может усиливаться при изменениях погоды – известно, что суставы часто реагируют на метеоусловия.
Иные симптомы воспаления суставов
Помимо жара, на развитие артритного недуга укажут такие проявления:
- Ощущение боли в суставной сумке как при динамике, так и в спокойном состоянии.
- Отечность в области воспаления, покраснение кожного покрова, локальная гипертермия.
- Ощущение скованных суставов по утрам. Через 1-2 часа это чувство проходит, однако после долгого перерыва в движении скованность возобновляется.
- Форма и размер сочленений видоизменяются, ввиду образования кальциевых наростов. Синовиальная щель становится меньше или закрывается совсем.
- Присутствует контрактура (обездвижение) пораженного сустава.
- Если это воспаление аутоиммунного типа, появляются подкожные ревматоидные узелки – типичный признак РА. Чаще всего они присутствуют на тыльной стороне сочленения, со стороны затылка, на пяточном сухожилии.
Как реагировать?
Если лихорадка продолжается несколько дней и присутствуют иные симптомы суставного недуга, лечение лучше доверить опытному доктору, иногда в стационарных условиях.
Если жар возникает эпизодически, его нужно сбивать. Сделать это можно, применяя любые рекомендованные НПВП в пределах суточной дозировки, указанной в инструкции (к примеру, Аспирин-Упса).
Необходимо отметить, что свыше недельного срока принимать НПВП запрещено – возможно появление дискомфортных побочных явлений в виде желудочных и кишечных кровотечений.
Серьезный жар – свыше 38,1 °C – можно сбить обычным жаропонижающим: Парацетамолом или его аналогом для детского возраста (в случае ювенильного артрита).
Если выяснится, что жар не сбивается или понижается незначительно, самостоятельно увеличивать рекомендованные дозы нельзя. Если самочувствие серьезно ухудшилось, больной чувствует себя вяло и плохо, необходимо вызывать карету «Скорой помощи». Специалисты сделают жаропонижающий укол, дадут нужные рекомендации, запишут на прием к участковому терапевту.
Горячие ванны или душ запрещены – так можно только усугубить симптоматическую картину.
Необходимо как можно больше пить – до 2-3 л воды/день. Чай, кофе и бульоны – не в счет.
Способы терапии
Методы лечения артритных заболеваний можно поделить на два типа: симптоматический и болезнь-модифицирующий.
Симптоматическая терапия направлена на быстрое облегчение состояния пациента, снижение острых симптомов воспаления: гипертермии, отечности, болевых ощущений. В рамках этого вида лечения часто применяются:
- НПВП – нестероидные антивоспалительные лекарства. Они осуществляют блокаду омега-6 кислоты, благодаря чему снижается синтез медиаторов воспаления. Это приводит к быстрому спаду жара, уменьшению отечности, облегчению боли и общего самочувствия пациента. Антивоспалительные препараты могут быть выписаны в виде таблеток, наружных гелей для быстрого облегчения симптоматики, а также уколов. Существует 2 вида НПВП: селективные (Диклофенак, Пироксикам, Индометацин) и неселективные (Мелоксикам, Нимесулид). По отзывам врачей, вторые имеют меньше противопоказаний и побочных эффектов, принимать их можно долгое время без вреда для здоровья.
- Глюкокортикостероиды – гормональные антивоспалительные средства с жаропонижающим действием. Оказывают более выраженный и стойкий антивоспалительный эффект. Могут быть назначены в форме пульс-терапии, если НПВП не принесли ожидаемого эффекта, или в виде внутрисуставных уколов. При противоартритной терапии назначаются: Преднизолон, Гидрокортизон, Дексаметазон.
Базовая терапия предназначена для воздействия на причину развития недуга. К примеру, при ревматоидных артритах воспаления суставов вызваны аутоиммунными нарушениями. Поэтому для лечения болезни требуется прием лекарств, нормализующих работу иммунной системы, подавляющий аутоиммунную агрессию клеток в отношении суставных тканей.
Взрослым пациентам назначаются препараты золота (Ауранофин, Кризанол, Миокризин), иные базовые средства: Метотрексат, Пеницилламин, Лефлуномид. При запущенных стадиях недуга рекомендуется совмещение базисных средств и глюкокортикостероидов. Как правило, меньше чем за полгода доктора определяют комплекс лекарств для успешного излечения болезни.
Диетотерапия
В острый период артритных заболеваний, который сопровождается повышением температуры, особенно важно придерживаться правильного питания.
Исключить следует продукты, которые могут вызвать аллергический ответ организма: колбасы, ветчину, шпик, ревень и щавель, виноград и морепродукты, а иногда даже помидоры, молоко и картофель.
Полезны каши на воде, особенно рисовая, гречневая, овсяная, отварное или тушеное мясо кролика, индейки, цыпленка. Если не проявляются признаки аллергии, обязательно ешьте рыбу – речную или морскую. Важно, чтобы она не была слишком зажарена – лучше запечь рыбку в духовке или приготовить на пару.
Кушайте овощи в любом виде – свежими, отварными или печеными. Полезны огурцы, кабачки, зелень, а также тыквы, дыни, арбузы.
В меню артритного пациента обязательно должны быть кисломолочные изделия – бифидок, снежок, кефир, ацидофилин, творог, мягкие сыры. Выбирайте продукты 2,5-5% жирности.
Важным правилом для скорейшего купирования острой фазы артрита считается уменьшение поваренной соли и увеличение объема жидкости. Пить следует воду без газа (можно минеральную), чай зеленый, белый, травяной, соки фруктовые и овощные. Крепкие кофе и чаи, а тем более алкоголь – под строжайшим запретом.
Итак, мы выяснили, бывает ли температура при артрите и то предпринять при ее повышении. Если жар беспокоит пациента больше чем один день, необходимо прекратить домашнее лечение и поскорее обратиться к доктору. Специалист проведет необходимые анализы, назначит курс аппаратной диагностики, выпишет нужные препараты. Скорейшего выздоровления!
Статья написана по материалам сайтов: osankasovet.ru, artrozmed.ru, otnogi.ru, lechsustavov.ru, medicinanog.ru.
»