Остеомиелит коленного сустава: последствия, профилактика
Остеомиелит это сложное заболевание, оставляющее после себя серьезные последствия, а его лечение может растянуться на годы. Чаще всего остеомиелит развивается на кости голени и коленного сустава, бедренной и плечевой кости и челюстных суставов. В ответ на внедрение в организм инфекции иммунная система человека начинает вырабатывать предельное количество лейкоцитов, выделяющих литические ферменты. Именно они укоряют губительное действие бактерий и вызывают интенсивный гнойный процесс, сопровождающийся разрушением всех элементов костной ткани, включая и костный мозг.
Содержание
- Причины остеомиелита
- Симптомы остеомиелита
- Лечение остеомиелита
- Народные методы лечения
- Все о симптомах, лечении и последствиях остеомиелита
- Остеомиелит — что это за болезнь?
- Остеомиелит заразен или нет?
- Дают ли инвалидность при остеомиелите ребенку?
- Осложнения, последствия остеомиелита
- Классификация остеомиелита
- Остеомиелит — симптомы и лечение
- Диагностика остеомиелита
- Диета и питание при остеомиелите
- Можно ли делать массаж ног при остеомиелите ног?
- Профилактика остеомиелита
- Что такое остеомиелит и остеома коленного сустава
- Остеомиелит колена
- Чем опасен остеомиелит?
- Классификация заболевания
- Острый остеомиелит
- Хронический остеомиелит
- Диагностика остеомиелита
- Осложнения, возникающие при остеомиелите
- Профилактика остеомиелита
- Лечение остеомелита колена остеоперфорацией коленных суставов
- Этиология, течение патологии
- Разнообразие видов патологии
- Клиническая картина патологии
- Диагностика заболевания
- Принципы лечения патологии
Причины остеомиелита
Главный виновник заболевания – бактерия золотистого стафилококка. Она обладает способностью проникать в костную ткань и вызывать ее гниение. Хотя гораздо реже, но фиксируются случаи остеомиелита, спровоцированного кишечной палочкой, стафилококком и пневмококком.
Известно четыре пути проникновения бактерии в костную ткань:
- Гематогенный остеомиелит, когда бактерии переносятся кровью. Если остеомиелитом больна беременная женщина, она может передать его ребенку, и тогда он родится с уже врожденным заболеванием.
- Посттравматический остеомиелит, возникающий при прямом контакте инфицированного предмета с костью, во время открытого перелома.
- Во время операции на коленном суставе с использованием нестерильных хирургических инструментов.
- Попадая в организм, бактерии образуют очаг воспаления в мягких тканях, из которых мигрируют в кость. В этом случае гнойный процесс затрагивает также прилегающие мышечные ткани.
Носителями бактерий могут быть домашние животные. Пренебрегая мерами гигиены, дети и взрослые легко заражаются от них через грязные руки, еду, игрушки и другие предметы.
Симптомы остеомиелита
Признаки заболевания проявляются на 3-5 день после попадания инфекции в организм. У больного поднимается температура до 40 0 , появляются боли в месте локализации воспаления, в данном случае в коленном суставе, возникает сильная мышечная боль и общая слабость.
Степень проявления симптомов остеомиелита разделяется на три формы:
- Легкая форма, когда температура держится в пределах 39 0 , а самочувствие больного можно описать как удовлетворительное.
- Тяжелая форма, когда боли ярко выражены в месте локализации вирусов, больной с трудом передвигается, температура повышается до 40 0 и сопровождается рвотой.
- Токсическая форма, когда у больного начинаются судороги, возможна потеря сознания, а температура резко понижается.
При последней, токсической форме, остеомиелит прогрессирует стремительно, и всего за два дня может наступить летальный исход, если вовремя не поставить диагноз и не начать лечение.
Лечение остеомиелита
Основной вид консервативного лечения, это антибиотики. Они назначаются в каждом случае индивидуально. Чтобы правильно подобрать тип антибиотиков, нужно провести доскональное обследование и выявить какой именно вирус или инфекция стали причиной остеомиелита в кости или коленном суставе.
По этой причине самолечение неприемлемо и всегда неэффективно – оно может подавить иммунитет, в то время как болезнь будет прогрессировать и дальше.
При токсической форме остеомиелита нужна срочная операция на коленном суставе. В ходе оперативного вмешательства рана очищается от гноя и омертвевших участков мягкой и костной ткани. Если время не упущено, жизнь пациента в большинстве случаев удается спасти.
Народные методы лечения
Следует сразу оговорить, что лечение народными способами не является основным – это вспомогательные меры, которые только дополняют антибактериальную терапию. Так как заболевание очень серьезное, и речь идет не только о здоровье, но и о жизни больного, все действия должны быть согласованы с лечащим врачом.
Народные методы призваны помочь выведению из организма токсинов – продукта жизнедеятельности бактерий. Приготавливаются настои из травы тысячелистника или крапивы двудомной, соцветий пижмы, листьев лесной земляники или брусники, корней сельдерея пахучего или цветков бузины. Нужно взять 1-2 чайные ложки любую из этих трав или сбор из них, запарить стаканом кипятка и выпивать в три приема в течение дня. Настой готовится из расчета на один день, а завтра запаривается свежий.
Если кожа не поражена открытыми свищами, можно делать ванны для коленного сустава с добавлением отвара коры дуба или аира болотного.
Все о симптомах, лечении и последствиях остеомиелита
Остеомиелит относится к одной из серьезнейших и часто встречаемых проблем гнойной хирургии. Данное заболевание сопровождается развитием инфекционно-воспалительных процессов, поражающих ткани костного мозга, костей и прилежащей клетчатки.
При отсутствии своевременного лечения, остеомиелит быстро прогрессирует и приводит к развитию отдаленных гнойных метастаз, сепсиса, инфекционно-токсического шока и т.д.
Код остеомиелита по МКБ10 — М86. При необходимости, указывается дополнительный код:
- 0 – для острых гематогенных остеомиелитов (М86.0);
- 1 –для других форм острых остеомиелитов;
- 2 – для подострых остеомиелитов;
- 3 – для хронических многоочаговых остеомиелитов;
- 4 – для хронических остеомиелитов с дренированными синусами;
- 5- для других хронических гематогенных остеомиелитов;
- 6 – для других хронических остеомиелитов;
- 8 — для абсцессов Броди, склерозирующего остеомиелита Гарре и т.д. (другие остеомиелиты);
- 9 – для неуточненных форм остеомиелита.
Остеомиелит челюсти классифицируется как К10.2. А остеомиелит позвоночника как М46.2.
Остеомиелит — что это за болезнь?
Остеомиелит — это гнойно-некротические поражения костей и костного мозга, вызванное патогенными бактериями. По мере прогрессирования воспаления, гнойно-некротический процесс распространяется на надкостницу (периостит) и мягкие ткани.
Основными причинами заболевания являются пиогенные (гноеродные) бактерии и микобактерии (туберкулезный остеомиелит).
По сути, симптомы остеомиелита являются проявлением местной воспалительной реакции в костной ткани, развившейся в ответ на внедрение и размножение в ней патогенных микроорганизмов.
Остеомиелит заразен или нет?
Заболевание не заразно. Больной остеомиелитом не представляет эпидемической опасности.
Причины остеомиелита разделяются на экзогенные и эндогенные. При эндогенных остеомиелитах происходит занос инфекции в костномозговой канал с током крови (гематогенный остеомиелит).
Причинами экзогенных воспалений является занос бактерий в костную ткань и костномозговой канал после травмы или перелома (посттравматические остеомиелиты).
Развивающийся локализированный воспалительный процесс является защитной реакцией организма на проникновение в костномозговой канал бактериальных агентов и способствует предотвращению развития сепсиса. При несостоятельности механизмов отграничения гнойно-некротических процессов (сниженный иммунитет, тяжелые сопутствующие патологии и т.д.) происходит быстрое развитие сепсиса.
Следует отметить, что без своевременного лечения, остеомиелит также заканчивается сепсисом, так как происходит истощение защитных сил организма, способствующих отграничению воспаления.
Основные причины возникновения остеомиелитов
Заболевание может развиваться:
- после тяжелых травм, переломов костей;
- после стоматологических вмешательств (при наличии септических очагов остеомиелит может возникать после удаления зуба);
- при наличии нагноившихся прикорневых кист, периодонтита и т.д. (одонтогенные остеомиелиты);
- на фоне тяжелого гайморита, отита (остеомиелит верхней челюсти);
- как осложнение тяжелой формы скарлатины, стрептококкового тонзиллита, эндокардита и т.д.;
- из-за гематогенного заноса инфекции из фурункулов, карбункулов, панарициев, гидраденитов и т.д.;
- после неправильной или несвоевременной обработки ран;
- при неправильной фиксации кости после перелома;
- на фоне длительно существующих обширных, открытых ран;
- после огнестрельных ранений и т.д.;
- при нагноении вокруг спиц (спицевой остеомиелит) у пациентов с неправильно установленными металлоконструкциями в суставах;
- при инъекционном введении наркотических средств (тяжелейший остеомиелит нижней челюсти развивается у наркоманов, употребляющих дезоморфин (крокодил) или «винт»);
Факторами риска, способствующими развитию остеомиелита, являются:
- сахарный диабет;
- тяжелые нарушения микроциркуляции в конечностях;
- иммунодефициты;
- тяжелые сопутствующие соматические патологии;
- истощение, авитаминозы;
- алкоголизм.
Эпидемиология остеомиелита
На данный момент остеомиелит продолжает оставаться актуальной и часто встречаемой проблемой гнойной хирургии. Пациенты с острым остеомиелитом, составляют около 11% от всех хирургических пациентов, и этот показатель не имеет тенденции к снижению.
В хроническую форму (хронический остеомиелит) заболевание переходит приблизительно в двадцати процентах случаев.
По причинам развития воспаления, наиболее распространенной формой болезни является гематогенный остеомиелит.
По локализации, наиболее часто встречаемой формой заболевания, является остеомиелит нижних конечностей (около девяноста процентов всех случаев заболевания).
В структуре остеомиелита нижних конечностей, около пятидесяти процентов приходится на поражения большеберцовой кости и тридцать процентов на остеомиелит бедренной кости. Другие локализации остеомиелита встречаются реже.
Симптомы остеомиелита позвоночника встречаются реже всего (около одного процента от всех случаев остеомиелита).
У детей острый гематогенный остеомиелит встречается чаще, чем у взрослых (около семидесяти процентов всех случаев). Около тридцати процентов всех остеомиелитов регистрируются у малышей первого года жизни.
Основными возбудителями заболевания являются золотистые стафилококки, бета-гемолитический стрептококк группы А, синегнойная палочка, гемофильная палочка, эшерихия коли и микобактерии.
Острые остеомиелиты: патогенез развития
При развитии острого остеомиелита происходит формирование ограниченного воспалительного процесса в костномозговом канале. В дальнейшем, в гнойное воспаление вовлекаются гаверсовы каналы и надкостница.
Воспалительные процессы при острейших формах заболевания носят флегмонозный характер и сопровождаются некротическим расплавлением тканей (костный мозг, губчатая ткань и компактная пластина).
За счет нарушения внутрикостного и периостального кровоснабжения происходит формирование секвестров (фрагментов мертвых костных тканей, отделенных от живой кости). При этом, вокруг секвестров начинается активный процесс остеопороза (рассасывания костных тканей).
Хронические остеомиелиты
При несвоевременном или неправильном лечении секвестры способствуют переходу остеомиелита в хроническую форму.
За счет воздействия протеолитических ферментов, вырабатываемых лейкоцитарными и макрофагальными клетками, происходит медленное рассасывание омертвевшей кости и ее отграничение от здоровых тканей грануляционным валом (демаркационной линией).
Наличие мертвых костных тканей создает благоприятные условия для формирования свищевых ходов, через которые гной поступает в мягкие ткани.
При прорыве гноя через кожу на поверхность происходит формирование хронического открытого свища.
Дают ли инвалидность при остеомиелите ребенку?
Решение об оформлении инвалидности принимается на основании медико-социальной экспертизы и результатов оценки уровня ограничения трудовой и социальной активности пациента, а также его способности к самообслуживанию.
Показаниями к направлению пациента на МСЭ является наличие у него:
- хронического рецидивирующего остеомиелита, течение которого сопровождается рецидивами;
- тяжелых осложнений остеомиелита;
- открытых и малигнизированных свищевых ходов;
- последствий заболевания, препятствующих посещению учебных заведений, работы и т.д.;
- осложнений, сопровождающихся невозможностью выполнения трудовой деятельность, приводящей к неспособности полноценного самообслуживания и т.д.
Осложнения, последствия остеомиелита
Осложнения остеомиелита могут проявляться:
- абсцессами кости и прилежащих мягких тканей;
- флегмонами;
- сепсисом;
- инфекционно-токсическим шоком;
- гнойными артритами;
- анкилозами и контрактурами (нарушением подвижности или полной неподвижностью в суставе);
- самопроизвольными переломами;
- деформациями костей;
- укорочением кости;
- образованием свищей;
- малигнизацией стенки свищевого хода;
- плевритами;
- менингитами;
- амилоидозом почек;
- абсцессами внутренних органов и т.д.
Лечение остеомиелита народными средствами
Учитывая риск развития тяжелейших осложнений необходимо понимать, что народными средствами остеомиелит не лечится.
Антибиотики при остеомиелите являются обязательным компонентом лечения.
На вопрос, можно ли вылечить остеомиелит без операции, ответ также отрицательный.
При лечении острого остеомиелита вскрытие воспалительных очагов с их последующим дренированием является обязательным. Секвестрэктомия при остеомиелите проводится при наличии секвестров.
Необходимо понимать, что секвестр – это участок мертвой кости и самостоятельно он не исчезнет. Наличие мертвых тканей способствует появлению свищей, переходу заболевания в хроническую форму и провоцирует развитие тяжелых осложнений.
Также необходимо учитывать, что при отсутствии своевременного лечения, заболевание будет только прогрессировать и в дальнейшем может понадобиться уже не операция по удалению секвестров, а ампутация конечности.
Какой врач лечит остеомиелит?
Лечением остеомиелита занимается хирург.
Прогноз при остеомиелите
При своевременном лечении, после стихания воспалительного процесса начинается процесс образования новой кости. Острый остеомиелит у детей (после удаления секвестров) может закончиться полным заполнением оставшихся полостей новой костной тканью.
При хроническом течении заболевания прогноз менее благоприятный и зависит от частоты рецидивов. По показаниям, пациент направляется на МСЭ для оформления инвалидности.
Классификация остеомиелита
По возбудителю, остеомиелиты разделяются на неспецифические, вызванные гноеродными бактериями, и специфические. К специфическим формам заболевания относят туберкулезные, бруцеллезные, сифилитические и т.д. остеомиелиты.
По причинам возникновения выделяют гематогенные, огнестрельные, посттравматические, послеоперационные и т.д. формы болезни.
В зависимости от локализации инфекционно-воспалительного процесса, выделяют:
- остеомиелиты бедренной кости;
- остеомиелиты голеностопных суставов;
- остеомиелиты пяточных костей;
- остеомиелиты коленных суставов;
- остеомиелиты копчика;
- остеомиелиты большеберцовых костей;
- эпифизарные остеомиелиты;
- остеомиелиты локтевых суставов;
- остеомиелиты челюсти;
- остеомиелиты позвоночника и т.д.
Согласно классификации Черни-Мадеру выделяют четыре типа остеомиелита (по структуре повреждения костных тканей);
- медуллярные остеомиелиты;
- поверхностные;
- очаговые;
- диффузные.
Остеомиелит — симптомы и лечение
Основными симптомами остеомиелита являются:
- лихорадочный синдром, озноб;
- увеличение регионарных лимфатических узлов;
- общеинтоксикационная симптоматика (слабость, вялость, тошнота и т.д.);
- распирающие боли в спине, суставах, челюсти (зависит от локализации воспаления);
- покраснение кожи над местом воспаления;
- отечность пораженной области;
- нарушение подвижности сустава.
Симптомы остеомиелита позвоночника могут проявляться постоянными тянущими и ноющими болями в спине.
Гематогенный остеомиелит
Симптомы гематогенного остеомиелита у детей и взрослых могут протекать в септикотоксической, септицемической или легкой форме.
Легкая форма сопровождается появлением лихорадки и симптомов местного воспаления (отек, гиперемия, нарушение подвижности сустава).
У пациентов с септикотоксическими формами инфекции отмечается развитие озноба, лихорадки до сорока градусов, бреда, нарушения сознания, анемии, гепатоспленомегалии, олигоурии, анурии, высокого СОЭ, лейкоцитоза, появление рвоты и т.д.
Такие пациенты бледные, заторможенные. Возможны галлюцинации и появление судорог.
Также отмечаются боли в пораженной кости.
У пациентов с септицемическим (наиболее распространенная форма) остеомиелитом отмечается вялость, бледность, слабость, лихорадка, желтушность кожных покровов, мелкоточечные кровоизлияния на коже и слизистых, боли в пораженной кости, гиперемия и отек в месте воспаления, нарушение подвижности пораженного сустава и т.д.
Остеомиелит нижней челюсти
Симптомами заболевания являются боли в зубах, расшатывание пораженного зуба и соседних зубов, отек десны, нарушение чувствительности губ и их отек, нарушение вкусового восприятия, бессонница, головные боли, ассиметрия лица, сильные боли при жевании и т.д.
Посттравматический остеомиелит
Посттравматические остеомиелиты возникают после переломов, трав, неправильной иммобилизации травмированной конечности и т.д.
Диагностика остеомиелита
Рентген признаки остеомиелита при острой форме заболевания выявляются редко. Отслойка надкостницы, эрозии, секвестры и т.д. чаще выявляются после второй-третьей недели заболевания.
К ранним рентгенологическим признакам заболевания относятся появление участков уплотнения костной ткани и участков разряжения кости, возникновение смазанности рисунка, признаки периостита.
У детей первых месяцев жизни признаки остеомиелита на рентгене появляются к четвертому-пятому дню болезни.
Дополнительно проводится сцинтиграфия костей, МРТ, общий анализ крови, С-реактивный белок, сбор анамнеза, микробиологические исследования.
Диета и питание при остеомиелите
Питание должно быть сбалансированным, калорийным и легкоусвояемым. Рекомендовано увеличить потребление кальций содержащих продуктов, продуктов, стимулирующих синтез коллагена (холодец, желе и т.д.).
Дополнительно назначаются препараты витамина Д, кальция, магния, фосфора, коллагена, гиалуроновой кислоты, серы, витамина С.
Можно ли делать массаж ног при остеомиелите ног?
В острой фазе массаж категорически противопоказан.
При отсутствии воспалительных очагов (для подтверждения поводится исследование с мечеными лейкоцитами) в фазе стойкой ремиссии может проводиться массаж (по показаниям, строго по рекомендации лечащего врача, как правило, при лечении хронического остеомиелита).
Как лечить остеомиелит у детей и взрослых?
Лечение остеомиелита должно быть комплексным и назначаться специалистом. Самолечение недопустимо.
Все лечение остеомиелита направленно на устранение воспаления, проведение секвестрнекрэтомии, устранение сформировавшихся дефектов, дренирование гнойных очагов, профилактику осложнений.
Антибиотики при остеомиелите назначаются с учетом предполагаемого возбудителя. Предпочтение отдается препаратам с широким спектром противомикробного воздействия.
Для купирования болевого синдрома и уменьшения выраженности воспалительного процесса назначают НПВС.
Хирургическое лечение остеомиелита заключается в хир.обработке гнойного очага (трепанация, секвестрэктомия, костно-пластические трепанации, резекции костей), проведении остеосинтезов, замещение образовавшихся полостей и дефектов, пластику дефектов или установку биоимплантов.
Антибиотики при остеомиелите
Для лечения остеомиелита могут использоваться такие антибиотики, как
Профилактика остеомиелита
Прививки от остеомиелита не существует.
Профилактика направлена на предупреждение травматизации, своевременную санацию гнойных очагов и лечение ран, укрепление иммунитета.
Доверьте свое здоровье профессионалам! Запишитесь на прием к лучшему врачу в Вашем городе прямо сейчас!
Хороший врач — это специалист широкого профиля, который основываясь на ваших симптомах, поставит верный диагноз и назначит результативное лечение. На нашем портале вы можете выбрать врача из лучших клиник Москвы, Санкт-Петербурга, Казани и других городов России и получить скидку до 65% на приём.
* Нажатие на кнопку приведет Вас на специальную страницу сайта с формой поиска и записи к специалисту интересующего Вас профиля.
Что такое остеомиелит и остеома коленного сустава
Существуют редкие, но довольно опасные заболевания суставов. Именно к таким болезням и относится остеомиелит и остеома коленного сустава, которые, несмотря на созвучность, имеют разную клиническую картину и способы лечения. Попытаемся разобраться, что это за патологии и как их лечить.
Остеома – это доброкачественная опухоль, которая практически никогда не перерождается в злокачественное образование. Поэтому не имеет метастазов и локализуется в определенном месте. К исключению относят болезнь Гарднера, при которой опухоли возникают одновременно в различных местах.
Причины патологии
Образуется остеома непосредственно в костях из остеобластов – клеток костной ткани. К сожалению, выделить провоцирующие факторы современная медицина не смогла. Поэтому рекомендовать меры профилактики патологии достаточно проблематично. Заболевание чаще всего встречается у детей и подростков в период активного роста костей.
- Наследственная предрасположенность. Такие данные получены статистическим путем – у 50 % пациентов родственники страдали от схожих заболеваний.
- Пороки развития плода. У ребенка нарушается естественный баланс работы остеобластов и остеокластов под влиянием вредных привычек или инфекционных заболеваний матери во время беременности.
- Травматические повреждения. При травмах, затрагивающих непосредственно костную ткань, возможно развитие патологии как посттравматического последствия.
- Сбой в обменных процессах. На образование остеомы влияет нарушение усвоения и выведения кальция.
- Инфекции. На состояние костей влияют такие инфекционные заболевания как ревматизм, сифилис.
- Суставные болезни. Остеома встречается на фоне дегенеративных изменений тканей, артрита, артроза, остеохондроза.
Нередко диагноз остеома ставится при выявлении инородного тела, свободно плавающего в синовиальной жидкости, невыясненной природы. Поэтому патологию необходимо дифференцировать с рассекающимся остеохондрозом, для которого такие проявления являются более характерными.
Стоит учитывать, что такие заболевания имеют различное происхождение, хотя на фоне рассекающего остеохондроза вероятность образования доброкачественной опухоли увеличивается.
Как проявляется патология
Развитие остеомы происходит достаточно медленно. На начальном этапе человек может просто ощущать легкий дискомфорт. Но растущая опухоль, в зависимости от места локации, может затруднять движения, передавливать нервные окончания. Поэтому более яркие признаки остеомы начинают появляться, когда опухоль достигает определенных размеров. Причем скорость роста образования зависит от индивидуальных особенностей организма.
- Боль. Расположение опухоли в области коленного сочленения может давать болезненные ощущения во время ходьбы. Причем большие образования способны провоцировать острую боль. При сильном разрастании остеомы боль переходит в постоянную, так как образование давит на ткани и нервы.
- Хромота. Человек пытается меньше нагружать пораженную конечность, что и проявляется в неестественной хромоте и приседании на ногу.
- Визуальная опухоль или шишка. Припухлость становится видна, когда образование достигает определенных размеров. На ощупь шишка может быть как мягкой, так и твердой, что зависит от структуры тканей, образовавших опухоль.
Диагностировать заболевание без инструментального и лабораторного обследования невозможно.
Важно! При появлении любых образований в области колена медики рекомендуют пройти обследование, чтобы исключить злокачественную природу опухоли.
Учитывая, что на начальном этапе опухоль не дает явных симптомов и не обнаруживается визуально, обнаружить ее можно только благодаря профилактическому осмотру.
Как проводится лечение остеомы
В особом лечении остеома при маленьких размерах не нуждается. Если опухоль не доставляет неприятных ощущений, медики рекомендуют ее не трогать. Следует понимать, что мониторинг за состоянием опухоли не исключает ее роста. Причем никакие процедуры или манипуляции не заставят такое образование рассосаться самостоятельно. Решение об отказе от хирургического вмешательства должен принимать лечащий врач, но никак не пациент. Так как прогрессирующая патология однозначно будет вызывать болезненную симптоматику, и провоцировать развитие сопутствующих заболеваний сустава.
Единственный способ удаления остеомы – это хирургическое вмешательство. По рекомендации лечащего врача такая операция может проводиться уже на начальном этапе заболевания, не дожидаясь ее разрастания. Когда же образование доставляет дискомфорт, операция назначается незамедлительно.
Оперативное вмешательство проводится при помощи вскрытия места патологии. При этом опухоль удаляется с частью кости. После операции полностью восстанавливается функциональность колена, но для этого требуется восстанавливающая терапия.
Современным менее травматичным методом считается вапоризация. При помощи корригирующей лазерной терапии опухоль выпаривается под воздействием лазерного луча. Такое вмешательство предпочтительнее, так как не затрагиваются близлежащие ткани, а послеоперационное восстановление проходит намного быстрее и легче.
Профилактика
Особых методов профилактики не существует, так как остеома – довольно специфическое образование. Но пациентам, у которых имеется наследственная предрасположенность к развитию такой патологии, медики рекомендуют проводить периодически обследование, чтобы вовремя обнаружить опухоль.
Для всех остальных рекомендовано своевременное лечение воспалительных и дегенерационных заболеваний, а также контроль над усвоением кальция.
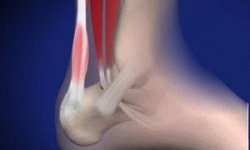
Остеомиелит колена
Это довольно сложное и опасное заболевание, сопровождающееся серьезными осложнениями. Остеомиелит связан с инфекционным поражением костных тканей. Лечение затруднительно и может длиться годами. Инфекция, проникая в организм пациента, провоцирует активизацию деятельности лейкоцитов, уровень которых значительно увеличивается. На этом фоне выделяются литические элементы, которые ускоряют деятельность патогенных микроорганизмов. Возникающий, как следствие гнойный процесс затрагивает не только мягкие ткани, но и кость, и даже костный мозг.
Видео — Остеомелит коленного сустава
Основные причины патологии
Однозначно, не все виды бактерий приводят к развитию остеомиелита. К главному виновнику относят золотистый стафилококк. Именно эти бактерии способны поражать костную ткань, вызывая гниение.
Кроме этого остеомиелит могут, хотя и намного реже, вызывать кишечные палочки, пневмококки, стафилококки.
- Гематогенным, то есть с током крови. Именно такой путь заражения характерен для передачи инфекции от беременной женщины к плоду. В этом случае ребенок рождается с врожденной формой заболевания.
- Посттравматическим, когда происходит прямое проникновение инфекции к кости. Чаще всего встречается при открытых переломах, гнойных ранах.
- Послеоперационным, который развивается из-за применения нестерильного инструмента во время операции.
Непосредственно в очагах воспаления бактерии развивают бурную деятельность, поражая не только мягкие ткани, но и мышцы, кость.
Встречались случаи заражения патологическими инфекциями от домашних животных. Поэтому меры профилактики в виде гигиенических процедур для этой патологии более чем актуальны.
Симптоматика остеомиелита
Начальную симптоматику остеомиелит дает уже на 3 – 5 день после инфицирования. Первым признаком поражения является высокая температура практически до 40 градусов и общая слабость. При этом в месте локации гнойного процесса появляется боль в мышцах.
- При легкой форме температура не поднимается выше 39, пациент считает свое самочувствие удовлетворительным.
- При тяжелой форме в месте локации патологии больной ощущает сильную боль, которая препятствует нормальному функционированию коленного сочленения. Очень высокая температура может сопровождаться рвотой.
- При переходе в токсическую форму, температура спадает, но у больного присутствуют все признаки тяжелой интоксикации с судорогами, потерей сознания.
Важно! Токсический остеомиелит прогрессирует достаточно быстро. При отсутствии своевременного лечения вероятен летальный исход.
Как лечится остеомиелит
Консервативное лечение целесообразно назначать только при легкой форме поражения тканей. Причем подбор антибиотиков проводится индивидуально. Для этого ткани берутся на бакпосев, чтобы выяснить тип бактерий, поразивших кость. Если болезнь прогрессирует быстро, могут назначаться антибактериальные лекарства широкого спектра действия, не дожидаясь результатов лабораторного обследования.
Лечить остеомиелит народными или альтернативными методами нецелесообразно. Так как убить столь сильные инфекции без антибактериальных препаратов нереально. При этом время упускается, а организм пациента слабеет.
При выявлении токсической формы поражения безотлагательно проводится операция. Цель оперативного вмешательства – очистить рану от гнойного содержимого и омертвевших участков. Поэтому нередко врачам приходится удалять не только мягкие ткани, но и кость.
Если лечение начато вовремя, спасти жизнь пациента получается в большинстве случаев. Но вот о сохранении конечности, пораженной остеомиелитом, вопрос может вставать остро.
Чем опасен остеомиелит?
Остеомиелит представляет собой воспалительный процесс в костном мозге, из-за которого происходит поражение всех элементов самой кости. По имеющимся данным, остеомиелит встречается в 6,5 % случаев всех проблем с опорно-двигательным аппаратом у пациентов, обращающихся за медицинской помощью.
А также на сегодняшний день известно, что заболевание чаще встречается у мужчин, чем у женщин, а также, что остеомиелит развивается чаще у детей и пожилых людей, по сравнению с молодыми людьми и людьми среднего возраста.
Классификация заболевания
В медицинской литературе существует несколько классификаций остеомиелита. Первая из них разделяет заболевание на специфический остеомиелит (возникает при туберкулезе костей, сифилисе и бруцеллезе), а также неспецифический остеомиелит (вызывается гноеродными бактериями, такими как золотистый стафилококк, стрептококк, кишечная палочка, иногда причиной могут стать и грибки).
В соответствии с другой классификацией, основанной на пути проникновения инфекции, выделяют экзогенный и эндогенный остеомиелиты. При эндогенном остеомиелите, иногда его могут называть гематогенным, инфекция разносится с удаленных участков посредством крови. Такое явление может происходить при фурункулах, абсцессах, тонзиллите, синусите и прочих подобных инфекционных заболеваниях. При экзогенном остеомиелите инфекция в кость попадает непосредственно извне.
Это может произойти при операции, ранении или же инфекция может попасть в кость из близлежащих пораженных тканей. Именно по этой причине принято выделять в отдельные категории эндогенный остеомиелит. Он может быть:
- Огнестрельный;
- Посттравматический;
- Послеоперационный;
- Контактный.
Одной из особенностей протекания заболевания является то, что в самом начале остеомиелит протекает в острой форме. В зависимости от успешности лечения может наступить выздоровление или же болезнь может перейти в хроническую фазу.
Острый остеомиелит
В медицинской практике данный термин используется с 1831 года, когда его ввел в практику Рейно. В зависимости от причин возникновения заболевания оно имеет свои особенности.
Острый гематогенный остеомиелит
Как правило, это заболевание характерно для детей младше одного года (30% всех зафиксированных случаев). Чаще всего заболевание затрагивает трубчатые кости. Медики выделяют три различные по течению формы гематогенного остеомиелита:
- Токсическая форма;
- Местная форма;
- Септико-пиемическая.
Наиболее опасны токсическая и септико-пиемическая формы. При токсической форме острого гематогенного остеомиелита болезнь развивается очень быстро. Сильно возрастает температура, у больного возникают судороги, он теряет сознание. Вдобавок ко всему этому начинается острая сердечная недостаточность. В то же время местная симптоматика практически не проявляется и это сильно затрудняет постановку правильного диагноза и назначение эффективного лечения.
Похожая клиническая картина и при септико-пиемической форме заболевания. У больного наблюдаются все признаки интоксикации – рвота, повышенная температура, озноб и головная боль. Очень часто у больных происходит нарушение сознания, они находятся в состоянии бреда. В отличие от токсической формы больной испытывает сильные боли по месту локализации поражения. Очень часто в близлежащем к пораженной кости суставе развивается артрит.
Местная форма остеомиелита протекает с меньшей активностью, хотя температура тела также повышается, возможны судороги и потеря сознания. Для лечения острого остеомиелита используется комплексная терапия, в которой проводится лечение антибиотиками, проводится дезинтоксикация, иммунокорреция и десенсибилизация. А также в комплексе лечения применяется витаминотерапия, а также анаболические гормоны.
Достаточно часто вместе с консервативным лечением острого остеомиелита медики вынуждены прибегать к оперативному хирургическому вмешательству. В этом случае нередко приходится проводить иммобилизацию конечности.
Контактный острый травматический остеомиелит
Чаще всего эта форма остеомиелита проявляется через две-три недели после перелома или хирургического вмешательства по устранению последствий травмы. В развитии заболевания главными являются два фактора – соблюдение правил асептики и антисептики при хирургическом вмешательстве, а также состояние иммунной системы пациента.
При открытых переломах и огнестрельных ранениях важным становятся и степень повреждения прилегающих к району травмы тканей. В ходе болезни медики выделяют как общие, так и местные симптомы.
В целом состояние пациента можно описать как состояние тяжелой интоксикации, то есть у пациента наблюдается высокая температура, озноб, ощущение слабости и разбитости, тошнота и головная боль. Из местных симптомов, которые появляются на 5-7 день после травмирования, следует отметить отек и местную гипертермию, из раны выделяется гной.
Наиболее действенный и эффективный метод лечения травматического остеомиелита это хирургическое вмешательство. В ходе операции с раны снимают швы, удаляют некротические участки, рану промывают и дренируют.
В некоторых случаях проводится иммобилизация участков. Обязательным в ходе лечения остеомиелита в такой форме является и консервативная терапия в основе которой лежит применение антибиотиков.
Хронический остеомиелит
Чаще всего хроническому остеомиелиту подвержены трубчатые кости, особенно длинные кости нижних конечностей. Болезнь характеризуется чередованием состояния обострения с состоянием затяжной ремиссии. Воспалительный процесс оказывает влияние не только на саму кость (деформация), но и оказывает разрушительное действие на близлежащие ткани и органы.
Одним из осложнений является гнойный артрит. Кроме того у больных могут образовываться гнойные свищи, которые сильно усложняют жизнь больным, делая условия жизни больному максимально неудобными. Как правило, хронический остеомиелит сменяет острую фазу заболевания.
Исследования показывают, что острую фазу провоцируют в основном грамположительная микрофлора (стафилококки и пневмококки), однако по мере перехода в хроническую фазу возрастает количество представителей грамотрицательной микрофлоры. В посевах обнаруживаются кишечная палочка, вульгарий протей, синегнойная палочка и тому подобное. В течении заболевания первостепенную роль играет состояние иммунной системы больного, так хроническая форма более характерна для ослабленных и истощенных болезнью людей.
Чаще всего острый остеомиелит переходит в хроническую форму через 1-1,5 месяца после фиксации первых симптомов заболевания. При хроническом остеомиелите симптомы интоксикации у больного отсутствуют. В области, которая поражена, часто сохраняется свищ, через который идет гной, однако в некоторых случаях свищи могут закрываться. Кожа в районе поражения имеет багровый оттенок, реже она синюшная.
В фазе обострения симптомы сходны с симптомами острого остеомиелита, а закрывшиеся ранее свищи открываются вновь и через них гной начинает выходить наружу.
Лечить хронический остеомиелит обязаны врачи травматологи и ортопеды. Единой тактики лечения болезни нет, она определяется в зависимости от состояния больного. В фазе обострения применяются антибиотики, а также проводится стимуляция иммунной системы и дренаж гнойных полостей.
В некоторых случаях, после того как удается притушить воспалительные процессы, приходится проводить хирургическое вмешательство. Считается, что чем более застарелый остеомиелит у пациента, тем труднее его лечить. Обычно медики рекомендуют оперативное лечение даже в случаях крайне запущенных, поскольку процессы образования гноя очень разрушительны для организма человека.
Диагностика остеомиелита
Для того, чтобы установить диагноз остеомиелита необходимо проведение нескольких диагностических процедур:
- Лабораторные исследования используют для определения содержания лейкоцитов в крови, что является одним из ключевых индикаторов правильности или ошибочности в постановке диагноза. Кроме того, для диагностики остеомиелита важны также показатели СОЭ и содержание С-реактивного белка;
- Микробиологические исследования дают представление о характере возбудителя заболевания, однако для достоверности анализа проба для исследований должна быть взята методом биопсии;
- Рентгенологическая диагностика может быть использована, однако следует помнить, что данные рентгена, как минимум, на две недели не совпадают с реальными данными в силу того, что на рентгене не видно начало изменений в структуре кости, заметны изменения только при потере 25-30% массы самой кости;
- Магнитно-резонансная томография является одним из лучших способов диагностики, который позволяет не только выявить патологию, но и различить инфекцию костной и мышечной ткани;
- Ультразвуковая диагностика хороший и информативный метод диагностики, позволяющий определить места скопления гноя, а также позволяющий выявить дефекты костей, которые нередки при данном заболевании.
Осложнения, возникающие при остеомиелите
Наиболее опасным при остеомиелите осложнением считается заражение крови (сепсис). Кроме того могут развиваться:
- Абсцессы (скопления гноя);
- Флегмоны (попадание гноя в близлежащие ткани);
- Гнойный артрит (воспаление сустава и заполнение его полости гноем);
- Самопроизвольные переломы костей;
- Анкилоз (неподвижность в суставах);
- Контрактура (неподвижность, вызванная рубцовымм сращиваниями мышц).
Профилактика остеомиелита
Профилактика данного заболевания очень проста и может быть сведена к двум правилам:
- Любые раны следует немедленно обрабатывать спиртом и стараться не касаться раны грязными руками;
- При переломах и других серьезных повреждениях немедленно следует обращаться за помощью к врачу.
Лечение остеомелита колена остеоперфорацией коленных суставов
Остеомиелит – тяжелая патология костного аппарата, которая поражает не только кость, но и надкостницу, а также костный мозг. Возбудителями заболевания являются проникшие в суставную полость бактерии из семейства стафилококков. Остеомиелит колена успешно поддается терапии, если патология была выявлена на ранних стадиях. Если же состояние запущено, возможно развитие опасных для здоровья осложнений. Терапия патологии предполагает обязательное использование антибиотиков. В ряде случаев проводится оперативное вмешательство.
Этиология, течение патологии
Поражение костей, образующих коленный сустав, чаще всего вызывается бактерией золотистым стафилококком. Более редкая причина – синегнойная или кишечная палочка, пневмококки, стрептококки. В организм инфекция проникает с током крови из зараженных очагов, находящихся внутри, или внешних повреждений – раны, переломы, контакты с нестерильными медицинскими инструментами. Еще один источник патогенов – домашние питомцы.
Воспаление костного мозга коленного сустава может протекать в таких следующих формах:
- острая;
- хроническая;
- молниеносная;
- затяжная;
- первично-хроническая.
Важно: если после окончания терапии остеомиелита в острой форме не произошло замещение некротических, отмерших участков костной ткани новообразованными, специалисты говорят о приобретении заболеванием хронического характера. Нередко в зоне поражения наблюдается образование полости – результат разрушения кости.
Разнообразие видов патологии
На то, как будет проявлять себя патология оказывает влияние большое количество факторов. А именно:
- состояние организма в целом и иммунитета в частности;
- путь, по которому проникла инфекция;
- наличие фоновых или сопутствующих заболеваний;
- степень поражения костных тканей.
Перечисленные факторы позволяют классифицировать заболевание, установить особенности клинической картины, а также подобрать схему лечения, которая отвечает симптоматике.
В целом, остеомиелит коленного сустава классифицируют следующим образом:
- посттравматический;
- огнестрельный;
- послеоперационный;
- контактный;
- гематогенный.
Как видно, остеомиелит коленного сустава имеет достаточно разветвленную классификацию. Ее знание и понимание позволяет максимально точно расшифровать симптоматику состояния, назначить необходимое обследование и верную терапевтическую программу.
Клиническая картина патологии
Проявление остеомиелита напрямую зависит от формы заболевания. Медицинской практикой выделяются общие признаки, которые развиваются из-за циркуляции бактерий по общему кровотоку. А также местные или специфические, которые вызываются изменениями костей патологического характера.
В большинстве случаев остеомиелит протекает в острой форме, для которой свойственны ярко выраженные проявления. Если они игнорируются, патология переходит в хроническую форму.
Первыми клиническими проявлениями заболевания, которые отмечаются по прошествии трех – пяти дней с момента попадания в организм болезнетворной бактерии, являются:
- повышение температуры тела до 39-40°С, нередко сопровождающиеся приступами рвоты;
- озноб;
- ощущение слабости и сонливости;
- тахикардия или повышенное сердцебиение;
- болезненные ощущения в коленном суставе, дополняемые покраснением кожных покровом и повышением местной температуры;
- ограниченность двигательной функции.
Перечисленные клинические проявления – достаточный повод для визита к врачу. Важно, чтобы симптомы были верно истрактованы.
Диагностика заболевания
Специалист сможет назначить адекватную терапию исключительно после проведения диагностики. Такого рода мероприятия начинаются, прежде всего, со сбора и анализа жалоб пациента. Затем врач проводит внешний осмотр зоны, которая вызывает у больного беспокойство. Далее назначается общий или клинический и расширенный анализ крови. Обязательны и инструментальные исследования.
Для диагностирования остеомиелита коленного сустава чаще всего назначаются такие виды инструментальных исследований:
- рентгенография;
- компьютерная томография – этот метод сегодня применяется все реже из-за того, что он не дает достаточно полную информацию;
- МРТ или магнитно-резонансная томография – на сегодня это самый лучший и от этого часто назначаемый метод диагностики множества патологий. В случае с остеомиелитом коленного сустава, получаемые снимки позволят оценить состояние структуры костей, а также окружающих тканей;
- УЗИ – демонстрирует состояние тканей, степень распространения отека и воспалительного процесса;
- фистулография – в полости свищей вводится контрастирующее вещество, а затем при помощи рентгена или УЗИ оценивается направление и глубину его проникновения. Так устанавливаются параметры гнойных скоплений.
Важно: на рентгеновском снимке изменения любой степени проявляются по прошествии примерно двух недель после того, как начнут отмечаться первые симптомы.
Принципы лечения патологии
Выбор метода лечения остеомиелита колен определяется множеством факторов. А именно:
- фаза болезни;
- степень, а также глубина поражения;
- наличие осложнений или их отсутствие;
- сопутствующие заболевания;
- возраст пациента.
Непосредственно лечение остеомиелита бывает консервативным и хирургическим. Достаточно часто для достижения лучшего результата эти два метода совмещаются. Особенно часто к этому прибегают в сложных и запущенных случаях.
Независимо от стадии заболевания, больной с диагностированным остеомиелитом коленного сустава подлежит госпитализации. Это позволит реализовать комплексный подход, рекомендованный для достижения лучшей динамики.
Лечение остеомиелита коленного сустава начинают с антибиотикотерапии. Подбираемые медикаменты должны не только быть эффективными в борьбе с самыми частыми возбудителями патологии, но и обладать способностью проникать в самые глубокие слои ткани кости.
Важно помнить, что если у больного заболевание достигло хронической стадии, образовались многочисленные свищевые ходы, а их содержимое плохо отходит, антибиотикотерапия обязательно дополняется хирургическим лечением. Удаляются ткани, подвергшиеся процессу некротизации, инородные тела. Может потребоваться иссечение образовавшихся свищевых ходов, а также кожных покровов вокруг ран.
Любое хирургическое вмешательство может приводить к избыточному повреждению окружающих мягких тканей. Несколько лет назад был разработан метод, который позволяет снизить объем повреждений — остеоперфорация коленных суставов с использованием лазера. Он заключается в том, что подвергнувшиеся некрозу ткани иссекаются не скальпелем, а лазерными лучами.
Если в полости кости наблюдается гнойный процесс, с помощью этого же инструмента делается несколько отверстий. Затем соответствующим инструментом удаляется гнойное содержимое и проводится промывание антисептиками.
Статья написана по материалам сайтов: moisustavy.ru, lifetab.ru, sustavkoleni.ru, newsustav.ru, nogostop.ru.
»