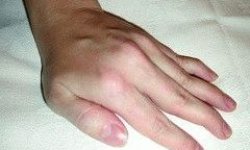
Баллотирование надколенника: причины, симптоматика
При пальпаторном исследовании периартикулярных тканей обращается внимание на состояние внутренних и наружных боковых связок (рис. 186), особенно на местах их прикрепления, где чаще случаются травматические повреждения. Пальпация проводится кончиком указательного пальца, ощупывание сочетается с умеренным надавливанием.
Сначала пальпируется внутренняя поверхность надмыщелка бедра по средней линии большеберцовой кости, где крепится внутренняя боковая связка, здесь чаще наблюдается ее отрыв, далее, ниже суставной щели, ощупывается мыщелок большеберцовой кости, повреждения в этом месте бывают реже. Наружная боковая связка пальпируется по наружной поверхности коленного сустава, сверху — посредине бедренной кости у латерального надмыщелка бедра, внизу — у наружной поверхности малой берцовой кости. Б нижней части чаще отмечаются повреждения этой связки, а при отрыве — даже с пластинкой костного вещества.
Надколенник и окружающие его ткани также подлежат тщательному пальпаторному обследованию. Необходимо убедиться в целостности надколенника, ощупать его по периметру, выявить болезненные участки самого надколенника и окружающих его тканей. Наружная поверхность надколенника может быть болезненна вследствие травмы, бурсита преднадколенниковой сумки, туберкулезного поражения надколенника, остеомиелита. При переломе надколенника определяется смещение его фрагментов вверх и вниз, болезненность, наличие костного дефекта между отломками (рис. 187).
Болезненность при пальпации у верхнего полюса надколенника может быть обусловлена остеохондропатией, надколенниковым бурситом (верхний заворот), повреждением сухожилия четырехглавой мышцы (надколенник лежит в толще этого сухожилия). Болезненность по наружному боковому краю надколенника характерна для препатпелляриой травматической невралгии. Боль в области нижнего полюса надколенника может быть обусловлена патологией собственной связки надколенника, хондропатией, болезнью Гоффы.
С целью выявления хондропатии передней неопорной поверхности мыщелков бедра и прилегающей к ним суставной поверхности чашечки используется следующий прием (рис. 188, А).
Врач захватывает двумя пальцами надколенник и прижимает его к мыщелкам, затем смещает его кнаружи и кнутри, нога при этом должна быть вытянута, мышцы хорошо расслаблены. У здоровых эти манипуляции безболезненны и беззвучны, при хондропатии они вызывают болезненность и появление хрустящего звука, С помощью второго приема (рис. 188, б) можно ощупать часть суставной поверхности надколенника: большим пальцем левой руки врач давит на наружный край надколенника, сдвигая его кнутри, куда он больше смещается, чем кнаружи, а кончик указательного пальца другой руки подводит под надколенник с противоположной стороны, ощупывая при этом его суставную поверхность.
Если есть повреждение хряща, то возникает болезненность и пальцами удается определить легкую вмятину — дефект хряща.
Пальпация подколенной ямки проводится в положении больного на животе с вытянутой и согнутой ногой до 90° (рис. 189).
Ощупываются видимые на глаз опухолевидные образования, о локализации которых говорилось при описании осмотра коленного сустава, а при их отсутствии тщательно исследуется вся ямка. В подколенной ямке могут быть также воспалительные инфильтраты, опухоли, увеличенные лимфоузлы.
При исследовании подколенной ямки обращается внимание на состояние медиальных и латеральных сухожилий мышц бедра, а также медиальные и латеральные места прикрепления мышц голени. Возможна их болезненность, возникающая вследствие физического перенапряжения, растяжения, а также крепитация.
Наличие избыточной жидкости в коленном суставе можно определить несколькими способами, приводим некоторые.
1. Выявление симптома выпячивания (рис. 190).
2. При накоплении жидкости в значительном количестве можно выявить симптом баллотирования чашечки и симптом постукивания надколенника (рис. 191).
Применяются два приема.
Первый — врач ладонями сжимает коленный сустав с двух сторон, далее большими пальцами толкает надколенник к мыщелкам бедренной кости. При наличии избыточной жидкости соприкосновение надколенника с мыщелками воспринимается как легкий удар. После отрыва пальцев надколенник вновь всплывает. Второй прием — левая рука врача отжимает жидкость из верхнего заворота и плотно удерживает его, пальцы правой руки толчкообразно погружают чашечку до соприкосновения ее с мыщелками бедра. Ощущение левой рукой флюктуации, звуки удара и всплытие чашечки после отрыва толкающих пальцев — верные признаки избыточной жидкости в суставе.
Слабость связочного аппарата коленного сустава проверяется с помощью нескольких приемов. Боковые движения в коленном суставе здорового человека ограничиваются окольными связками, а смещение большеберцовой кости кпереди и кзади — крестовидными связками. Боковые движения в коленном суставе выявляются с помощью двух рук (рис. 192).
Одной рукой врач фиксирует бедро, другой отклоняет голень наружу или внутрь. Вначале это исследование проводится при вытянутой ноге, боковые движения у здоровых отсутствуют. Их появление указывает на разболтанность сустава, перелом бедра или голени, их мыщелков, разрыв наружной боковой связки (малоберцовая коллатеральная связка) с отклонением голени внутрь, разрыв внутренней боковой связки (большеберцовая коллатеральная связка) с отклонением голени кнаружи.
Далее исследование проводится в разблокированном суставе при легком сгибе в колене. При отклонении голени кнаружи, что указывает на разрыв медиальной боковой связки, можно пальпаторно определить зазор на уровне суставной щели (симптом зазора), возникновение боли в месте нижнего прикрепления связки свидетельствует об энтезопатии коллатеральной связки. Отклонение голени внутрь наблюдается при разрыве латеральной коллатеральной связки, снаружи у суставной щели можно также выявить симптом зазора. Возникающая боль указывает на энтезопатию наружной связки (растяжение, надрыв, воспаление).
Состояние крестообразных связок оценивается с помощью следующего приема (рис. 193).
Исследуемый лежит на спине с согнутой ногой в коленном суставе под углом 90°. стопа при этом должна упираться в кушетку Врач двумя руками берется за верхнюю проксимальную часть голени и пытается выдвинуть ее кпереди, а затем оттянуть кзади. В норме смещение голени по отношению к бедру отсутствует. При разрыве передней крестообразной связки голень выдвигается кпереди (симптом «выдвижного ящика»), при повреждении задней — кзади. Этот симптом может быть также положительным при разрушении хряща и генерализованной гипермобильности.
Расстройство движений в коленном суставе возникает при острых и хронических воспалительных процессах, дистрофии и деструкции суставных концов, выпоте в полость сустава, вывихе надколенника, патологии менисков, поражении сухожилий и мышц. Оно проявляется в ограничении движений, либо в появлении избыточных или дополнительных движений.
Исследуя активные и пассивные движения, можно выявить боль, крепитацию, хруст, щелкающие звуки. Важно помнить, что любые движения выполняются только до появления боли или ограничения. Активные и пассивные движения лучше исследовать в положении больного лежа, оценку движений в положении стоя и сидя можно рассматривать как предварительную.
При исследовании активных движений в коленном суставе рука врача плотно охватывает колено так, чтобы ладонь лежала на надколеннике, а пальцы на медиальной и латеральной сторонах сустава (рис. 194, А).
Движения в суставе исследуемый выполняет по команде врача — от полного разгибания к полному сгибанию. При выполнении пассивных движений (рис. 194, Б) другая рука врача захватывает голень в нижней трети и таким образом совершает полное сгибание и разгибание, сопоставляя результаты с объемом активных движений.
Обращается внимание на возникающее ограничение движений, особенно в зонах максимального сгибания и разгибания, на боль, момент ее появления и характер боли, на хруст в суставе, периодические щелчки и удары, на степень переразгибания.
Наиболее часто встречаются признаки поражения хряща — крепитация, потрескивание, хруст под ладонью. Глухие удары, щелчки, сотрясение при сгибании и разгибании — это признаки патологии менисков.
При пальпации коленного сустава на уровне суставной щели во время выполнения пассивных движений в ряде случаев обнарзсживаются плотные образования, которые нередко исчезают из-под пальцев врача, мигрируя в полость сустава. Это внутрисуставные хрящевые обломки — «суставные мыши».
Аускультация коленного сустава малоинформативна. Лишь при механических повреждениях хряща, менисков можно выслушать при сгибании и разгибании сустава удар, хлопанье, продолжительный скрип. Выслушивание проводится при активных и пассивных движениях в суставе, трубка устанавливается на уровне суставной щели.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Содержание
- Симптомы плавающего надколенника: причины болезни, клиническая картина, диагностика
- Особенности анатомии
- Основные причины
- Клиническая картина
- Принципы диагностики
- Принципы лечения
- Развитие коленной чашечки, травмы и их последствия
- Развитие и аномалии коленной чашечки
- Симптом баллотирования надколенника НЕ МОЖЕТ развиться вследствие
- травма_1 / ТЕМА 08
Симптомы плавающего надколенника: причины болезни, клиническая картина, диагностика
Баллотирование надколенника — это патологическое колебание сесамовидной кости, которая входит в состав коленного сустава. Этот симптом чаще всего означает патологическое скопление жидкости (синовиальной, крови) в суставной полости. Также в некоторых случаях баллотация надколенника, может быть, при желатинозном набухании синовиальной оболочки.
Подобное состояние может сопровождать травмы и воспалительно-дегенеративные заболевания сустава. При возникновении подобного симптома стоит немедленно обратиться за квалифицированной медицинской помощью.
Особенности анатомии
Надколенник является самой большой сесамовидной костью в организме человека. Она отличается тем, что не крепится к частям сустава, кости или мышцам.
Надколенник располагается в толще четырехглавой мышцы бедра, а именно в сухожилии. Эта кость прекрасно прощупывается через кожу, а также при разогнутом колене достаточно подвижна. Благодаря этому образованию становится возможным предупредить смещение поверхности большеберцовой и бедренной кости в стороны.
Баллотирование надколенника становится возможным именно из-за особенностей строения сустава. Ведь при фиксации к одному из более «стабильных» образований, выбухание кости было бы совершенно невозможно.
Основные причины
«Плавающий» надколенник может встречаться при острых и хронических заболеваниях сустава специфического и неспецифического характера, спортивных и бытовых травмах. Все эти состояния могут сопровождаться увеличением количества снутрисуставной жидкости. К наиболее частым причинам относят:
- остеоартроз;
- продуктивные воспалительные процессы;
- гидартроз или водянка;
- острая или хроническая травма;
- нарушение целостности сочленений и элементов сустава.
Особенно внимательным следует быть при диагностике видов травм. Такой симптом является признаком травмы мениска, передней или задней крестообразной связок или синовиальной оболочки.
Клиническая картина
Хоть баллотирование надколенника и считается только симптомом многих других патологических состояний, он имеет свою выраженную клиническую картину. К первым проявлениям относят выраженный болевой синдром, который появляется по началу во время движений, а после и в покое. Интенсивность ощущений напрямую зависит от количества жидкости: если объем ее до 15 мл, то дискомфорт, может возникнуть только спустя несколько дней.
Ограничение подвижности появляется не сразу. При прогрессировании состояния пациенты отмечают нарушение разгибания, формирование контрактуры в полусогнутом состоянии. При большом количестве выпота контуры сустава сглаживаются, а колено заметно увеличивается в объеме по сравнении со здоровой конечностью.
Принципы диагностики
Для выявления симптома плавающей коленной чашечки пациента необходимо уложить на спину, выпрямив поврежденную конечность. Врач одной рукой фиксирует ткани чуть выше сустава, а другой пытается как будто «утопить» надколенник внутрь. В норме это выполнить невозможно, а при скоплении избыточной жидкости «уходит» книзу, пока не упрется в бедренную кость.
Далее, следует выяснить истинную причину нестабильного надколенника — скопление жидкости или воспалительный процесс. Для этого важно определить состояние синовиальной оболочки.
Кистью одной руки врач фиксирует верхний заворот, который располагается выше надколенник, тем самым как бы «выдавливая» свободную жидкость книзу. Пальцами второй руки необходимо прощупать промежуток между коленной чашечкой и большеберцовой костью. Необходимо пропальпировать ткани со всех сторон, пытаясь определить наличие уплотнений, припухлости, «зыбления». Стоит отметить, что патологические образования проще определить с внутренней стороны. При отсутствии патологий синовиальная оболочка не прощупывается.
Неправильно считать, что у пациента возможно наличие или свободной жидкости, или патологии синовиальной оболочки. Многие хронические заболевания сопровождаются двумя этими симптомами.
Принципы лечения
Не стоит заниматься отдельно лечением плавающего надколенника, ведь это всего лишь проявление основного заболевания. Для выявления этого необходимо провести дополнительные методы исследования, а именно компьютерную и магнитно-резонансную томографию или ультразвуковое исследование полости сустава.
После того как врач определит причину баллотирования надколенника и накапливания избыточного количества жидкости, необходимо назначить лечение. В зависимости от вида патологии проводят особый перечень мероприятий:
- удаление жидкости артроскопическим или пункционным методом;
- использование асептических растворов для промывания;
- введение лекарственных веществ в полость сустава;
- временная иммобилизация мягким или твердым перевязочным материалом;
- ограничение подвижности;
- лечебная физкультура, физиотерапевтические методы.
Также следует стараться предупредить последующую травматизацию сустава. Для этого необходимо использовать надколенник или эластичный бинт. Занятия спортом можно возобновить только после полного восстановления тканей, при этом консультируясь с опытными тренерами.
Развитие коленной чашечки, травмы и их последствия
Коленная чашечка выполняет немаловажную функцию в коленном суставе – самом сложном сочленении в человеческом организме. На первый взгляд надколенник не кажется таким важным органом, однако травмы и повреждения коленной чашечки не проходят бесследно.
Развитие и аномалии коленной чашечки
Коленная чашечка (надколенник) – кость, располагающаяся над коленным суставом в слоях сухожилий четырехглавой мышцы. Надколенник – одна из сесамовидных (от греч. «sesamon»-кунжут, то есть – похожий на семечко кунжута) костей. Верхняя область надколенника называется основанием надколенника.
Кость двигается, если колено разогнуто – ее можно смещать в стороны.
Надколенник выполняет несколько функций:
- Защищает бедренную и берцовую кость от смещения их в стороны при сгибании, благодаря строению – снизу надколенника, в его верхушке, есть выступ.
- Выполняет функцию своеобразного дополнения к четырехглавой мышце, тем самым упрощая сгибание, позволяет двигаться легче.
Но у надколенника есть зоны окостенения, которые активно начинают работать только с 2-летнего возраста ребенка, окончательно надколенник формируется только к 5-6 годам.
То есть рождаться дети должны с зачатками коленной чашки, отсутствие этого элемента или его недоразвитие – это не норма.
Коленной чашечки может не быть?
Отсутствие надколенника – не частая патология, встречается всего в 6% случаев, если при этом присутствует недоразвитие бедренной кости и ее мышц, и всего в 2% случаев как единая проблема.
Если причины в неправильном развитии конечности, проводится операции в детском возрасте по устранению проблем. Если надколенника нет, а все остальные составляющие в норме, обычно функции конечности не нарушаются и лечения в таком случае не требуется. Колено не болит, но ребенок может чувствовать некий дискомфорт и быструю усталость ног. Визуальный дефект будет заметен.
Вывих надколенника врожденный
Чаще всего несведущий человек узнает о врожденном вывихе надколенника (если он не ярко выражен), только на осмотре ортопеда или ревматолога – такая аномалия дает знать о собственном существовании неприятным напряжением в надколенной области и быстрой усталостью ног. При явной проблеме человек жалуется на неустойчивость.
Со временем патология развивается, вывих надколенника приводит к таким последствиям:
- движения резко ограничиваются;
- начинаются сильные боли при сгибании конечности;
- голеностоп отклоняется к наружной стороне, вызывая массу неудобств.
Проблему решают путем проведения операции.
Для справки! Врожденный вывих надколенника на 85% чаще выявляется у мальчиков, чем у девочек.
Дольчатый надколенник
Такой надколенник нормальных размеров, но состоит из нескольких элементов, которые соединяют связки. Чаще никаких проблем состояние не вызывает, и обнаруживают его на рентгене совершенно случайно. Поэтому процент такой патологии составляет менее 2%.
Какой-либо терапии при этом не требуется, специалисты могут ограничить только физические нагрузки на коленный сустав. Аномалия может привести к развитию дегенеративных заболеваний.
Для справки! Также к недоразвитиям относят неподвижность надколенника, недоразвитие его выступа. Такие патологии требуют незамедлительного лечения.
Приобретенные патологии
Если врожденные аномалии недоразвития надколенника встречаются в общей сложности всего в 6% случаев, то с приобретенными проблемами все гораздо сложнее и масштабнее. Повреждение чашечки колена по статистике наблюдается в 45% случаев.
При этом, так же, как и с проблемами врожденными, повреждения встречаются чаще в несколько раз у мужчин в возрасте от 25 лет.
При приобретенных патологиях, колено болит и сообщает о проблемах другими симптомами.
Вывих надколенника приобретенный – результат травмы конечности и плохо развитого связочного аппарата, встречается в 1-2% от вывихов всех структур.
Травматологи различают острую форму вывиха, когда симптомы проявляются ярко, наблюдается кровоподтек пораженной области, и застарелую, при которой симптомы не явные, но постоянные.
Классифицируют вывихи по типу смещения, различают их таким образом:
- Боковой вывих. Делится на наружный боковой, когда надколенник сдвигается к наружной области, и внутренний боковой, когда сдвижение происходит к внутренней стороне. Конечность при этом находится в разогнутом состоянии.
- Торсионный вывих. Другое его название – ротационный. Происходит разворот коленной чашки по горизонтали – градус разворота зависит от силы ушиба.
- Вертикальный вывих. Самый неприятный и редкий тип – происходит поворот чашки по вертикали таким образом, что какой-то ее край располагается в области между берцовой и бедренной костью. При этом происходит сильный отек в подколенной области.
В редких случаях возможно самостоятельное вправление чашки колена обратно – за счет связочного аппарата и действия мышц. Однако чаще без помощи травматолога не обойтись.
В скорую помощь необходимо обратиться, если наблюдаются такие симптомы:
- резкие болевые ощущения при сгибании;
- невозможно полностью разогнуть колено;
- движения полностью ограничены;
- припухлость.
При этом можно увидеть некое западение в области коленного сустава – кожа задней области конечности натянута, а спереди образуется кожная складка.
Лечение обычно проводят путем вправления чашки на место под анестезией. Затем показана иммобилизация до 2 месяцев, в качестве вспомогательной терапии применяют такие методы:
При остром вывихе любые действия с конечностью начинаются после 2-4 недель режима покоя. Конечность иммобилизуют.
Иногда при вывихе надколенника может произойти разрыв связки надколенника или рядом расположенных связок колена, при этом врачи выполняют терапевтические действия направленные и на восстановление связок.
Важно! Обычна функция колена восстанавливается через 1,5 – 3 месяца.
Случаев перелома надколенника не более 25% от общего числа переломов, по статистике склонны к таким неприятностям активные дети и люди от 40 лет.
Чаще всего перелом происходит из-за падения на колено или сильного удара по нему. Как и в случае с вывихами, различают несколько групп переломов, в зависимости от области нарушения целостности этой кости.
Различают такие типы переломов чашки колена:
При этом каждый из этих типов делится на перелом без смещения, когда части надколенника остаются на месте, и – со смещением, когда части заметно отдаляются друг от друга.
Симптомы, по которым можно определить разбитый надколенник, кроме того, что сильно болит колено при сгибании, следующие:
- отек;
- движение конечностью невозможно;
- западение надколенной чашки.
При таком переломе сразу образуется гематома (синяк) на надколеннике. Поскольку сустав хорошо кровоснабжается, в капсуле его образуется большой объем крови, который рано или поздно начнет мешать. Болеть колено при этом может намного сильнее.
Выявить чрезмерное накопление жидкости в суставе, а также перелом без смещения можно по такому признаку, как баллотирование надколенника, определить это можно следующим образом:
- Зафиксировать сустав двумя руками так, чтобы большие пальцы были на области надколенника.
- Этими большими пальцами толкнуть надколенник по направлению вовнутрь и вверх.
При этом человек может почувствовать легкий удар, когда надколенник столкнулся с костью. Если жидкости в суставе много, надколенник быстро займет первоначальное положение.
Для справки! Симптом баллотирования надколенника, как и то, что он болит, могут быть выявлены при бурсите, артрозе, разрыве связок, поэтому без рентгена и других диагностических мер никакое лечение не производят.
При переполнении сустава жидкостью производят ее пункцию и промывание антисептиком. Затем, если расхождение осколков надколенника отсутствует, накладывают гипс на 3-4 недели. Если же смещение осколков более 3-5 мм, производят операцию по восстановлению целостности кости. Для этого делают отверстия в элементах надколенника и сшивают их, используя волокна сухожилий пациента.
После этого производят реабилитацию сустава, постепенно увеличивая нагрузку. Человек перестает чувствовать дискомфорт при сгибании конечности не менее, чем через 3 месяца.
Коленный сустав человека не может полноценно функционировать без надколенника, поэтому в случае обнаружения серьезной врожденной патологии или при приобретенной патологии немедленно проводят лечебные мероприятия.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
Симптом баллотирования надколенника НЕ МОЖЕТ развиться вследствие
A. Острой механической травмы коленного сустава
B. Застарелого повреждения мениска
C. Остеоартроза коленного сустава
Д. Хронической венозной недостаточности нижней конечности
Е. Гнойного артрита коленного сустава
Симптом баллотирования надколенника является достоверным признаком
A. Повреждения передней крестообразной связки коленного сустава
B. Внутрисуставного перелома мыщелка большеберцовой кости
C. Гемартроза коленного сустава
Д. Гидрартроза коленного сустава
Е. Хронического синовита коленного сустава
Что может говорить о наличии гемартроза коленного сустава?
A. .Выбухание верхнего заворота;
B. Баллотация надколенника
C. Симптом переднего выдвижного ящика.
Д. Только варианты А и В
Е. Варианты А,В и С
Для гемартроза коленного сустава характерно
A. Распирающая боль
B. Ограничение сгибания в коленном суставе
C. Симптом Байкова
Д. Только варианты А и В
Е. Варианты А,В и С
Повреждения каких структур НЕ МОГУТ вызвать развитие гемартроза коленного сустава
B. Крестообразных связок
C. Коллатеральной малоберцовой связки
Д. Синовиальной капсулы сустава
Е. Межмыщелкового возвышения большеберцовой кости
35. Переломы диафиза большеберцовой кости хуже всего срастаются:
A. В верхней трети, так как там затруднена репозиция костных отломков
B. В верхней трети, так как прикрепляющиеся мышцы создают там значительные боковые
и ротационные смещающие нагрузки
C. В средней трети, так как прикрепляющиеся мышцы создают там значительные боковые
и ротационные смещающие нагрузки
Д. В средней трети, так как кость в этой области хуже всего кровоснабжается
Е. В нижней трети, так как кость в этой области хуже всего кровоснабжается
При переломе диафизов костей голени скелетное вытяжение накладывают
А. На 5-8 см дистальнее области перелома
В. 3a пяточную кость
С. За бугристость большеберцовой кости
Д. За надмыщелки бедра
Е. За надлодыжечную область
Когда для остеосинтеза перелома диафизов костей голени лучше всего применить аппарат внешней фиксации?
A. При нестабильном винтообразном переломе большеберцовой кости
B. При переломах обеих костей голени на одном уровне
С. При первично открытом переломе с инфицированием костной раны
Д. При многооскольчатых переломах
Е. При внутрисуставных переломах
Для уточнения диагноза при подозрении на импрессионный перелом мыщелка б/б кости помимо R-графии выполняют
А. Ультразвуковое исследование (УЗИ)
В.Компьютерную томографию (КТ)
C. Стрессовые рентгенограммы коленного сустава с боковой нагрузкой
Д. Только варианты А и В
Е. Варианты А,В и С
Укажите наиболее вероятное сопутствующее повреждение при винтообразном переломе большеберцовой кости на границе нижней и средней трети со смещением
A. Перелом малоберцовой кости на том же уровне
B. Перелом малоберцовой кости в верхней трети
C. Перелом внутренней лодыжки
Д. Разрыв дистального межберцового синдесмоза
Е. Сопутствующие повреждения для такого перелома не характерны
Что характерно для изолированного перелома малоберцовой кости?
А. Нарушение опорности конечности
В.Болезненность при осевой нагрузке
С. Абсолютное укорочение сегмента
Д. Только варианты А и В
Е. Варианты А,В и С
Об интерпозиции мягкими тканями при переломе костей голени свидетельствует
A. Симптом умбиликации;
B. Отсутствие крепитации отломков при первичном осмотре
C. Патологическая подвижность в зоне повреждения;
Д. Только варианты А и В
Е. Варианты А,В и С
42. К достоверным признакам переломов ребер относят:
A. Костную крепитацию
B. Развитие гемо- или пневмоторакса
C. Симптом прерванного вдоха
Д. Только варианты А и В
Е. Варианты А,В и С
Множественными называют переломы ребер
A. Перелом одного ребра в двух местах
B. Начиная с перелома двух ребер
С. Начиная с перелома трех ребер
Д. Начиная с перелома четырех ребер
Е. Перелом ребер в сочетании с переломами других костей
44. Парадоксальное дыхание возникает при переломах ребер:
В. Окончатых
Д. Осложненных повреждением плевры
Е. Развитие парадоксального дыхания не связано с повреждением ребер
45. При парадоксальном дыхании легкое на стороне поражения при вдохе:
A. Беспорядочно спадается и расправляется во время дыхательных движений
B. Начав расправляться, останавливается при продолжающемся вдохе
C. Не меняет объем
Е. Спадается
Вагосимпатическая блокада по А.В.Вишневскому показана при переломах ребер
A. Осложненных повреждением легкого
Д. Только варианты А и В
С. Варианты А, В и С
47. Какой способ не применяют для снижения болевого синдрома, вызванного переломами ребер?
A. Блокаду межреберных нервов
B. Паравертебральную блокаду
C. Перидуральную анестезию
Д. Вагосимпатическую блокаду
Ё. Стягивающую повязку на грудную клетку
48. В лечении неосложненных переломов ребер следует применять:
А. Постельный режим, положение полусидячее
В. Дыхательную гимнастику с первого дня
С. Иммобилизацию повреждений (стягивающая повязка) на несколько дней
Д. Только варианты А и В
Е. Варианты А, В и С
При нарушении каркасности грудной клетки на фоне переломов ребер применяют
A. Внешние фиксирующие шины
B. Постоянное вытяжение
С. Tyгоe бинтование груди
Д. Только варианты А и В
Ё. Варианты А,В и С
50. При закрытом переломе ребра может развиться:
A. Подкожная эмфизема
B. Напряженный пневмоторакс
C. Закрытый пневмоторакс
Д. Только варианты А и В
Е. Варианты А, В и С
Для «флотирующих» переломов ребер характерно
A. Выраженная одышка
B. Парадоксальное дыхание
C. Дислокация органов средостения
Д. Только варианты А и В
Е.Варианты А,В и С
Наиболее часто перелому грудины сопутствует
A. Синдром травматической асфиксии
B. Повреждение легкого
C. Ушиб сердца
Д. Только варианты А и В
Е. Варианты А,В и С
Какие инструментальные исследования показаны при подозрении на перелом грудины?
Д. Только варианты А и В
Е. Варианты А,В и С
54. Шейная вагосимпатическая блокада показана при:
A. Множественных переломах ребер
B. Ожоге верхних дыхательных путей
C. Проникающем ножевом ранении груди
Д. Только варианты А и В
Е. Варианты А,В и С
55. У детей, в отличие от взрослых:
A. Надкостница толще, кости прочнее и срастаются лучше
B. Надкостница тоньше, но кости прочнее и срастаются лучше
С. Надкостница толще, кости менее прочные, но срастаются лучше
Д. Надкостница толще, кости менее прочные и срастаются хуже
Е. Надкостница тоньше, кости менее прочные и срастаются хуже
56. Для роста каких костей у ребенка, согласно схеме Дигби, проксимальная эпифизарная зона имеет наибольшее значение?
Д. Только варианты А и В
Е. Варианты А, В и С
57. Эпифизеолизом называют:
A. Расплавление кости в зоне эпифиза вследствие гнойного процесса
B. Разрушение эпифизарной зоны на фоне остеопороза
С. Кистозная дегенерация кости в зоне эпифиза на фоне остеоартроза
Д. Травматическое разрушение росткового эпифизарного хряща у детей
Е. Околосуставной перелом у детей с переходом на ростковую зону
58. Для детского возраста характерны переломы:
В. Поднадкостничные
Д. Только варианты А и В
Е. Варианты А,В и С
При эпифизеолизе со смещением оптимальной лечебной тактикой у ребенка является
A. Ранняя функциональная нагрузка без внешней иммобилизации
B. Закрытая ручная репозиция с фиксацией гипсовой повязкой
C. Скелетное вытяжение
Д. Открытая репозиция и погружная фиксация
Е. Наложение спицевого или стержневого аппарата
60. Резкая тяга ребенка за вытянутую руку (удерживание от падения) часто приводит:
A. К эпифизеолизу дистального отдела лучевой кости
B. К перелому локтевого отростка
С.К подвывиху головки лучевой кости
травма_1 / ТЕМА 08
ТЕМА № 8: ПОВРЕЖДЕНИЯ И ЗАБОЛЕВАНИЯ КОЛЕННОГО СУСТАВА
К повреждениям коленного сустава относятся часто встречающиеся закрытые переломы различных анатомических его образований. На основании данных клиники различают:
Повреждение крестообразных и боковых связок;
Внутрисуставные переломы бедренной кости (межмыщелковые, изолированные переломы мыщелков) и большеберцовой кости (отрыв межмыщелкового возвышения, межмыщелковые переломы, изолированные переломы мыщелков);
УШИБ КОЛЕННОГО СУСТАВА.
Закрытое механическое поражение мягких тканей, характер и выраженность которого зависит от:
площади поверхности повреждения,
Ограниченное кровоизлияние в параартикулярные ткани,
Отек и локальная болезненность, затрудняющая движения.
В первые часы назначают местно холод (лед, хлорэтил, свинцовая примочка), возвышенное положение и покой конечности, иммобилизация давящей повязкой или наколенником на 7-10 дней.
Кровоизлияние в полость сустава возникает при ушибах, повреждениях менисков, связок, капсулы сустава, переломах костных структур.
Слаженность контуров сустава,
Увеличение сустава в объеме,
Болезненность при пальпации сустава,
Напряжение верхнего заворота сустава
Симптом «флотации» (баллотирования) надколенника,
Ограничение движений сустава,
Местное повышение кожной температуры,
Симптомы развиваются в течение 1-3 часов.
Диагноз ушиба и гемартроза ставится клинически (на рентгенограмме нет повреждения костей).
Под местной анестезией выполняется пункция коленного сустава, удаляется серозно-геморагическая жидкость, полость сустава промывается раствором новокаина, накладывается давящая повязка с ватно-марлевым бубликом, осуществляется иммобилизация сустава в разогнутом положении задней гипсовой лонгетой на 2-3 недели. Назначают местно холод. При необходимости пункции повторяют.
На 5-10 сутки больному разрешают осевую нагрузку. С 4-7 дня назначают УВЧ, магнитотерапию, СВЧ, электрофорез калия, фонофорез кортикостероидов, лазонила. Со второй недели – местный массаж, упражнения для четырехглавой мышцы. Трудоспособность восстанавливается через 3-4 недели.
Различают: острый и хронический. По характеру выпота – серозный, серозно-фибринозный (слипчивый), вилезно-геморагический, гнойный.
При остром травматическом синовите (в отличие от гемартроза) увеличение в объеме сустава продолжается несколько часов или суток. При этом характерно: отсутствие напряжения; повышения местной температуры; движения затруднены, но безболезненны.
Проводят пункцию сустава с эвакуацией синовиальной жидкости. Выполняют иммобилизацию давящей повязкой или наколенником. Назначают нестероидные противовоспалительные препараты, салицилаты, химотрипсин, глюкокортикоиды. С 3-4 дня – физиолечение: магнитотерапия, УВЧ, электрофорез гепарина, контрикала; фонофорез кортикостероидных гормонов.
Среди внутренних повреждений коленного сустава занимают первое место. По данным З.С. Мироновой (1978 г., ЦИТО) – составляют 60,4%.
Различают: повреждения медиального, латерального и обоих менисков.
Соотношение повреждений внутреннего мениска к наружному – 4 / 1.
Выделяют следующие виды повреждений менисков:
отрыв мениска от места прикрепления в области заднего, переднего рогов и тела мениска в паракапсулярной зоне (повреждение типа «ручка лейки»);
разрыв заднего, переднего рогов и тела мениска в трансхондральной зоне;
Рис.11. Виды повреждений менисков.
Причинами повреждения являются:
прямая травма (при ударе о край ступеньки при падении),
комбинированная травма, сопровождающаяся ротацией бедра в области коленного сустава при фиксированной стопе кнаружи (для медиального мениска) или кнутри (для латерального), а также в результате резкого чрезмерного разгибания из согнутого положения, отведения или приведения голени.
Различают острый и хронический периоды повреждения мениска.
В остром периоде диагностика затруднена из-за наличия симптомов реактивного неспецифического воспаления:
локальная болезненность по ходу суставной щели соответственно зоне повреждения (тело, передний, задний рог),
резкое ограничение движений (особенно разгибания),
наличие гемартроза или реактивного выпота в суставе.
При хронической стадии (застарелые повреждения) имеют место множество клинических симптомов:
симптом Бойкова – усиление болей при надавливании на поврежденный мениск в момент разгибания голени;
симптом Ланда («ладони») – при подведении ладони под коленную ямку, больной не в состоянии прикоснуться кожей подколенной ямки к ладони врача (обусловлен блокированием сустава и контрактурой сгибателей голени);
симптом Штейнман-Брагарда – усиление болезненности в зоне повреждения при поворотах голени кнаружи;
симптом Белера – появление боли в области сустава при ходьбе назад;
симптом Турнера – гиперестезия кожи на стороне повреждения мениска за счет раздражения ветвей бедренного нерва;
симптом Перельмана (боли в коленном суставе, усиливающиеся при опускании с лестницы);
симптом Чаклина (атрофия четырехглавой мышцы, при этом более четко выражены контуры портняжной мышцы);
симптом «блокады сустава» – обусловлен ущемлением поврежденной части мениска между суставными поверхностями, и др.
Для уточнения диагноза применяется:
контрастная артрография (введение в полость сустава 40% раствора сергозина или кардиотраста),
При выявлении повреждения мениска показано оперативное лечение (артротомия, артроскопия). Удаляется поврежденная часть мениска или (артроскопически) накладывается первичный шов мениска. После артротомии сустав послойно зашивается наглухо, накладывается задняя гипсовая лонгета на 6 дней. С 9-го дня больному разрешают ходить на костылях без нагрузки, с 14-го дня с частичной нагрузкой, через 3 недели – с полной нагрузкой. Трудоспособность восстанавливается через 2-3 месяца. После артроскопической операции – в 2 раза быстрее.
Диагностика повреждений связочного аппарата в остром периоде часто затруднена из-за наличия болевого синдрома и отека сустава.
Выделяют повреждения: наружной или внутренней боковых, передней или задней крестообразных связок коленного сустава, а также их комбинации, и сочетание с повреждениями менисков (чаще внутреннего).
В случаях полного разрыва связок говорят о «нестабильности» коленного сустава – передней, задней, переднезадней, боковой или их сочетании.
Боли по передне-внутренней (-наружной) поверхности коленного сустава, усиливающиеся при ходьбе и физической нагрузке;
Припухлость в месте повреждения связки (в свежих случаях);
Усиление болей при попытке отведения голени кнаружи (кнутри);
Напряжение мышц бедра и голени, стабилизирующих сустав;
Наличие гемартроза – в свежих случаях (в хронических – синовита).
Разрыв боковых связок происходит при резком отведении или приведении голени в разогнутом положении при фиксированном бедре. Разрывы наружной боковой связки происходят реже, чем разрывы внутренней боковой связки. Повреждения внутренней боковой связки наблюдаются в большинстве случаев на уровне суставной щели или в месте прикрепления связки к внутреннему мениску. Реже наблюдаются разрывы внутренней боковой связки в месте прикрепления ее к мыщелкам бедра и голени. Диагноз ставится на основании клинических симптомов.
Патогномоничным симптомом повреждения боковых связок является пассивное отклонение голени, в положении разгибания коленного сустава (кнутри или кнаружи); кроме того, отмечается локальная болезненность в месте повреждения, при пальпации, при ротации, разгибании голени. Как правило, имеется гемартроз.
Рентгенологическое исследование подтверждает диагноз:
при повреждении наружной связки снимок выполняют в прямой проекции, фиксируя голени с разведением бедер, путем укладки валика между коленными суставами (латерально щель коленного сустава на стороне повреждения будет расширена)
при повреждении внутренней боковой связки – наоборот бедра фиксируют в н/3, а между голенями укладывают валик (медиально щель коленного сустава на стороне повреждения будет расширена)
В свежих случаях (в зависимости от уровня повреждения) накладывают матрацные или чрезкостные лавсановые швы. При повреждениях наружной боковой связки ее укрепляют частью сухожилия двуглавой мышцы бедра. После операции проводят иммобилизацию циркулярной гипсовой повязкой 6 недель. После снятия повязки – реабилитационное лечение.
При застарелых повреждениях применяют ауто— (операции Кемпбела и Эдвардса) или лавсанопластику. Операции заканчивают наложением циркулярной гипсовой повязки сроком на 5-6 недель.
РАЗРЫВ КРЕСТООБРАЗНЫХ СВЯЗОК.
Механизм повреждения – резкое переразгибание голени в коленном суставе, резкая ротация слегка согнутой голени внутрь, при этом имеет место скручивание связки вокруг ее продольной оси, вывих голени.
Непосредственно после травмы выявить повреждение крестообразных связок трудно из-за наличия гемартроза, резкого болевого синдрома и т.д. Приоритетным методом исследования в этот период является артроскопия.
При стихании острых явлений, во время реабилитационного лечения больные предъявляют жалобы на «неустойчивость» коленного сустава при ходьбе. Решающим в постановке диагноза является симптомы «выдвижного ящика»:
переднего – при повреждении передней крестообразной связки (ПКС);
заднего – при повреждении задней крестообразной связки (ЗКС);
переднего и заднего – при повреждении обоих крестообразных связок.
Кроме этих симптомов отмечаются:
атрофия четырехглавой мышцы бедра,
невозможность стоять на полусогнутой ноге,
Рис.12. Повреждение крестообразных связок.
Рентгенологическое исследование в ряде случаев выявляет отрыв межмыщелкового возвышения, что приводит к передней нестабильности сустава (хотя связка при этом, как правило, остается цела).
При свежих повреждениях (1-2 недели), если имеется отрыв от места прикрепления или отрыв связки вместе с костной пластинкой, ее прошивают лавсановым матрацным швом и через два отверстия фиксируют чрескостно на передней поверхности большеберцовой кости.
При застарелых повреждениях (разрывы давностью более 2 недель) происходит ретракция связки и подтянуть ее к месту прикрепления невозможно, поэтому выполняют лишь пластические операции.
В качестве пластического материала при восстановлении ПКС используют свободный аутотрансплантант из широкой фасции бедра (способ Ситенко), сухожильный лоскут на ножке (способ Ланда) и лавсанопластика (шнуром или лентой).
При пластике ЗКС – лавсанопластика способом Калана, сухожильно-костная пластика способом Августино-Миронова. В обоих случаях для стабилизации коленного сустава используется тяга четырехглавой мышцы бедра.
При повреждении обоих связок выполняют внесуставную лавсанопластику крестообразных связок по Каплану.
Переломы надколенника составляют 1,5% от всех переломов костей скелета. Возникают они чаще всего в результате падения на согнутое колено или при ударе твердым предметом по коленной чашечке. Они могут быть открытыми и закрытыми, со смещением и без смещения отломков. Различают:
Статья написана по материалам сайтов: medbe.ru, nogostop.ru, lechimsustavy.ru, lektsia.com, studfiles.net.
»