Позвоночный латеральный стеноз — что это такое?
Латеральный стеноз позвоночника – это хроническое заболевание характеризующееся поражением поясничного отдела, которое проявляется прогрессирующим сужением центрального позвоночного канала в боковой проекции.
Позвоночный столб человека состоит из позвонков, которые содержат в своем строении тела, отверстия спинномозгового канала, которые образованы передними и задними дугами и костные отростки (2 боковых и 1 задний). Между позвонками находятся межпозвоночные диски, сверху и снизу от которых имеются отверстия для выхода спинномозговых нервов и сосудов. Данная конструкция соединена между собой связочным аппаратом.
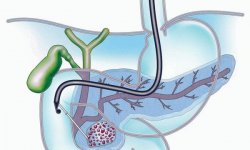
Центральный позвоночный канал – это полость внутри позвоночника, которая образована спереди – телами позвонков, сбоку – передними дугами, сзади – задними дугами и содержит в себе спинной мозг. Между спинным мозгом и позвоночником находится прослойка жировой ткани, а ниже 2-го – 3-го поясничного позвонка спинномозговая жидкость.
Учитывая вышесказанное латеральное сужение позвоночника, приводит к сдавлению спинномозговых корешков, сосудов, кровоснабжающих спинной мозг и сам спинной мозг в боковых проекциях.
Прогноз для трудоспособности неблагоприятный. При прогрессировании заболевания лица могут полностью утратить работоспособность и становятся инвалидами. Прогноз для жизни – благоприятный.
Содержание
- Причины возникновения
- Классификация
- Симптомы латерального стеноза позвоночника
- Диагностика
- Лечение латерального стеноза позвоночника
- Осложнения
- Профилактика
- Причины болезни
- Признаки стеноза
- Латеральный стеноз позвоночника
- Причины возникновения
- Классификация
- Симптомы латерального стеноза позвоночника
- Диагностика
- Лечение латерального стеноза позвоночника
- Что такое латеральный стеноз позвоночника?
- Причины возникновения заболевания
- Классификация латерального стеноза
- Диагностика и лечение латерального стеноза позвоночника
- Профилактика
- Позвоночный латеральный стеноз — что это такое?
- Причины болезни
- Признаки стеноза
- Позвоночный латеральный стеноз — что это такое?
Причины возникновения
Врожденный латеральный стеноз возникает вследствие таких аномалий развития скелета, как:
Укорочения передней или задней дуги позвоночника; Уменьшения или деформации тела позвонка; Снижения высоты межпозвоночного диска.
К развитию приобретенного латерального стеноза позвоночника приводят:
Заболевания: Болезнь Бехтерева (деформирующий спондилоартроз); ДДПП (дегенеративно-дистрофические процессы позвоночника); Ревматоидный артрит позвоночника; Грыжи спинномозговых дисков; Спондилит; Рак. Травмы позвоночного столба (ушибы, вывихи, переломы); Послеоперационные рубцовые изменения при оперативных вмешательствах на органы, которые расположены в непосредственной близости к позвоночному каналу.
Классификация
По причинам развития заболевания делят на:
Врожденный латеральный стеноз позвоночника; Приобретенный латеральный стеноз позвоночника.
В зависимости от степеней тяжести выделяют:
I степень характеризуется легкой хромотой и неинтенсивными болями в области поясничного отдела позвоночника, ягодиц или нижних конечностей; II степень – нарастает хромота и болевой синдром, больные передвигаются сами, без посторонней помощи; III степень – выраженная хромота, интенсивный болевой синдром, передвижение возможно только с помощью посторонних; IV степень – тяжелая – болевой синдром интенсивный, больной не двигается.
Симптомы латерального стеноза позвоночника
Боль в спине; Хромота; Боль в области ягодиц; Боли и слабость в нижних конечностях; Снижение чувствительности нижних конечностей.
Диагностика
Диагностика заболевания основывается на характерных жалобах и истории заболевания пациента, а подтверждается при помощи инструментальной диагностики:
Рентгенографии позвоночника; КТ (компьютерной томографии) позвоночника; МРТ (магнитно-резонансной томографии) позвоночника.
Характерными признаками латерального стеноза при данных методах обследования будет сужение позвоночного канала в боковой проекции.
Лечение латерального стеноза позвоночника
Латеральный стеноз позвоночного канала требует комплексного лечения. К нему относятся как консервативные методы, так и оперативные.
Консервативное лечение
Обезболивающие препараты – диклофенак по 200 мг 1 – 2 раза в сутки; Сосудистые препараты – актовегин по 5,0 мл разведенных в 15,0 мл физиологического раствора внутривенно струйно (медленно) курсами по 10 дней; Витамины группы В – нейрорубин-форте-лактаб по 1 таблетке 1 раз в сутки. Курс лечения 30 дней.
Оперативное лечение
Данный метод лечения назначается при неэффективности консервативного лечения в течение 6 – 12 месяцев, а так же при тяжелой степени стеноза и включает в себя несколько видов:
Декомпрессионная ламинэктомия – иссечение костного участка позвонка, который сдавливает спинной мозг; Стабилизирующие операции – выпрямление искривления позвоночника путем установления металлоконструкций.
Осложнения
Парез или паралич (частичное или полное) обездвиживание нижних конечностей; Нарушение тепловой, холодовой, болевой чувствительности вплоть до полной ее потери; Атрофия мышц нижних конечностей.
Профилактика
Активный образ жизни; Занятие спортом; Своевременное лечение воспалительных заболеваний позвоночника; Ежегодное прохождение профилактических медицинских осмотров; Санитарно-просветительная работа среди населения.
Сильные поясничные боли, слабость в ногах, снижение чувствительности – так проявляется латеральный стеноз позвоночника. Риск развития составляет 1 случай на 5 тыс. человек. Но статистика – не повод надеяться на «авось» и игнорировать явные признаки болезни. Прогресс латерального стеноза страшен своими последствиями и только своевременное диагностирование дает шансы на сохранение трудоспособности.
Латеральный стеноз — разновидность позвоночного стеноза. В норме ширина канала 5 мм, отклонение от этого значения даже на 1 мм говорит о серьезной патологии. При латеральном типе недуга центральный позвоночный канал уменьшается в проекции сбоку.
Чтобы точнее понять, о чем идет речь, необходимо вспомнить, строение самого столба позвоночника. Он собран из отдельных позвонков, прочно скрепленных связочным аппаратом. Каждый позвонок имеет округлое отверстие. В промежутках между позвонками расположены эластичные межпозвонковые диски.
Позвонки настолько тесно прилегают друг к другу, что образуют полость, содержащую спинной мозг. Он отделен от поверхности позвоночника тончайшим слоем жира. Получившийся мозговой канал ограничен позвонковыми дугами.
Позвоночный стеноз, представленный латеральным типом, вызывает сжимание спинного мозга и снабжающих его кровеносных сосудов. Прогресс заболевания часто приводит к потере трудоспособности, инвалидности. В подавляющем большинстве случаев стенозу подвержены пожилые люди, у которых возрастные изменения позвоночника спровоцировали развитие недуга.
Читайте также: Как выполняется транспедикулярная фиксация позвоночника?
Причины болезни
Латеральный стеноз редко появляется мгновенно: обычно болезнь возникает на фоне имеющихся патологий и постепенно развивается. Исключение – врожденная форма или травмы. Приобретение стеноза может быть вызвано следующими заболеваниями:
Деформирующий спондилоартроз, часто называемый болезнью Бехтерева, воспаление тканей позвоночника вследствие отложения солей; Дегенеративно-дистрофические процессы позвоночника, вызванные возрастными изменениями; Ревматоидный артирит, поражающий соединительные ткани; Межпозвонковые грыжи – выпячивания хрящевых дисков в позвоночный канал; Спондилит – воспаление позвоночного столба; Раковые опухоли.
Врожденная форма болезни вытекает из отклонений формирования скелета плода, тут список причин значительно меньше:
Нарушение размера позвонковых дуг; Искажение формы позвонка; Слишком тонкий межпозвонковый диск.
Фактором, ведущим к латеральному стенозу, бывают хирургические вмешательства, затронувшие околопозвоночную зону и оставившие рубцы. Присутствие в анамнезе пациента одной или нескольких вышеописанных предпосылок автоматически вносит его в группу риска возникновения стеноза.
Признаки стеноза
Позвоночный латеральный стеноз обладает специфической симптоматикой. Вначале пациенты отмечают появление незначительных болевых ощущений, но по мере усугубления болезни проявления становятся более выраженными.
Существует 4 степени развития латерального стеноза:
Ранняя стадия характеризуется слабой ломотой поясницы, ягодиц, ног. Ощущения схожи с мышечными болями, возникающими после физической нагрузки. Поэтому многие расценивают недомогание как следствие переутомления. Возможно появление легкой перемежающейся хромоты: при ходьбе периодически появляется боль; На второй стадии прихрамывание усиливается, причиняя ощутимые неудобства, но больной способен передвигаться самостоятельно. Нарушается чувствительность ног, учащаются приступы онемения. Наиболее часто обращения за помощью к врачу происходят именно в это время. Хромота становится постоянной и сильно выраженной. Сильный болевой синдром присутствует постоянно. Пациент часто вынужден соблюдать постельный режим, потому что не может передвигаться без поддержки. Четвертая стадия – инвалидность, потеря способности движения. Боли становятся нестерпимыми, их купирование требует применения сильнодействующих препаратов.
Лечащие врачи сформировали свой список признаков, указывающих на активное развитие латерального стеноза:
Сдавливание нарушает функционирование тканей, граничащих с позвоночным каналом; Защемление нервов и сосудов провоцирует небольшой отек на пораженном участке; Ухудшение тока крови меняет функциональность внутренних органов; Возникает кислородное голодание головного мозга – гипоксия.
Патологические изменения в организме, вызванные латеральным стенозом, способны привести к летальному исходу. Предпринятое лечение должно быть грамотным и своевременным.
Советуем почитать: вторичный стеноз
Полностью вылечить позвоночный латеральный стеноз невозможно, консервативная терапия лишь замедляет развитие недуга и купирует симптоматику. Обычно угроза хирургического вмешательства – вопрос времени. Традиционное лечение подразумевает прием обезболивающих, сосудистых и противовоспалительных лекарств. Комплекс подбирается лечащим нейрохирургом исходя из общей картины заболевания.
Временное облегчение после курса медикаментов вскоре пройдет, симптомы вернутся и тогда операция неизбежна. Оперативное лечение включает в себя несколько видов:
Декомпрессионная ламинэктомия: ликвидация сдавливания в результате иссечения части позвонка. Резекция производится задним доступом. Положительный эффект достигается в 68% случаев, 28% операций вызывают нестабильность позвоночника; Стабилизирующие операции: закрепляют результаты ламинэктомии — структура позвоночника выпрямляется путем установки поддерживающих конструкций. Внедрение импланта требует высокого профессионального уровня бригады оперирующих медиков.
Восстановление займет несколько месяцев и должно проходить под руководством врача-реабилитолога. Медицинские рекомендации в этот период будут направлены на усиление позвоночного столба, оно необходимо для избавления от болей.
Интересно почитать: деформирующий спондилоартроз поясничного отдела
В первые недели после операции необходима фиксация позвоночника специальным корсетом. Показаны тепловые процедуры, усиливающие действие лекарств: ультразвук, электростимуляция, массаж. Завершает реабилитацию курс лечебной физкультуры.
comments powered by HyperComments
Для практических целей целесообразно применение классификации, предусматривающей разделение стенозов с учетом анатомических особенностей (помимо тиологических факторов) на: (1) центральный стеноз — уменьшение расстояния от задней поверхности тела позвонка до ближайшей противоположной точки на дужке у основания остистого отростка (до 12 мм — относительный стеноз, 10 мм и меньше — абсолютный); (2) латеральный стеноз — сужение корешкового канала и межпозвонкового отверстия до 4 мм и меньше (Аndersson, 1993); (3) комбинированный стеноз.
Современная концепция развития поясничного стеноза у большинства больных с дегенеративными процессами объясняет его как результат сегментарной дегенеративной нестабильности. Дегенерация межпозвонкового диска приводит к нестабильности позвоночного двигательного сегмента, затем к повреждению или перерастяжению суставных капсул.
Нестабильность межпозвонкового диска и суставных капсул приводит к полной нестабильности позвоночного сегмента, которая проявляется постоянными движениями между двумя позвонками, превосходящими физиологические пределы. Это ведет к перерастяжению связок, которые в норме ограничивают движения (суставных капсул, задней продольной связки, желтых связок). Ограничение такого перерастяжения происходит за счет оссификации и гипертрофии связок, образования остефитов в местах их прикрепления, гипертрофии суставов. Оссифицированные и гипертрофированные связки, гипертрофированные суставы внедряются в позвоночный канал и межпозвонковые отверстия; возникает их сужение.
Рассмотрим более подробно латеральный стеноз позвоночного канала поясничного отдела позвоночника. Следует отметить тот факт, что среди всех видов стенозов позвоночного канала поясничного отдела позвоночника латеральный стеноз составляет 26,8% (для сравнения — центральный стеноз составляет 21%).
Классификация. Латеральные стенозы, согласно хирургической анатомии поясничной области, подразделяют на следующие виды:
/ «стеноз зоны входа»: «зона входа» в межпозвонковое отверстие является латеральным рецессусом (от лат. recessus – карман, отступление) между заднебоковой поверхностью тела позвонка и верхним суставным отростком; радикулярная компрессия в этой зоне может быть обусловлена гипертрофией верхнего суставного отростка, врождёнными особенностями развития фасеточного сустава (форма, размеры, ориентация), остеофитов края тела позвонка;
/ «стеноз средней зоны»: «средняя зона» спереди ограничена задней поверхностью тела позвонка, сзади — межсуставной частью дужки позвонка; медиальные отделы этой зоны открыты в сторону центрального канала; основными причинами возникновения стенозов в этой зоне являются формирование остеофитов в месте прикрепления жёлтой связки, а также спондилолиз и гипертрофия суставной сумки фасеточного сустава;
/ «стеноз зоны выхода корешка из межпозвонкового отверстия»: «зону выхода» корешка спереди составляет нижележащий межпозвонковый диск, сзади — наружные отделы фасеточного сустава. Компрессия в этой зоне возникает вследствие гипертрофических изменений и сублюксации фасеточных суставов, наличия остеофитов на верхнем крае межпозвонкового диска.
С учетом его клинических проявлений латеральный стеноз позвоночного канала может быть стенозом без клинических проявлений, функциональным стенозом и стенозом с явлениями радикулопатии (и миелопатии). По темпу развития неврологических проявлений различают: острую радикулоишемию; хроническую радикулопатию. ПО степени выраженности неврологические проявления латерального стеноза могут быть преходящими, умеренными и выраженными.
Клиническая картина. Неврологические проявления стеноза позвоночного канала зависят от стадии развития заболевания. В начальной стадии они характеризуются преобладанием субъективных симптомов в виде боли, парестезий, преходящих двигательных нарушений. Неврологические признаки поражения нервной системы слабо выражены либо отсутствуют. Их обнаруживают, как правило, лишь в поздней стадии заболевания в связи с развитием компрессионно-ишемической радикулопатии. Чаще других страдает корешок L5, что объясняется значительной выраженностью дегенеративных изменений и большей длиной латеральных каналов на уровне L5-S1.
Первое место по частоте, специфичности и диагностической значимости следует занимает синдром неврогенной перемежающейся хромоты, отмечающийся у большинства больных независимо от локализации стеноза. Основным патогенетическим механизмом этого синдрома, кроме уменьшения объёма позвоночного канала и чисто механического сдавления, является транзиторная ишемия корешков спинного мозга, развивающаяся вследствие ангиоспазма, венозной и ликворной гипертензии в корешковом канале.
Также наиболее распространённой жалобой больных с поясничным стенозом является постоянная боль в пояснице, которая иррадиирует в одну или обе нижние конечности соответственно паттерну болевого корешкового синдрома, отличного от корешкового синдром обусловленного изменением межпозвонкового диска (дисков). Чаще корешковую боль, вызванную стенозом латерально канала характеризуют как постоянную, выраженную, не имеющую динамики в течение суток или усиливающуюся в ночное время и при ходьбе, в зависимости от позы (при длительном стоянии, сидении). Боль сохраняется в положении сидя, поэтому больные предпочитают сидеть на здоровой ягодице. Усиления болевых ощущений при кашле и чиханье не происходит. Пациенты в отличие от страдающих грыжей диска не имеют наклона туловища в сторону. Типичного анамнеза не наблюдается. Как правило, неврологические проявления выражены умеренно.
Развитие болевого синдрома обусловлено не только дегенеративными изменениями, но и наличием утолщения вен (отека или фиброза), эпидурального фиброза (вследствие травмы, оперативного вмешательства с последующим возникновением гематомы, инфекционного процесса, реакции на инородное тело). В большинстве случаев боль имеет чёткую локализацию и ограничена зоной корешковой иннервации. В дальнейшем присоединяются чувствительные расстройства по корешковому типу. Нередко боль и нарушение чувствительности сочетаются с парезами определённых групп мышц и снижением или выпадением рефлексов. По мере прогрессирования заболевания нарастают признаки монорадикулярного дефицита. Но всегда следует помнить, что абсолютный размер корешковых каналов не может свидетельствовать о наличии или отсутствии компрессии, имеет значение его соотношение с величиной спинномозгового ганглия или корешка. Сегментарные движения позвоночного столба вносят динамический компонент, определяя степень стеноза корешковых каналов.
Разгибание и ротация уменьшают имеющееся пространство позвоночного и корешкового канала, компримируя корешок и его сосуды, что объясняет ограничение обоих видов движения у пациентов с такой патологией (постурального компонента боли). Боль корешкового характера при ходьбе связана с теми же ротаторными движениями (тот же постуральный компонент боли) и наполнением венозного русла при нагрузке. По данным Y. Yukawa и соавт. (2002) при разгибании позвоночника размер межпозвонкового отверстия уменьшается на 15%; при сгибании размер межпозвонкового отверстия увеличивается на 12% по сравнению с нейтральным положением поясничного отдела позвоночника. Передняя флексия позвоночника не ограничена, поскольку приводит к увеличению размеров латеральных каналов.
Множественный стеноз корешковых каналов закономерно приводит к своеобразному синдрому перемежающейся хромоты в сочетании с болезненными крампи в больших группах мышц, в которых, как правило, наблюдаются фасцикулярные подёргивания, особенно после небольшой физической нагрузки. При сочетании стеноза позвоночного и корешковых каналов в клинической картине может доминировать перемежающаяся хромота или радикулярный болевой синдром, причем характерен
Диагностика. N. Schonstrom и соавт., 2001 рекомендуют применять следующий алгоритм обследования больных при подозрении на стеноз позвоночного канала: (1) неврологический осмотр; (2) спондилография в двух проекциях; (3) функциональная спондилография; (4) спондилография в 3/4 проекции; (5) МРТ, МРТ-миелография; (6) компьютерная томография; (7) электоронейромиография; (8) миелография; (9) сцинтиграфия. По данным L.A. Saint-Louis (2001) и L. Xiong и соавт (2001) базисный комплекс исследований при поясничном стенозе включает спондилографию, компьютерную томографию и МРТ (опеределяют переднезадний и поперечный размеры позвоночного канала, площадь поперечного сечения, толщину жёлтой связки (не более 4–5 мм), высоту (переднезадний размер) бокового рецессуса, который должен составлять не менее 3 мм).
В диагностике поясничного стеноза могут быть использованы нагрузочные пробы (дозированная ходьба, в том числе и на тредмиле), а также пробу с переразгибанием позвоночника. При латерализации симптомов в связи с сужением корешкового канала дополнительно делают наклон в «больную» сторону, через 30–60 с у больного возникают типичные парастезии, боль, судороги или слабость в конечностях. Следует отметить, что только у половины больных при проведении гиперэкстензионной пробы наблюдался синдром перемежающейся хромоты. Для подтверждения диагноза могут быть полезны электрофизиологические методы – соматосенсорные вызванные потенциалы (ССВП), ЭМГ.
Лечение. Консервативное лечение пациентов со стенозом позвоночного канала во многом совпадает с таковым при остеохондрозе позвоночника. Назначают нестероидные противовоспалительные препараты, дегидратирующие средства, сосудистые препараты, в том числе венотоники, которые улучшают отток крови по расширенным венозным сплетениям позвоночного канала, осуществляя тем самым непрямую декомпрессию нервно-сосудистых элементов. Возможно также применение биостимуляторов. Показаниями к операции являются непереносимая боль, которую нельзя устранить консервативными методами; прогрессирующий неврологический дефицит.
В настоящее время в хирургическом лечении стеноза поясничного отдела позвоночника применяют следующие вмешательства: (1) «прицельную» заднюю декомпрессию латерального рецесуса; (2) «прицельную» переднюю и заднюю декомпрессию латерального рецессуса; (3) декомпрессионную ламинэктомию; (4) декомпрессионнаю ламинэктомию и медиальную фасетэктомию; (5) фиксацию позвоночника с применением подвижных и неподвижных протезов межпозвонковых дисков, кейджей, транспедикулярных систем.
Прицельная задняя декомпрессия латерального рецессуса включает интерламинэктомию и медиальную фасетэктомию. Ее проводят следующим образом. Удаляет желтую связку, в междужковый промежуток вводят бранши кусачек Керрисона. Поэтапно подкусывают нижний край ростральной дуги и верхний край каудальной дуги. Нижний край верхней дуги подкусить легче, поэтому резекцию начинают с него. Объем резекции зависит от степени стеноза. Необходимо помнить, что оставлять дугу меньше чем 25–30% от исходного объема не следует, так как возможен перелом оставшейся ее части. В таких случаях следует провести гемиламинэктомию. Медиальную часть суставного отростка резецируют кусачками Керрисона. Для адекватной декомпрессии корешка необходимо визуализировать место его дурального выхода и начальные отделы самого корешка. Если применить латеральный угол обзора и изогнутые кусачки Керрисона 1–2 мм, можно завести их под сустав и постепенно его подкусить внутреннюю поверхность. Такая методика более предпочтительна, чем медиальная фасэтэктомия, но сопряжена с опасностью повреждения корешка и его дурального выворота. Для облегчения такой методики ее можно сочетать с выполненной вначале минимальной медиальной фасетэктомией .
Прицельная передняя и задняя декомпрессия латерального рецессуса включает интерламинэктомию, медиальнаую фасетэктомию, дискэктомию, остеофитэктомию. После выполнения интерламинэктомии и медиальной фасетэктомии обнаруживают корешок, расположенные под ним оссифицированные грыжи дисков, остеофиты. Корешок необходимо сместить с грыжи. Если процесс давний, корешок может быть сращен с грыжей. Необходимо поэтапно его отделить (под 8–10-кратным увеличением). Оссифицированные грыжи и остеофиты удаляют следующим образом. Вначале удаляют грыжу. При необходимости можно пользоваться дрелью, желобоватыми долотами. Следующий этап — кюретирование диска и формирование полость диска. Затем в полость диска вводятся кусачки Керрисона. Нижнюю браншу располагается в полости диска, верхнюю — над остеофитом, после чего остеофит скусывают. Остеофиты представляют собой разросшиеся края тел позвонков. При необходимости можно, скусить также края тел позвонков, что позволит достичь большей вентральной декомпрессии.
Латеральный стеноз позвоночника
Латеральный стеноз позвоночника – это хроническое заболевание характеризующееся поражением поясничного отдела, которое проявляется прогрессирующим сужением центрального позвоночного канала в боковой проекции.
Позвоночный столб человека состоит из позвонков, которые содержат в своем строении тела, отверстия спинномозгового канала, которые образованы передними и задними дугами и костные отростки (2 боковых и 1 задний). Между позвонками находятся межпозвоночные диски, сверху и снизу от которых имеются отверстия для выхода спинномозговых нервов и сосудов. Данная конструкция соединена между собой связочным аппаратом.
Центральный позвоночный канал – это полость внутри позвоночника, которая образована спереди – телами позвонков, сбоку – передними дугами, сзади – задними дугами и содержит в себе спинной мозг. Между спинным мозгом и позвоночником находится прослойка жировой ткани, а ниже 2-го – 3-го поясничного позвонка спинномозговая жидкость.
Учитывая вышесказанное латеральное сужение позвоночника, приводит к сдавлению спинномозговых корешков, сосудов, кровоснабжающих спинной мозг и сам спинной мозг в боковых проекциях.
Прогноз для трудоспособности неблагоприятный. При прогрессировании заболевания лица могут полностью утратить работоспособность и становятся инвалидами. Прогноз для жизни – благоприятный.
Причины возникновения
Врожденный латеральный стеноз возникает вследствие таких аномалий развития скелета, как:
- Укорочения передней или задней дуги позвоночника;
- Уменьшения или деформации тела позвонка;
- Снижения высоты межпозвоночного диска.
К развитию приобретенного латерального стеноза позвоночника приводят:
- Заболевания:
- Болезнь Бехтерева (деформирующий спондилоартроз);
- ДДПП (дегенеративно-дистрофические процессы позвоночника);
- Ревматоидный артрит позвоночника;
- Грыжи спинномозговых дисков;
- Спондилит;
- Рак.
- Травмы позвоночного столба (ушибы, вывихи, переломы);
- Послеоперационные рубцовые изменения при оперативных вмешательствах на органы, которые расположены в непосредственной близости к позвоночному каналу.
Классификация
По причинам развития заболевания делят на:
- Врожденный латеральный стеноз позвоночника;
- Приобретенный латеральный стеноз позвоночника.
В зависимости от степеней тяжести выделяют:
- I степень характеризуется легкой хромотой и неинтенсивными болями в области поясничного отдела позвоночника, ягодиц или нижних конечностей;
- II степень – нарастает хромота и болевой синдром, больные передвигаются сами, без посторонней помощи;
- III степень – выраженная хромота, интенсивный болевой синдром, передвижение возможно только с помощью посторонних;
- IV степень – тяжелая – болевой синдром интенсивный, больной не двигается.
Симптомы латерального стеноза позвоночника
- Боль в спине;
- Хромота;
- Боль в области ягодиц;
- Боли и слабость в нижних конечностях;
- Снижение чувствительности нижних конечностей.
Диагностика
Диагностика заболевания основывается на характерных жалобах и истории заболевания пациента, а подтверждается при помощи инструментальной диагностики:
Характерными признаками латерального стеноза при данных методах обследования будет сужение позвоночного канала в боковой проекции.
Лечение латерального стеноза позвоночника
Латеральный стеноз позвоночного канала требует комплексного лечения. К нему относятся как консервативные методы, так и оперативные.
Консервативное лечение
- Обезболивающие препараты – диклофенак по 200 мг 1 – 2 раза в сутки;
- Сосудистые препараты – актовегин по 5,0 мл разведенных в 15,0 мл физиологического раствора внутривенно струйно (медленно) курсами по 10 дней;
- Витамины группы В – нейрорубин-форте-лактаб по 1 таблетке 1 раз в сутки. Курс лечения 30 дней.
Оперативное лечение
Данный метод лечения назначается при неэффективности консервативного лечения в течение 6 – 12 месяцев, а так же при тяжелой степени стеноза и включает в себя несколько видов:
- Декомпрессионная ламинэктомия – иссечение костного участка позвонка, который сдавливает спинной мозг;
- Стабилизирующие операции – выпрямление искривления позвоночника путем установления металлоконструкций.
Что такое латеральный стеноз позвоночника?
Патологический процесс, вызванный хроническим заболеванием, при котором происходит сужение позвоночного канала, называется латеральным стенозом позвоночника. Уменьшение просвета спинномозгового ствола, через который проходят нервные корешки, приводит к компрессии нервных тканей и возникновению стойкого болевого синдрома.
Причины возникновения заболевания
Латеральный стеноз позвоночника – вид сужения позвоночного ствола, при котором отверстие уменьшается в проекции сбоку. Прогрессирующее уменьшение центрального позвоночного канала в поясничном отделе приводит к компрессии спинномозговых корешков и сосудов, осуществляющих кровоснабжение спинного мозга.
Сужение канала вызывается костными, хрящевыми или мягкими тканями, которые находятся под влиянием хронических дегенеративно-дистрофических изменений, наступающих в организме вследствие хронических заболеваний, возрастных изменений или патологий.
Латеральный стеноз – один из 3 видов позвоночного сужения, который характеризуется уменьшением в месте выхода спинномозгового корешка (межпозвоночного отверстия), расположенного между двумя соседними позвонками. Диаметр уменьшения отверстия при латеральном стенозе составляет 4 мм. Развитие патологии и компрессия, как ее прямое следствие, может привести к полной инвалидизации.
Позвоночный латеральный стеноз появляется как следствие одного или нескольких негативных процессов, которые могут быть вызваны как возрастными, так и физиологическими причинами, следствием хронических и врожденны патологий, нарушения обменных, других процессов в организме. По типу причин, послуживших источником патологических нарушений, приведших к появлению сужения, виды заболевания делят на 2 большие группы – врожденные и приобретенные стенозы.
Врожденный стеноз позвоночного канала появляется вследствие врожденных аномалий в строении позвоночника, которые могут быть вызваны:
- патологически измененной хрящевой, фиброзной или костной тканью;
- гипертрофированным утолщением дуги позвонка;
- укороченным телом позвонка;
- аппластическим изменением ножки;
- укороченными дужками позвонков.
Приобретенные хронические и системные заболевания могут привести к вторичному стенозу позвоночного канала. К их числу может относиться множество заболеваний, но самыми распространенными являются:
- инфекционные заболевания позвоночника;
- опухолевые образования, метастазирование;
- спондилоартроз, осложненный гипертрофическими изменениями;
- болезнь Бехтерева;
- нарушение естественного метаболизма, сбои в работе гормональной системы;
- спондилез;
- спондилолистез;
- ятрогенные патологии (вследствие манипуляций с просветом канала во время операции);
- остеохондроз.
Межпозвонковая грыжа, ставшая причиной закрывания канала, не относится к сужению, потому что стеноз является хроническим процессом.
Дегенеративный стеноз, ставший следствием дегенеративно-дистрофических процессов в костных и хрящевых тканях, встречается чаще остальных.
Классификация латерального стеноза
Классификации латерального стеноза осуществляется по двум признакам. Первая позиция включает в себя разграничение по причинам возникновения. Более широкая классификация предполагает врожденный, приобретенный и комбинированный характер с двумя этиологическими причинами одновременно, вторая основана на степени тяжести поражения:
- Первая степень. Характеризуется легкой хромотой и неинтенсивными болями в различных местах.
- Вторая степень. Усиление симптоматики, но передвижение еще осуществляется без посторонней помощи.
- Третья степень. Интенсивная симптоматика, передвижение с посторонней помощью.
- Четвертая степень. Полное отсутствие двигательной активности и свободы передвижения.
Существенную роль в прогрессировании стеноза позвонка может играть нарушение кровообращения, возникшее вследствие сдавливания кровеносных сосудов, что приводит к замедлению венозного оттока, отсутствию снабжения кислородом и другими необходимыми веществами.
Основные симптомы заболевания – непрерывные боли, перемежающаяся хромота, частая измена природного положение позвоночника и нехарактерные позы, позволяющие уменьшить боль. Нарушение чувствительности, онемение, мурашки, жжения и прочие субъективные ложные негативные восприятия. Расстройство естественного мочеиспускания и дефекации с сопутствующими патологическими процессами (задержка, повелительность позыва, неспособность к удерживанию), отсутствие рефлексов и судороги.
Как правило, сопровождается мышечной слабостью, сильным похудением, на более позднем этапе –нарушением функций тазовых органов и парезами, но в этом состоянии может спасти только хирургическое вмешательство. Для того, чтобы представить себе, что это такое, можно вообразить процесс медленного и болезненного отмирания функций.
Диагностика и лечение латерального стеноза позвоночника
Клинические симптомы могут стать достаточным основанием для предварительной диагностики, но для выставления окончательного диагноза, проводится комплекс аппаратных исследований. Это компьютерная томография, МРТ, рентгенографическое исследование позвоночника в нескольких проекциях. Электронейромиография, сцинтиграфия и миелография проводятся в случаях, если возникли сомнения в дислокации сужения, поражении определенного вида тканей
Лечение латерального стеноза проводится при помощи двух методов – консервативного и хирургического. Объем и вид оперативного вмешательства определяется индивидуально, с учетом определенных индивидуальных характеристик заболевания и, в большинстве случаев, гарантирует излечение.
Традиционная терапия использует медикаментозное лечение, в которое входят НПВС, миорелаксанты, витамины группы В, средства, улучшающие кровоток, ликвороциркуляцию, противоотечные препараты.
Народные средства применяются в виде примочек, компрессов, отваров лекарственных трав, настоек, традиционных средств улучшения кровообращения, препаратов пчел. Комплексы лечебной физкультуры способствуют снижению болевого синдрома, улучшению самочувствия, частичному увеличению подвижности. Лечебный массаж снимает спазмы мышц и улучшает кровообращение. Физиотерапия использует комплекс процедур широкого спектра способов воздействия.
Профилактика
Профилактика возникновения подобных возрастных изменений заключается в правильном питании, сохранении активного образа жизни, выполнении физических упражнений, способных предотвратить патологические изменения опорно-двигательного аппарата. Здоровый образ жизни – существенный шаг на пути к предотвращению стеноза.
Позвоночный латеральный стеноз — что это такое?
Сильные поясничные боли, слабость в ногах, снижение чувствительности – так проявляется латеральный стеноз позвоночника. Р иск развития составляет 1 случай на 5 тыс. человек. Но статистика – не повод надеяться на «авось» и игнорировать явные признаки болезни. Прогресс латерального стеноза страшен своими последствиями и только своевременное диагностирование дает шансы на сохранение трудоспособности.
Латеральный стеноз — разновидность позвоночного стеноза. В норме ширина канала 5 мм, отклонение от этого значения даже на 1 мм говорит о серьезной патологии. При латеральном типе недуга центральный позвоночный канал уменьшается в проекции сбоку.
Чтобы точнее понять, о чем идет речь, необходимо вспомнить, строение самого столба позвоночника. Он собран из отдельных позвонков, прочно скрепленных связочным аппаратом. Каждый позвонок имеет округлое отверстие. В промежутках между позвонками расположены эластичные межпозвонковые диски.
Позвонки настолько тесно прилегают друг к другу, что образуют полость, содержащую спинной мозг. Он отделен от поверхности позвоночника тончайшим слоем жира. Получившийся мозговой канал ограничен позвонковыми дугами.
Позвоночный стеноз, представленный латеральным типом, вызывает сжимание спинного мозга и снабжающих его кровеносных сосудов. Прогресс заболевания часто приводит к потере трудоспособности, инвалидности. В подавляющем большинстве случаев стенозу подвержены пожилые люди, у которых возрастные изменения позвоночника спровоцировали развитие недуга.
- Читайте также: Как выполняется транспедикулярная фиксация позвоночника?
Причины болезни
Латеральный стеноз редко появляется мгновенно: обычно болезнь возникает на фоне имеющихся патологий и постепенно развивается. Исключение – врожденная форма или травмы. Приобретение стеноза может быть вызвано следующими заболеваниями:
- Деформирующий спондилоартроз, часто называемый болезнью Бехтерева, воспаление тканей позвоночника вследствие отложения солей;
- Дегенеративно-дистрофические процессы позвоночника, вызванные возрастными изменениями;
- Ревматоидный артирит, поражающий соединительные ткани;
- Межпозвонковые грыжи – выпячивания хрящевых дисков в позвоночный канал;
- Спондилит – воспаление позвоночного столба;
- Раковые опухоли.
Врожденная форма болезни вытекает из отклонений формирования скелета плода, тут список причин значительно меньше:
- Нарушение размера позвонковых дуг;
- Искажение формы позвонка;
- Слишком тонкий межпозвонковый диск.
Фактором, ведущим к латеральному стенозу, бывают хирургические вмешательства, затронувшие околопозвоночную зону и оставившие рубцы. Присутствие в анамнезе пациента одной или нескольких вышеописанных предпосылок автоматически вносит его в группу риска возникновения стеноза.
Признаки стеноза
Позвоночный латеральный стеноз обладает специфической симптоматикой. Вначале пациенты отмечают появление незначительных болевых ощущений, но по мере усугубления болезни проявления становятся более выраженными.
Существует 4 степени развития латерального стеноза:
- Ранняя стадия характеризуется слабой ломотой поясницы, ягодиц, ног. Ощущения схожи с мышечными болями, возникающими после физической нагрузки. Поэтому многие расценивают недомогание как следствие переутомления. Возможно появление легкой перемежающейся хромоты: при ходьбе периодически появляется боль;
- На второй стадии прихрамывание усиливается, причиняя ощутимые неудобства, но больной способен передвигаться самостоятельно. Нарушается чувствительность ног, учащаются приступы онемения. Наиболее часто обращения за помощью к врачу происходят именно в это время.
- Хромота становится постоянной и сильно выраженной. Сильный болевой синдром присутствует постоянно. Пациент часто вынужден соблюдать постельный режим, потому что не может передвигаться без поддержки.
- Четвертая стадия – инвалидность, потеря способности движения. Боли становятся нестерпимыми, их купирование требует применения сильнодействующих препаратов.
Лечащие врачи сформировали свой список признаков, указывающих на активное развитие латерального стеноза:
- Сдавливание нарушает функционирование тканей, граничащих с позвоночным каналом;
- Защемление нервов и сосудов провоцирует небольшой отек на пораженном участке;
- Ухудшение тока крови меняет функциональность внутренних органов;
- Возникает кислородное голодание головного мозга – гипоксия.
Патологические изменения в организме, вызванные латеральным стенозом, способны привести к летальному исходу. Предпринятое лечение должно быть грамотным и своевременным.
Полностью вылечить позвоночный латеральный стеноз невозможно, консервативная терапия лишь замедляет развитие недуга и купирует симптоматику. Обычно угроза хирургического вмешательства – вопрос времени. Традиционное лечение подразумевает прием обезболивающих, сосудистых и противовоспалительных лекарств. Комплекс подбирается лечащим нейрохирургом исходя из общей картины заболевания.
Временное облегчение после курса медикаментов вскоре пройдет, симптомы вернутся и тогда операция неизбежна. Оперативное лечение включает в себя несколько видов:
- Декомпрессионная ламинэктомия: ликвидация сдавливания в результате иссечения части позвонка. Резекция производится задним доступом. Положительный эффект достигается в 68% случаев, 28% операций вызывают нестабильность позвоночника;
- Стабилизирующие операции: закрепляют результаты ламинэктомии — структура позвоночника выпрямляется путем установки поддерживающих конструкций. Внедрение импланта требует высокого профессионального уровня бригады оперирующих медиков.
Восстановление займет несколько месяцев и должно проходить под руководством врача-реабилитолога. Медицинские рекомендации в этот период будут направлены на усиление позвоночного столба, оно необходимо для избавления от болей.
- Интересно почитать: деформирующий спондилоартроз поясничного отдела
В первые недели после операции необходима фиксация позвоночника специальным корсетом. Показаны тепловые процедуры, усиливающие действие лекарств: ультразвук, электростимуляция, массаж. Завершает реабилитацию курс лечебной физкультуры.
Экстравазальная компрессия позвоночной артерии
Как делать уколы при воспалении седалищного нерва?
Позвоночный латеральный стеноз — что это такое?
Для практических целей целесообразно применение классификации, предусматривающей разделение стенозов с учетом анатомических особенностей (помимо тиологических факторов) на: (1) центральный стеноз — уменьшение расстояния от задней поверхности тела позвонка до ближайшей противоположной точки на дужке у основания остистого отростка (до 12 мм — относительный стеноз, 10 мм и меньше — абсолютный); (2) латеральный стеноз — сужение корешкового канала и межпозвонкового отверстия до 4 мм и меньше (Аndersson, 1993); (3) комбинированный стеноз.
Современная концепция развития поясничного стеноза у большинства больных с дегенеративными процессами объясняет его как результат сегментарной дегенеративной нестабильности. Дегенерация межпозвонкового диска приводит к нестабильности позвоночного двигательного сегмента, затем к повреждению или перерастяжению суставных капсул.
Нестабильность межпозвонкового диска и суставных капсул приводит к полной нестабильности позвоночного сегмента, которая проявляется постоянными движениями между двумя позвонками, превосходящими физиологические пределы. Это ведет к перерастяжению связок, которые в норме ограничивают движения (суставных капсул, задней продольной связки, желтых связок). Ограничение такого перерастяжения происходит за счет оссификации и гипертрофии связок, образования остефитов в местах их прикрепления, гипертрофии суставов. Оссифицированные и гипертрофированные связки, гипертрофированные суставы внедряются в позвоночный канал и межпозвонковые отверстия; возникает их сужение.
Рассмотрим более подробно латеральный стеноз позвоночного канала поясничного отдела позвоночника. Следует отметить тот факт, что среди всех видов стенозов позвоночного канала поясничного отдела позвоночника латеральный стеноз составляет 26,8% (для сравнения — центральный стеноз составляет 21%).
Классификация. Латеральные стенозы, согласно хирургической анатомии поясничной области, подразделяют на следующие виды:
1/ « стеноз зоны входа »: «зона входа» в межпозвонковое отверстие является латеральным рецессусом (от лат. recessus – карман, отступление) между заднебоковой поверхностью тела позвонка и верхним суставным отростком; радикулярная компрессия в этой зоне может быть обусловлена гипертрофией верхнего суставного отростка, врождёнными особенностями развития фасеточного сустава (форма, размеры, ориентация), остеофитов края тела позвонка;
2/ « стеноз средней зоны »: «средняя зона» спереди ограничена задней поверхностью тела позвонка, сзади — межсуставной частью дужки позвонка; медиальные отделы этой зоны открыты в сторону центрального канала; основными причинами возникновения стенозов в этой зоне являются формирование остеофитов в месте прикрепления жёлтой связки, а также спондилолиз и гипертрофия суставной сумки фасеточного сустава;
3/ « стеноз зоны выхода корешка из межпозвонкового отверстия »: «зону выхода» корешка спереди составляет нижележащий межпозвонковый диск, сзади — наружные отделы фасеточного сустава. Компрессия в этой зоне возникает вследствие гипертрофических изменений и сублюксации фасеточных суставов, наличия остеофитов на верхнем крае межпозвонкового диска.
С учетом его клинических проявлений латеральный стеноз позвоночного канала может быть стенозом без клинических проявлений, функциональным стенозом и стенозом с явлениями радикулопатии (и миелопатии). По темпу развития неврологических проявлений различают: острую радикулоишемию; хроническую радикулопатию. ПО степени выраженности неврологические проявления латерального стеноза могут быть преходящими, умеренными и выраженными.
Клиническая картина. Неврологические проявления стеноза позвоночного канала зависят от стадии развития заболевания. В начальной стадии они характеризуются преобладанием субъективных симптомов в виде боли, парестезий, преходящих двигательных нарушений. Неврологические признаки поражения нервной системы слабо выражены либо отсутствуют. Их обнаруживают, как правило, лишь в поздней стадии заболевания в связи с развитием компрессионно-ишемической радикулопатии. Чаще других страдает корешок L5, что объясняется значительной выраженностью дегенеративных изменений и большей длиной латеральных каналов на уровне L5-S1.
Первое место по частоте, специфичности и диагностической значимости следует занимает синдром неврогенной перемежающейся хромоты, отмечающийся у большинства больных независимо от локализации стеноза. Основным патогенетическим механизмом этого синдрома, кроме уменьшения объёма позвоночного канала и чисто механического сдавления, является транзиторная ишемия корешков спинного мозга, развивающаяся вследствие ангиоспазма, венозной и ликворной гипертензии в корешковом канале.
Также наиболее распространённой жалобой больных с поясничным стенозом является постоянная боль в пояснице, которая иррадиирует в одну или обе нижние конечности соответственно паттерну болевого корешкового синдрома, отличного от корешкового синдром обусловленного изменением межпозвонкового диска (дисков). Чаще корешковую боль, вызванную стенозом латерально канала характеризуют как постоянную, выраженную, не имеющую динамики в течение суток или усиливающуюся в ночное время и при ходьбе, в зависимости от позы (при длительном стоянии, сидении). Боль сохраняется в положении сидя, поэтому больные предпочитают сидеть на здоровой ягодице. Усиления болевых ощущений при кашле и чиханье не происходит. Пациенты в отличие от страдающих грыжей диска не имеют наклона туловища в сторону. Типичного анамнеза не наблюдается. Как правило, неврологические проявления выражены умеренно.
Развитие болевого синдрома обусловлено не только дегенеративными изменениями, но и наличием утолщения вен (отека или фиброза), эпидурального фиброза (вследствие травмы, оперативного вмешательства с последующим возникновением гематомы, инфекционного процесса, реакции на инородное тело). В большинстве случаев боль имеет чёткую локализацию и ограничена зоной корешковой иннервации. В дальнейшем присоединяются чувствительные расстройства по корешковому типу. Нередко боль и нарушение чувствительности сочетаются с парезами определённых групп мышц и снижением или выпадением рефлексов. По мере прогрессирования заболевания нарастают признаки монорадикулярного дефицита. Но всегда следует помнить, что абсолютный размер корешковых каналов не может свидетельствовать о наличии или отсутствии компрессии, имеет значение его соотношение с величиной спинномозгового ганглия или корешка. Сегментарные движения позвоночного столба вносят динамический компонент, определяя степень стеноза корешковых каналов.
Разгибание и ротация уменьшают имеющееся пространство позвоночного и корешкового канала, компримируя корешок и его сосуды, что объясняет ограничение обоих видов движения у пациентов с такой патологией (постурального компонента боли). Боль корешкового характера при ходьбе связана с теми же ротаторными движениями (тот же постуральный компонент боли) и наполнением венозного русла при нагрузке. По данным Y. Yukawa и соавт. (2002) при разгибании позвоночника размер межпозвонкового отверстия уменьшается на 15%; при сгибании размер межпозвонкового отверстия увеличивается на 12% по сравнению с нейтральным положением поясничного отдела позвоночника. Передняя флексия позвоночника не ограничена, поскольку приводит к увеличению размеров латеральных каналов.
Множественный стеноз корешковых каналов закономерно приводит к своеобразному синдрому перемежающейся хромоты в сочетании с болезненными крампи в больших группах мышц, в которых, как правило, наблюдаются фасцикулярные подёргивания, особенно после небольшой физической нагрузки. При сочетании стеноза позвоночного и корешковых каналов в клинической картине может доминировать перемежающаяся хромота или радикулярный болевой синдром, причем характерен
Диагностика. N. Schonstrom и соавт., 2001 рекомендуют применять следующий алгоритм обследования больных при подозрении на стеноз позвоночного канала: (1) неврологический осмотр; (2) спондилография в двух проекциях; (3) функциональная спондилография; (4) спондилография в 3/4 проекции; (5) МРТ, МРТ-миелография; (6) компьютерная томография; (7) электоронейромиография; (8) миелография; (9) сцинтиграфия. По данным L.A. Saint-Louis (2001) и L. Xiong и соавт (2001) базисный комплекс исследований при поясничном стенозе включает спондилографию, компьютерную томографию и МРТ (опеределяют переднезадний и поперечный размеры позвоночного канала, площадь поперечного сечения, толщину жёлтой связки (не более 4–5 мм), высоту (переднезадний размер) бокового рецессуса, который должен составлять не менее 3 мм).
В диагностике поясничного стеноза могут быть использованы нагрузочные пробы (дозированная ходьба, в том числе и на тредмиле), а также пробу с переразгибанием позвоночника. При латерализации симптомов в связи с сужением корешкового канала дополнительно делают наклон в «больную» сторону, через 30–60 с у больного возникают типичные парастезии, боль, судороги или слабость в конечностях. Следует отметить, что только у половины больных при проведении гиперэкстензионной пробы наблюдался синдром перемежающейся хромоты. Для подтверждения диагноза могут быть полезны электрофизиологические методы – соматосенсорные вызванные потенциалы (ССВП), ЭМГ.
Лечение. Консервативное лечение пациентов со стенозом позвоночного канала во многом совпадает с таковым при остеохондрозе позвоночника. Назначают нестероидные противовоспалительные препараты, дегидратирующие средства, сосудистые препараты, в том числе венотоники, которые улучшают отток крови по расширенным венозным сплетениям позвоночного канала, осуществляя тем самым непрямую декомпрессию нервно-сосудистых элементов. Возможно также применение биостимуляторов. Показаниями к операции являются непереносимая боль, которую нельзя устранить консервативными методами; прогрессирующий неврологический дефицит.
В настоящее время в хирургическом лечении стеноза поясничного отдела позвоночника применяют следующие вмешательства: (1) «прицельную» заднюю декомпрессию латерального рецесуса; (2) «прицельную» переднюю и заднюю декомпрессию латерального рецессуса; (3) декомпрессионную ламинэктомию; (4) декомпрессионнаю ламинэктомию и медиальную фасетэктомию; (5) фиксацию позвоночника с применением подвижных и неподвижных протезов межпозвонковых дисков, кейджей, транспедикулярных систем.
Прицельная задняя декомпрессия латерального рецессуса включает интерламинэктомию и медиальную фасетэктомию. Ее проводят следующим образом. Удаляет желтую связку, в междужковый промежуток вводят бранши кусачек Керрисона. Поэтапно подкусывают нижний край ростральной дуги и верхний край каудальной дуги. Нижний край верхней дуги подкусить легче, поэтому резекцию начинают с него. Объем резекции зависит от степени стеноза. Необходимо помнить, что оставлять дугу меньше чем 25–30% от исходного объема не следует, так как возможен перелом оставшейся ее части. В таких случаях следует провести гемиламинэктомию. Медиальную часть суставного отростка резецируют кусачками Керрисона. Для адекватной декомпрессии корешка необходимо визуализировать место его дурального выхода и начальные отделы самого корешка. Если применить латеральный угол обзора и изогнутые кусачки Керрисона 1–2 мм, можно завести их под сустав и постепенно его подкусить внутреннюю поверхность. Такая методика более предпочтительна, чем медиальная фасэтэктомия, но сопряжена с опасностью повреждения корешка и его дурального выворота. Для облегчения такой методики ее можно сочетать с выполненной вначале минимальной медиальной фасетэктомией .
Прицельная передняя и задняя декомпрессия латерального рецессуса включает интерламинэктомию, медиальнаую фасетэктомию, дискэктомию, остеофитэктомию. После выполнения интерламинэктомии и медиальной фасетэктомии обнаруживают корешок, расположенные под ним оссифицированные грыжи дисков, остеофиты. Корешок необходимо сместить с грыжи. Если процесс давний, корешок может быть сращен с грыжей. Необходимо поэтапно его отделить (под 8–10-кратным увеличением). Оссифицированные грыжи и остеофиты удаляют следующим образом. Вначале удаляют грыжу. При необходимости можно пользоваться дрелью, желобоватыми долотами. Следующий этап — кюретирование диска и формирование полость диска. Затем в полость диска вводятся кусачки Керрисона. Нижнюю браншу располагается в полости диска, верхнюю — над остеофитом, после чего остеофит скусывают. Остеофиты представляют собой разросшиеся края тел позвонков. При необходимости можно, скусить также края тел позвонков, что позволит достичь большей вентральной декомпрессии.
N. Hejazi и соавторы (2002) для сохранения суставного комплекса при стенозе межпозвонкового отверстия предложили использовать двусторонний комбинированный доступ, который включает трансартикулярный латеральный доступ и медиальный доступ с частичной медиальной фасэтэктомией. Доступ позволяет провести декомпрессию межпозвонкового отверстия с латеральной и медиальной стороны, а также частично сохранить суставы. Y.K. Park и соавторы (2003) при стенозе межпозвонкового отверстия LV–SI применяют срединный медиальный микрохирургический доступ, подкусывая сустав изнутри. Для увеличения объема декомпрессии авторы резецируют часть корня дуги и тела. E.F. и соавторы (2002) проводят фенестрацию дуги у места выхода корешка из дурального мешка. Метод прост, но менее эффективнен по сравнению с другими. Y. Ahn и соавторы (2003) для латерального стеноза предлагают применять заднеебоковой доступ и использовать эндоскопическую технику.
Читайте также:
статью «Стеноз поясничного отдела позвоночного канала» А.С. Никитин, С.А. Асратян, П.Р. Камчатнов; ГБУЗ «Городская клиническая больница №12», Москва; ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова», Москва (Журнал неврологии и психиатрии, №7, 2015) [читать]
Статья написана по материалам сайтов: medic-sovet.ru, spinomed.ru, moyortoped.ru, pozvonochnik.guru, laesus-de-liro.livejournal.com.
»