Саркома Юинга у детей: прогноз, стадии, симптомы и лечение
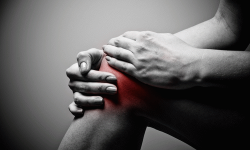
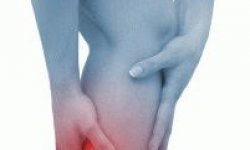
Саркома Юинга — это болезнь, обусловленная злокачественной опухолью костного скелета и поражающая все скелетные кости, но чаще длинные трубчатые кости в нижней части, кости таза, позвоночник, лопатку, ребра и ключицу. Прочитав статью, Вы узнаете о причинах возникновения саркомы Юинга, ее классификацию по месту локализации, а также о методах диагностики и лечения.
Содержание
- Что такое саркома Юинга?
- Причины возникновения саркомы Юинга
- Классификация: виды, типы и формы саркомы Юинга
- Саркома Юинга — причины, симптомы, диагностика, лечение
- Саркома Юинга: причины и предрасполагающие факторы
- Метастазы саркомы Юинга
- Стадии саркомы Юинга
- Диагностика
- Лечение саркомы Юинга
- Что такое саркома Юинга
- Что такое саркома Юинга
- Стадии развития заболевания
- Диагностика
- Прогноз выживаемости
- Заключение
- Все о саркоме Юинга — злокачественной опухоли поражающей костную ткань
- Что такое саркома Юинга?
- Локализация
- Метастазирование
- Диагностика
- Прогноз выживаемости
- Саркома Юинга
- Содержание
- Общая информация
- Диагностика
- Прогноз и профилактика
Что такое саркома Юинга?
Злокачественная опухоль костного скелета
Онкологическое образование относится к кругло мелкоклеточным опухолям, имеющим различную степень нейроэктодермальной дифференцировки. PAS — позитивные клетки бывают веретенообразной формы, поэтому требуется дифференциальная диагностика перед назначением лечения. Это необходимо из-за некоторой связи между скелетными аномалиями (энхондромой, аневризмальной костной кисты и пр.), при возникновении и развитии саркомы, и мочеполовыми аномалиями (гипоспадиями, редупликацией почечной системы).
Существует несколько подвидов опухолей Юинга: саркома и атипичная саркома Юинга, PNET или MPNET – нейроэктодермальные периферические злокачественные опухоли (встречаются в 15% случаев). Злокачественная опухоль Юинга отличается агрессивностью, ранним метастазированием в костный мозг, рядом расположенные мягкие ткани, легкие, почки или печень. У 20% больных встречаются множественные микрометастазы за счет лимфогенного распространения. На метастазы в ЦНС приходится 2,2% случаев.
При диагностике болезни Юинга используют основной маркер CD99 или NSE-маркер (сывороточную нейрон-специфическую энолазу). Также опухоль можно экспрессировать Виментином.
Причины возникновения саркомы Юинга
Точные причины саркомы Юинга не определены, можно лишь говорить о предполагающих факторах, влияющих на возникновение онкологического процесса.
Итак, заболеть можно по причине:
- предраковых доброкачественных костных опухолей;
- генетической предрасположенности или нарушений, передающихся по наследству;
- хромосомных изменений, нарушающих определенные гены;
- травматизма костей, с коротким или большим промежутком времени между травмой и развитием образования;
- аномалий развития костной ткани скелета (костных кист, энхондромы и иных);
- нарушений внутриутробного развития.
Классификация: виды, типы и формы саркомы Юинга
Код саркомы Юинга по МКБ-10:
- С40. Злокачественное новообразование костей и суставных хрящей конечностей.
- С41. Злокачественное новообразование костей и суставных хрящей других и неуточненных локализаций.
К опухолям Юинга относят следующие виды:
- атипичную саркому Юинга;
- опухоль Аскина (торакпульмональной области);
- злокачественную периферическую нейроэктодермальную опухоль костей и мягких тканей. На периферическую примитивную нейроэктодермальную опухоль (саркому Юинга PNET), с локализацией первичного очага в мягких тканях, приходится 15% случаев.
Иногда проводят дифференциальный диагноз между ПНЭО (примитивной нейроэктодермальной опухолью) и саркомой Юинга. Хотя анатомически она не связана со структурой ЦНС или автономной систематической системы нервов, ее нейроэктодермальная природа доказывается цитогенетическими изменениями. В опухолевых клетках выявляют экспрессию РАХЗ протеина при эмбриональном развитии нейроэктодермальной ткани.
Классификация саркомы Юинга по месту локализации:
Над местом локализации онкологического образования ткань изменяется, отекает, становится красной и горячей. Усиливается сосудистый рисунок и расширяются вены. При расположении вблизи сустава воспалительный процесс может затруднять движение. При пальпации возникает боль. При саркоме мягких тканей грудины (опухоли Аскина) происходит выпот в плевральную полость, возникает дыхательная недостаточность и кровохарканье.
- Саркома Юинга бедренной кости и колена
Болезнь также называют «остеогенная саркома Юинга», она может быть первичной или вторичной. Первичная опухоль возникает в верхней зоне ноги, агрессивно растет и рано метастазирует. Вторичная опухоль разрастается из метастазов мягкой ткани бедра, мочеполовых органов, крестцово-копчиковой зоны. При прогрессе патологический процесс распространяется к тазобедренному составу или к колену, вовлекая и мягкие ткани.
Опухоль имеет вид костного саркоматозного узла. Распространяется она вдоль длины кости или развивается по периоссальному типу на поверхности кости, не проникая в костномозговой канал. Если повреждаются хрящи близлежащих суставов, тогда возникает бедренная хондроостеосаркома, и риск перелома бедра повышается. Боли появляются при сдавливании нервов и ощущаются по всей нижней конечности, включая стопу и пальцы.
Онкологический процесс в колене происходит в большей степени в результате метастазирования из других органов. Чаще всего страдают саркомой колена мужчины старшего возраста.
- Тазовой кости
Онкологическое заболевание начинается в костной ткани, поэтому болезнь также называют остеосаркомой. Если рост узла начался в ткани хряща, тогда его называют хондросаркомой. Патологический процесс приводит к ограничению подвижности и болевым контрактурам в ночное время и при пальпации. Крайне агрессивное развитие захватывает в онкологическом процесс различные органы в связи с ранним метастазированием.
- Плечевой кости (рук)
Онкологическое поражение чаще относится к метастатической стадии, то есть бывает вторичным. Злокачественным процессом вначале может захватываться мышечная ткань, затем в результате периоссального распространения по поверхности кости:
- разрушается костная ткань;
- поражаются другие ткани и органы;
- пережимаются и повреждаются кровеносные сосуды и нервы плеча;
- появляется болевой синдром и жжение при распространении процесса к сплетению нервов плеча, отвечающего на иннервацию всей конечности вплоть до ногтей;
- нарушается чувствительность (рука «немеет», появляются «мурашки»);
- нарушаются двигательные функции: снижается тонус мышц, рука слабеет;
- ухудшается моторика пальцев, сложно удерживать предметы в руке и манипулировать ними;
- слабеет костная система, возможны переломы плеча.
Первичный онкологический процесс распространяется в руки из опухолей головы, шеи, грудины, позвоночника. Из костной ткани плеча опухоли метастазируют в лимфоузлы: под языком, челюстью, ключицей и подмышками.
- Ребра и лопатки
На первых стадиях признаки онкологии отсутствуют. Систематические боли под ребрами и лопатками начинаются при повышении температуры, особенно в вечернее время и ночью. Если опухолевая масса разрастается от кости во внешнюю сторону, тогда разрастание становится плотным и заметным через истонченную красную и горячую кожу. На последних стадиях боли становятся сильными и острыми, их невозможно снять даже сильнодействующими средствами. При этом активизируется метастазирование, клетки подхватываются кровотоком и лимфой. Больных мучает лихорадка на фоне высокой температуры до 40°С, нарастает анемия.
- Челюсти: верхней и нижней
- гипертрофируются ткани;
- расшатываются зубы;
- повышается температура до 40°С;
- появляется боль и интоксикация организма,
- наступает кахексия (истощение);
- кожа и слизистая становятся красными и горячими;
- из носовых пазух выделяется гной и слизь;
- немеют губы, челюсти – «сводит»;
- образуются язвочки во рту;
- из полости рта распространяется гнилостный запах;
- изменяются формы лица и припухают щеки.
Характерно раннее метастазирование. Рентгенограмма отражает деструкцию челюстной кости.
- Позвоночника и черепа
Опухоли черепной кости могут быть первичными и вторичными. Метастазы распространяются даже из матки или предстательной железы, длинных трубчатых костей. При сдавливании мозга костью черепа или неподвижным твердым тканевым уплотнением, возникает головная боль и другие осложнения. Опухоль склонна к проникновению в головной мозг, отличается ранним метастазированием.
На позвоночнике патологический прогресс происходит быстро за счет активного роста онкоклеток. Больные страдают двигательными расстройствами, начиная от шейного отдела позвоночника до копчика. В онкопроцесс вовлекаются мочеполовые органы малого таза, нарушается их функция.
- Лобной кости и затылка
Возникает у молодых и людей среднего возраста. Образование имеет широкое основание и уплощенную шаровидную или яйцевидную форму, бывает ограниченным и состоит из губчатого или компактного вещества кости. Растет продолжительно и бывает инвазийной и эндовазийной формы.
Опухоль инвазийной формы может произрастать в кости черепа или внутрь его полости, что проявляется повышением внутричерепного давления, болевых и иных очаговых явлений. Новообразование можно рассмотреть на рентгенограмме, определить направление роста: внутрь полости или в лобные пазухи. Образование требует немедленного иссечения, провести которое бывает очень сложно.
При эндовазийном направлении роста, нахождении образования на наружной черепной поверхности операция даже больших сарком бывает менее сложной.
- Подвздошной кости
Таз состоит из сочетания подвздошной, лобковой и седалищной костей. Из них сформировано костное кольцо с костным клином сзади из костей крестца и копчика. В каждой из костей может образоваться онкопроцесс у детей и взрослых, поскольку саркома Юинга возникает не только в трубчатых, но и в плоских костях. Болезнь сложно диагностировать на рентгене, поэтому проводится открытая биопсия.
Саркома Юинга — причины, симптомы, диагностика, лечение
Саркома Юинга – это злокачественное новообразование, возникающее из костной ткани. Встречается обычно в детском и молодом возрасте. Опухоль наиболее часто поражает нижние части длинных трубчатых костей, кости таза, лопатки, ребра, ключицы и позвонки. Обычно (примерно в 70% случаев) данное новообразование возникает в костях нижних конечностей или таза (например, саркома Юинга бедренной кости).
Саркома Юинга отличается:
- быстрым и агрессивным ростом;
- ранним возникновением метастазов.
Саркома Юинга: причины и предрасполагающие факторы
3. Местные изменения тканей:
- боль, возникающая при пальпации тканей над местом расположения новообразования;
- покраснение кожи;
- отек мягких тканей;
- деформация кости;
- усиление сосудистого рисунка и местное расширение вен;
- локальное повышение температуры (опухоль теплая наощупь);
- затруднение движений при расположении новообразования вблизи сустава.
4. Возникновение патологических переломов из-за разрушения тканей увеличивающейся опухолью.
5. Регионарный лимфаденит (увеличение близлежащих лимфоузлов).
Новообразование может иметь свои особенности, в зависимости от локализации процесса:
- опухоль, локализующаяся на ноге (например, саркома Юинга правой подвздошной кости) приводит к хромоте и нарушению походки;
- поражение позвонков может проявляться радикулопатией, миелопатией компрессионно-ишемического генеза (т.е. связанной со сдавлением нервов и сосудов опухолью), параплегией (слабостью мышц и снижением рефлексов), параличами конечностей, нарушениями функции органов таза (недержание мочи и кала);
- распространение саркомы Юинга на кости и мягкие ткани грудной клетки (также известное как опухоль Аскина) является причиной выпота в плевральную полость, симптомов дыхательной недостаточности, кровохарканья.
Метастазы саркомы Юинга
Саркома Юинга отличается агрессивным течением. У многих больных к моменту постановки диагноза уже имеются метастазы в различные органы и ткани, которые можно выявить обычными методами (например, с помощью рентгенографии). Считается, что остальные пациенты к этому времени тоже имеют метастазы, но они микроскопических размеров, и их невозможно обнаружить обычными способами.
Метастазы при саркоме Юинга распространяются следующими путями:
1. С током крови (гематогенно).
2. По лимфатическим сосудам (лимфогенно).
3. Ретроперитонеально (по забрюшинному пространству).
4. Медиастинально (по средостению).
Наиболее часто метастазы попадают в другие органы с током крови. Гораздо реже – по лимфатическим сосудам, ретроперитонеально и медиастинально. Лифогенный вариант возникновения метастазов всегда свидетельствует о тяжелом течении заболевания и неблагоприятном прогнозе.
В первую очередь опухоль метастазирует в следующие органы:
- легкие;
- костная ткань;
- костный мозг.
По мере прогрессирования патологического процесса, в результате распространения метастазов, возникает саркома Юинга мягких тканей. Появляются отдаленные очаги опухоли в различных органах, лимфоузлах, серозных оболочках. При генерализации процесса всегда наблюдается вовлечение в процесс центральной нервной системы, чаще в виде поражения оболочек (менингита).
Стадии саркомы Юинга
В настоящее время чаще выделяют две стадии заболевания, в зависимости от распространенности процесса:
1. Локализованная.
2. Метастатическая.
Локализованная стадия характеризуется наличием только одного очага опухоли. Возможно распространение новообразования на окружающие ее сухожилия и мышцы.
Метастатическая стадия диагностируется в тех случаях, когда патологические очаги появляются в других органах (легких, костном мозге и других костях, лимфоузлах, печени, центральной нервной системе).
При постановке диагноза врачи также используют более развернутую классификацию, включающую 4 стадии:
1. Небольшая опухоль на поверхности кости.
2. Новообразование, разросшееся вглубь костной ткани.
3. Наличие метастазов в ближайшие органы и ткани.
4. Наличие отдаленных метастазов.
Таким образом, 1 и 2 относятся к локализованной стадии, а 3 и 4 – к метастатической.
Диагностика
Если заподозрен диагноз «саркома Юинга», ее фото можно найти в Интернете на любом портале о медицине. Однако провести точную диагностику может только квалифицированный врач-онколог.
Диагноз саркома Юинга можно заподозрить на основании результатов следующих исследований:
- Рентгенография. Основной метод, позволяющий выявить патологический очаг в костной ткани (например, саркома Юинга левой бедренной кости), а также некоторые другие проявления заболевания.
- Компьютерная и магнитно-резонансная томография. Могут обнаружить даже самые небольшие метастазы (размером с булавочную головку), определить их точные размеры и отношение к окружающим тканям, сосудам и нервам, костно-мозговому каналу.
- Обязательным является поражение опухолью костного мозга, даже когда метастазы отсутствуют или размер новообразования небольшой. Поэтому для диагностики часто используется биопсия костного мозга.
- Вспомогательные методы (ультразвук, позитронно-эмиссионная томография, остеосцинтиграфия, ангиография, полимеразная цепная реакция для выявления опухолевых клеток в крови).
Для подтверждения диагноза обязательным является проведение биопсии опухоли с последующим микроскопическим, иммуногистохимическим, молекулярно-генетическим исследованием.
Неспецифические изменения могут наблюдаться в лабораторных анализах. В общем и биохимическом анализах крови могут выявляться признаки анемии, воспалительные «сдвиги» (увеличение количества лейкоцитов, ускорение СОЭ, повышение С-реактивного белка и другие), повышение количества ряда ферментов (в особенности лактатдегидрогеназы, щелочной фосфатазы, креатинфосфокиназы).
Лечение саркомы Юинга
Терапия саркомы Юинга включает следующие методы:
1.Консервативные:
- химиотерапия с использованием нескольких препаратов (винкристин, циклофосфан, адриамицин, ифосамид, актиномицин, вепезид, этопозид и другие), которые обычно вводятся внутривенно, реже – внутрь;
- лучевая терапия в высоких дозах на очаг опухоли или метастазы в легких;
- трансплантация костного мозга и стволовых клеток.
2.Хирургическое:
- радикальное иссечение новообразования и окружающих его тканей (применяется при локализации саркомы в костях предплечья, малоберцовой кости, лопатке, ключице, ребрах);
- частичное иссечение опухоли при невозможности проведения радикальной операции (например, саркома Юинга правой подвздошной кости может удаляться не полностью).
Обычно используется комплексное лечение опухоли, включающее сочетание различных методов. Например, саркома Юинга удаляется хирургически с применением пред- и послеоперационной химиотерапии. Такой подход уменьшает риск рецидива опухоли в том же месте.
В настоящее время при хирургическом лечении саркомы Юинга чаще используются органосохраняющие операции с использованием трансплантатов и суставных протезов. К ампутациям конечностей стали прибегать реже. Проведение хирургических манипуляций часто осложняется плохим заживлением и гнойными процессами из-за предшествующей химиотерапии и лучевой терапии.
Если операцию провести невозможно из-за вовлечения в патологический процесс крупных сосудов и нервов, применяются высокие дозы лучевой терапии. Химиотерапия проводится во всех случаях выявления заболевания, и направлена на предотвращение возникновения метастазов. Курс длится до 4-х недель. Для полноценного лечения необходимо 4-5 циклов. Общая продолжительность химиотерапии – до 1 года.
Известными побочными эффектами от проведения химиотерапии являются:
- тошнота и рвота;
- облысение;
- поражение слизистых оболочек;
- восприимчивость к инфекциям;
- нарушение менструального цикла и бесплодие;
- токсическое действие на сердце;
- возникновение других новообразований.
Лучевая терапия также может иметь побочные эффекты, к которым относятся нарушения роста у детей, поражение органов таза, ограничение движения суставов, головные боли и нарушение умственной деятельности (проявляется через 1-2 года после лечения), возникновение новых злокачественных опухолей при высоких дозах облучения.
Что такое саркома Юинга
Саркома Юинга – злокачественная опухоль кости, которую иначе называют «детской» болезнью. Такое название болезнь получила из-за высокого процента пациентов младше 15 лет (более 95%). Отличительные особенности данного вида саркомы – стремительный рост и ранние метастазы. Патология характеризуется сильными болевыми ощущениями и деформацией мягких тканей.
На сегодняшний день это опухолевое заболевание является вторым по распространенности заболеванием костной ткани. Рассмотрим симптомы и лечение саркомы Юинга, а также причины ее возникновения.
Что такое саркома Юинга
Так что же это такое – саркома Юинга? Данный недуг – болезнь сильноагрессивной онкологической формы. Первым делом саркома поражает нижние участки длинных (трубчатых) костей, тазобедренные кости, костные ткани позвонка, ребер, ключиц и лопаток.
Как только опухолевый процесс проникает внутрь кости, начинается стремительный процесс захвата близлежащих мягких тканей. Скорость развития болезни так высока, что после появления первых вестников недуга у больных диагностируют метастазы.
Как уже говорилось выше, саркома Юинга у детей проявляется намного чаще, чем у взрослых. У маленьких пациентов поражаются трубчатые кости верхних и нижних конечностей. У взрослых болезнь локализуется в тканях позвонка, ребер, лопаток и т.д.
На сегодняшний день медикам известно два вида саркомы Юинга:
- Типичная саркома Юинга. Данный тип недуга распространяется только на костный скелет. Чаще всего поражается подвздошная кость, которая является самым большим элементом человеческого таза.
- Внескелетная саркома Юинга. Название говорит само за себя. Недуг локализуется в мягких тканях.
Узнайте, как лечится рак позвоночника.
На данный момент доподлинно неизвестно, что именно является причиной появления столь опасного опухолевого заболевания. В 40% случаев саркома развивается после полученной травмы. Установлена связь между появлением патологии и наличием скелетных аномалий.
Помимо перечисленных вероятных причин, выделяются также следующие факторы, предрасполагающие к саркоме Юинга:
- возраст пациента от 5 до 30 лет (наиболее часто диагностируется в подростковом возрасте);
- мужской пол;
- принадлежность к белой расе;
- наследственность (наличие опухолевых заболеваний у ближайших родственников пациента);
- различные травмы;
- доброкачественные костные образования;
- внутриутробное нарушение развития мочеполовой системы.
Стадии развития заболевания
Саркома Юинга очень быстро развивается, ввиду этого сложно разделить отдельные стадии прогрессирования недуга. Но врачи часто классифицируют следующие этапы заболевания:
- Первый этап. Новообразование на поверхности кости. Боль не чувствуется, ввиду этого болезнь протекает незаметно.
- Второй этап. Процесс проникает внутрь костной ткани, поражая близнаходящиеся мышцы и сухожилия. Болевой синдром уже ощутим, заметны внешние изменения мягких тканей.
- Третий этап. Появление метастаз. Опухоль уже имеет четкие очертания, а боль мешает нормальному функционированию конечности.
- Четвертый этап. Метастазы проникают в отдаленные органы и участки тела. Самочувствие больного значительно ухудшается.
Самым главным признаком заболевания является боль в пораженной области. В первое время болевой синдром слабовыраженный и возникает периодами. В ночное время болевые ощущения многократно усиливаются. Также для патологии характерны следующие симптомы:
- при пальпации пораженной области ощущается сильная боль;
- участок кожи в этом районе всегда горячий, имеет красный цвет и отек;
- малоподвижность сустава;
- потеря аппетита и сильная слабость;
- резкое снижение веса;
- повышенная температура тела;
- воспаление лимфатических узлов;
- если саркома поразила кости нижних конечностей, то наблюдается хромота;
- если недуг распространился на область ребер, то появляется дыхательная недостаточность;
- увеличение опухоли в зависимости от стадии заболевания.
Диагностика
Недуг на начальных стадиях можно легко спутать с примитивным воспалительным процессом, растяжением или ушибом. Чтобы поставить точный диагноз, врач назначает ряд исследований:
- Рентген. Благодаря исследованию можно обнаружить патологические процессы в костной ткани.
- МРТ. Эта процедура используется для установления стадии недуга, степени поражения тканей и точного месторасположения опухоли.
- Гистология пораженной ткани. Для исследования мягких и костных тканей назначается биопсия.
- Исследование крови. При саркоме Юинга отмечается наличие лейкоцитоза, повышение скорости оседания эритроцитов.
- Остеосцинтиграфия. Благодаря данному методу производится тщательное исследование костей с помощью радиофармпрепаратов.
- УЗИ. Назначается для выявления метастаз.
- Молекулярно-генетическая диагностика.
Так как саркома Юинга является высокоагрессивным опухолевым заболеванием с быстрым возникновением метастаз, ее терапия должна быть направлена на весь организм, а не локально.
Даже если метастазы не выявлены, рекомендуется проводить лечение всего организма, так как существующие методы исследования могут сразу не обнаружить мелкие очаги. Применяется и консервативная терапия, и хирургическое вмешательство.
Хирургическое удаление опухоли
Самым эффективным способом терапии саркомы Юинга считается хирургическое удаление опухоли. Исходя из стадии заболевания и степени распространения опухоли и метастазов, в процессе операции могут быть удалены не только пораженные участки. Часто приходится удалять кости. На место удаленных костей устанавливают эндопротезы.
Лучевая терапия
Исходя из индивидуальных особенностей, могут различаться следующие симптомы: головная боль, ограниченность в движениях, у детей – замедление процесса роста костей и нарушение умственной деятельности. Но, не беря во внимание перечисленные побочные эффекты, радиотерапия считается эффективным и безопасным методом для терапии саркомы Юинга.
Химиотерапия
Самый неприятный из способов лечения, так как имеет множество побочных эффектов. Такой вид лечения пользуется популярностью ввиду того, что лекарственные препараты способны уничтожить даже маленькие метастазы, которые не были диагностированы при обследовании.
Как говорилось выше, подобного рода препараты имеют неприятные побочные действия:
- тошнота и рвота;
- выпадение волос;
- понижение иммунитета;
- бесплодие;
- токсическое поражение сердечно-сосудистой системы.
Прогноз выживаемости
Выживаемость при саркоме Юинга при своевременном и комбинированном лечении равна 70%. Медицина шагнула далеко, и новейшие препараты имеют уже менее обширный список побочных действий, а также более эффективное воздействие на очаг заболевания. Самое главное – время.
Важно не упустить проявление болезни на ранних этапах. Если в организме начали разрастаться метастазы, прогноз значительно ухудшается. Однако сильные дозы химиотерапии, тотальная лучевая терапия и пересадка костного мозга дают шансы на жизнь с 10% до 30%.
Заключение
При лечении онкологии важно не потерять время. При проявлении малейших признаков заболевания необходимо сразу обратиться к врачу. Саркома Юинга – не приговор, и поддается лечению. При правильно подобранной терапии и при соблюдении всех рекомендаций дипломированного специалиста шанс победить заболевание очень высок.
Все о саркоме Юинга — злокачественной опухоли поражающей костную ткань
Саркому Юинга – злокачественную опухоль, развивающуюся в костных тканях скелета, называют «детской» болезнью, поскольку возраст 95% страдающих ею пациентов не превышает двадцати пяти лет. Недуг назван фамилией американского онколога, впервые описавшего его симптомы в 1921 году.
Саркому Юинга, на которую приходится до пятнадцати процентов всех злокачественных костных новообразований у детей, опережает только остеогенная саркома. Статистика свидетельствует, что опухолями этой группы чаще всего страдают дети и подростки белой расы. Африканцы и азиаты подвержены им в меньшей степени.
Среди четырнадцатилетних подростков чаще (в соотношении 1,5:1) заболевают мальчики.
Что такое саркома Юинга?
Саркома Юинга – диагноз чрезвычайно агрессивной онкологической формы заболевания, в первую очередь поражающее нижние участки длинных (трубчатых) костей, кости таза, костные ткани позвоночника, рёбер, ключиц и лопаток.
Внедрившись в кости, опухолевый процесс чрезвычайно быстро захватывает и окружающие их мягкие ткани. Скорость развития опухоли настолько высока, что вскоре после появления первых симптомов у пациентов развиваются метастазы. Чаще всего они локализуются в тканях костей, лёгких и костного мозга.
Наиболее характерной зоной поражения у юных (не достигших и двадцати лет) пациентов являются трубчатые кости верхних и нижних конечностей. У более зрелых больных в патологический процесс вовлекаются костные ткани позвонков, рёбер, лопаток, черепа и таза.
Согласно современной классификации выделяют два типа саркомы Юинга:
- Типичную саркому Юинга, поражающую исключительно кости. Этим видом саркомы чаще всего поражается подвздошная кость – наиболее крупный элемент человеческого таза. Саркома (Юинга) подвздошной кости наблюдается почти в половине случаев злокачественных детских опухолей.
- Внескелетную саркому Юинга, локализующуюся в мягких тканях.
Точная причина возникновения саркомы Юинга до сих пор не установлена. Есть мнение, что спровоцировать развитие опухоли могут следующие факторы:
- Наследственность. Саркома Юинга часто наблюдается у пациентов, в семейном анамнезе которых были случаи подобных заболеваний.
- Внутриутробное нарушение развития мочеполовых органов.
- Юный (от пяти до двадцати лет) возраст.
- Принадлежность к белой расе.
- Наличие доброкачественных новообразований в костях.
- Полученные в прошлом травмы.
- Саркома Юинга заявляет о себе симптомами болевых ощущений в месте развития патологического процесса. На начальном этапе боли носят умеренный характер, периодически затихают и вновь усиливаются. По мере развития опухоли болевой синдром прогрессирует, усиливаясь к ночи, не прекращаясь ни при фиксации повязкой, ни в состоянии покоя.
- Пальпация поражённой области крайне болезненна. Участок кожи над опухолью всегда горячий, покрасневший и отёкший, подкожные вены расширены.
- Ночные боли становятся причиной нарушений сна, пониженной работоспособности, постоянной усталости, повышенной раздражительности.
- Опухоль, развившаяся поблизости от сустава, со временем приводит к развитию в нём болевого синдрома, появлению малоподвижности (вплоть до образования контрактуры).
- Патологический процесс стремительно прогрессирует. Уже через несколько месяцев после первых клинических проявлений опухоль можно не только прощупать, но и увидеть невооружённым глазом.
- На поздней стадии в месте локализации саркомы Юинга может возникнуть патологический перелом.
- Параллельно с развитием местных клинических проявлений нарастает симптоматика общей онкологической интоксикации. Пациенты чувствуют крайнюю слабость и полностью теряют аппетит. У них наблюдается резкое снижение массы тела (нередко до полного истощения). Повышенная температура стойко держится на уровне не только субфебрильных, но даже фебрильных значений.
- На этом этапе у пациентов диагностируют наличие регионарного лимфаденита (воспаления лимфатических узлов). Анализы крови выявляют анемию.
- Ряд специфических симптомов зависит от места локализации опухолевого процесса. Если саркома Юинга поразила кости нижних конечностей, развивается хромота. Опухоль рёбер может привести к дыхательной недостаточности, скоплению плеврального выпота и кровохарканью.
Опухоль Юинга в своем развитии проходит 4 стадии:
- Небольшое новообразование появляется на поверхности кости.
- Патологический процесс проникает вглубь костной ткани.
- Начинается метастазирование в близлежащие органы и мягкие ткани.
- Метастазами поражаются отдалённые органы и участки тела.
Локализация
У самых юных (младше двадцати лет) пациентов болезнь поражает длинные трубчатые кости:
У пациентов более старшего возраста патологический процесс наблюдается в плоских костях рёбер, черепа, таза, лопаток, позвонков.
Внескелетная саркома Юинга поражает лишь мягкие ткани.
Метастазирование
Саркома Юинга чаще всего метастазирует в лёгкие, чуть реже – в костные ткани и костный мозг. На поздних стадиях метастазы поражают центральную нервную систему. Случаи метастазирования в плевру, лимфоузлы средостения, другие внутренние органы и в область забрюшинного пространства довольно редки.
- гематогенный (через кровоток);
- лимфогенный (по лимфатическим сосудам);
- ретроперитонеальный (по забрюшинному пространству);
- медиастинальный (по средостению).
Диагностика
На начальном этапе развития саркомы Юинга врачи провинциальных поликлиник, пренебрегая первичной рентгенодиагностикой, нередко принимают её симптоматику за проявления простого воспалительного процесса, растяжения или ушиба.
В результате стратегия лечения оказывается ошибочной, а некоторые терапевтические методы могут даже способствовать прогрессированию недуга.
Чтобы исключить возможность столь роковых ошибок, выявление злокачественных новообразований проводится методами:
- Рентгенологического исследования. Данный метод является ведущим способом обнаружения патологических очагов в тканях костей.
Фото рентгена, на котором изображена саркома Юинга кисти руки
- Магнитно-резонансной и компьютерной томографии. Эта методика используется для определения стадии заболевания, точного места его локализации и степени поражения тканей.
- Гистологического исследования поражённых тканей. Мягкие и костные ткани исследуют путём биопсии. Исследование образцов костного мозга проводят с помощью костномозговой пункции, трепанобиопсии и билатеральной трепанобиопсии.
- Лабораторных исследований крови. При саркоме Юинга выявляется наличие лейкоцитоза, повышение скорости оседания эритроцитов и высокий уровень лактатдегидрогеназы.
- Остеосцинтиграфии – исследования костей с использованием радиофармпрепаратов.
- Ультразвуковой диагностики. Такое исследование поможет выявить наличие или отсутствие метастазов во внутренних органах.
- Молекулярно-генетической диагностики.
Ведущими методами лечения саркомы Юинга являются:
- Химиотерапия. Цитостатические препараты (циклофосфан, винкристин, адриамицин), нарушающие процессы роста и деления всех типов клеток, введённые в организм онкологического больного, справляются с мельчайшими метастазами. Этому способствует специфика их воздействия практически на все ткани и органы человеческого организма. Уничтожение микрометастазов замедляет рост опухоли. Введение цитостатиков осуществляют курсами. Продолжительность перерывов между ними составляет от двух до трёх недель. Если метастазы были обнаружены в костном мозге, на них воздействуют большими дозами вышеуказанных препаратов, после чего осуществляют пересадку стволовых клеток.
- Радиотерапия. Высокоэнергетическое излучение, которому подвергаются поражённые опухолью ткани, многократно проводится как до, так и после хирургического вмешательства. Методы лучевой терапии на сегодняшний день считаются самыми эффективными и наименее травматичными для организма больного. С их помощью можно не только справиться с образованием метастазов, но и предотвратить дальнейшие рецидивы заболевания. Дозировка радиации строго индивидуальна. Продолжительность одного курса радиотерапии составляет от четырёх до шести недель.
- Оперативное удаление очага онкологического новообразования. В ходе оперативного вмешательства могут быть частично удалены ткани рёбер, тазовых и бедренных костей. Площадь резекции (удаления) определяется исключительно степенью распространённости опухолевого процесса. Удалённые участки костей чаще всего заменяются эндопротезами. Современные хирургические вмешательства редко заканчиваются ампутацией конечностей. Хирурги делают всё возможное, чтобы пациент не остался инвалидом.
Прогноз выживаемости
Прогноз при саркоме Юинга во многом зависит от своевременности обращения пациента за квалифицированной врачебной помощью, то есть от стадии, на которой было выявлено заболевание и от степени распространённости патологического процесса.
Для пациентов, имеющих нерезектабельные (не подлежащие удалению) метастазы в лёгких и лимфатических узлах, прогноз является крайне неблагоприятным.
Выживаемость больных, у которых болезнь метастазировала в кости и костный мозг, составляет не более тридцати процентов (при условии мощной радиотерапии с последующей трансплантацией костного мозга).
При своевременном обнаружении опухоли (до того, как она успела распространиться по всему организму) возможность полного выздоровления высока и составляет почти семьдесят процентов.
В лечении онкологических заболеваний важно не упустить время. Если имеются даже незначительные признаки развития опухолевого процесса – необходимо немедленно заняться диагностикой. Пациент должен знать, что саркома Юинга не является приговором.
При правильной тактике лечения и неукоснительном соблюдении рекомендаций хорошего специалиста недуг можно победить.
Видеоролик о симптомах и методах лечения саркомы Юинга:
Саркома Юинга
Саркома Юинга – злокачественное новообразование, которая поражает скелет, в частности позвоночник, таз, ребра, лопатки, ключицы и нижние участки длинных трубчатых костей.
Содержание
Общая информация
Саркома Юинга впервые была описана в 1921 году доктором Джеймсом Юингом. Она считается одной из самых опасных и агрессивных раковых опухолей, так как имеет высокую склонность к метастазированию. Чаще всего вторичные очаги обнаруживаются в легких и костном мозге.
Наиболее подвержены заболеванию дети от 10 до 15 лет, относящиеся к европеоидной расе. У мальчиков опухоль встречается немного чаще, чем у девочек. Саркома Юинга у детей в большинстве случаев поражает бедренные, плечевые и берцовые кости. В старшем возрасте недуг затрагивает ребра, позвонки, лопатки, плоские кости черепа и таза. В 70% случаев независимо от возраста опухоль локализуется в нижних конечностях и костях тазового пояса.
Кисти ребенка при саркоме Юинга 4 стадии
Сходными чертами с костным раком обладает круглоклеточная опухоль мягких тканей. Она была описана в 1969 году и получила название внескелетной саркомы Юинга. Эти формы рака обладают общими морфологическими и клиническими проявлениями, но отличаются местом локализации: классическая саркома Юинга затрагивает кости, а внескелетная – мягкие ткани позвоночника, грудной клетки, забрюшинного пространства и так далее.
Причины возникновения саркомы Юинга не установлены. Ученые считают, что болезнь запускается генетическими факторами. Это предположение подтверждается тем, что костная опухоль часто встречается у родных сестер и братьев.
Генетические исследования тканей новообразования показывают, что в большинстве его клеток присутствует хромосомная транслокация (мутация) и экспрессия одного из протеинов, который в норме выявляется в нейроэктодермальной ткани в период пренатального развития.
Исследования демонстрируют, что существует взаимосвязь между развитием саркомы Юинга и травмами костей, а также некоторыми патологиями, среди которых:
- скелетные аномалии – энхондрома (доброкачественная опухоль в хрящевой ткани), костная киста (полость в толще костей);
- врожденные дефекты мочеполовой системы – гипоспадия (нарушение строения мочеиспускательного канала у мальчиков), редупликация (удвоение) почечной системы.
Что это за болезнь «саркома Юинга»? До 1980 года считалось, что костный рак имеет эндотелиальную природу, то есть формируется из клеток, выстилающих поверхность сосудов и внутренних полостей. Новые исследования показали, что саркома Юинга образуется из элементов нервной ткани.
В структуре саркомы Юинга присутствуют мелкие круглые клетки, разделенные фиброзными прослойками. Клетки характеризуются правильной формой, внутри них находятся округлые или овальные ядра с хроматином и базофильными нуклеолами. Саркома Юинга не вырабатывает остеоид – новую костную ткань.
Механизм образования костной опухоли состоит в неконтролируемой клональной пролиферации (делении) клеток. Ученые считают, что запускается он специфическими генетическими повреждениями, в частности мутацией гена, который кодирует выработку рецептора, трансформирующего один из факторов роста. В результате не происходит супрессии (подавления) деления клеток с генетически измененной информацией. Так развивается злокачественное новообразование.
Медики выделяют две основных стадии саркомы Юинга:
- локализованную – опухоль формируется в костной ткани и может затрагивать близлежащие мышцы и сухожилия;
- метастатическую – рак распространяется по организму.
Особенность саркомы Юинга состоит в том, что прогрессирование болезни происходит за короткий срок, особенно в детском возрасте.
Метастазы – вторичные очаги злокачественных новообразований: раковые клетки попадают в кровеносные и лимфатические сосуды, переносятся к другим органам, фиксируются там и начинают расти, образуя новые опухоли.
При саркоме Юинга у многих пациентов метастазы обнаруживается в легких, костном мозге и костях во время первичной диагностики. При генерализации патологии вторичные очаги всегда выявляются в ЦНС.
Помимо специфической классификации, к костному раку применяется традиционное деление на 4 стадии:
- первая – опухоль на поверхности кости;
- вторая – новообразование разрастается в толщу кости;
- третья – возникают метастазы в близкие органы и ткани;
- четвертая – обнаруживаются отдаленные очаги.
3 и 4 стадии саркомы Юинга относятся к метастатическому периоду.
Симптомы саркомы Юинга зависят от локализации опухоли и степени поражения тканей. На первой стадии возникают болевые ощущения в области новообразования. Их особенности:
- носят непостоянный характер;
- нарастают по мере прогрессирования заболевания;
- не стихают при фиксации конечности;
- усиливаются в период покоя, особенно по ночам.
Из-за роста саркома Юинга нарушает работу близлежащего сустава вплоть до его полного обездвиживания. Чаще всего это происходит спустя 3-4 месяца после начальных симптомов. В этот же период могут обнаружиться местные изменения:
- покраснение и отек тканей;
- появление опухолевого образования;
- болезненность при пальпации;
- визуально заметное расширение вен и капилляров;
- гипертермия кожи.
Кроме того, наблюдается регионарный лимфаденит (увеличение соседних лимфоузлов), и увеличивается хрупкость костей, из-за чего переломы случаются даже при небольших травмах.
Помимо специфических проявлений, саркома Юинга сопровождается общими симптомами, среди которых:
- слабость и утомляемость;
- снижение аппетита и веса;
- анемия;
- гипертермия – до 38°С.
Признаки системной интоксикации возникают одними из первых, но в большинстве случаев принимаются за проявления другой болезни.
Симптомы костного рака имеют некоторые особенности в зависимости от места поражения:
- нижние конечности и таз (например, саркома Юинга подвздошной кости) – хромота;
- позвонки – радикулопатия, поражение спинного мозга, мышечная слабость, замедление рефлексов, паралич;
- грудная клетка – дыхательная недостаточность, выделение крови с мокротой.
Диагностика
Базовым методом обнаружения саркомы Юинга является рентгенография: она дает возможность визуализировать опухоль, определить ее размеры и стадию развития. Особенности рентгенологической картины при исследовании костей, пораженных саркомой Юинга:
- комбинация остеосклеротического и деструктивного процессов костеобразования;
- расслоение, нечеткость контуров и разделение на волокна кортикального слоя;
- мелкие игольчатые и пластинчатые формирования в структуре надкостницы;
- изменение мягких тканей возле опухоли, которое зачастую превышает ее по размерам;
- отсутствие в мягкотканном компоненте хрящей, кальцинатов и элементов патологической костной ткани.
Рентгенографический снимок коленного сустава при саркоме Юинга
Кроме того, при обследовании пациента с подозрением на саркому Юинга используются такие инструментальные методы, как:
- компьютерная и магнитно-резонансная томографии – позволяют точно оценить размеры новообразования и его связь с нервно-сосудистым пучком, а также наличие метастазов;
- рентген и КТ легких – показывают вторичных раковые очаги;
- позитронно-эмиссионная томография (ПЭТ), остеосцинтиграфия, ангиография, УЗИ – используются для выявления отдаленных метастазов.
Для уточнения гистологического типа опухоли проводится ее биопсия – забор небольшого образца из пораженного участка и/или мягкотканного компонента. В ходе анализа обнаруживаются типичные для саркомы Юинга клетки, некроз опухолевой ткани и сосредоточение жизнеспособных клеток возле сосудов. Также обязательно осуществляется биопсия костного мозга из подвздошных костей.
В ходе диагностики костный рак дифференцируют от нейробластомы, неходжкинской лимфомы, рабдомиосаркомы и других видов злокачественных опухолей. Биопсия новообразования не дает возможности достоверно определить тип рака, поэтому дополнительно проводится молекулярно-генетическое исследование, включающее:
- флуоресцентную гибридизацию – показывает хромосомную транслокацию – патогномоничный симптом саркомы Юинга;
- полимеразную цепную реакцию – позволяет обнаружить микрометастазы в крови и костном мозге;
- иммунологическое исследование – дает возможность выявить гликопротеин, синтезируемый клетками костной опухоли.
Анализ крови показывают лейкоцитоз, повышение СОЭ и увеличение уровня определенных ферментов.
Лечение саркомы Юинга предполагает воздействие не только на первичный очаг, но и на весь организм в целом, даже при отсутствии метастазов. Такой подход оправдывается высокой агрессивностью костного рака и вероятностью наличия необнаруженных микрометастазов. Терапия проводится консервативными и оперативными методами.
Составляющие консервативного лечения саркомы Юинга – химио- и лучевая терапия. Они практикуются до и после операции, а также в неоперабельных случаях.
Химиотерапия включает применение нескольких препаратов в индивидуально подобранном сочетании. Комбинации лекарств меняются каждые 3-4 недели. Циклы повторяют 4-5 раз. Эффект от химиотерапии считается положительным, если после курса лечения обнаруживается менее 5% жизнеспособных опухолевых клеток. При саркоме Юинга назначаются винкристин, циклофосфан, фосфамид, этопозид, адриамицин, вепезид и другие лекарства.
Побочные эффекты от химиотерапии:
- тошнота, рвота;
- выпадение волос;
- нарушение детородных функций;
- заболевания сердца;
- резкое снижение иммунитета и так далее.
- нарушение роста костей;
- поражение мочевого пузыря и кишечника;
- деформация суставов и прочие.
Выбор типа хирургического вмешательства осуществляется в зависимости от локализации и глубины поражения. Ранее при саркоме Юинга в большинстве случаев проводились операции по удалению органов. Сегодня практикуются сохранные вмешательства: делается резекция пораженной кости, а вместо нее устанавливается протез. Такие операции успешно проводятся на малоберцовой, лучевой и локтевой костях, а также на ключицах, ребрах и лопатках. При определенных условиях хирургам удается заменить трансплантатом кости таза, бедра и плеча.
При невозможности полной резекции опухоли проводится его частичное удаление. Благодаря этому повышается уровень контроля над ее развитием.
Новые методы лечения саркомы Юинга основаны на трансплантации костного мозга и периферических стволовых клеток. Подобная операция повышает шансы на выздоровление у пациентов с поражением костного мозга.
Прогноз и профилактика
Прогноз выживаемости при саркоме Юнга зависит от стадии, на которой было начато лечение, локализации опухоли, наличия и расположения метастазов. При локализованной костной опухоли, удаленной до появления вторичных очагов, выживаемость составляет 70%.
Терминальный период заболевания, сопровождающийся множественными метастазами, имеет неблагоприятный прогноз. Например, саркома Юинга подвздошной кости 4 стадии связана с очень высокой вероятностью летального исхода – около 90%. Но при условии использования высоких доз химио- и лучевой терапии, а также в случае проведения трансплантации костного мозга, выживаемость повышается до 30%.
После успешного лечения пациентам следует регулярно обследоваться у онколога, чтобы вовремя выявить рецидивы саркомы Юинга. Кроме того, у многих людей возникает необходимость в постоянной медикаментозной терапии из-за побочных эффектов противоопухолевых препаратов и облучения.
Профилактика саркомы Юинга невозможна, поскольку причины заболевания достоверно не установлены.
Статья написана по материалам сайтов: onkolog-24.ru, www.tiensmed.ru, revmatolog.org, gidmed.com, liqmed.ru.
»