Перелом стопы: травма плюсневой, кубовидной и других костей
Кубовидное костное сочленение располагается в наружном отделе стопы, но, невзирая на это, его перелом в травматологической практике встречается не так часто, по сравнению с общими травмами костей нижних конечностей.
Если посмотреть статистику, то на перелом кубовидной кости приходится всего 1% случаев, в то время как на повреждения костных сочленений нижних конечностей среди общих травм костей скелета человек приходится 2,5% .
Анатомическое расположение кубовидной кости
Кубовидное костное сочленение является частью предплюсневых костей ступни. Ее суставная поверхность образована хрящевой тканью, которая идет в связке пяточной костью и с двумя (4 и 5) плюсневыми костями.
Данное сочленение располагается рядом с наружным краем ступни как раз между плюсневыми костными участками и пяточной костью.
Что может стать причиной травмы кубовидного сочленения?
Травма этой кости может возникнуть из-за прямого удара в место ее расположения либо в результате падения на ногу тяжелых предметов.
Симптомы перелома кубовидной кости
В первую очередь при переломе кубовидного костного сочленения пациент ощущает сильные болевые ощущения, нарушается двигательная функция конечности, при шевелении пальцами алгия усиливается, появляются отеки и кровоизлияния под кожу.
При полной врачебной диагностике выявляют симптоматику, которая говорит о наличии перелома кости данного тира. При прощупывании места травмы больной ощущает сильный дискомфорт в месте расположения кости. Врач может обнаружить деформацию контуров сочленения, выступы различной этиологии и смещенные отломки. При осевой пальпации также ощущается острая боль, а при попытке движения или отведения переднего отдела стопы, чувствуется скованность и иногда слышится треск.
Если травму кубовидного сочленения подкрепляет перелом кости ладьевидного типа с подвывихом, то возникает видимый дефект, зависящий от степени смещения обломков костей. Также уплощается свод стопы, в результате чего передний отдел ступни отклоняется наружу или внутрь.
При прощупывании места травмы пациент чувствует сильную боль при соприкосновении всех костей, возникающего при опоре на пальцы.
Если к перелому диагностировали смещение, вывих или подвывих с костными отломками, то врач при ощупывании тыльной стороны подошвы может нащупать ступенчатые дефекты костей ступни.
Содержание
- Первая помощь
- Диагностика
- Реабилитация
- Перелом разных костей стопы — 4 признака и лечение
- Классификация
- Диагностические мероприятия
- Первая помощь
- Период реабилитации
- Что делать при переломе кубовидной кости стопы?
- Возможные причины
- Симптомы и диагностика
- Первая помощь и лечение
- Реабилитация и возможные осложнения
- Перелом плюсневой кости стопы: консервативное и хирургическое лечение
- Виды переломов и анатомия стопы
- Перелом стопы
- Что такое перелом стопы?
- Закрытый перелом стопы
- Признаки перелома стопы
- Отек после перелома стопы, что делать
- Другие виды переломов стопы
- Сколько заживает перелом стопы?
- Лечение перелома стопы
- Реабилитация после перелома стопы
Первая помощь
При переломе кубовидного костного сочленения первая помощь такая же, как и при повреждении других костей стопы.
В первую очередь нужно сделать фиксирующую повязку поврежденной конечности, обмотав колено и голеностоп эластичным бинтом. Таким образом, можно избежать смещения костных обломков при сложном повреждении. Но, конечно, лучше, если будет наложена шина, сделанная из дерева и бинтов. Она поможет зафиксировать конечность во время транспортировки пациента в больницу.
Если под рукой не будет подходящих материалов для создания шины, то для фиксации больной ноги можно примотать ее бинтами к здоровой и в ближайшие несколько часов доставить травмированного в медучреждение.
Диагностика
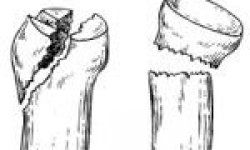
Перелом кубовидной кости стопы
Чтобы убедиться в правильности постановки диагноза, травматолог посылает пациента на рентгенологическое исследование.
Чтобы определить есть ли на самом деле перелом или же, возможно, похожую симптоматику вызвала трещина в кости, травматолог в первую очередь производит пальпаторную диагностику места травмы и ближайших к ней участков. После прощупывания травмированной конечности врач просит пациента подвигать стопой и пальцами, при этом следя за тем, насколько затруднены движения, и испытывает ли больной при этих действиях дискомфорт.
Если травматолог все же подозревает перелом, он направляет пациента на рентген ступни в трех проекциях. Таким образом, на снимке можно рассмотреть есть ли костная трещина, насколько ровные костные края, есть ли отломки и прочие признаки, говорящие о деформации кости. В сложных случаях, когда дефект затронул, и другие кости или же необходимо определить степень тяжести повреждений в дополнение к рентгену может назначаться и МРТ. На основе полученных данных будет назначаться лечение.К тому же о переломе говорит сильная отечность и образование гематомы в месте травмы.
В том случае если травма средней степени тяжести, на поврежденную конечность накладывают гипсовую повязку, в которой пациента должен находиться от трех до шести недель. Выбор такой терапевтической методики обусловлен необходимостью фиксации нижней конечности, для правильного срастания костей без деформации в будущем. Если имеется смещение, костные обломки или открытая раневая поверхность, то перед тем как установить гипс поврежденные костные сочленения фиксируются при помощи спиц.
Если же обнаружена трещина в кости или разрыв связок, то гипс могут и не накладывать. Но все равно без фиксирующей повязки обойтись не удастся. В основном врач назначает специальный бандаж для ступни или ортопедическую обувь. Чтобы избежать излишних нагрузок на поврежденную конечность пациенту рекомендуют использовать костыли.
Что касается медикаментозных средств, то для снятия болевого синдрома и воспалительного процесса в повреждённых тканях назначаются противовоспалительные препараты и обезболивающие. Для снятия гематомы и отеков, выписывают специальные рассасывающие гели. В дополнение к подобной терапии могут назначить витаминный комплекс, кальций и мумие для скорейшего срастания костей.
После того как лечение окончится и гипс будет снят, больному предстоит длительный реабилитационный период. В это время ему назначают массаж, лечебные упражнения, физиопроцедуры и ношение ортопедической обуви.
Реабилитация
Первая неделя травмы – это время покоя. На этом этапе на ногу вставать нельзя вообще. В последующие недели на повреждённую нижнюю конечность можно давать дозированные нагрузки.
После снятия гипса или бандажа, травмированная нога может длительное время отекать и болеть.
Чтобы убрать эти неприятные симптомы и быстрее стать на ноги необходимо делать следующее:
- Разминать стопу и голень.
- Постепенно повышать двигательную активность. Выполнять лечебные упражнения каждый день, не допуская перерывов.
- Проводить физиотерапевтические процедуры.
- Носить супинаторы. Эти ортопедические приспособления обязательны к ношению после травмы в течение года. Все это время необходимо наблюдаться у травматолога, который будет следить за процессом реабилитации.
Ну и, конечно, не стоит забывать о ношении ортопедической обуви. Ее необходимо носить не менее полугода.
Используя все советы, перечисленные выше, можно не только облегчить течение травмы с самых первых часов, но и быстрее поправиться и начать жить полноценной жизнью. Будьте здоровы.
Перелом разных костей стопы — 4 признака и лечение
Навигация по статье:
Существует множество опасных травм, которые чреваты появлением серьезных последствий. Одной из них считается перелом стопы, в составе которой находится костная ткань, отвечающая за различные функции организма. Даже незначительное травмирование ступни может закончится утратой ее функциональности, точки опоры.
Переломы костей стопы по большей части диагностируют у взрослых. Появиться проблема может вследствие:
- падения или прыжка с высоты;
- резкого сгиба ступни (например, если человек ударился, либо занимается профессиональным спортом);
- травмирования нижней конечности после падения на нее тяжести.
Никто не может быть застрахован от повреждений костей стопы, но существуют категории людей, которые наиболее склонны к получению таких травм:
- Занимающиеся спортом;
- Страдающие системными болезнями, охватывающими соединительные ткани, либо патологиями, имеющимися с рождения, которые могут привести к ломкости костного скелета, даже при несущественных нагрузках;
- Болеющие остеопорозом, влияющим на костные ткани.
Распознать проблему не сложно. Первоначальные признаки перелома стопы:
- Острые боли, сопровождающиеся отеком всей стопы. Иногда появление сильного болевого синдрома не позволяет человеку спокойно передвигаться, даже просто опершись на поврежденную конечность;
- Быстрое образование гематомы, заметного кровоподтека, синюшности кожных покров;
- Если перелом со смещением, невооруженным глазом заметны сломанные кости, сильно вывихнута нога;
- Ступня сильно деформирована.
Если появились симптомы перелома стопы, не стоит откладывать визит к врачу, чтобы сократить риск появления серьезных последствий.
Классификация
Переломы костей стопы бывают таких видов:
- косточек фаланг пальцев;
- предплюсны;
- плюсны.
Каждый из них имеет свои характерные черты, однако без диагностических исследований точно определить проблему не получится. Специалист при осмотре берет во внимания жалобы пациента, предварительно поставив диагноз, который требует официального подтверждения.
Таранная кость
Эта кость связывает между собою голень и стопу, вследствие чего выдерживает максимальные нагрузки. Ее подпитку осуществляют мелкие сосуды, поэтому кровоток в таранной кости проходит слабый. Такие травмы диагностируют не часто. Они сопровождаются вывихами, разрывами, также травмируются другие костные структуры. Это говорит о наличии опасного поражения ступни. Чтобы таранная кость срослась, потребуется пройти долгую реабилитацию.
Особенности перелома:
- появление острых болезненных ощущений;
- отечность, краснота стопы (недалеко от области голенища);
- деформирование ступни, наличие на кожных покровах гематом, кровоподтеков (если был получен перелом со смещением).
Пяточная кость
Эта кость располагается под таранной, и считается наибольшей по своему диаметру. Повредить ее можно упав или прыгнув с высоты, когда самая сильная нагрузка приходится на пяточную зону. Таранная кость вклинивается в пяточную, раскалывая ее.
При переломе опухает снизу лодыжки, появляются гематомы. Пятка приобретает округлую форму, отекает. При пальпации человек ощущает невыносимые боли, отдающие в икроножный отдел. Больной ходит с трудом, наступая на переднюю часть ступни.
Ладьевидная кость
Зачастую перелом возникает в результате падения на нижнюю конечность тяжести. При этом также будут повреждены другие кости. Болезненные ощущения не ярко выражены, поэтому больной ходит спокойно, опираясь на пятку. Появляются отеки, краснеет тыльная область ступни. Можно визуально увидеть часть сломанной кости. Такую травму легко не заметить, потому как симптоматика перелома незначительна. Определить диагноз можно только сделав рентген.
Кубовидная и клиновидные кости
Это маленькие кости тыльной стороны стопы, которые ломаются после получения прямой травмы. Основная первопричина перелома – падение тяжести. Диагностировать его трудно, потому как симптоматика является не ярко выраженной. Заподозрить переломов кубовидной и клиновидных костей, может исходя из наличия припухлости, красноты тыльной области ступни, болезненных ощущений при движении стопою по сторонам.
Практически не бывает смещений при переломе, поэтому проводить терапию значительно легче. Диагностику редко удается осуществить путем рентгенологического исследования. Пациенту приходится пройти компьютерную или магнитно-резонансную томографию.
Плюсневые кости
Перелом плюсневых костей стопы диагностируют очень часто. Это обусловлено их тем, что по строению они тонкие, трубчатые. Очень легко травмируется плюсневая кость стопы. Перелом сопровождается такой характерной симптоматикой:
- тыльная область ступни опухает;
- человеку сложно передвигаться, вследствие чего ему приходится делать упор на пятку;
- проведя пальпацию пораженной области, можно нащупать имеющуюся деформацию, а также район ступни, в котором остро проявляют себя наибольшее количество болевых рецепторов;
- при попытке опереться на переднюю часть стопы, появляются острые боли.
Перелом кости может быть единичным и множественным. При травме одной кости, практически не бывает смещений, потому как остальные кости не дают обломкам передвигаться. Если была получена интенсивная травма, вероятнее всего смещение неизбежно.
Фаланги пальцев
Сломать эти маленькие косточки легко при ударе, падении тяжести на нижнюю конечность, либо просто подвернув стопу. Больной чувствует болезненные ощущения в пальцах, которые становятся сильнее, когда он пытается ими пошевелить, согнуть. Двигательная активность нарушается, поврежденный палец не функционирует, опухает его фаланга. Если отправиться к врачу поздно, травма срастется неправильно. Такое явления в будущем чревато появлением артроза, и других хронических заболеваний.
Диагностические мероприятия
Чтобы провести диагностику, специалист первым делом осматривает поврежденную области ступни, а также выясняет, как именно была получена травма. При подозрении на перелом, пациента отправляют на рентген в нескольких проекциях, результаты которого расшифровывает диагностик- рентгенограф. После того, как диагноз будет установлен, врачу удастся подобрать максимально эффективную терапию.
Первая помощь
Первым делом, необходимо вызвать бригаду скорой помощи. Не нужно откладывать, если стопы стала синюшной, холодной, потеряла чувствительности, деформировалась, либо на ней имеется рана. Пока человек ожидает скорую, он должен знать, как можно себе помочь. При переломе стопы первая помощь заключается в следующем:
- Избавиться от обуви, пока нижняя конечность не отекла;
- Постараться лечь, положив поврежденную ногу на возвышенность;
- Повязка накладывается, при наличии ран на ступне. Она обязательно должна быть стерильной, чтобы не занести заражения.
Если у человека перелом стопы, лечение должно быть подобрано, с учетом всех особенностей полученной травмы, ее степени тяжести, наличия смещения.
Нельзя проводить терапию в домашних условиях, без консультации с врачом.
Если кость срастется неправильно, возможно придется проводить хирургическое вмешательство, чтобы исправить ситуацию. При этом операция не всегда позволяет вернуть человеку полноценную способность передвигаться.
Переломы без смещения
Такие переломы стопы удается вылечить быстрее, чем при наличии смещений. Основное в процессе терапии – полное отсутствие двигательной активности стопы, которая повреждена. Для этого используют циркулярные гипсовые повязки, мягкая фиксация которых не доставляет пациенту дополнительного дискомфорта, либо лонгеты. Первую неделю после получения травмы, больной должен большую часть времени не вставать с постели. Это поможет снять отечность, купировать острые боли. Во вторую неделю врач разрешает пациенту ходить, используя костыли как опору.
Если была сломана таранная кость, травма срастается от месяца до трех. Гипс накладывают на заднюю поверхность голени и стопу. Чтобы восстанавливать функциональность поврежденной области, через три недели его снимают. Пациенту придется делать разминку для ноги, вращать голеностопным суставом. Нагружают конечность понемногу, чтобы при полном сращении кости она смогла выдерживать привычную нагрузку.
При повреждении пяточной кости, гипс носят до двух месяцев. Его накладывают от фаланг пальцев до колена. Терапия травмы ладьевидной или кубовидной костей, должна проходить с полной иммобилизацией конечности до пяти недель, после чего используют супинатор. При переломе фаланг пальцев, лечение продолжается около четырех недель. При небольшой травме одно косточки, гипс не накладывают. Ступню фиксируют бандажом, либо специальной обувью.
Сроки реабилитации зависят от множества факторов, поэтому считаются условными. Врач контролирует лечение, отправляя пациента на рентген, компьютерную или магнитно-резонансную томографию. Полученные результаты исследований позволяют ему определить момент, когда необходимо снимать гипс, чтобы начинать разрабатывать стопу.
Переломы со смещением
Переломы стопы со смещением требуют сопоставления костных обломков, которые фиксируют в анатомическом положении. Репозиция может быть нескольких видов:
- Закрытая. Она применяется, когда человек получил простой перелом, при котором кожа осталась целой. Врач оттягивает концы кости, пока между ними не появится расстояние. Затем пальцами сопоставляются костные обломки, после чего конечность фиксируют при помощи гипсовой повязки. Минусом этого вида репозиции, является рецидива смещения кости;
- Открытая. При открытом переломе возникает необходимость проведения хирургического вмешательства. Операцию проводят, если смещаются множество костей, либо повреждение оскольчатое. Фиксируют кость при помощи спиц, винтов, либо пластин. После процедуры могут появиться такие осложнения, как инфекционные заболевания, остеомиелит. Сократить риск их возникновения помогает соблюдение асептических и антисептических правил;
- Аппарат Илизарова – методика открытой репозиции, применяемая при тяжелых формах переломов.
При открытых переломах стопы, терапия проходит достаточно долго. Обязательно используют антибактериальные препараты, чтобы сократить вероятности инфицирования раны, появления гноя. Поврежденная область ступни регулярно обрабатывается антисептическими растворами, после чего накладывается стерильная повязка.
Период реабилитации
Восстановление и реабилитация после перелома, чтобы избежать появления серьезных последствий, должна проходить постепенно. На протяжении года после травмы, нужно носить обувь, оснащенную супинатором. Чтобы ускорить регенерацию поврежденной области, врач рекомендует пациенту физиопроцедуры, активизирующие кровоток в костях.
Сколько ходить в гипсе, определяет только специалист, учитывая результаты исследований, проводимых в период реабилитации. После снятия повязки, больной должен заниматься лечебной гимнастикой, ходить на массаж, снизить нагрузку на поврежденную конечность, а также употреблять пищу, богатую белком, витаминами и минералами.
Реабилитационный период бывает достаточно длительным. Иногда он достигает трех месяцев.
Чтобы максимально сократить сроки, нужен постоянный контроль врача, четкое соблюдение его рекомендаций.
Проводя некорректную терапию, пациент может в будущем получить серьезные осложнения: артроз, деформирование стопы.
Что делать при переломе кубовидной кости стопы?
Перелом кубовидной кости стопы — довольно частое явление. Нередко при ударе тяжелым предметом тыльной области стопы человек не испытывает особого беспокойства, помимо болевых ощущений и отечностей. Однако сильный удар является одной из главных причин образования перелома костей в ноге. Поэтому очень важно как можно скорее обратиться за помощью к специалисту, ведь лечение обязательно должно осуществляться врачом.
Возможные причины
Переломы костей ступни в большинстве случаев наблюдается у взрослых людей и составляют примерно 2-5% от общего числа всех травм. Интересен тот факт, что, по наблюдениям врачей, правая нога намного чаще подвергается переломам, чем левая.
Так как стопа состоит из большого количества мелких костей, повреждение одной из них может спровоцировать нарушение структуры и деятельности других, поскольку все они тесно связаны между собой. Осуществляя лечение, следует не забывать об этом и использовать комплексную терапию.
К наиболее распространенным причинам травмы такого характера относятся:
- Падение с большой высоты или прыжок с приземлением на всю стопу. В этом случае основная сила удара затрагивает в основном краевые кости стопы.
- Резкое сгибание стопы — это может произойти при резком торможении транспортного средства, ударе о какой-либо твердый предмет, при занятиях спортом и повышенных физических нагрузках на нижние конечности.
- Падение на нижнюю часть ноги тяжелого предмета. В этом случае может произойти не только перелом кости, но и повреждение кожного покрова или разрыв связок.
Хоккеист получил травму стопы
Повреждения костной ткани ступней происходит спонтанно, независимо от возраста и пола человека. Однако есть категории людей, которые подвержены повышенному риску получения такой травмы. К ним относятся:
- Футболисты, хоккеисты и тяжелоатлеты — занятие данными видами спорта предусматривает повышенный риск получения травм стопы.
- Патологии соединительной ткани системного характера и повышенная ломкость костной ткани наследственного типа. В этом случае повреждение может произойти даже при малейшем физическом воздействии на ногу.
- Костные болезни, такие как остеопороз.
Симптомы и диагностика
Главными симптомами переломов любой локализации являются:
- ярко выраженные болевые ощущения;
- появление припухлости в пораженной области;
- кровоизлияния;
- нарушение двигательной активности поврежденной конечности.
Однако при более тщательном обследовании отмечаются и другие признаки, характерные для перелома кубовидной кости. К ним относятся:
- острая боль, которая усиливается при пальпации и надавливании на 4 и 5 плюсневые кости;
- деформация и изменение контуров стопы;
- усиление болевых ощущениях при малейшей попытке движения стопой.
Кубовидная кость стопы на схеме
В случае если перелом кубовидной кости сопровождается травмированием ладьевидной кости или их вывихом, появляется деформация, зависящая от степени тяжести смещения поврежденных костей. При этом большую роль играет сила отклонения передней части стопы вперед или назад.
При прощупывании и надавливании на все пальцы на ноге боль усиливается, затрагивая все кости стопы.
Переломы, которые сопровождаются смещением, вывихом или подвывихом костей, изменяют контуры тыльной области стопы. При этом наблюдается деформация ступенчатого вида. О переломе также свидетельствует сильный отек и появление гематом в области поражения.
Для того чтобы определить, имел место перелом или небольшой накол костной ткани, врач-травматолог в первую очередь осуществляет пальпацию травмированной области и ближайших участков конечности. После этого специалист просит больного пошевелить пальцами и всей стопой, изучая степень затрудненности движения и обращая внимание на наличие болевых ощущений при том или ином движении.
Если у врача есть подозрения на перелом, он в обязательном порядке направляет пациента на рентген ступни. С его помощью можно выяснить, присутствует ли перелом кости, а также определить наличие костных обломков и деформации.
Первая помощь и лечение
В первую очередь следует зафиксировать голеностопный сустав в одном положении. Это нужно для того, чтобы не допустить движения осколков. В этих целях можно использовать разные подручные средства, например палки и доски, любые тканевые изделия. В крайнем случае можно прибинтовать травмированную ногу к здоровой.
В случае если повреждение имеет среднюю степень тяжести, лечение ограничивается наложением гипсовой повязки на поврежденный орган. Снимается такая повязка спустя 3-6 недель. Данный метод терапии необходим для того, чтобы полностью зафиксировать нижнюю конечность и предотвратить неправильное срастание поврежденных косточек.
При наличии смещения, костных обломков или открытого повреждения эпителиальных тканей перед наложением гипса необходима установка фиксирующих металлических спиц.
При обнаружении надрыва или полного разрыва волокон связок лечение может осуществляться без гипса. Однако фиксирующая повязка все же необходима. Чаще всего врач прописывает ношение специального бандажа или ортопедической обуви. Для того чтобы не допустить повышенной физической нагрузки на травмированную конечность, рекомендуется использовать костыли.
Лечение перелома с использованием лекарственных средств необходимо для устранения болевых ощущений, уменьшения воспалительного процесса и ускорения процесса заживления. В этих целях применяются анальгезирующие и противовоспалительные препараты. Для устранения гематом и снятия отечности врач может назначить специальные мази и гели с рассасывающим эффектом.
В качестве дополнительной терапии может потребоваться применение витаминных комплексов и препаратов, содержащих кальций.[/wpmfc_cab_si]
Однозначно ответить на вопрос, сколько заживает перелом, довольно сложно, поскольку все зависит от степени повреждения и индивидуальных особенностей организма.
Реабилитация и возможные осложнения
После окончания лечения и снятия гипсовой повязки в течение некоторого времени может присутствовать небольшая отечность и легкие болевые ощущения. Для того чтобы ускорить полное восстановление, больному необходима длительная реабилитация, в течение которой он должен соблюдать следующие рекомендации:
- Делать разминающий массаж стопы и голени.
- Постепенно увеличивать физическую нагрузку, выполняя определенные упражнения.
- Посещать физиотерапевтические процедуры, назначенные врачом.
- Использовать супинаторы. Необходимо носить их в обязательном порядке в течение одного года. При более тяжелых травмах длительность может увеличиваться до нескольких лет.
- В большинстве случаев травматолог может назначить пациенту ношение ортопедической обуви. Делать это желательно в течение минимум 6 месяцев.
На стопу ежедневно приходится очень большая нагрузка. Тяжесть всего тела должна равномерно распределяться между различными костями конечности. В случае повреждения любой из них происходит нарушение свода стопы, что, в свою очередь, приводит к ухудшению амортизации и функции опоры. Очень важно своевременно обнаружить травму стопы и начать лечить ее.
Перелом кости в стопе независимо от его характера и локализации требует незамедлительного обращения к врачу. Отсутствие лечения может привести к развитию серьезных осложнений, которые зачастую становятся причиной инвалидности.
Перелом плюсневой кости стопы: консервативное и хирургическое лечение
Плюсневые кости – часть скелета человека. Их перелом – один из самых частых, в особенности нередко встречается перелом основания 5 плюсневой кости человеческой стопы. В процессе диагностики врач должен выяснить локализацию и характер травмы, так как они могут сильно отличаться.
Виды переломов и анатомия стопы
По локализации, характеру и наличию смещения переломы классифицируют так:
- травмы основания, тела, подголовчатые;
- со смещением или без такового;
- косые, поперечные, оскольчатые, винтообразные.
Этот вид травм составляет около 6% от общей травматизации костей. Чтобы разбрататься с механизмом развития патология, необходимо кратко углубиться в строение и анатомию стопы.
Сколько костей в стопе человека? Всего 26: 5 плюсневых – трубчатые, расположенные между костями предплюсны и фалангами пальцев, исполняют роль рычага при шагании, беге, прыжках; 14 пальцевых фаланг – первый имеет 2 фаланги, остальные по 3; 3 клиновидные, расположены между тремя плюсневыми и ладьевидной; кубовидная; ладьевидная; таранная; пяточная.
Вместе они образуют сложный механизм, компенсирующий нагрузки, поступающие в течение дня, кроме того, помогают гасить удары при ходьбе.
Причины перелома
Наиболее распространены следующие причины:
- Продолжительные и интенсивные спортивные нагрузки;
- Остеопороз, ведущих к ослаблению тканей;
- Падение тяжелого предмета на кость стопы;
- Автодорожная травма;
- Падение с высоты (прыжки).
Какими симптомами сопровождается перелом любой плюсневой кости стопы
В первую очередь возникает сильный болевой синдром, который еще больше увеличивается при нагрузках. Затем возникает отек всей стопы, в травмированной области образуется синяк (подкожное кровоизлияние).
Как правило, острая боль возникает сразу после травмы, перед этим нередко больной слышит щелчок или хруст.
Боль приводит к хромоте. Отек нарастает в течение дня, а на ночь незначительно спадает. При тяжелых патологиях деформацию видно даже невооруженным глазом.
Как диагностируется перелом 5 или другой плюсневой кости стопы
Врач должен расспросить пациента о механизме травмы, ее силе, месте приложения, направлении
удара. Затем следует осмотр, изучение стопы и сустава. Отек, кровоизлияние и деформацию визуализировать не составляет труда.
Для диагностики травмы плюсневой кости, как правило, вполне достаточно рентгенограммы в двух проекциях, но при стресс-переломах без смещения возникают трудности даже у опытных врачей. В такой ситуации проводят контрольную рентгенограмму спустя 1-2 недели, когда происходит резорбция костных тканей в месте их поражения. Такой вид травм трудно определить до того момента, пока перелом не начал стираться и не образовалась костная мозоль. МРТ и КТ также могут применяться для диагностики стресс-перелома и иных патологий.
Первая помощь при переломе
- Ограничение движений и каких-либо нагрузок. Очень важно исключить любые движения конечностью, чтобы предотвратитьдальнейшее повреждение;
- Местное воздействие холодом. Уменьшить отек или даже замедлить его распространение, обеспечить ощущение онемения для облегчения боли поможет лед. Целесообразно прикладывать его к больному месту в течение 48 часов после травмы. Одна процедура прикладывания льда не должна длитьсябольше 20 минут. Перерыв между экспозициями льда должен быть как минимум 1,5 часа. Процедуру повторяют по мере необходимости. При отсутствии льда подходят любые замороженные продукты, завернутые в ткань. Рекомендуется применять холод как можно скорее после травмы пятой плюсневой кости. Лед нельзя класть прямо на кожу, его не оставляют на время сна и не держат больше получаса;
- Эластичное бинтование. Пораженная конечность обматывается эластичным бинтом, но не следует
накладывать его слишком туго. Если возникло онемение, пальцы стали холодными, значит, необходимо ослабить повязку, она слишком туга. Эластичный бинт не позволит отеку распространяться, ограничит движение сустава. Спать можно без него, но передвигаться только с таковым. Восстановление при таких мероприятиях пройдет быстрее, так как исключаются осложнения; - Возвышенное положение. Поврежденная конечность должна лежать выше тела, например, под нее подкладывают подушку, лежа на кровати. При сидении ее кладут на стул для уменьшения отека и боли.
Поврежденную область нельзя нагревать на протяжении первой недели после травмы. Нельзя проводить спиртовые растирания, массаж, так как отечность только усугубится. Исключаются горячие ванны, сауны. Тепло оказывает противоположный льду эффект, стимулирует кровоток, что крайне нежелательно. Также необходимо максимально ограничить нагрузки при ходьбе, постараться не опираться на пораженную стопу, особенно до момента обращения к врачу.
Лечение любого вида перелома плюсневых костей стопы: консервативная терапия
Тактика лечения зависит от тяжести и локализации патологии. В первую очередь усилия направлены на возвращение пациента к полноценной жизни. Если соблюдать рекомендации врача, то восстановлениефункции стопы произойдет максимально быстро. Также это позволит исключить дальнейшие проблемы.
В ряде случаев при переломах без смещения гипс не накладывается. Многие врачи сейчас практикуют такой вариант лечения. Смещение костных отломков не происходит без нагрузки, но маленьким детям трудно объяснить, что нельзя наступать на ногу, поэтому им гипс всегда накладывается, тогда травма заживает быстрее.
При травматических переломах рекомендуется ходить с опоройна пятку либо вовсе без опоры, то есть на костылях. При стресс-переломах необходимы частичныенагрузки, но с применением индивидуальных ортопедических стелек, которые помогают снять напряжение с пораженного участка. При переломе с незначительным смещением выполняет репозиция и фиксация гипсовой лонгетой. При значительном смещении костных обломков (более чем на половину ширины кости) рассматривается вопрос о хирургическом вмешательстве.
Хирургическое лечение
Показанием к операции является смещение костных обломков более чем на половину ширины кости. Одним из вариантов операции есть черскожная фиксация спицами. Это метод – один из самых популярных в последниедесятилетия. Сначала закрыто устраняетсясмещение обломков, затем через отломки в определенных направлениях просверливают спицы, при этом учитывается характер перелома.
Большим плюсом этого вида операция является быстрота, легкость, дешевизна, малая травматичность,
отсутствие разреза и послеоперационного рубца. Однако концы спицы выступают над кожей, чтобы в будущем ее удалить после срастания кости. Существует риск вторичного инфицирования. Требуется и длительное ношение гипса (около месяца), что провоцирует неудобства в повседневной жизни.
Отрытая репозиция перелома включает остеосинтез пластиной и винтами.
В данном случае делают разрез, чтобы получить доступ к поврежденным тканям, аккуратно отводят сухожилья, нервы и сосуды, мобилизуют костные обломки, устраняют смещение и фиксируют ногу в правильном положении. Больному разрешается ходить, опираясь на пятку.
Сколько заживает перелом, период восстановления пятой плюсневой кости стопы
- Если пришлось носить гипс дольше 5 недель, не стоит спешить с ходьбой без костылей;
- Ходитьправильно с самого начала реабилитации. Лучше промучиться неделю, правильно разрабатывая ногу, чем постоянно хромать;
- Выполнять упражнения для восстановления мышц (ЛФК);
- Ванночки для ног. Рекомендуется использовать морскую соль. Подобные водные процедуры
оказывают успокаивающий эффект, укрепляют кости; - Ортопедические стельки. Стопа держит равновесие с помощью первой и пятой плюсневой кости. Если не использовать такие изделия, то кость может попросту разъехаться, что приведет к плоскостопию. Стельки носят от 6 месяцев до года, пока кость не окрепнет полностью;
- Хождение. Начинать ходьбу нужно практически сразу же. Конечно же, восстановление будет сопровождаться болевым синдромом. Идти нужно правильно, медленно. Ходят по 3-4 раза в сутки, постепенно увеличивая дистанцию.
Сам перелом заживает около 3-4 недель. Впрочем, это зависит от его тяжести. Восстановление человека после перелома 5 плюсневой кости стопы занимает не так уже и много времени – около 10 дней.
Затем можно просто ходить со стельками. Будьте аккуратны и берегите себя!
Перелом стопы
Что такое перелом стопы?
Перелом стопы – это нарушение целостности образующих её костей, вследствие силы, большей чем они могли бы выдержать. Если обращаться к статистике, то среди общей массы переломов это повреждение встречается часто, на него приходится до 10% всех случаев травм костей скелета.
Переломам в стопе подвержены: плюсневые кости, фаланги пальцев, предплюсневые кости (это пяточная, таранная, кубовидная, ладьевидная, и три клиновидных). Травма может образоваться из-за прямого и непрямого воздействия.
Среди наиболее часто встречающихся причин выделяют следующие:
Резкий и сильный сгиб стопы в сторону.
Падение на нее тяжелого предмета.
Падение самого человека с высоты, с приземлением на стопы.
Если рассматривать категорию людей, наиболее подверженных подобным повреждениям, то это чаще всего взрослое население. Дети с такими травмами поступают в отделения травматологии редко. Иногда перелом может быть обусловлен уже имеющимися заболеваниями, например, артрозом.
Закрытый перелом стопы
Закрытый перелом стопы может встречаться на следующих её участках:
Иногда страдает таранная кость , что является довольно серьезной травмой. Это обусловлено её некоторыми особенностями: через нее переходит давление тела на стопы, она отвечает за формирование их сводов, а также является единственной костью, которая не имеет связки ни с одной мышцей. Восстановление занимает длительный период времени, так как кость не имеет нормального кровоснабжения. Питательные вещества поступают к ней лишь за счет мелких сосудов, окружающих тканей. На её долю приходится до 3% всех травм стопы. Но изолированно она бывает повреждена совсем редко, чаще сочетается с переломами лодыжек, вывихами суставов и пр. Чтобы целостность таранной кости была нарушена, необходимо непрямое воздействие: прыжок или падение с высоты, выворот ноги. Чаще страдает шейка кости, что после осложняется вывихом назад костного блока.
Иногда бывает повреждена пяточная кость , она страдает несколько чаще таранной. Способ её травматизации однообразный – это приземление с высоты на стопы, когда основной упор приходится на пятку. При этом таранная кость вклинивается в нее из-за чего и происходит раскол. Чаще всего травмируются обе ноги. Чем сильнее был удар, тем сложнее будет перелом. Он может быть: простым, раздробленным, многооскольчатым, внутрисуставным и внесуставным, со смещением и без него.
Когда ломаются кости плюсны , то чаще это обусловлено падением на них предмета с высоты, её сдавливанием или переездом по ней, например, колесом автомобиля. Может быть травмирована как одна, так и несколько костей, входящих в её состав, с повреждением головки, шейки или тела. Именно кости плюсны ломаются чаще всего.
Когда травмируются фаланги пальцев , то это происходит из-за прямого удара. Часто при подобных переломах человек может продолжать наступать на конечность и не обращается за помощью к врачу. Между тем неправильное сращение нередко оборачивается серьезными последствиями, например, развивается посттравматический артроз. Если перелом произошел внутри сустава пальца, то это приводит к тугоподвижности и ходьба становится затруднительной для пострадавшего, тогда люди отправляются в травматическое отделение быстрее.
Признаки перелома стопы
Симптомы перелома стопы будут отличаться в зависимости от того, какая её часть пострадала:
При переломе таранной кости появляется отек, болезненные ощущения, которые усиливаются при пальпации. Возможно кровоизлияние в суставную полость. Стопой пошевелить станет затруднительно, контуры сустава будут нарушены. Часто диагностика только по этим признакам затруднена и перелом таранной кости остается не выявленным. Его дифференцируют как растяжение связок. Для того, чтобы не поставить ошибочный диагноз, необходимо опираться на два важных симптома: отек локализуется с внутренней части голени, обычно доходит почти до середины голеностопного сустава, а также наблюдается повышенное кровоизлияние. Если сломана шейка кости, то на этом месте образуется шишка, боль будет локализована спереди, кожа становится синюшного оттенка и сильно натянута. Когда травмирован задний отросток, то неприятные ощущения локализуются преимущественно со стороны пятки.
Если повреждена пяточная кость , то первый симптом – это появление отека, а после гематомы, которые будут расположены ниже лодыжки. Припухлость будет быстро разрастаться. Контур пятки станет расплывчатым, если до нее дотронуться, человек испытает боль. Наступать на ногу будет практически невозможно. Когда имеются осколки, которые пришли в движение и сместились, то боль будет отдавать в икру. При компрессионном переломе отечет вест свод стопы, она значительно увеличится в размере по сравнению со здоровой конечностью.
Когда страдает плюсневая часть , то к основным симптомам относят отек, локализующийся в области подошвы, иногда он переходит на тыльную сторону стопы. Сама она деформируется, при попытке наступить на ногу и при пальпации соответствующей части, пациент испытывает боль. Как показывает статистика, чаще всего ломаются 1 и 4 косточки.
Если были повреждены фаланги пальцев , то появляются симптомы, характерные для мелких переломов. Движения болезненны, наступить на ногу можно, но испытывая определенный дискомфорт, отек наблюдается редко. Часто перелому фаланги сопутствует ногтевая гематома.
Отек после перелома стопы, что делать
После перелома стопы практически всегда возникает отек. Это нормальное явление, характерное для такого рода травм. Если припухлость держится длительное время и не спадает, то это доставляет человеку определенный дискомфорт.
Для того, чтобы понять, как с отеком правиться, следует разобраться в причинах его появления:
Если отек возник сразу после получения травмы, то это происходит из-за скопления жидкости в мягких тканях, окружающих кость, вследствие их деформации. В норме она должна спасть через пару дней и полностью пройти после снятия иммобилизирующей повязки.
Если отек остается после того, как убран гипс, то это может быть результатом застоя лимфы. Она вырабатывается в большом количестве, а её отток затруднен. Это может привести к ряду осложнений, пример, образованию язв, кист, фиброзов. Поэтому бороться с отеками нужно своевременно.
Для того, чтобы избавиться от застойных явлений стоит приложить некоторые усилия. В частности, помогут с ними справиться:
Выполнение массажа стопы. Если нет возможности посещать специализированный кабинет, то делать его нужно в домашних условиях. Для этого стоит взять пихтовое масло, которое станет отличным помощником в борьбе с отеками. Движения должны быть нежными, начинать следует с разминания и поглаживания, затем можно переходить к похлопыванию и растиранию. Важно, чтобы человек при этом не испытывал дискомфорт.
Не обойтись без курса ЛФК, разработанного специально для снятия отечности со стопы. Он заключается в увеличении её подвижности за счет работы голеностопного и коленного сустава. Обязательно следует задействовать пальцы ног.
Можно посещать физиокабинет, где будут проведены ряд процедур, рекомендованных доктором.
Обязательно следует пересмотреть рацион питания, убрать из него излишек соли. Ведь именно она способствует задержанию жидкости в тканях.
Иногда врачи советуют пользоваться мазями, которые улучшают кровообращение в стопе.
Помимо основных рекомендаций нужно увеличить двигательную активность: совершать пешие прогулки на большие расстояния, посещать бассейн и тренажерный зал. Против такого комплексного подхода не устоит ни один отек и припухлость на стопе разойдется, не оставив следа.
Другие виды переломов стопы
Помимо вышеописанных переломов костей стопы, могут быть травмированы её кубовидные, клиновидные и ладьевидные кости, которые заслуживают отдельного внимания.
Перелом кубовидной кости стопы
Когда ломается кубовидная и клиновидная кости, то затруднительной является сама их диагностика. Важно провести рентген исследование, чтобы не спутать перелом с растяжением. Причина, по которой образуется травма, чаще всего кроется в прямом ударе. Может быть сломана как одна, так и сразу несколько косточек.
Болезненные ощущения, локализующиеся в месте перелома, ближе к наружной части стопы.
Ограничение подвижности стопы по кругу или вбок.
Наступать на ногу человек в состоянии, но упор делает на пятку.
Чаще всего смещения при травме кубовидной кости не наблюдается, поэтому можно ограничиться наложением циркулярной гипсовой повязки. Если образуется вывих, то нужно провести репозицию кости и устранить его. Операция производится под местной анестезией. Важнейшее условие успешной реабилитации – это ношение супинатора после получения травмы на протяжении года.
Перелом ладьевидной кости стопы
Способов получения перелома несколько. Основной – это травма, нанесенная предметом, упавшим с высоты, или путем сильного пережатия. Нередко ладьевидная кость ломается совместно с кубовидной и клиновидной.
Отек наблюдается, но выражен он недостаточно сильно.
Болезненные ощущения также смазаны. При таком переломе человек испытывает некоторый дискомфорт, но ходить он может. Упор делается преимущественно на пятку.
На месте травмы может образоваться выступ, который является фрагментом кости.
Для уточнения диагноза необходимо проведение рентгенологического исследования.
Сколько заживает перелом стопы?
Время, которое занимает восстановление травмированных костей стопы, широко варьируется.
Оно может увеличиваться или уменьшаться в зависимости от характера травмы и от области повреждения:
Изолированный перелом заднего отростка восстанавливается за один месяц.
Перелом тела и шейки таранной кости до 3 месяцев.
Кости плюсны срастаются за 1,5 месяца.
Фаланги пальцев могу зажить за 6 недели и раньше.
Кости предплюсны могут восстановиться как за месяц, так и за полгода, если наблюдалось выраженное смещение.
Если была оказана квалифицированная помощь, а на этапе восстановления пациент соблюдал все предписания врача, то заживет перелом стопы быстрее. В среднем, это время составляет 2 – 3 месяца.
Лечение перелома стопы
Лечение перелома стопы полностью зависит от места, степени и характера повреждения:
При повреждениях пяточной кости без смещения, врачом будет наложена гипсовая повязка. Начинается она от пальцев и заканчивается в области колена. Особое внимание следует уделить продольному своду стопы. Носить такой гипс в среднем придется пару месяцев. Если имеется смещение, то для начала применяется одномоментная репозиция, после которой будет наложен гипс. Часто используют метод остеосинтеза, проведение которого рекомендовано спустя 14 дней после получения травмы. Аппарат Илизарова применяют, если перелом носит оскольчатый характер.
Когда травмированы кости предплюсны, то используют как метод репозиции, так и черезкостный остеосинтез, редко, но применяется метод скелетного вытяжения. Гипс будет наложен в среднем на 3 месяца.
Когда перелом затронул фаланги пальцев или кости плюсны, то требуется наложение лонгеты. Её длина растягивается до коленного сустава.
При множественных переломах лечение сложное, длительное, иногда может потребоваться оперативное вмешательство.
Реабилитация после перелома стопы
После того, как фиксирующая повязка будет снята, длительное время может сохраняться отечность и некоторые болевые ощущения.
Для скорейшего восстановления пациенту потребуется:
Разминающий массаж стопы и голени.
Повышение двигательной активности с обязательным выполнением ЛФК. Упражняться нужно ежедневно, без пропусков занятий.
Ношение супинаторов. Это условие является обязательным к выполнению. Если все вышеперечисленные процедуры заканчиваются спустя три месяца после их начала, то супинатор человеку нужно будет носить не менее 12 месяцев, а иногда и дольше.
Еще одна частая рекомендация травматологов – это ношение специальной ортопедической обуви. После того как будет снят гипс желательно делать это на протяжении полугода.
Образование: диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Статья написана по материалам сайтов: nogi.guru, skeletopora.ru, nettravm.ru, mjusli.ru, www.ayzdorov.ru.
»