Шейная мигрень симптомы и лечение — причины синдрома Барре Льеу
Синдром Барре-Льеу (шейная мигрень, синдром позвоночной артерии или позвоночного симпатического нерва) – комплекс симптомов, возникающих при компрессии позвоночной артерии или позвоночных нервов, окружающих ее. Патология характеризуется сильными болями в области головы, шеи, расстройствами зрительных, слуховых и вестибулярных функций.
Как правило, болевые ощущения начинаются с верхней части шеи, затем переходят на затылочную и теменную часть головы, далее могут иррадиировать в височно-скуловые доли. Достаточно часто боли односторонние, но могут отмечаться и двухсторонние поражения.
Впервые сдавливание нервных корешков вокруг позвоночных артерий и связанные с этим симптомы описал французский врач Барре и его коллега Льеу в 1925 году. Именно из-за сильных приступообразных болей, сопровождающихся ощущениям сдавливания головы, выпирания глазных яблок, чувством жжения или разливающегося холода в мозгу, патология получила второе название – шейная мигрень.
Анатомия и этиология заболевания
Позвоночные артерии – это парные образования, отходящие от подключичных артерий и входящие в поперечные отверстия шестого шейного позвонка. Кровеносные магистрали пролегают в канале, образуемом отверстиями, расположенными по бокам шейных позвонков в поперечных отростках. Рядом с артериями проходят позвоночные вены.
Выйдя из отверстия первого шейного отростка артерии, резко меняют свое направление, описывая дугу, огибают атлант сзади и сбоку и уходят по глубокой борозде. Затем проходят через большое затылочное отверстие и заднюю черепную ямку, пронизав атланто-затылочную мембрану и твердую оболочку головного мозга, где соединяются в непарную базилярную артерию, расположенную в борозде моста.
Базилярный сосуд омывает кровью мост, мозжечок и задние отделы головного мозга. Кроме того, он участвует в процессе васкуляризации (восстановление, формирование новых кровеносных сосудов) передних отделов мозга, обеспечивая замещение в случае нарушения притока артериальной крови от сонных артерий.
В шейном участке позвоночника от артерий отходят множественные спинномозговые ветви, которые через межпозвонковые отверстия проникают в канал позвоночного столба и оплетают нервные корешки. Учитывая довольно тонкую и деликатную мышечную структуру строения шейного отдела позвоночника, не секрет, что позвоночные артерии подвержены высокому травматизму. Проходя по поперечному каналу артерии должны свободно скользить, повторяя соответствующие изгибы и изменения направления русла в то время когда малейшие несостыковки одного тела позвонка относительно другого способны привести к деформации сосудов.
Любое ущемление шейных артерий нарушает кровообращение и лимфотоки в верхнем отделе позвоночника и головном мозге. В патологическом месте образуется отек, спазм мягких тканей и сдавливание нервных окончаний, что сразу же отражается на чувствительности и функциональности верхних конечностей. Таким образом, поняв основную роль позвоночных артерий можно объяснить важность сохранения их целостности.
Причины возникновения синдрома Барре-Льеу
Факторы, влияющие на возникновение заболевания, принято разделять на две категории: вертеброгенные (относящиеся к позвоночнику) и невертеброгенные (не относящиеся к патологиям позвоночного столба).
- дегенеративно-дистрофические изменения в организме или остеохондроз;
- возрастное изменение архитектоники костей или остеопороз;
- травматические повреждения шейного участка позвоночника;
- искривления осанки или сколиоз;
- спондилез;
- разрастание остеофитов;
- артриты или артрозы межпозвоночных суставов;
- аномалии развития шейных позвонков (например, аномалия Киммерли, высокое расположение отростков позвонков и пр.);
- наследственные аномалии строения, послеродовые травмы и др.
- атеросклероз сосудов;
- тромбофлебит;
- стеноз стенок сосудов;
- аномалии развития позвоночных артерий или их ответвлений от подключичного русла;
- опухоли мягких тканей;
- шейный лимфоденит и пр.
Симптоматика заболевания
Основным симптомом заболевания является острая пульсирующая головная боль. Нередко она распространяется на лобную область, глаза, уши, может охватывать позвоночный столб (иногда вплоть до поясничного отдела), плечи, верхнюю часть грудной клетки, верхние конечности.
В некоторых случаях неприятные ощущения могут локализоваться преимущественно в лобной и теменной зоне, мало проявляясь в затылочной области или шее. Многие больные жалуются на приступы сильной боли только в лицевой части головы, что затрудняет диагностику заболевания, подводя врача к диагнозу атипичной лицевой невралгии.
В одних случаях болевой синдром носит приступообразный характер, и атаки длятся от нескольких минут до нескольких часов, в других – постоянно мучают пациента с неярко выраженными обострениями или облегчениями состояния. Другими признаками шейной мигрени являются тошнота, рвота, ощущение «кома в горле», головокружение, расстройство внимания, потеря ориентации.
Кроме того нередко присутствует шум в ушах, чувство «заложенного» уха, расстройство зрения, тяжесть с одной стороны головы, быстрая утомляемость. На более поздних стадиях болезни отмечаются обмороки, ухудшение памяти, расстройства сна, раздражительность и другие неврологические проявления.
При движениях головы или тела симптоматика обычно нарастает. Отсюда и боязнь перехода в вертикальное положение, быстрой ходьбы, передвижения в транспорте, желание лечь, накрыться с головой одеялом и не шевелиться, присущая пациентам с синдромом Барре-Льеу. Нередко причинами развития заболевания становятся профессиональные особенности работы, когда голову продолжительное время приходится держать в статичном положении. Например, при работе за монитором, с микроскопом, на производственной линии и пр.
Диагностика и лечение шейной мигрени
Диагностирование заболевания начинается со сбора анамнеза, описания пациентом беспокоящих симптомов, характера и локализации болевого синдрома. Затем проводят серию рентгенографических снимков в разных проекциях для определения места патологии, если она связана с вертеброгенными причинами.
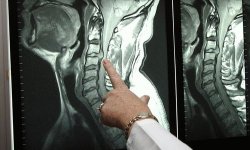
Аномалии строения или расположения кровеносных сосудов лучше отображает магнитно-резонансная или компьютерная томография позвоночного столба с окружающими его структурами. Для определения проходимости сосудов используют дуплексную допплерографию. Томограмма головного мозга поможет визуализировать затруднения кровообращения, если таковые имеются.
Лечение болезни зависит от причин вызвавших приступ боли. Обычно это постельный режим на протяжении острого периода, при этом желательно уложить пациента на жестком матрасе на спину, с невысокой подушкой или без нее. Облегчить боль поможет сухой теплый компресс на шею, который улучшит кровообращение и снимет отечность мягких тканей. Купировать острые боли помогут анальгетические обезболивающие препараты или местные новокаиновые блокады.
После минования острого периода пациенту назначаются физиопроцедуры (электрофорез, магнитотерапия, фонофорез и др.), мануальную терапию (иглоукалывание, рефлексо- и релаксотерапию и пр.), массажи, ЛФК, при необходимости вытяжка позвоночника. Из лекарственных средств могут использоваться нестероидные противовоспалительные препараты, миорелаксанты, витаминные комплексы, антидепрессанты, средства, улучшающие кровообращение во всем организме (актовегин) и в головном мозге (например, гинкго билоба).
Далее показано ежегодное санаторно-курортное лечение или профилактика рецидивов, включающие принятие лечебных ванн или грязей, курсы массажа, постоянное наблюдение у лечащего врача, а также исключение факторов, которые могут спровоцировать ухудшение состояния здоровья пациента.
Хирургическое лечение показано только в особо тяжелых случаях, когда решается вопрос жизнедеятельности пациента. Обычно это случается при травмировании или нестабильности шейных позвонков, когда требуется установка стабилизирующей системы.
Содержание
- Синдром Барре-Льеу. Симптомы, диагностика и лечение
- Причины синдрома Барре-Льеу
- Симптомы заболевания
- Диагностика индрома Барре-Льеу
- Лечение синдрома Барре-Льеу
- Профилактика
- Синдром Барре-Льеу (шейная мигрень) — причины, симптомы, лечение
- От причин к симптомам
- Как именно болит голова и почему болезнь называется шейная мигрень?
- Способы диагностики
- Как справиться с проблемой?
- Задний шейный симпатический синдром Барре-Льеу (шейная мигрень, цервикокраниалгия): причины, симптомы и лечение
- Вертеброгенные причины
- Невертеброгенные причины
- Клиническая картина
- Клиническое течение патологии
- Стадии заболевания
- Диагностика
- Способы лечения
- Профилактика
- Шейная мигрень — болезненная головная боль в области затылка
- Этиология заболевания
- Механизм развития болезни
- Клиническая картина
- Исследование и диагностика
- Медицинская помощь
Синдром Барре-Льеу. Симптомы, диагностика и лечение
Синдром Барре-Льеу – это заболевание, развивающееся из-за сдавления нервов, проходящих вокруг позвоночной артерии. Первые описания синдрома Барре-Льеу дали в 1925 году французский врач Барре и его коллега из Китая по фамилии Льеу в 1929 году Иначе заболевание еще может называться синдромом позвоночной артерии, шейной мигренью, задним шейным симпатическим синдромом. Основным проявлением синдрома Барре-Льеу является появления односторонней мигренеподобной боли.
Причины синдрома Барре-Льеу
Причиной шейной мигрени является повреждение 1-3 шейных позвонков, приводящее к сдавлению проходящих около них, корешков спинномозговых нервов. В результате сдавления корешков и окружающих их тканей, в данной области ухудшается микроциркулящия крови и лимфы.
Это приводит к отеку, а значит, усилению компрессии нервов. Сдавлению подвергается также и позвоночная артерия, результатом чего является нарушение кровообращения в головном мозге и шее. Сходные изменения кровообращения наблюдаются при остеохондрозе, спондилезе и травмах позвоночного столба.
Причинами развития синдрома Барре-Льеу также могут быть воспалительные изменения паутинной оболочки спинного мозга, наличие воспалительное увеличение шейных лимфатических узлов, атеросклероз позвоночной артерии или ее сдавление в результате травмы.
Симптомы заболевания
Основным симптомом, как уже было сказано выше, является постоянная головная боль, иногда она может пульсировать. Болит обычно шейно-затылочная область, однако, она может распространяться и выше вплоть до половины головы. Наличие постоянной тупой боли называют мигренью, отчего болезнь и получила одно из своих названий.
Возникновение боли, как правило, связано с длительным удержанием головы в определенном положении, например, она может быть спровоцирована длительной работой за компьютером или большим напряжением при шитье. Боль может усиливаться от быстрой ходьбы или от ходьбы по лестнице, в общественном транспорте из-за тряски. Продолжительность приступа боли различна и колеблется от минут до нескольких часов.
Бывает, что оловная боль сопровождается чувством онемения, ощущением «стягивания» головы, чувством «выпирания глаз». При описании локализации боли, типичен симптом «снятия маски», то есть когда пациент локализацию и направление распространения головной боли, он проводит рукой от затылка в сторону лба.
При шейной мигрени возможно также появление шума и боли в ушах, тошноты, головокружения, боли в глазах и снижение зрения. Некоторых больных может беспокоить появление тумана или мушек перед глазами. Во время боли, что естественно, человек утомляется быстрее обычного, а из общих реакций – иногда наблюдается потливость, ощущение комка в горле озноб или чувство приливов.
При далеко зашедших стадиях заболевания, сами пациенты или их родственники, отмечают нарушения сна, раздражительность, ухудшение памяти. При тяжелых нарушениях, могут даже развиваться обмороки.
Диагностика индрома Барре-Льеу
Диагностика данного заболевания затруднена в связи с многообразием его проявлений. Для правильной постановки диагноза, врач тщательно расспрашивает больного о перенесенных травмах, характере боли, ее силе и локализации, когда она усиливается или чем провоцируется. Большую помощь в диагностике синдрома Барре-Льеу оказывает проведение дуплексного сканирования (один из методов УЗ-исследований), который позволяет выявить сужение просвета позвоночной артерии от атеросклеротических изменений или внешнего сдавления.
Проведение МРТ или КТ может помочь выявить перенесенных травмы, характер изменения шейных позвонков. Томография позволяет также увидеть наличие отека вокруг корешков спинномозговых нервов, оценить состояние лимфатических узлов и оболочек спинного мозга.
Лечение синдрома Барре-Льеу
При наличии острого болевого синдрома, обычно назначается постельных режим около трех дней, сменяющийся полупостельным(3-5 дней). При этом, лежать рекомендуется на спине с низкой подушкой. Хороший эффект дает применение сухого тепла на область шеи. Для этого под шею подкладывается мешочек с нагретой солью или песком. Сухое тепло приведет к расширению капилляров, тем самым, улучшится кровообращение и уменьшится отек, кроме того, мешочек под шеей будет помогать удерживать позвоночник в выпрямленном состоянии, что положительно сказывается на кровотоке по позвоночной артерии.
Очень хороший эффект оказывает применение различных физиотерапевтических процедур – например, электрофореза с эуфилином или анальгином на область задней поверхности шеи, может применяться также фонофорез с глюкокортикоидными гормонами. При невозможности проведения физиотерапевтических мероприятий, применяются горчичники, различные согревающие мази, аппликации димексида в сочетании с нестероидными противовоспалительными средствами.
Для восстановления нормального кровообращения в головном мозге, назначается сосудистая терапия, например, актовегин.
После купирования болевого синдрома, показана лечебная гимнастика. Выполняемые упражнения зависят от возраста, степени изменения шейных позвонков и наличия сопутствующих заболеваний. Независимо от перечисленных факторов, всем больным противопоказаны вращательные движения головы, а также ее запрокидывание. Выполняемые упражнения направлены на укрепление мышц шеи. Для того, чтобы снизить давление на корешки спинномозговых нервов, применяется мануальная терапия.
В частности, вытягивают шею в различных положениях – лежа, сидя и стоя. Однако, необходимо помнить, что эта процедура противопоказана при гипертонической болезни и атеросклерозе сосудов головного мозга.
Вне обострения, хорошо укрепляет здоровье санаторно-курортное лечение с применением радоновых или сероводородных ванн и грязей, а также массажа.
Профилактика
Для профилактики развития синдрома Барре-Льеу, необходимо укреплять мышцы спины и шеи, следить за осанкой во время работы, соблюдать режим труда и отдыха, а также стараться избегать травм позвоночника.
Синдром Барре-Льеу (шейная мигрень) — причины, симптомы, лечение
Ни одно из проявлений остеохондроза шейного отдела позвоночника не вызывает столько вопросов, как задний шейный симпатический синдром или синдром Барре – Льеу. Еще эту проблему называют шейной мигренью, хотя с настоящей мигренью эта болезнь имеет только сходство в названии.
От причин к симптомам
Часто ли вам приходиться ловить себя на мысли, что с головой срочно нужно что-то сделать? Вам постоянно хочется держать руки на затылке, хочется тереть его кулаками, вытащить что-нибудь из головы, потому что некуда деваться от тягостного ощущения распирания.
Отчего появляется синдром Барре – Льеу?
Не всегда достоверно удается определить источник проблем, собственно, как и при других болезнях.
- Причиной этих недомоганий в подавляющем большинстве ситуаций является шейный остеохондроз, в том числе на фоне повреждений (особенно хлыстовых травм, связанных с переразгибанием шеи) как недавних, так и застарелых. Скорее всего, вам известно, что на стенки артерий воздействуют костные разрастания позвонков или суставные разрастания, как следствие артрозов межпозвонковых суставов.
- Врожденные изменения просвета артерий и нарушение их взаиморасположения.
- Атеросклероз, а именно образование атеросклеротических бляшек, изменяющих скорость кровотока по сосудам.
Но какая причина не стала бы появлением комплекса симптомов и жалоб, настораживать должно то, что проблема кровообращения в сосудах, обеспечивающих приток к голове, может стать фактором развития нарушений мозгового кровообращения.
Клинические проявления нарушений кровообращения
Рассмотрим симптоматику. Обычно в клинической картине различают 2 стадии:
- функциональную, вследствие нарушений сосудистого тонуса;
- органическую, при которой уже присутствуют признаки хронического нарушения мозгового кровообращения.
В свою очередь, нарушение сосудистого тонуса проявляется:
- краниалгиями (головными болями) и онемением лица;
- нарушениями вестибулярного аппарата;
- проблемами со зрением.
Как именно болит голова и почему болезнь называется шейная мигрень?
Обычно это неприятные пульсирующие жгучие ощущения, занимающие почти всю волосистую часть головы – пациенты иногда сравнивают ее со шлемом. Боль чаще бывает односторонняя и ощущается на стороне других проявлений остеохондроза. Именно односторонние проявления определили сравнение ее с мигренью, хотя задний шейный симпатический синдром с ней ничего общего не имеет. Боль может носить постоянный характер, усиливаться после тряски во время езды в транспорте, расчесывания или сна на неудобной подушке.
Сопровождаться приступы шейной мигрени могут богатой вегетативной симптоматикой, напоминающей панические атаки: ознобом, сердцебиением, нестабильностью артериального давления на фоне боли.
Изменения слуха выглядят как ощущения гула, треска, шума интенсивность которых может снижаться после специального комплекса упражнений постизометрической релаксации, грубо говоря, когда голова становится на место.
Зрительные проявления состоят в ощущениях тумана или песка в глазах.
Способы диагностики
Если вы уже нашли у себя половину этих проявлений, не спешите начинать лечиться. Диагноз требует точного подтверждения. А сделать это сможет врач-невропатолог, осмотрев и назначив комплекс дополнительных обследований.
Рентген шейного отдела позвоночника
Проводится обязательно в двух проекциях – спереди и сбоку. Плюс к этому выполняется снимок с функциональной нагрузкой, который поможет увидеть нестабильность и смещение позвонков относительно друг друга.
Допплерография и дуплексное сканирование
Современный диагностический комплекс, позволяющий с помощью ультразвука получить представление о скорости кровотока в основных сосудах и даже получить реконструированное цветное изображение артерий и вен со всеми изменениями со стороны сосудистой стенки.
Магнитно-резонансная томография
Основное широкодоступное средство из методик, которые позволяют получить достоверное изображение позвоночника в боковой плоскости. На снимках отлично видны грыжи, очаги нарушения кровообращения в шейном отделе и головном мозге, куда кровь доставляется позвоночными артериями. Показания – это шейная мигрень, симптомы нарушения мозгового кровообращения и деятельности спинного мозга.
Как справиться с проблемой?
Терапия любого заболевания и лечение шейной мигрени, в том числе, строится по определенной схеме:
- лечение причины;
- лечение путей развития;
- лечение симптомов.
Лечимся руками
К сожалению, остеохондроз, с одной стороны, является закономерным процессом – наш организм с определенного возраста начинает стареть. И, если костные разрастания на позвонках есть, то от них никуда уже не денешься. С другой стороны, патологические реакции шейных мышц, произошедшие в ответ на раздражение нервов, вполне поможет снять остеопат или мануальный терапевт.
Широко используется постизометрическая релаксация – своеобразный комплекс упражнений, являющийся своего рода мягким вариантом мануальной терапии. В любом случае начинать лечение, адекватно оценив состояние больного, должен врач, который потом может научить элементарным самостоятельным приемам такой терапии.
Рекомендуется спать на ортопедической подушке. Современные подушки делают из экологичных и долговечных материалов, поэтому сон на ней – одно удовольствие.
Можно носить воротник Шанца, поддерживающий шею в определенном положении. Но, с оглядкой на то, что носить его следует не более 3–4 часов без перерыва, иначе мускульный корсет начнет атрофироваться, и мышцам станет проблематично удерживать правильный изгиб позвоночника.
Лечебная физкультура, выполняемая самими пациентами должно стать хорошим подспорьем. Единственное, необходимо помнить о том, что следует избегать резких движений шеей.
Лекарственная терапия
Для начала нужно расслабиться, причем во всех отношениях
- Расслабить нервы. Элементарные растительные успокоительные препараты – настойка пустырника, экстракт валерианы, растительные чаи на основе мелиссы, хмеля – улучшают восприятие других лекарственных препаратов и нивелируют болевую доминанту.
- Уберут сосудистый спазм, препараты, влияющие на тонус артерий, типа но-шпы и папаверина.
- Для лечения мышечного напряжения целесообразны миорелаксанты (мидокалм или тизанидин).
Так как синдром Барре-Льеу сопровождается вегетативной окраской жалоб, поэтому нелишними будут препараты, стабилизирующие функцию вегетативной нервной системы – фенибут, беллатаминал. Улучшают кровообращение и питание мозга популярные ноотропы и метаболики – пирацетам, актовегин, метамакс, рибоксин.
Витаминотерапия давно стала неотъемлемой составляющей лечения болезней нервной системы.
Полезными в данной ситуации будут витамины группы B, которые производятся в настоящее время в виде комплексов. То есть вместо трех уколов достаточно сделать один.
Хотя от такой проблемы, как шейная мигрень невозможно окончательно избавиться, грамотный подход врача и полноценное участие самого пациента в лечении, помогут в значительной мере облегчить состояние.
Задний шейный симпатический синдром Барре-Льеу (шейная мигрень, цервикокраниалгия): причины, симптомы и лечение
Задний шейный симпатический синдром – болезнь, которая в международной медицинской литературе имеет много других названий. Первое описание патологии появилось в медицинской литературе в прошлом столетии, тогда ее называли «шейная мигрень».
Возникает недуг на фоне сдавливания нервных окончаний около позвоночной артерии. Болезнь рассматривается как функциональная стадия синдрома позвоночной артерии. Патология является цереброваскулярным заболеванием, которая неминуемо приводит к нарушениям в процессе кровообращения в мозгу.
Опасность заболевания в том, что в процесс может быть втянут позвоночный нерв. Он находится в тесной анатомической взаимосвязи с позвоночной артерией, которая продавливается при наличии синдрома.
Основной причиной развития заднешейного симпатического синдрома является поражение в области 1-3 позвонков в шейном отделе, которые неминуемо приводит к нарушению лимфотока и кровообращения. Затем появляется отек тканей, и сдавливание нервов только увеличивается. Страдает позвоночная артерия.
Считается, что патологический процесс появляется на фоне воспалительных процессов на лимфоузлах шейной зоны или в субарахноидальной оболочке. Возможным провокатором заболевания может стать компрессия позвоночной артерии или артериальный атеросклероз.
В целом выделяют два типа причин: связанные с болезнями позвоночника (вертеброгенные) и не связанные (невертеброгенные).
Вертеброгенные причины
Задний шейный симпатический синдром может появиться на фоне следующих заболеваний:
- травмы позвоночника;
- излишней подвижности позвонков;
- генетических отклонений;
- остеохондроза 1 и 2 позвонков;
- невыясненных патологий.
Данный тип заболевания может передаваться по наследству. Если у матери диагностирован этот недуг, то вероятность того, что и у ребенка будет синдром, равняется 75%. Если у отца присутствует цервикокраниалгия, то вероятность появления такого же заболевания у малыша равняется всего лишь 20%.
Невертеброгенные причины
К провоцирующим заболеваниям можно отнести:
- атеросклероз сосудов;
- спастику шейных мышц;
- врожденные заболевания и аномалии в строении артерий;
- хлыстовые травмы;
- воспалительный процесс в скелетной мускулатуре.
К провоцирующим факторам можно отнести: дефицит сна, перенапряжение (умственное и физическое), подъем на большую высоту. Также спровоцировать такое состояние могут:
- излишнее увлечение тирамином, это вещество в большом количестве содержится в шоколаде, кофе и сыре, орехах;
- яркий свет;
- гормональные изменения, в особенности в период месячных и менопаузы;
- сильные запахи;
- перепады атмосферного давления;
- пагубные привычки.
Клиническая картина
Патология характеризуется частыми болями в области шеи и затылка, которая может иррадиировать в височную и теменную часть головы. Боль можно охарактеризовать как пульсирующую, жгучую, которая увеличивается при движении головой.
У больного могут наблюдаться проблемы с равновесием, в глазах может быть потемнение и неясность видения. Синдром значительно влияет на умственную и физическую работоспособность.
Что это такое — цервикокраниалгия? Это ощущение того, что «ползают мурашки» в шейной и затылочной области. Может казаться, что в глазах находится посторонний предмет. Больной может упасть, при этом не теряя сознания. У некоторых пациентов наблюдается повышение температуры тела, может быть тошнота, даже переходящая в рвоту. Часть пациентов наблюдают у себя проблемы со сном и памятью.
Клиническое течение патологии
Синдром Барре-Льеу условно разделяют на три типа в разрезе клинического течения патологии:
- Типичный вариант. Характеризуется появлением болей с одной стороны головы. Они стреляющие и сжимающие. Часто боль усиливается на фоне атмосферных колебаний, при переохлаждении или сильных переживаниях. В ушах может быть шум, периодически может снижаться слух, иногда наблюдаются изменения речи.
- Тип, сопровождающийся аномалиями в промежуточном мозге. В таком случае у пациентов явно выражены вазомоторно-вегетативные иннервации. У пациента наблюдается тремор, жар в области лица, выделения из носа. На пике приступа может начаться неукротимая рвота, усиленное сердцебиение, одышка. А после стихания приступа может начаться энурез.
- Тип, при котором в процесс вовлекаются периферические нервы. Такой тип характеризуется не только головными болями, но и односторонними болевыми ощущениями в области плеча. Наблюдается серьезная слабость в верхних конечностях.
Стадии заболевания
Что это такое — цервикокраниалгия ? Это патология, которая протекает в двух стадиях. Первая – это полностью обратимый процесс. На этой стадии происходит периодическое сужение сосудов, которое сопровождается головными болями.
На второй стадии сужение уже необратимо, клиническая картина ухудшается, симптоматика усиливается.
Диагностика
Чтобы установить точный диагноз, придется пройти полное обследование, и только потом назначается лечение. При шейном остеохондрозе симптом — головная боль — встречается практически у каждого пациента. Головная боль вообще присутствует в симптомокомплексе многих заболеваний. Почему при диагностировании цервикокраниалгии делается акцент на определение наличия или отсутствия шейного остеохондроза? Потому что именно эта патология чаще всего становится провокатором развития синдрома Барре-Льеу.
Прежде всего врач проводит тщательный опрос пациента, назначает проведение рентгенологического обследования шейной области, сдается кровь на общий биохимический анализ. Затем проводятся МРТ и электромиография. Только такое полное обследование позволит поставить точный диагноз.
Способы лечения
Задний шейный симпатический синдром может лечиться только комплексно. Врач подбирает схему лечения в зависимости от возраста пациента, степени недуга и причин заболевания, если они установлены.
Чтобы облегчить состояние во время приступа, рекомендуется постельный режим на протяжении трех дней. Чтобы быстрее снять боли, можно прикладывать к области шеи сухое тепло. Это может быть разогретая соль, которая позволит снять отечность и улучшить кровообращение.
В качестве сухого тепла могут выступать горчичники или растирка жидкостью «Димексид», а лучше всего пройти физиотерапевтические процедуры – электрофорез с анальгетическими средствами.
После снятия болевых ощущений назначаются гимнастические лечебные упражнения и курс лечения сосудов.
Может быть рекомендована мануальная терапия, однако она имеет множество противопоказаний. В частности, она не подойдет для лиц с гипертонией или атеросклерозом сосудов.
Для улучшения периферического и мозгового кровообращения могут назначаться следующие препараты:
Диагноз «задний шейный симпатический синдром» требует регулировки активности нервной системы. Для этого назначаются «Пентовит», «Мильгамма», «Нейромультивит». Чтобы снять боли, можно использовать «Мовалис», «Найз». Подойдут спазмолитические средства «Дротаверин» или «Папаверин», которые устраняют спазмы сосудов и мускулатуры. А препараты с триптаном позволяют устранить приступы мигрени. Это «Амигреин» или «Суматриптан».
В ряде случаев врачи рекомендуют вытяжение. Однако эта процедура имеет достаточно широкий перечень противопоказаний. Вытяжение нельзя проводить при наличии гипертонии, при атеросклерозе сосудов, в пожилом возрасте.
В периоды, когда болезнь затихает, рекомендуется санаторно-курортное лечение, которое может проводиться на фоне радоновых или сероводородных ванн. Данная патология может лечиться грязями.
Лечение и симптомы головной боли при шейном остеохондрозе сильно пересекаются с синдромом. Ведь именно на фоне остеохондроза часто возникают цервикальные головные боли. Говорит это о том, что поражены верхние позвонки шеи. Боли в данном случае могут сниматься при помощи воротника Шанца, который позволяет снизить нагрузку на шейный отдел позвонка, зафиксировать голову в правильном положении. При остеохондрозе не рекомендуется проводить массаж, так как есть огромный риск нанести дополнительную травму.
Профилактика
Чтобы не допустить появления синдрома, необходимо следить за состоянием мышц шеи и спины, постоянно их укреплять. Очень большое значение имеет правильная осанка. Всегда необходимо соблюдать режим отдыха и труда. И, естественно, нельзя допускать травм позвоночного столба.
Питание должно быть рациональным, в меню должны присутствовать белки, клетчатка. Лучше отказаться от употребления кофе, пищи с большим содержанием углеводов и жиров. Не стоит употреблять еду, которая способствует накоплению солей в организме. В частности, это поваренная соль, картофель, щавель, виноград и молоко.
Шейная мигрень — болезненная головная боль в области затылка
Шейная мигрень — это вид головной боли, который вызван нарушением циркуляции крови в одной или обеих позвоночных артериях (правой и левой). Другие названия болезни «синдром позвоночных артерий», «синдром Барре-Льеу», «задний шейный симпатический синдром».
Нарушения циркуляции крови по позвоночным артериям не могут спровоцировать такие тяжелые осложнения, как инсульт, но проблемы с кровообращением становятся причиной неприятных субъективных ощущений: головных болей, сопровождающихся расстройствами координации, зрения или слуха.
Пик заболевания приходиться на возраст 30 лет, у женщин болезнь диагностируют чаще.
Этиология заболевания
Причины шейной мигрени бывают
- невертеброгенные (не связанные с заболеваниями позвоночника);
- вертеброгенные (связаны с патологиями позвоночного столба).
К невертеброгенным причинам, спровоцировавшим шейную мигрень можно отнести следующие заболевания:
- атеросклероз сосудов,
- врожденные патологии локализации и строения артерий,
- хлыстовая травма, которая возможна из-за резкого отклонения или запрокидывания головы назад при ударе или резкой остановке транспорта;
- спастика мышц шеи;
- воспаление скелетной мускулатуры.
К вертеброгенным причинам, которые могут вызвать синдром Барре-Льеу, относятся такие патологии позвоночника как:
- врожденные пороки позвонков;
- травмы позвоночного столба;
- остеохондроз I и II шейного позвонка;
- подвижность позвонков шеи;
- идиопатические (с неясной этиологией) заболевания.
Заболевание может передаваться по наследству, так если женщина страдает от шейной мигрени, то вероятность того, что у ребенка разовьется болезнь, составляет 75%. Если недуг наблюдается у отца, то вероятность его передачи по наследству составляет 20%.
Кроме этого факторами-провокаторами являются:
- умственные и физические перенапряжения;
- нездоровые привычки;
- употребление тирамина, которого много в кофе, орехах, сыре, шоколаде;
- скачки температуры и давления;
- подъем на большую высоту;
- яркий свет и сильные запахи;
- гормональные изменения во время месячных и климакса;
- дефицит сна.
Механизм развития болезни
Если имеются какие-либо вышеперечисленные патологии, то у человека наблюдается раздражение нервных окончаний и позвоночных артерий, в результате чего наблюдается спазм мускулатуры, резкое сужение просвета кровеносных сосудов и развивается шейная мигрень.
Спазмы могут наблюдаться при поворотах шеи, наклонах или изменении положения туловища. У некоторых пациентов они могут быть постоянными. Из-за спазмов уменьшается приток крови к голове и нарушается мозговое кровообращение, возникают приступы головной боли.
Заболевание протекает в II стадии:
- первая или обратимая стадия характеризуется эпизодическим сужением сосудов, которое сопровождается приступами головной боли и сопутствующей клинической картиной;
- вторая стадия характеризуется необратимым сужением стенок сосудов, усилением симптомов приступов, которые возникают все чаще.
Клиническая картина
Главный признак шейной мигрени — сильная головная боль. При этом:
- болевой синдром может быть постоянный или приступообразный;
- боли пульсирующие, сфокусированные в затылочной области;
- во время приступа боль может иррадиировать в область глазниц или переносицы, в теменную или лобную часть головы, уши;
- как правило, болезненные ощущения односторонние, усиливающиеся при движении шеей;
- болевой синдром наблюдается при расчесывании и прикосновение к голове;
- при повороте шеи ощущается зуд и жжение;
- приступ может сопровождаться головокружением, тошнотой с рвотой, особенно при запрокидывании головы;
- могут наблюдаться расстройства зрения и слуха, которые проявляются пеленой или мушками перед глазами, двоением предметов, слезотечением, шумом в ушах;
- возможно, онемение части лица;
- может появиться ощущение комка в горле, развиться дисфагия;
- приступ может сопровождаться жаром или ознобом;
- повышается чувствительность к свету и громким звукам;
- иногда при пережимании кровеносных сосудов при резких поворотах головы возможны потери сознания;
- при тяжелом течении заболевание пациент после приступа на время может терять координацию.
Исследование и диагностика
При постановке диагноза врач собирается полный анамнез, расспрашивает пациента о травмах и заболеваниях шейного отдела позвоночника. Помогает в диагностике и проба с прижатием проекции дополнительных позвоночных артерий, во время которой наблюдается усиление клинической картины.
Также специалист назначает проведение таких исследований:
- рентгенография шеи, с помощью которой удается выявить явные изменения в позвоночнике и уточнить причины спровоцировавшие недуг;
- ультразвуковая допплерография, которая позволяет оценить кровообращение по позвоночным артериям;
- определение липидов и холестерина в системном кровотоке;
- компьютерная или магниторезонансная томография, которая позволяет послойно изучить структуру позвонков и артерий и выявить патологии;
- реоэнцефалография сосудов головного мозга с помощью, которой определяется мозговое кровообращение.
Медицинская помощь
Шейная мигрень довольно опасное заболевание, которое в запущенных случаях может закончиться смертью пациента, поэтому к его лечению на ранней стадии нужно подойти очень серьезно.
Терапией и диагностикой заболевания занимаются врачи-неврологи, которые назначают комплексное лечение.
- противовоспалительные и анальгезирующие препараты, такие как Мовалис, Миг, Найз;
- средства, улучшающие периферическое и мозговое кровообращение, защищающие головной мозг от дефицита кислорода: Пирацетам, Стугерон, Церебролизин;
- витамины группы В, которые регулируют активность нервной системы: Пентовит, Нейромультивит, Мильгамма;
- метаболические средства, например Мельдоний;
- спазмолитические препараты, которые позволяют устранить спазмы мускулатуры и сосудов: Дротаверин, Папаверин, Сирдалуд;
- вегетотоники такие как Фенибут;
- триптаны, препараты направленные на устраненияе приступов мигренозной боли: Амигренин, Суматриптан.
Кроме этого хороший эффект дает массаж шеи, который устраняет спазмы мускулатуры, нормализует кровоток. Показаны занятия лечебной физкультурой, которые позволяют укрепить мышцы шеи. Также проводят иглоукалывание, электрофорез, сеансы остеопатии.
Чтобы предупредить развитие болезни и вылечить шейную мигрень в самом начале рекомендуется спать на ортопедической подушке, ведь зачастую именно неправильное положение шеи во сне провоцирует недуг.
В тяжелых случаях, когда шейная мигрень связана со смещением шейных позвонков, показано оперативное вмешательство. Но его проведение очень рискованно, так как возможно повреждение спинного мозга, что чревато инвалидизацией пациента. Во время операции стабилизируют шейные позвонки, устраняют костные выросты.
Большое значение отводиться предупреждению приступов. Для этого нужно вести тетрадь, в которую надо записывать, как протекал приступ, что послужило предпосылкой к его возникновению. Возможно, с помощью этих записей удастся выявить факторы-провокаторы, устранив которые можно сократить количество обострений.
Так как яркий свет и громкие звуки ухудшают самочувствие больного, то во время проявления шейной мигрени ему лучше находиться в затемненном помещении.
Кроме этого пациенту рекомендуется исключить из своего рациона продукты содержащие тирамин.
Нужно помнить, что при адекватном и своевременном лечении прогноз благоприятный, приступы болезни можно купировать или значительно облегчить.
Статья написана по материалам сайтов: www.spina.ru, spina-sustav.ru, medotvet.com, fb.ru, neurodoc.ru.
»