Реактивный артрит: причины, симптомы и лечение
Реактивный артрит — неинфекционное воспаление, поражающее суставы, после перенесенной внесуставной инфекции: урогенитальной, носоглоточной, кишечной, а также после глазной (синдром Рейтера). «Реактивные артриты» — это общий собирательный термин для обозначения негнойных заболеваний суставов, развивающиеся в течение 30 дней после перенесенной инфекции. Заболеть этой формой артрита можно в любом возрасте, однако чаще всего страдают молодые люди (особенно мужчины) от 20 до 40 лет. По данным медицинской статистики реактивные артриты встречаются примерно в 2, 5% случаев после кишечных инфекций и в 0, 8% случаев после перенесенной мочеполовой инфекции.
Термин «реактивный артрит» появился в 1969 году. До этого времени болезнь носила имя немецкого врача Ганса Рейтера. Однако он был адептом нацистской евгеники, принимал участие в экспериментах на людях в концлагерях. Поэтому в настоящее время болезнь носит название «реактивный артрит». А его именем называют только синдром, при котором происходит поражение глаз.
Некоторую предрасположенность к развитию реактивных артритов и синдрома Рейтера имеют представители определенных народов. Поэтому недуг развивается преимущественно у лиц, имеющих к ней генетическую предрасположенность. Так, почти 20% населения скандинавских стран, примерно 4% населения северной Африки и 0,5- 2% населения Японии обладают специфическими антигенами, повышающими вероятность развития этой патологии. В Европе распространенность этих антигенов составляет 5−8%.
По мнение многих специалистов недуг является ревматическим заболеванием и способен в активной стадии поражать жизненно — важные органы и системы человека. Из этой статьи вы узнаете, как лечить реактивный артрит, какие симптомы его сопровождают и как предотвратить появление этого недуга.
Содержание
- Что такое реактивный артрит
- Причины реактивного артрита
- Симптомы реактивного артрита
- Диагностика реактивного артрита
- Лечение реактивного артрита
- Реактивный артрит коленного сустава
- Реактивный артрит тазобедренного сустава у детей
- Последствия реактивного артрита
- Прогноз и профилактика реактивного артрита
- Реактивный артрит
- Причина развития реактивных артритов
- Симптомы реактивного артрита
- Диагностика реактивного артрита
- Лечение реактивного артрита
- Профилактика реактивного артрита
- Реактивный артрит – симптомы и лечение
- Причины реактивного артрита у взрослых
- Симптомы реактивного артрита
- Синдром Рейтера
- Диагностика реактивного артрита
- Реактивный артрит — лечение
- Видео — Реактивный артрит
- Реактивный артрит: этиология и причины развития патологии
- Реактивный артрит: симптомы и классификация заболевания
- Реактивный артрит: диагностика патологии
- Реактивный артрит: лечение недуга
- Диета при реактивном артрите, лечение народными средствами и меры профилактики
Что такое реактивный артрит
Реактивный артрит связан с инфекцией, но не напрямую. Ведь инфекции сустава нет, она поражает глаза, носоглоточную, мочеполовую или кишечную систему, но в результате страдают именно суставы. Поскольку инфекция выступает «отправной точкой», которая провоцирует сбои в работе иммунной системы, то именно последняя «набрасывается» на суставы. В этом случае даже устранение инфекции при помощи антибиотиков не всегда улучшает ситуацию. Подобная избирательность иммунной системы связана с предрасположенностью к реактивному артриту лиц с активной реакцией иммунной системы на микробных агентов, которые циркулируют в крови и в суставной жидкости. В результате микробной мимикрии (сходства антигенов инфекционного возбудителя) происходит иммунный ответ, который обращен не только на микробы, но и на собственные ткани сустава. Вследствие сложных иммунохимических процессов в суставах развивается негнойное (неинфекционное) реактивное воспаление.
Несмотря на то, что механизм воспаления похож во всех реактивных артритах, однако патогенных агентов, способных запустить недуг, огромное множество. В отдельных случаях специфические симптомы выносят в отдельную патологию.
Например, артрит после хламидиоза, который сопровождается поражением глаз, называется синдромом Рейтера.
Реактивный артрит- это очень сложное заболевание суставов, которое имеет свои характерные особенности. Данная форма артрита сопровождается сразу несколькими симптомами:
- патологией воспалительного характера в органах ЖКТ;
- воспалением глаз (конъюнктивитом);
- воспалительными процессами в мочеполовой системе;
- воспалением суставов.
Таким образом, реактивные артриты классифицируют в следующие группы:
- постэнтероколитические, вызванные возбудителями кишечных инфекций (сальмонеллой дизентерийной палочкой, клостридией);
- урогенитальные, которые развились вследствие перенесенных хламидиоза, уреаплазмы и других инфекций.
Причины реактивного артрита
Многочисленные исследования доказали, что реактивный артрит развивается на фоне плохой генетики. Заболевание можно выявить на генетическом уровне, поскольку в крови у пациентов находятся специфические генетические маркеры HLA- B 27. Однако, несмотря на генетическую предрасположенность, реактивный артрит проявится у пациентов только в том случае, если они будут инфицированы этим недугом.
Реактивный артрит развивается вследствие следующих причин:
- различных вирусных инфекций (сальмонелла, шигелла, кампилобактер);
- инфекционных заболеваний (дизентерия);
- иммунных аномалий;
- генетической предрасположенности к данному недугу (заболевание чаще развивается у носителей антигена HLA- B 27;
- инфицирование микроорганизмами, проникающими в мочеполовую систему (хламидии, уреаплазма).
Симптомы реактивного артрита
Впервые реактивный артрит практически у всех пациентов начинается остро. Недуг проявляется примерно через две недели после инфицирования больного.
Характерными симптомами являются:
- Резко повышается температура тела, сопровождающаяся ознобом и лихорадкой. Также повышается местная температура в области пораженных суставов.
- Суставы опухают и краснеют. Поражаются, как правило, коленный, голеностопный, лучезапястный и локтевой суставы, а также суставы кистей рук и стоп.
- В суставах развивается болевой синдром. Боли усиливаются при ходьбе или при выполнении обычных повседневных движений. Боли носят тупой и ноющий характер, но в ночное время немного стихают.
- Чаще всего боль ощущается при пальпации больного сустава.
- Появляется скованность, которая возникает в результате нарушения оттока суставной жидкости. Это мешает пациентом передвигаться.
- Появляется суставной синдром, сопровождающийся болями, отечностью и олигоартритом (поражаются два, три сустава).
- Диагностируются инфекции в кишечнике, мочеполовой системе и носоглотке.
- Расширяется суставная щель и отек мягких тканей.
- Наблюдается воспаление глаз и кожных покровов (раздражение слизистой оболочки глаз, конъюнктивит, ослабление зрения, крапивница, псориазные высыпания, стоматит).
- Проявляются признаки поражения позвоночника, почек, болезней сердца тахикардии, заболевания нервной системы.
- Пациент ощущает постоянную усталость, недомогание и потерю работоспособности.
- Потеря аппетита и резкая потеря веса.
- У многих пациентов развивается деформация стоп, деструкция и неподвижность сустава (анкилоз).
- Нелеченый увеит приводит к стремительному развитию катаракты.
Классические проявления реактивного артрита выражаются триадой симптомов: конъюнктивита, уретрита и артрита.
Диагностика реактивного артрита
При данной форме артрита наблюдается изменение картины крови: повышается скорость оседания эритроцитов (СОЭ), увеличивается количество лейкоцитов, в венозной крови наблюдается рост С-реактивного белка на фоне отрицательных анализов на ревматоидный фактор и антинуклеарный фактор. Специфическим маркером, который красноречиво свидетельствует о наличии реактивного фактора, является выявление антигена HLA- B 27.
Необходима дифференциальная диагностика с ревматоидным артритом. В зависимости от причины, вызвавшей недуг, пациента направляют на консультацию к венерологу или урологу. При посеве суставной жидкости патогенные возбудители отсутствует, что позволяет говорить об отсутствии бактериального артрита.
Комплекс лабораторных исследований:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- анализ крови на антитела и антигены;
- анализ крови на сиаловые кислоты;
- иммуноферментный анализ;
- анализ кала на выявление патогенной микрофлоры;
- полимеразная цепная реакция (ПЦР) для типирования антигена HLA- B 27;
- ректороманоскопия;
- магнитно — резонансная томография (МРТ);
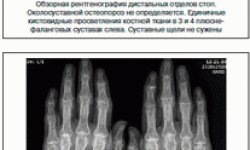
- рентгенография сустава, как правило, не имеет решающего диагностического значения, поэтому проводится только в отдельных случаях.
- компьютерная томография (КТ).
Лечение реактивного артрита
Лечение недуга зависит от места локализации артрита и от стадии его развития. При лечении реактивного артрита назначают:
- НПВП (нестероидные противовоспалительные препараты) которые обладают противовоспалительным, обезболивающим и жаропонижающим действием. Однако на фоне постоянного приема препаратов этой группы может возникнуть побочные эффекты в виде нарушений в работе ЖКТ: язвы, желудочно — кишечные расстройства, внутренние кровотечения.
- Кортикостероиды. Эти гормональные препараты производят прекрасный лечебный эффект и способны уменьшить воспалительный процесс в суставах. Очень эффектны инъекции кортикостероидов в пораженную область.
- При инфекционно- венерическом происхождении артрита назначают курс антибиотиков.
- Одновременно пациент должен принимать пробиотики, которые призваны смягчить воздействия антибиотиков на ЖКТ.
- Пациентам со стойкой формой реактивного артрита назначается сульфазилин. После лечения этим лекарственным средством назначаются лабораторные исследования крови, поскольку этот препарат оказывает побочные действия в виде подавления костного мозга.
- При поражении глаз назначаются специальные капли, серьезные глазные патологии лечатся инъекциями кортизона.
- Курс антибиотиков назначается пациентам при реактивном артрите, вызванном кишечными и урогенитальными инфекциями.
- Дополнением к медикаментозному лечению являются вспомогательные методы: физиопроцедуры (криотерапия, фонофорез), лечебная физкультура, лечебные ванны и санитарно — курортное лечение.
- Во время санитарно — курортного лечения назначают грязелечение, лечебные ванны с солью из Мертвого моря, также назначают сероводородные и сернистоводородные соли.
После излечения, независимо от причины, вызвавшей реактивный артрит, рекомендуется регулярно сдавать анализы, которые могут определить наличие инфекции.
Реактивный артрит коленного сустава
Данный недуг развивается вследствие перенесенных иммунных заболеваний. У детей это может быть корь, коклюш или ангина. У взрослых спровоцировать недуг могут инфекции, которые предаются половым путем или поражающие желудочно — кишечный тракт. Поскольку причины развития артрита могут быть разными, то прогноз заболевания зависит от того, насколько своевременно были выявлены источники инфекции и назначения адекватного лечения. Обычно пациенты прибегают к врачебной помощи, когда патогенные агенты накопились в жидкости суставной сумки.
Как у взрослого, так и у ребенка развитие недуга происходит по одному и тому же сценарию:
- При остром воспалении повышаются температурные показатели, появляются мышечные боли, скованность в пораженном суставе. Эти симптомы характерны для вирусных и простудных заболеваний, поэтому их путают с острой формой артрита коленного сустава. Однако при последнем недуге увеличиваются лимфатические узлы, и происходит резкая потеря в весе.
- Хроническая стадия протекает в более спокойной форме. Наблюдается отек в коленном суставе, повышается местная температура. Болевой синдром не проявляется локально, обычно больной ощущает боли в области пояснице или в области бедра.
- Если не начать лечение своевременно, то недуг распространиться по всему организму далеко за пределы ног. Могут пострадать кожные покровы, глаза, сердечно — сосудистая система.
Лечение реактивного артрита коленного сустава преследует две цели:
- Устранить инфекцию. Для этого назначают антибиотики ограниченного действия, а в случае не выявления причины недуга — антибиотики широкого спектра.
- Нейтрализовать последствия недуга. Период лечения сустава носит длительный характер, поскольку зависит от степени поражения суставной сумки и внутренних органов. Поэтому включает в себя консервативное лечение с назначением обезболивающих средств.
После подавления острого воспалительного процесса назначаются физиотерапевтические процедуры и массаж.
Для стабилизации состояния больного и в целях полного излечения от недуга большое значение имеет диетотерапия. В рацион больного должны входить натуральные омега -3 жирные кислоты, которыми богато льняное масло и морепродукты. Необходимо исключить жирные, острые, соленые и пряные блюда. Было установлено, что некоторые овощи из семейства пасленовых способны вызвать обострение артрита и усиливать его симптомы. Поэтому использовать в пищу помидоры, картофель, сладкий перец и баклажаны надо с осторожностью. Питание должно быть сбалансированным и здоровым, в рацион должно входить большое количество овощей, зелени, фруктов и ягод.
Реактивный артрит тазобедренного сустава у детей
При реактивном артрите тазобедренного суставе происходят изменения в суставе. Причинами развития недуга являются следующие инфекции:
У самых маленьких артрит может быть следствием гонореи, после инфицирования от мамы. Другие причины развития болезни встречаются намного реже.
У детей чаще наблюдается туберкулезная форма реактивного артрита. Он развивается на фоне инфекции, которая может находиться в легких или почках. Затем вместе с кровотоком разносится по всему организму и фиксируется в любом суставе. Как показывает практика, излюбленная локализация туберкулезной инфекции — тазобедренный сустав. Со временем недуг может прогрессировать и появиться вывих со смещением тазобедренного сустава. В суставе скапливаются гнойные массы, которые могут выйти в мышцы или образовать свищи на коже и выйти через них.
Лечение надо начинать как можно раньше, но для этого нужно поставить правильный диагноз. Если лечение не провести, патологические изменения в суставе могут сохраниться на всю жизнь. Например, у ребенка одна нога может стать короче другой, поэтому у него появиться хромота, которая омрачит последующую жизнь ребенка.
Часто лечение проводят стационарно. В первую очередь назначают противотуберкулезные средства. Также назначают противовоспалительные препараты из группы НПВП, ортопедические процедуры и хирургическое лечение. Чтобы обездвижить и зафиксировать сустав в правильном положении ребенку одевают специальный ортез или кокситный гипс. Этот гипс необходимо носить длительное время, перевязку делать через два месяца. Через некоторое время болезнь отступает, ребенок начинает ходить без вспомогательных приспособлений.
Последствия реактивного артрита
Чем опасен реактивный артрит? Прежде всего хронизацией воспалительного процесса. Хронический реактивный артрит будет проявляться всю оставшуюся жизнь частыми обострениями и длительным вялотекущим течением.
Наиболее распространенные осложнения реактивных артритов:
- ограничение подвижности в суставе;
- хронические боли в суставе;
- хронические болезни внутренних органов;
- снижением остроты зрения.
Хронизация воспалительного процесса встречается у 20% больных с реактивным артритом. Больному придется принимать противовоспалительные препараты (в течение года), что отразится на его образе жизни и работоспособности. К тому же противовоспалительные препараты обладают побочными действиями и могут вызвать нарушения в работе желудочно — кишечного тракта.
Прогноз и профилактика реактивного артрита
Прогноз заболевания благоприятный. В целях профилактики недуга рекомендуется проводить комплекс мероприятий:
- избегать случайных половых связей, которые могут привести к заражению венерическими заболеваниями;
- соблюдать личную гигиену;
- своевременно лечить инфекционные заболевания;
- питаться правильно, употреблять полезные продукты;
- вести здоровый образ жизни;
- избегать переохлаждения;
- закаляться;
- заниматься спортом;
- своевременно проходить медосмотры и обследования.
Реактивный артрит
Реактивным артритом называется воспалительный процесс в суставе, возникающий на фоне или после перенесенной острой инфекции. Чаще всего сопутствует мочеполовым, кишечным или инфекционным заболеваниям носоглотки. Относится к серонегативным спондилоартритам, т.е. артритам, при возникновении которых в биохимическом анализе крови не определяется ревмофактор.
Частота возникновения при различных патологиях не одинакова. Наиболее часто вызывают артриты следующие возбудители: энтеробактерии, хламидии, микоплазмы, сальмонеллы, шигеллы, некоторые паразиты.
Сочетание артрита, уретрита (цервицита), конъюнктивита носит название синдрома Рейтера.
Причина развития реактивных артритов
В большинстве случаев реактивные артриты возникают вследствие особой иммунной реакции: перекрестного реагирования. В этом случае клетки собственного организма распознаются иммунной системой, как чужеродные и на них направляется автоагрессия – возникает воспалительный процесс. Это происходит в том случае, когда клетки организма и возбудитель имеют схожую генную структуру и, грубо говоря, иммунная система просто «путает» собственные ткани с инфекционным агентом.
Симптомы реактивного артрита
Реактивный артрит чаще возникает через 1-3 недели после перенесенной острой инфекции, когда, собственно, симптомы заболевания уже прошли. Возникают общеинфекционные симптомы: повышается температура тела, появляется озноб, общая слабость, ухудшается самочувствие. На этом фоне возникает воспаление суставов.
Чаще поражаются суставы нижних конечностей, особенно мелкие суставы пальцев. Поражаться может как один сустав, так и несколько сразу.
При реактивном артрите сустав становится отечным. Отек может быть весьма распространенным: пальцы становятся похожи на валик или сосиску. Кожа над суставом гиперемирована, при пальпации теплее, чем неизмененные ткани.
Очень часто симптомы реактивного артрита сопровождаются симптомами воспаления сухожилий. Проявляются они в виде болей, проецирующихся на место прикрепления сухожилия к кости.
Часто реактивный артрит сопровождается конъюнктивитом, специфическим поражением кожи в форме сыпи (папулы или бляшки), изменением цвета и структуры ногтевой пластины. Могут быть системные признаки воспаления: увеличение регионарных лимфоузлов, а также перикардит, миокардит, плеврит, гломерулонефрит.
В большинстве случаев реактивные артриты не несут опасности для жизни в виде моносимптома. Однако сопутствующие им миокардит, кардит и т.п. заболевания могут привести к инвалидизации и даже летальному исходу. Поэтому при возникновении даже незначительного по клинике реактивного артрита необходимо тщательное обследование пациента и своевременное лечение.
Диагностика реактивного артрита
Ставится диагноз «артрит» на основании осмотра. Однако, для того чтобы понять, является ли он реактивным или протекает в виде какого-то самостоятельного заболевания, необходимо детальное обследование.
Прежде всего, проводят общие анализы: крови, мочи, кала, биохимическое исследование. Обязательными обследованиями являются анализы крови на возможного возбудителя инфекции: определение антител к гонококкам, хламидиям. Также необходимо провести рентгенографию всех пораженных суставов.
В связи с тем, что реактивные артриты часто сопровождаются поражением других органов и систем, необходимы консультации специалистов: уролога, гинеколога, окулиста, кардиолога, ревматолога, а также проведение обследование сердца, глаз и прочих внутренних органов.
Лечение реактивного артрита
Все лечение реактивного артрита можно разделить на медикаментозное и немедикаментозное.
Немедикаментозное включает ограничение двигательной активности, при серьезном поражении вплоть до постельного режима. Возможна фиксация сустава, однако это мероприятие не обязательно и проводится исключительно для уменьшения болевого синдрома. Можно прикладывать холод на пораженный сустав. При стихании воспаления назначают некоторые физиопроцедуры и ЛФК.
Медикаментозное лечение реактивного артрита чаще всего начинают с назначения антибиотикотерапии после предварительного определения возбудителя. Именно от точности диагностики зависит прогноз лечения реактивного артрита.
В качестве вспомогательной терапии назначают нестероидные противовоспалительные препараты (НПВС): диклофенак, ибупрофен, нимесулид и прочие. Они снимут воспаление и боль.
При тяжелом и крайне тяжелом состоянии не обойтись без гормональной терапии. Ее могут назначить системно и местно (внутрисуставное введение препарата).
При затяжном течении и высокой активности процесса назначают иммуносупрессоры: метотрексат, сульфасалазин, азатиоприн. Они снижают активность иммунного ответа.
Особенно важно своевременно начатое лечение реактивного артрита у детей в связи с несформированностью иммунного ответа и частотой возникновения осложнений.
Профилактика реактивного артрита
Профилактика реактивного артрита сводится к профилактике инфекционных заболеваний: гигиеническим процедурам, правильному приготовлению пищи, соблюдению сроков годности пищи.
При возникновении заболеваний необходимо адекватное лечение, назначенное специалистом. В течение последующих 1-3 недель стоит соблюдать охранительный режим и избегать повторного инфицирования.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Реактивный артрит – симптомы и лечение
Реактивный артрит – воспаление суставов, возникающее после мочеполовых, носоглоточных или желудочных инфекций.
Обычно первые симптомы реактивного артрита появляются примерно через месяц после возникновения инфекции.
Причины реактивного артрита у взрослых
Во многих случаях не получается определить причину реактивного артрита. Тем не менее, данные, полученные в процессе проведения исследований, свидетельствуют о генетической предрасположенности и наличии провоцирующих факторов.
Развитию заболевания способствует генетический компонент HLA-B27. Его обнаруживают в крови многих пациентов (около 75%). Наиболее высокий риск поражения организма болезнью существует у молодых мужчин с хламидиозом. Хламидиоз передается в основном половым путем.
Реже реактивный артрит развивается под действием возбудителей некоторых болезней, таких как иерсиниоз, сальмонеллез, кампилобактериоз и шигеллез.
Имеются данные, что у носителей антигена НLA-B27 после перенесенных кишечной или хламидийной инфекции артрит развивается в 50 раз чаще, чем у не имеющих этого антигена.
Симптомы реактивного артрита
У большинства больных симптомы появляются не позднее, чем через 3-4 недели после развития инфекции в органах дыхания и мочеполовой системы или в кишечнике.
Основной признак – воспаление крупных суставов ног.
Обычно негативный процесс протекает в одном суставе, реже в него вовлекаются другие суставы.
Наиболее часто страдают плюснефаланговый сустав на большом пальце стопы, коленный и голеностопный суставы. Иногда воспаление распространяется на расположенные рядом суставы и сухожилия.
Среди симптомов реактивного артрита также можно выделить:
- Покраснение и отечность участка кожи, расположенного над больным суставом, болевые ощущения при движении и скопление жидкости в пораженной области.
- Общим признаком является увеличение лимфатических узлов, обычно увеличивается размер паховых лимфоузлов.
- Часто поражаются слизистые и кожный покров.
- Повреждаются мочеиспускательный канал, десны, язык, слизистая ротовой полости, глаз. Отмечается кератодермия, распространен конъюнктивит.
- В самых сложных случаях оказывается негативное влияние на сердце, в наибольшей степени страдают сердечные клапаны.
Синдром Рейтера
Отдельно выделяют такую форму патологии как синдром Рейтера, который сочетает в себе три болезненных состояния:
Если развивается этот синдром, симптомы артрита появляются раньше, примерно через две недели после инфекции.
Реактивный артрит отличается от других форм болезни тем, что он не меняет структуру суставов. Чаще всего, когда воспаление прекращается, состояние сустава приходит в норму.
Хроническое поражение суставов происходит лишь у некоторых пациентов.
Если вы заподозрили у себя эту болезнь, обязательно пройдите обследование и проконсультируйтесь с ревматологом.
Диагностика реактивного артрита
При постановке диагноза учитывают такие изменения в организме:
- Развитию патологии предшествует инфекция – желудочная, урогенитальная и дыхательная.
- Сустав воспаляется в период со второй по четвертую неделю после инфекционного поражения.
- Чаще всего поражаются суставы ног. Реже негативный процесс затрагивает суставы рук. Болезнь протекает с вовлечением несимметричных суставов.
- В ходе обследования обнаруживаются повреждения в мочеполовой системе и поражение слизистых.
- При необходимости исследуют состав синовиальной жидкости и крови. Для оценки состояния слизистых у пациента берут мазки.
- Рекомендован рентген.
- Анализ крови на содержание антител к возбудителям различных болезней, в т. ч. кишечной палочки, хламидий, гонококков покажет причину возникновения болезни.
Реактивный артрит — лечение
Суть терапии заключается в применении методов и средств, действие которых направлено на уничтожение возбудителей болезни. Организм полностью очищают от вредных микроорганизмов.
Лечение чаще всего проводят в амбулаторных условиях. С целью исключить рецидивы повторяют пройденные курсы.
Больных в тяжелом состоянии, у которых заболевание протекает совместно с выраженным спондилоартритом и поражениями сердца, лечат в стационаре, т. к. им необходим постоянный контроль врача. После выписки требуется регулярное посещение ревматолога. Периодически необходимо обследоваться, сдавать анализы, чтобы убедиться в отсутствии возбудителя болезни в организме.
Антибактериальные лекарства
Такие препараты назначают в случаях, когда подтверждено активное течение инфекции, развитие которой спровоцировано проникновением в организм хламидий.
Для достижения поставленных задач пациенту назначают антибактериальные лекарства, курс приема которых рассчитан на продолжительное время. Длительность терапии определяется в индивидуальном порядке.
Чтобы избавить пациента от инфекции, вызванной хламидиями, ему назначают Доксициклин. Рекомендованный срок лечения составляет 3 месяца.
Поскольку у каждого пациента болезнь имеет определенные особенности, курс лечения атибиотиками может быть сокращен. В любом случае и продолжительность терапии, и дозировку средства определяет врач.
Высокую эффективность в лечении болезни показали нестероидные препараты, оказывающие противовоспалительное действие на организм. К таким медикаментам относятся Диклофенак, Ибупрофен.
Нестероидные средства от воспалений применяют с целью остановить воспалительный процесс, возникший вследствие иммунного поражения ткани.
Благодаря применению указанных препаратов удается остановить воспалительный процесс, уменьшить выраженность болевого синдрома.
Антигистаминные средства
Такие препараты применяют совместно с нестероидными.
Глюкокортикоидные препараты на основе гормонов
В случаях, когда состояние больного тяжелое, для лечения дополнительно могут назначить применение глюкокортикоидных гормонов. Их вводят в суставы путем инъекций.
В случаях, когда болезнь трудно поддается лечению, вместо НПВС используют кортикостероиды. Иногда проводят пульс-терапию с применением Метипреда.
Цитостатики
Если реализация предыдущих лечебных мероприятий не приносит положительных результатов, пользуются цитостатиками.
При реактивном артрите рекомендованы сухие компрессы. Чтобы реализовать такое лечение, необходимо подготовить морскую соль, разогрев ее до нужной температуры. Результатом прогревания является улучшение метаболизма в пораженной области. Для получения максимально возможного эффекта предварительно осуществляют растирание пихтовым маслом.
Полезны компрессы с Димексидом, препаратом, который проникает в кровоток и способствует улучшению действия других средств. Димексид соединяют с мазями, содержащими глюкокортикостероиды, или гелями с НПВС.
Иммуномодуляторы
Лечение заболевания включает использование иммуносупрессоров, иммуномодуляторов. Необходимость в назначении таких средств объясняется выполнением двух важных действий – улучшение иммунитета, подавление избыточного иммунного ответа.
В период болезни важно придерживаться диеты – не употреблять очень соленую и острую еду, количество пасленовых овощей в рационе свести к минимуму.
Помидоры, картошку, перец можно употреблять, но в меру. В противном случае может возникнуть обострение реактиавного артрита.
Для организма полезны продукты, содержание омега-3-жирные кислоты:
- Грецкие орехи: 2656 мг Омеги-3 на четверть стакана.
- Лосось: 3428 мг в половине филе (198 граммов).
- Сардины: 2205 мг на стакан (без масла).
- Семя льна: 235 мг на столовую ложку.
- Льняное масло: 7258 мг за столовую ложку.
- Скумбрия: 2753 мг на филе (около 113 граммов).
- Яйца: 225 мг на 1 шт.
- Белая фасоль: 1119 мг на 1 чашку сырого продукта.
- Сельдь: 1674 мг на каждые 100 граммов.
- Красная чечевица: 480 мг на стакан сырого продукта.
В рационе должно быть достаточно продуктов с содержанием различных микроэлементов, витаминов.
У 35% пациентов реактивный артрит протекает не дольше 6 месяцев, рецидивы не возникают.
У такого же количества людей патологический процесс протекает с рецидивами.
Примерно 25% пациентов страдают хронической формой болезни, патология постепенно прогрессирует, но медленными темпами.
У незначительного числа больных заболевание протекает тяжело, от него не получается избавиться в течение многих лет. В итоге происходит деструктивный процесс или отмечается развитие анкилозирующего спондилоартрита.
При выявлении реактивного артрита требуется грамотное лечение. Для проведения максимально эффективной терапии требуется тщательное обследование. Улучшений можно добиться путем применения препаратов, подобранных с учетом индивидуальных особенностей организма пациента. Болезнь чаще всего не переходит в хроническую форму, если своевременно будет назначено лечение.
Видео — Реактивный артрит
Реактивный артрит: этиология и причины развития патологии
Реактивный артрит, иначе называемый артропатия или синдром Рейтера, относится к вторичным инфекционным заболеваниям. Недуг возникает не сам по себе, а развивается на фоне инфицирования патогенной микрофлорой желудочно-кишечного тракта, мочеполовой сферы, реже дыхательных путей.
Болезнь поражает не только суставы и сухожилия, но и слизистые оболочки, кожу и некоторые внутренние органы. О том, что такое реактивный артрит, как его распознать и лечить, вы узнаете из этой статьи.
Что это такое
Артрит называют реактивным в том случае, если он возник после перенесенного заболевания инфекционной этиологии. Ранее считалось, что в синовиальной оболочке и жидкости сустава не присутствуют вирусы, микробы и антигены к ним, то есть он является стерильным. Однако после тщательной инструментальной диагностики реактивного артрита выявилось, что в суставе присутствуют фрагменты инфекционных агентов, в частности их РНК и ДНК, а также иммунные комплексы.
Насчитываются десятки различных микроорганизмов, способных вызвать реактивный артрит. Среди них лидирующее положение занимают инфекционные агенты, поражающие желудочно-кишечный тракт, в меньшем количестве выявляют возбудителей инфекций мочеполовой сферы, органов дыхания и неспецифических инфекций.
Реактивным артритом страдают преимущественно мужчины, реже женщины и дети. Возраст большинства заболевших находится в пределах от двадцати до сорока лет. Патология развивается примерно в течение месяца после возникновения инфекционного заболевания. Недуг проявляется воспалительными процессами в подвижных частях скелета, чаще в голеностопах и коленях. Не редко возникает энтезит — воспаление в местах крепления сухожилий. Если говорят о триаде Рейтера, то помимо воспаления суставов, у больного развивается конъюнктивит и уретрит. При тетраде Рейтера к проявлениям реактивного артрита добавляются кожные патологии.
Основной причиной заболевания является инфицирование организма патогенной микрофлорой. Недуг чаще всего возникает по причине урогенитальных инфекций, поэтому ему более подвержены мужчины.
Ученые до сих пор ведут исследования, помогающие понять механизм возникновения патологии. Специалистами выявлены аутоиммунные аномалии, когда клетки иммунитета на фоне инфекции атакуют клетки собственного организма. На сегодняшний день удалось установить, что у большинства пациентов, страдающих артропатией, присутствует ген HLA-В27. Ученые считают, что он отвечает за возникновение реактивного артрита, то есть недуг развивается на фоне генетической предрасположенности.
Реактивный артрит: симптомы и классификация заболевания
Реактивный артрит может проявляться по-разному.
Для успешного лечения нужно выявить возбудителя и внимательно изучить симптоматику, которая поможет определить схему терапии.
Реактивный артрит, симптомы которого наблюдаются не только в суставах, но и в других органах, различают по видам и характеру течения патологии.
Классификация
В зависимости от этиологии, недуг может быть:
- урогенитальным (возбудители хламидии, уреаплазмы и другие микроорганизмы, вызывающие мочеполовые инфекции);
- постэнтероколитическим (возбудители сальмонелла, клостридия, дизентерийная палочка и другие вирусы и бактерии, поражающие органы ЖКТ).
Более подробно артропатию дифференцируют следующим образом:
- Лаймская болезнь развивается на фоне инфицирования организма бактерией Borrelia (проникает через укус клеща).
- Вирусная форма проявляется на фоне гепатита, цитомегаловирусной инфекции, герпеса, паротита и других инфекций, вызванных вирусными агентами, а также после вакцинации от вирусов.
- Септическому артриту предшествует заражение крови и сильное снижение уровня иммунитета.
- Постстрептококковый вид недуга возникает на фоне бронхита или пневмонии.
- Гонококковый артрит развивается при заражении соответствующим микроорганизмом при половом акте (гонорея), либо если вирусный агент передался от матери плоду через плаценту.
- Туберкулезная форма диагностируется, если человек контактировал с носителем палочки Коха или сам болеет туберкулезом.
- Ювенильный артрит возникает на фоне генетической предрасположенности (наследственный характер).
Место локализации и симптомы реактивного артрита для каждого вида недуга имеют специфические особенности. Например, мелкие суставы поражаются после перенесенных краснухи или гепатита, а при паротите или бронхите воспалительные процессы начинаются в одном или двух крупных суставах, чаще в коленях. Лаймская болезнь или септический артрит переносятся очень тяжело и характеризуются кожными патологиями, тошнотой, рвотой, поражением нервной системы.
По течению недуга различают:
- острую форму, длящуюся до нескольких месяцев;
- затяжную форму, при наличии патологии на протяжении года;
- хроническую форму, если болезнь не проходит через год;
- рецидивирующую форму, характеризующуюся периодическими обострениями.
В зависимости от причины, вызвавших реактивный артрит, симптомы будут различаться, но начало заболевания обычно проявляется одинаково, в частности:
- сустав отекает и становится горячим на ощупь;
- наблюдается гиперемия кожи в области поражения;
- возникает боль и чувство скованности при движении сустава;
- увеличиваются ближайшие лимфоузлы (при поражениях суставов рук — в подмышечных впадинах, ног — в паху).
Кожные проявления заключаются в острой иммунопатологической реакции — зуде, сыпи, крапивнице. При поражении органов зрения возникает чувство жжения, зуда и ощущение инородного тела в глазах. Уретрит проявляется частыми позывами к мочеиспусканию, болью и резью при опорожнении мочевого пузыря, наличием выделений из половых органов.
Симптомы реактивного артрита дополняются сопутствующими патологиями. На фоне кишечных заболеваний наблюдается тошнота, рвота, диарея и отсутствие аппетита. Болезни органов дыхания сопровождаются першением и сухостью в горле, носу, кашлем, затрудненным дыханием. Мочеполовые болезни характеризуются раздражением слизистых оболочек половых органов, наличием патологического отделяемого, болями внизу живота и рядом других симптомов.
Тяжелые формы реактивного артрита сопровождаются более выраженными симптомами — повышением температуры тела, головокружением, быстрой утомляемостью, раздражительностью, резкой потерей веса. Если болезнь затронула сердце, почки и нервную систему, то проявляются соответствующие симптомы — нарушение сердечного ритма, задержка мочи, снижение чувствительности кожи, конечностей, мигрирующие боли и некоторые другие явления.
Как считает известный доктор Комаровский, диагностировать у детей артропатию наиболее сложно, так как симптомы реактивного артрита схожи с некоторыми другими заболеваниями, а клиническая картина в данном случае не ясная. Поэтому нужно как можно раньше обратиться к доктору и пройти все необходимые исследования.
Реактивный артрит: диагностика патологии
Для успешного лечения недуга требуется верно его дифференцировать. Очень важно выявить возбудителя, который стал причиной болезни, и уничтожить его при помощи лекарственных препаратов.
Существуют ряд лабораторных и инструментальных методов исследования, используемых при диагностике реактивного артрита. Все комплекс диагностических мероприятий подбирается врачом индивидуально, исходя из особенностей патологии.
Сбор анамнеза
На первом этапе доктор записывает жалобы пациента, проводит визуальных осмотр суставов, кожи и слизистых оболочек. Предварительный диагноз он ставит на основании перенесенного инфекционного заболевания. Пациент должен был переболеть такой болезнью примерно за несколько недель до первых признаков артропатии. Иногда инфекция имеет скрытое течение, что затрудняет постановку диагноза. Для того чтобы обнаружить возбудителя, пациент сдает ряд лабораторных анализов.
Лабораторные исследования
В зависимости от предварительной оценки состояния больного, врач может назначить следующие анализы:
- Анализы крови и мочи (общие исследования). Данные анализы проводятся для выявления воспалительного процесса. Если нормы показателей СОЭ и лейкоцитов превышены, то подозрение на воспаление подтверждается.
- Микробиологические исследования. Чтобы верно определить причину по которой возник реактивный артрит, диагностика включает в себя выявление патогенной микрофлоры в крови, моче, кале, синовиальной жидкости или мазках из половых органов. Какой конкретно анализ будет сдавать пациент, зависит от перенесенного ранее инфекционного заболевания и клинической картины недуга.
- Типирование антигена. При помощи метода, называемого полимеразной цепной реакцией (ПЦР), обнаруживается антиген HLA-В27. Если он присутствует в венозной крови, то существует очень высокая вероятность того, что у пациента артропатия. Отрицательный результат анализа не говорит о том, что реактивного артрита нет, но существенно снижает вероятность постановки именно такого диагноза.
Инструментальные исследования
Помимо выявления воспалительного процесса или возбудителя заболевания, требуется обследовать и сами суставы, пораженные недугом реактивный артрит.
Диагностика включает в себя следующие методы:
- рентгенографическое исследование;
- магнитно-резонансную томографию;
- ультразвуковое исследование;
- артроскопию.
Рентген суставов позволяет увидеть сужение суставной щели, эрозии на поверхностях суставов, костные шпоры и остеопороз, однако это — существенные изменения, которые можно наблюдать только при запущенном заболевании. Наиболее часто делают УЗИ или МРТ суставов. Эти методы исследования наиболее информативны и позволяют разглядеть признаки воспалительных процессов даже на начальных стадиях недуга.
Самым прогрессивным методом диагностики реактивного артрита считается артроскопия. Врач может буквально увидеть пораженный сустав изнутри. Артроскопия хороша так же тем, что позволяет взять синовиальную жидкость на лабораторные исследования. Как выполняют процедуру можно посмотреть на фото.
Реактивный артрит: лечение недуга
Лечение артропатии назначается после сдачи пациентом всех необходимых анализов и подтверждения диагноза.
Госпитализация предусмотрена, если состояние пациента оценивается как тяжелое или есть подозрение на септическую форму болезни.
В остальных случаях больной лечится амбулаторно, в домашних условиях, по схеме, которую определил врач.
Лечение медикаментозное
Не зависимо от того, как проявляется реактивный артрит, лечение обязательно включает в себя медикаменты из разных групп, то есть проводится комплексно.
- Этиотропная терапия направлена на уничтожение патогенной микрофлоры. Если возбудитель известен и определена его резистентность к основным антибактериальным веществам, то назначается соответствующий антибиотик. Пациенту могут быть выписаны антибактериальные препараты широкого спектра действия, которые уничтожают разные виды микроорганизмов. К ним относятся фторхинолоны, макролиды, цефалоспорины. При вирусной инфекции применяются противовирусные препараты.
- Противовоспалительная терапия включает в себя прием противовоспалительных нестероидных препаратов (Диклофенака, Ибупрофена) и медикаментов, содержащих гормоны — глюкокортикоиды. При тяжелых поражениях суставов лекарства могут вводится непосредственно в суставную полость.
- Патогенетическая терапия проводится при хронической или рецидивирующей формах недуга, когда иммунитет больного сильно снижен. Если именно это становится причиной обострения реактивного артрита, лечение заключается в приеме медикаментов, стимулирующих иммунную систему. В острый период при наличии тяжелой симптоматики, пациенту, наоборот, выписывают иммуносупрессоры, которые тормозят иммунный ответ организма.
При триаде или тетраде Рейтера выписываются соответствующие препараты, направленные на борьбу с уретритом, вагинитом, конъюнктивитом и кожными патологиями. Пациенту могут быть назначены препараты разных форм — в уколах, таблетках, мазях, кремах, каплях и т.д.
Нередко назначается Тауредон, препарат, признанный очень действенным и эффективным средством.
Физиолечение
Помимо приема медикаментов, назначаемых при болезни реактивный артрит, лечение может быть дополнено другими методами терапии:
- лечебной гимнастикой;
- массажем;
- физиотерапией (лазерной, магнитной терапией, электрофорезом);
- мануальной терапией.
Все эти мероприятия направлены на устранение воспалительных явлений, улучшение трофики тканей, восстановление функций сустава.
Оперативное лечение
Основное лечение артропатии заключается в в приеме лекарств и дополняется физиотерапевтическими методами. Если в полости сустава образовался воспалительный выпот, то его откачивают. Серьезного хирургического вмешательства такое заболевание не требует.
Диета при реактивном артрите, лечение народными средствами и меры профилактики
Реактивный артрит лечится довольно долго — от трех до шести месяцев. Примерно третья часть пациентов навсегда избавляется от недуга, у остальных больных артропатия переходит в хроническую или рецидивирующую форму. Именно поэтому очень важно уделить пристальное внимание лечению первичного случая. Диета при реактивном артрите и народные средства могут помочь быстрее справиться с недугом, однако такие методы ни в коем случае не должны заменять лечение, назначенное врачом.
Несмотря на то что недуг чаще всего связан с генетическим нарушением иммунной системы, правильное питание положительно влияет на иммунитет и поможет справиться с воспалительными явлениями. Специалисты рекомендуют отказаться от алкоголя, продуктов быстрого питания, жирных блюд, уменьшить потребление соли. Наиболее подходящие продукты питания во время лечения артропатии — цельное зерно, нежирные рыба и мясо, фрукты и овощи, содержащие большое количество витаминов и микроэлементов.
Диета при реактивном артрите должна включать в себя продукты, содержащие жирные кислоты Омега-3, блокирующие продуцирование организмом цитокинов, отвечающих за воспалительные процессы. Эта кислота в большом количестве содержится в рыбе — скумбрии, форели, сельди, палтусе, тунце. Морскую рыбу рекомендуется кушать в слабосоленом варианте, таким образом важный компонент не разрушится, как при тепловой обработке. Помимо рыбы, омега-3 присутствует в семенах и масле льна, тыквенных семечках, грецких орехах, фасоли, спарже, петрушке и некоторых других продуктах.
При повреждении хрящевой ткани в диету при реактивном артрите нужно включить наваристые мясные бульоны на косточках или бульоны из рыбы. Такая пища способствует быстрому восстановлению хрящей.
Лечение народными средствами
Народные средства помогут устранить острую симптоматику, возникающую в суставах при артрите. С этой целью народные целители предлагают делать компрессы и мази, которые нужно накладывать на больные суставы. В рецептах народной медицины часто встречаются такие ингредиенты для компрессов, как соль, горчица, сельдерей, редька, хрен, капустные листы, мед. Для нормализации иммунитета можно готовить отвары из трав, укрепляющих иммунную систему. Некоторые травы обладают выраженными противовоспалительным и антибактериальными эффектами, например, окопник, тысячелистник, фиалка трехцветная.
Осложнения
Самое распространенное осложнение — переход недуга в хроническую форму. В этом случае у человека постоянно болят суставы и он часто испытывает трудности при передвижении, особенно при длительной ходьбе. В суставах происходят структурные изменения, например, образуются костные наросты, которые при трении доставляют больному сильную боль.
Если при болезни развивается конъюнктивит, то в последующем может снизиться острота зрения. В случае, когда реактивный артрит затрагивает внутренние органы, то возникают соответствующие хронические заболевания, например, амилоидоз — заболевание почек.
Профилактика
Для профилактики реактивного артрита необходимо прежде всего соблюдать личную гигиену, нарушение которой часто приводит к кишечным инфекциям. При ведении активной половой жизни обязательно нужно использовать средства, предохраняющие от ЗППП. Специалисты так же рекомендуют придерживаться правильного питания и проходить профилактические осмотры в медицинских учреждениях.
Статья написана по материалам сайтов: zaspiny.ru, www.neboleem.net, artroz-artrit.ru, med88.ru.
»