Ганглион (Ganglion): причины, симптомы, лечение и профилактика развития
Многих интересует, что это такое — ганглионит. Это болезнь, в основе которой лежит воспаление ганглия. Так называют нервный узел, состоящий из нервных клеток, их тел, аксонов и дендритов. Его оболочка складывается из соединительной ткани. В случае если воспаляется сразу два таких узла, подобное состояние носит наименование полиганглионит.
После определения симптомов, диагностики и лечения ганглионита приступают к употреблению медикаментов и прохождению физиопроцедур.
Наиболее частой причиной развития ганглионита является проникновение инфекции, в результате чего начинается воспалительный процесс. Источником инфекции являются локальные воспалительные заболевания носоглотки:
Ганглионит крылонебного узла может возникнуть в результате токсического воздействия на нервный узел при хроническом тонзиллите, хроническом гнойном отите. Факторами, способствующими возникновению ганглионита крылонебного узла, являются недосыпание, переутомление, стрессовые ситуации, прием алкоголя, громкий шум.
Нередко симптомы ганглионита зависят от конкретной причины возникновения болезни. Несмотря на это, существует несколько общих проявлений, которые встречаются у многих больных: боли жгущего характера и неприятный зуд. Часто у пациентов развивается парестезия — онемение и покалывание на коже в районе воспаленного ганглия. Если воспаление диагностировано как герпетическое, на коже появляются пузырьки, болезненные при прикосновении. В области остистых отростков позвонков также может возникать боль при пальпации. Кожа в пораженной области меняет свой цвет, а также текстуру.
Ганглионит легко определить в самых сложных случаях развития болезни, когда на пораженном участке кожи появляются язвы, а внутренние органы теряют свою функциональность вследствие поражения нервных узлов. Мышцы, расположенные в области воспаления, также подвергаются дегенерации. Они слабеют, теряют свой тонус. Суставы теряют свою подвижность, из-за чего скорость рефлексов пациента снижена. Нередко больные жалуются на проблемы с сердцем и стенокардию, но вызвано это воспалением в районе звездчатого узла, которое создает ложные вторичные жалобы.
Ганглионит представляет собой воспалительный процесс, протекающий в ганглии. Этиология возникновения данного заболевания достаточно обширна — от поражений при вирусных инфекциях до посттравматических воспалений.
Видовые симптоматические отличия ганглионита зависят от локализации воспалительного процесса, при этом общими признаками данного заболевания являются: отек пораженного участка, зуд, боль.
Рассматривая виды ганглионита, следует остановиться на следующих диагностических особенностях:
- При локализации ганглионита в области грудины и верхнего плечевого пояса поражается так называемый звездчатый узел. Симптомы и лечение ганглионита звездчатого узла очень разнообразны и часто вводят в заблуждение при постановке диагноза. При этом больной может жаловаться на сердечную боль, после детального обследования можно диагностировать ложную стенокардию.
- При локализации заболевания в районе глазного яблока воспаление поражает Гассеров узел, при этом отмечаются симптомы кератита, светобоязнь, отек в районе глаза, сыпь. Этот вид ганглионита может быть следствием инфекции герпеса.
- Воспалительные заболевания верхних дыхательных путей, слухового аппарата и полости рта (тонзиллит, синусит, фарингит, отит, пульпит и кариес) могут спровоцировать ганглионит в крылонебном узле, расположенном в одной из челюстных пазух. Данная локализация характеризуется болезненностью почти всех частей лица и головы (болезненны прикосновения к ушам, глазницам, кончику носа, вискам, иногда болевые ощущения опускаются даже в район верхнего плечевого пояса).
- К отдельному виду ганглионита можно отнести синдром Рамсея-Ханта, когда очаг локализуется в районе ушной раковины. Он является следствием герпетический инфекции. К симптоматике данного вида можно отнести боль в ухе, головокружение. Отличается от предыдущего поражения крылонебного узла проявлением пареза лицевого нерва.
- Симптомы и лечение шейного ганглионита определяет доктор. Как правило, заболевание является следствием шейного остеохондроза, помимо этого, может быть вызвано какой-либо из инфекций или развиться на фоне клинической картины тонзиллита. Болевые ощущения при данном виде локализуются в районе плечевого пояса, затылочной части головы. Кроме того, дополнительными симптомами поражения ганглионитом шейного узла может быть покраснение лица, глаз, асимметричное появление морщин на одной из сторон лица, затрудненное дыхание по причине заложенности носа.
- Боль непосредственно в языке, которая при этом переходит в челюсть и далее в область висков, шеи и затылка — это симптомы ганглионита крылонебного узла. Лечение и дополнительную диагностику в этом случае назначает профильный специалист. Кроме того, усиливается слюноотделение, мягкие ткани языка становятся гиперчувствительными, пациенту больно двигать челюстями.
- Ганглионит ресничного нервного узла (или синдром Оппенгейма) развивается на фоне герпесной инфекции либо как следствие хронического не пролеченного синусита. Характерная симптоматика для данного поражения выражается в слезотечении, локализации болевого синдрома в районе глазниц и висков.
- Существует также герпетический ганглионит (симптомы и лечение его определит специалист). Нужно отметить характерную сыпь и болевые ощущения вдоль нервных окончаний позвоночника.
Содержание
- Диагностика
- Взаимосвязанные болезни
- Медикаментозные вещества
- Физиотерапия
- Санаторно-курортное лечение
- Профилактика
- Сухожильный ганглий
- Виды заболевания
- Диагностика
- Методы лечения
- Ганглионеврит
- Содержание
- Диагностика
- Профилактика
- Герпетический и постгерпетический ганглионеврит
- Код по МКБ-10
- Эпидемиология
- Причины ганглионеврита
- Факторы риска
- Симптомы ганглионеврита
- Ганглионит — суть заболевания и методы лечения
- Причины возникновения
- Виды ганглионита
- Диагностика
- Видео на тему
Диагностика
В основе диагностики заболевания лежит сбор жалоб, анамнеза заболевания, клинических проявлений, инструментальная диагностика.
Жалобы пациентов разнообразны и зависят от локализации воспаления. Чаще всего беспокоит острая приступообразная боль, отек и зуд пораженного участка, повышение температуры тела, чрезмерное потоотделение, слабость, упадок сил, ограничение движения в суставах.
Опрос истории заболевания позволит установить причину и начать своевременное и корректное лечение. Объективно оценивается температура тела пациента, кожные покровы и слизистые, производят тщательный осмотр пораженного участка.
При пальпации точек проекции узла обнаруживается болезненность, нарушение чувствительности. Специфических анализов, позволяющих с точностью поставить диагноз «ганглионит», не существует.
Взаимосвязанные болезни
Заболевание необходимо дифференцировать с менингорадикулитом, невритом, сирингомиелией, нервно-сосудистыми синдромами. С этой целью пациента направляют на консультацию к неврологу, лор-врачу и стоматологу. В качестве инструментальных методов исследования используют фарингоскопию (осмотр глотки) и отоскопию (осмотр уха). Возможно проведение рентгенодиагностики.
После окончательного выявления симптомов ганглионита звездчатого узла лечение назначают незамедлительно.
Многих больных интересует, как лечить ганглионит. Симптомы и лечение недуга будут зависеть напрямую от степени и тяжести, локализации воспалительного процесса. Широко используется медикаментозное лечение, физиотерапия, реже хирургическое.
Медикаментозные вещества
Как уже говорилось, симптомы и лечение ганглионита (фото людей, страдающих этим неприятным недугом, представлены в статье) зависят от вида болезни. Терапия сугубо индивидуальная. Но все будет сводиться к физиотерапии и приему медикаментов. Для операции нужны определенные действия, этот вопрос решает каждый врач, исходя из индивидуальных особенностей каждого.
Чтобы вылечить этот недуг, придется пройти определенный курс лекарственных препаратов. А именно:
- Прием «Интерферона». Организму нужна антибактериальная и противовирусная поддержка.
- Лечение препаратами с десенсибилизирующими свойствами. К ним относят «Диазолин», «Тавегил», «Кетотифен».
- Также курс лечения подразумевает прием анальгетиков («Анальгин», «Индометацин», «Диклофенак»).
- Потребуются ганглиоблокаторы. Например, «Ганглерон» или «Пенталгин».
- Не лишним станет применение сосудорасширяющих средств («Никошпан», «Тионикол», «Папаверин»).
- На некоторых стадиях потребуются антигипоксанты: «Аевит», «Оксибутерат натрия».
- Для лучшего метаболизма в тканях и активации процессов репаративно-регенеративных подойдут «Пентоксил», «Петилурацил». Жизненно необходимо употребление иммуномодуляторов.
Физиотерапия
Любая физиотерапия будет направлена на решение целого комплекса проблем. При ганглионите нужно в первую очередь купировать болевой синдром. Методы используются анестезирующие. Нужно решить проблему интоксикации и воспаления. Здесь помогут противомикробная и противовирусная терапия. При воспалительных процессах поможет антиэкссудативный метод физиотерапии. Возникающие аллергические реакции уберут любым доступным способом. Чтобы нормализовать все функции периферийной нервной системы, прибегнут к способу, когда раздражать будут все свободные нервные окончания. От дистрофии используют трофостимулирующий метод. Для коррекции иммунной дисфункции выберут иммуностимулирующую физиотерапию.
Санаторно-курортное лечение
Иногда больных отправляют просто отдохнуть в санатории. Это делается в момент завершающего периода, когда болезнь протекает особенно остро. Осуществляется только при полном отсутствии выраженных нарушений нервной системы и болевых ощущений. Курорты подойдут абсолютно любые. Неважно, грязевые ванны или каменистый пляж. Важен лишь процесс, при котором человек даст отдохнуть нервной системе организма, приведет себя в порядок. Стоить отметить, что лучше всего это происходит у моря из-за соленого воздуха.
Профилактика
В основу профилактики ганглионита входит своевременное и правильное лечение, предотвращение развития вирусных заболеваний.
- Следует вести правильный образ жизни и отказаться от вредных привычек, не употреблять в пищу много жирного и соленого.
- Каждый день нужно заниматься спортом. Не будут лишними и утренние пробежки.
- Хорошо укрепляет иммунитет закаливание, только не стоит сразу обливаться ледяной водой. Начинать нужно постепенно с легких обливаний в ванне, с растираний конечностей холодным и мокрым полотенцем, а потом уже плавно можно переходить к обливаниям на свежем воздухе, но сначала только в теплое время года.
- Не стоит забывать про головной убор в холодное время года. Ведь никакая прическа не может быть дороже собственного здоровья, а без шапки зимой можно заболеть и более серьезными заболеваниями.
- Для профилактики заболевания, особенно весной и осенью, нужно укреплять иммунитет витаминами, есть побольше фруктов и овощей.
Также важно заранее сделать прививку, она обеспечит организм стойким иммунитетом перед данным заболеванием. Во время вспышки заболевания нужно надевать специальную защитную маску.
Сухожильный ганглий
Сухожильный ганглий – это доброкачественное новообразование, возникающее в суставной области или сухожильных влагалищах. На медицинском языке такое заболевание носит название гигрома или дегенеративная синовиальная киста. Сухожильный ганглий, в основном, локализуется на тыльной стороне ладони, на коленном суставе или рядом с суставом пальца. Хорошая новость состоит в том, что подобная патология никогда не перерастает в злокачественную опухоль.
Причина возникновения гигромы схожа с образованием опухолей вообще. Сухожильное влагалище представляет собой своего рода изолированную полость, заполненную жидкостью. В нормальном состоянии эта суставная жидкость с некоторой силой давит на стенки. Но при значительной нагрузке на сустав размер суставной полости существенно уменьшается, в то время как жидкость остается в прежнем количестве. В результате такого разрушительного процесса стенка сухожильного влагалища повреждается, и жидкость изливается. В итоге образуется небольшой пузырек, наполненный жидкостью.
Подобная патология может произойти из-за сильного резкого движения, часто этому подвержены спортсмены. Однако сухожильный ганглий также возникает в результате постоянной однообразной нагрузки на сустав. К примеру, пианисты, прачки, швеи будут находиться в группе риска. Постоянная работа компьютерной мышкой приводит к образованию ганглиона сустава запястья. Возникновению гигромы около других суставов способствует ношение тесной неудобной обуви, наследственные заболевания соединительной ткани. Довольно часто пациенты занимаются самолечением таких патологий, как артроз или артрит. Эти действия могут привести к образованию ганглия.
Данное заболевание обычно не вызывает явных болевых ощущений. Но все же пациенты вполне могут диагностировать сухожильный ганглий самостоятельно по ряду характерных признаков:
- на ощупь ганглий ощущается как круглое мягкое образование с четкими границами;
- кожа в месте образования ганглиона может шелушиться;
- при активной нагрузке на сустав могут возникнуть ноющие боли;
- по мере роста шишки защемляются сосуды, это приводит к болевым ощущениям.
Хотя сам по себе сухожильный ганглий не опасен, он может стать причиной более серьезных проблем со здоровьем. Например, при запущенных формах недуга происходит передавливание сосудов, приводящее к застаиванию венозной крови. Поэтому крайне важно вовремя диагностировать заболевание и начать лечение.
Виды заболевания
Сухожильный ганглий всегда содержит многослойную капсулу, состоящую из соединительной ткани. Полость капсулы заполнена синовиальной жидкостью.
По строению различают следующие виды сухожильного ганглия:
- Изолированная гигрома. Новообразование находится в замкнутом пространстве, отдельно от материнской оболочки, соединяясь основанием капсулы.
- Соустье. Жидкость имеет возможность переливаться из гигромы в сустав или сухожильное влагалище.
- Клапан. От сустава до полости с жидкостью образуется клапан, который препятствует жидкости вернуться в сустав.
В зависимости от места локализации опухоли бывают:
- гигрома лучезапястного сустава;
- сухожильный ганглий стопы;
- подколенная гигрома;
- опухоль на пальце руки.
По строению ганглия:
Иногда ганглий появляется на подошве ноги вследствие ношения тесной обуви или даже избыточной массы тела. В таких ситуациях пациенты довольно часто путают ганглий с другим заболеванием, которое носит название бурсит. Но следует учитывать, что бурсит не образуется под влиянием внешних признаков, это серьезная патология суставной сумки, возникающая из-за воспаления внутри нее, в организме присутствует инфекция. Поэтому, прежде чем приступать к какому-либо лечению, необходимо диагностировать заболевание.
Диагностика
В случае обнаружения у себя шишки или припухлости возле сустава необходимо проконсультироваться с врачом. Если при осмотре и пальпации образования диагноз остается неуточненным, то назначаются дополнительные анализы и исследования. Во время анализа из кисты берут жидкость на пробу. Также сухожильный ганглий успешно выявляется методами диагностики МРТ, УЗИ.
Методы лечения
В ряде случаев, когда больной перестает нагружать сустав, гигрома может исчезнуть самостоятельно. Но если человека беспокоят болевые ощущения в области шишки, появилась ограниченность в движении сустава, нужно обратиться к специалисту для назначения эффективной терапии. Также часто сухожильный ганглий выглядит неэстетично, что тоже мотивирует пациентов обратиться за помощью к врачу.
Лечение заключается в устранении жидкости, из-за которой образовалась опухоль.
Консервативное
Данный вид лечения осуществляется амбулаторно, без особой подготовки со стороны пациента. Нужно отметить, что при подобном лечении с высокой долей вероятности произойдет рецидив болезни.
Типы консервативного лечения:
- Путем раздавливания. Крайне болезненная и малоэффективная процедура. Заключается в надавливании на шишку, при этом содержимое остается под кожей. Данная методика считается устаревшей и практически не используется.
- Пункция. Жидкость выкачивают из сухожильного ганглия, затем очищенную полость заполняют лекарственным средством для склеивания стенок капсулы ганглия. Далее больной участок фиксируется повязкой и гипсом для обездвиживания конечности сроком на 1 неделю.
Хирургическое
При неэффективности консервативных способов терапии доктора прибегают к хирургическим вмешательствам, которые сводятся к удалению сухожильного ганглия.
Оперативное лечение проводится под общим или местным наркозом. После окончания процедуры конечность крепко фиксируют, чтобы ограничить движение в суставе. Пациенту рекомендуют абсолютный покой, чтобы сократить образование синовиальной жидкости.
Методики оперативного лечения:
- бурсэктомия — хирургическая операция по удалению сухожильного ганглия скальпелем;
- иссечение ганглиона лазером.
Народные средства
При нежелании делать операцию можно воспользоваться средствами народной медицины, которая также представлена огромным выбором способов лечения в домашних условиях.
Лечение сухожильного ганглия народными средствами будет выглядеть так:
- С помощью капустного листа. На несколько часов прикреплять к больному участку 2-3 чистых капустных листа.
- При помощи чистотела. Из травы чистотела отжать сок, процедить, смоченную соком повязку накладывать на уплотнение. Замотать сверху целлофановым пакетом и теплым полотенцем.
- Использование горячих ванночек с раствором морской соли. Опускать кисти рук или ступни в ванночку на полчаса. Затем опухшее место смазать медом и обмотать теплым полотенцем. Процедуру повторять каждый день перед сном до рассасывания гигромы.
- Спиртовой компресс. Ватка смачивается медицинским спиртом и прикладывается к больному участку, сверху укутывается целлофановым пакетом. Процедура длится несколько часов.
- Компресс из меда и алоэ. Приготовить кашицу из меда, мякоти алоэ и ржаной муки. Полученную смесь прикладывать к месту новообразования на ночь, обмотать полиэтиленовым пакетом и утеплить.
- Компресс из голубой глины. Смешать голубую глину с водой, сформировать лепешку и приложить к больному месту на 3 часа. Сверху обмотать полиэтиленовой пленкой.
- Сок из полыни. Растолочь свежую полынь, пока не образуется сок. Полученный сок прикладывать к больному месту и оставлять на всю ночь.
Важно помнить, что при самолечении ни в коем случае нельзя самостоятельно прокалывать гигрому. Это чревато занесением инфекции в кровь и последующим сепсисом.
Ганглионеврит
Ганглионеврит – воспаление ганглия (нервного узла), которое сопровождается поражением относящихся к нему симпатических, парасимпатических или чувствительных нервных волокон.
Содержание
Основная причина развития ганглионеврита – острый или хронический инфекционный процесс в организме, который может быть вызван стрептококками, стафилококками, вирусами герпеса и другими болезнетворными микроорганизмами.
Патологический процесс из первичного очага распространяется на близлежащие нервные узлы. В зависимости от того, какие ганглии воспалились, выделяют несколько видов заболевания: шейный, грудной, поясничный, крестцовый ганглионеврит. Кроме того, диагноз может содержать название пораженного узла (например, крылонебный ганглионеврит, ганглионеврит тазовых сплетений) либо указывать на этиологию заболевания (стафилококковый, герпетический, постгерпетический ганглионеврит).
К воспалению ганглия могут привести:
- хронические патологии – осложненный кариес (ганглионеврит крылонебного узла), аднексит, сальпингит, оофорит, простатит (крестцовый, тазовый ганглионеврит);
- острые заболевания – дифтерия, грипп, рожистое воспаление, ангина, скарлатина.
В редких случаях патология связана с токсическим воздействием на организм либо опухолевым процессом (ганглионевромой, метастазами).
Факторы, способствующие поражению нервных узлов:
- переутомление;
- переохлаждение;
- стресс;
- алкоголизм;
- хирургические вмешательства вблизи ганглиев.
Основной симптом ганглионеврита – диффузная боль, которая имеет жгучий характер и сопровождается ощущением пульсации (распирания). Локализация неприятных ощущений зависит от места нахождения узла. В некоторых случаях они распространяются на всю половину тела или противоположную сторону. Боль не усиливается при движении, но может стать более интенсивной при перемене погоды, стрессе, приеме пище.
Кроме того, воспаление ганглия дополняется:
- расстройством чувствительности – ее понижением (гипестезией), повышением (гиперестезией) или парестезией (онемением, покалыванием);
- нейротрофическими и вазомоторными нарушениями в зоне иннервации пораженного узла;
- эмоциональной неустойчивостью, нарушением сна (при длительном течении).
Специфические симптомы заболевания зависят от локализации воспаленного ганглия и этиологического фактора.
Симптомы тазового и крестцового ганглионеврита у женщин:
- неприятные ощущения во время полового акта;
- ноющие боли внизу живота, иррадиирующие в промежность и прямую кишку;
- нарушение менструального цикла, маточные кровотечения.
Как правило, тазовый ганглионеврит вызывается герпетической инфекцией, поэтому его симптомы могут дополняться зудящей сыпью в виде пузырьков над поясницей, крестцом, в районе промежности.
Шейный ганглионеврит может быть верхнешейным, нижнешейным и звездчатым. Проявления верхнешейного воспаления:
- расширение глазной щели;
- мидриаз (расширение зрачка);
- экзофтальм;
- гипертиреоз за счет стимулирования щитовидной железы;
- гипергидроз;
- покраснение половины лица;
- изменение чувствительности выше второго ребра;
- парез гортани, осиплость голоса;
- зубная боль (в некоторых случаях).
Ганглионеврит нижних отделов грудины и поясницы сопровождается:
- неприятными ощущениями и расстройством чувствительности в нижней части туловища и конечностях;
- сильной болью в бедре (при вовлечении седалищного нерва);
- вегето-висцеральными нарушениями со стороны органов брюшной полости.
Другие возможные проявления воспаления ганглиев:
- ганглионеврит крылонебного узла – стреляющая боль в зоне орбиты и верхней челюсти, покраснение половины лица, слезотечение из одного глаза, обильные выделения из одного носового хода;
- поражение коленчатого узла – боль в ухе, иррадиирующая в затылок и шею, парез мимической мускулатуры.
Диагностика
Воспаление нервного узла диагностируется неврологом на основании:
- жалоб пациента на боль;
- вазомоторных и нейротрофических расстройств;
- нарушения чувствительности;
- других специфических симптомов.
Кроме того, применяются инструментальные методы:
- рентгенография позвоночника;
- электромиография;
- УЗИ органов брюшной полости и таза;
- УЗИ простаты и прочие.
Для выявления возбудителя инфекционного процесса проводятся серологические исследования.
Поскольку болевой синдром при воспалении нервного узла неспецифичен, многие пациентки принимают симптомы тазового постгерпетического ганглионеврита за гинекологическую патологию и обращаются за назначением лечения к гинекологу.
Поражение ганглия дифференцируют от фуникулярного миелоза, спинномозговой опухоли, невроза и так далее.
Алгоритм лечения ганглионвеврита определяется его причинами. Этиологическая терапия направлена купирование воспалительного процесса. Например, для лечения вирусного тазового ганглионеврита герпетического происхождения назначаются противовирусные препараты – зовиракс, ацикловир. Если патология вызвана бактериальной инфекцией, применяются антибиотики.
Общие направления лечения ганглионеврита нижних отделов грудины и других зон:
- анальгетики, в том числе внутривенное введение новокаина и блокада в области поражения;
- ганглиоблокаторы, холинолитики, нейролептики, спазмолитики – в случае повышения активности симпатической нервной системы;
- глюконат кальция, хлорид кальция, холиномиметики – при снижении активности симпатической нервной системы;
- физиопроцедуры – УФО, электрофорез (с ганглероном, йодидом калия, новокаином), радоновые ванны, грязевые аппликации.
При неэффективности консервативной терапии проводится симпатэктомия – удаление пораженного участка вегетативной нервной системы. В зависимости от локализации воспаленного ганглия она может быть грудной, поясничной и так далее. Как правило, вмешательства проводятся малоинвазивным способом – посредством лапаро- или торакоскопии.
Ганглионеврит имеет благоприятный прогноз для жизни при условии адекватного лечения. Во многих случаях терапия продолжается длительное время, трудоспособность пациента при этом снижается.
Профилактика
Основные меры профилактики воспаления нервных узлов – своевременное лечение инфекционных заболеваний и укрепление иммунной системы.
Герпетический и постгерпетический ганглионеврит
Среди нейропатий, затрагивающих различные структуры нервной системы, выделяют ганглионеврит или воспаление симпатических и парасимпатических ганглиев – сгруппированных в виде узлов нервных клеток, обеспечивающих связь периферической нервной системы и центральной.
При этом кода МКБ-10 ганглионеврит не имеет: под кодами G50-G59 значатся заболевания, связанные с поражением отдельных нервов, нервных корешков и сплетений.
Патологический процесс при ганглионеврите затрагивает не только нервные узлы, но и прилежащие к ним сплетения симпатических или афферентных вегетативно-висцеральных нервных волокон. Когда же воспаляется только нервный узел, диагностируется ганглионит.
Код по МКБ-10
Эпидемиология
Клиническая статистика ганглионеврита и ганглионита не известна, но самой распространенной локализацией данных заболеваний считается крылонебный узел и коленчатый узел лицевого нерва.
Имеются некоторые дынные относительно ежегодной частоты крылонебного ганглионеврита: у молодых пациентов с опоясывающим лишаем или в качестве осложнения ветряной оспы он диагностируется в 0,2-0,3% случаев, а в общей популяции постгерпетический ганглионеврит или постгерпетическая невралгия различной локализации наблюдается, в среднем, у 12,5% пациентов.
Причины ганглионеврита
Воспаление ганглиев периферический нервной системы, именуемое отечественными невропатологами ганглионевритом, развивается вследствие локально воздействующей инфекции: бактериальной (чаще всего – стрептококковой или стафилококковой) или вирусной (аденовирусы, герпевирус и др.), которая распространяется из близлежащих к нервным узлам структур и тканей.
Специалисты связывают ключевые причины ганглионеврита с воспалением при тонзиллите и моноцитарной ангине; кариозном разрушении зубов; гриппе и дифтерии; отитах и евстахиите; туберкулезе и сифилисе; при некоторых трансмиссивных и зоонозных инфекциях (клещевом боррелиозе, малярии, бруцеллезе и т.п.).
Например, воспаление имеющего корешки лицевого и тройничного нервов крылонебного узла (ganglion pterygopalatinum) – крылонебный ганглионеврит или синдром Сладера – может быть результатом и запущенного кариеса, и следствием хронических и острых воспалительных процессов, локализованных в верхнечелюстных пазухах при синусите, этмоидите, фронтите или сфеноидите (поскольку крылонебный узел связан с ушным и ресничным).
Особенно часто воспаление ганглиев ВНС бывает при опоясывающем лишае, а также в качестве осложнения ветряной оспы, вызываемых одним возбудителем – нейротропным вирусом Herpes zoster (или Varicella Zoster virus). В таких случаях диагноз может определяться как постгерпетический ганглионеврит.
Тазовый ганглионеврит/ганглионеврит тазовых сплетений у женщин может быть последствием воспаления придатков (аднексита или сальпингоофорита) или яичников (оофорита), а у мужчин возникает крестцовый ганглионеврит при хроническом воспалительном процессе в предстательной железе (простатите).
Факторы риска
Неврологи усматривают факторы риска возникновения ганглионеврита в наличии очагов хронической инфекции на фоне ослабления защитных сил организма и снижении устойчивости к окислительному действию свободных радикалов, в гипотермии тела (особенно у людей, которые вынуждены продолжительное время находиться на холоде и часто переохлаждаются).
Кстати, существует риск заразиться опоясывающим лишаем, то есть вирусом Herpes zoster, хотя герпетический ганглионеврит не заразен при отсутствии дерматологических проявлений опоясывающего герпеса. Но заразным может быть поясничный ганглионеврит на стадии везикулезных высыпаний в области поясницы. И особая опасность Herpes zoster в том, что данный вирус при проникновении в кровоток захватывает нервные клетки и обосновывается в ганглиях периферической нервной системы, но может долго не выказывать своего присутствия в организме человека.
Не исключается риск воспаления вегетативных ганглиев из-за негативного воздействия на них экзогенных токсинов (в первую очередь, этанола), а также повреждение нервных узлов с близлежащими нервными стволами и сплетениями аксонов при метастазировании злокачественных новообразований.
Рассматривая патогенез ганглионеврита, следует иметь в виду тот факт, что структуры вегетативной (автономной) нервной системы – в частности, симпатические, парасимпатические и чувствительные ганглии – реагируют на инфекцию не только высвобождением их иммунокомпетентными клетками провоспалительных цитокининов, но и определенными изменениями трофики и метаболизма нейро- и глиоцитов, а также тканей фиброзных оболочек и стромы узлов.
Это ведет к функциональным нарушениям в получении ганглиями нервных сигналов, приходящих по преганглионарным волокнам, последующей дифференциации этих импульсов и дальнейшей передаче по периферийным нервным волокнам, а также по постганглионарным стволам в соответствующие центры-анализаторы ЦНС (в головном мозге).
Из-за таких нарушений происходит усиление исходящих импульсов, с чем и связаны возникающие при ганглионевритах симптомы вегетативного, моторного или сенсорного характера.
Симптомы ганглионеврита
То, как проявляет себя ганглионеврит, зависит от локализации воспаленного ганглия, но первые признаки патологии – невралгическая боль; в большинстве случаев это распирающая, пульсирующая боль жгучего характера (выраженная каузалгия), воспринимаемая пациентами как диффузная – с субъективно трудно определяемым очагом.
На крылонебный ганглионеврит/ганглионеврит крылонебного узла указывают такие симптомы, как внезапно возникающие приступы сильной боли в лице, захватывающей зону глаза (с его покраснением), нос (в области переносицы), челюсти, висок, уши, отдавая в затылок, шею, лопатки и даже верхнюю конечность. Боль появляется на фоне односторонней гиперемии и отека кожи лицевой части черепа, повышенного потоотделения, светобоязни, чихания и усиленного выделения слезной жидкости, носового секрета и слюны. Нередко бывают тошнота и головокружение.
Симптомы ганглионеврита ушного узла (ganglion oticum) тоже манифестируют пароксизмальными болями (ноющими или жгучими), которые пациенты чувствуют во всех структурах уха, а также в челюсти, подбородке и шее. В ухе могут быть неприятные ощущения заложенности или распирания; кожа около уха и на виске краснеет; усиливается образование слюны (гиперсаливация).
Локализация боли при ганглионеврите подъязычного узла (ganglion sublinguale) – язык и область под ним, а при воспалении подчелюстного узла (ganglion submandibularis) пациенты жалуются на боли (в том числе, при артикуляции звуков и принятии пищи) в нижней челюсти, в шее (сбоку), в височной и затылочной областях; характерно повышенное слюноотделение.
Для воспаления расположенного в глазнице ресничного ганглия (ganglion ciliare) или синдрома Оппенгейма характерны интенсивные приступообразные боли в глазном яблоке, фотобоязнь, гиперемия слизистых оболочек глаза; возможно понижение АД.
Ганглионеврит тройничного нерва, точнее ганглионит находящегося на верхней части пирамиды височной кости тройничного, тригеминального или Гассерова узла (ganglion trigeminale) вызывает каузалгию (наиболее интенсивную по ночам), лихорадку, отеки мягких тканей лица, нарушение кожной чувствительности по ходу тройничного нерва.
Синдром Ханта, ганглионит узла коленца лицевого нерва (ganglion geniculate в лицевом канале височной кости) или ганглионеврит узла коленца лицевого нерва обусловлен поражением Varicella Zoster virus. Его симптоматика и локализация боли такие же, как при воспалении крылонебного и ресничного ганглииев, но чаще наблюдаются нарушения мимики.
Когда развивается шейный ганглионеврит, следует различать нижний шейный, верхний шейный и шейно-грудной (звездчатый) ганглионевриты. В первом случае, кроме боли, наблюдается цианоз кожи на руке со стороны пораженного каудального узла (ganglion cervicale inferius); уменьшение чувствительности кожи на руке и в области верхних ребер и снижение тонуса мышц; перестает смыкаться глазная щель при раздражении роговицы, и нарушаются некоторые другие рефлексы.
Во втором случае – при воспалении ganglion cervicale superius – шейный ганглионеврит проявляется болями, иррадиирующими в нижнюю челюсть, а также приводит к смещению вперед глазного яблока (со снижением внутриглазного давления), увеличению глазной щели и расширению зрачка; снижению кожной чувствительности ниже ключиц; усиленному потоотделению. Может развиваться парез мышц гортани и голосовых связок (с появлением сипоты).
При ганглионеврите звездчатого или шейно-грудного узла (ganglion cervicothoracicum) боль ощущается в грудине (с соответствующей стороны), и часто человек думает, что у него болит сердце. Кроме того, затрудняются движения мизинца на соответствующей руке.
Тазовый, или ганглионеврит тазовых сплетений у женщин дает пароксизмальную жгучую боль внизу живота и в тазу (отдающую в область поясницы, промежность, на внутренние поверхности бедер), гипо- или гиперстезию кожных покровов указанной локализации. Интимная близость может сопровождаться неприятными ощущениями.
Поясничный ганглионеврит проявляется разлитыми изнуряющими болями в спине и животе, ухудшением трофики тканей внутренних органов, негативными изменениями в сосудистой системе нижних конечностей и органов брюшной полости с нарушением их функций. В целом, специалисты отмечают широкий спектр расстройств сосудодвигательного (вазомоторного) характера и сегментированных нарушений иннервации.
При крестцовом ганглионеврите боли отдают в поясницу, брюшину, малый таз, прямую кишку; появляется зуд в области гениталий и расстройства мочеиспускания; у женщин может нарушаться менструальный цикл.
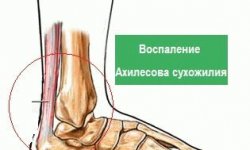
Ганглионит — суть заболевания и методы лечения
Ганглионит — болезнь, в основе которой лежит воспалительный процесс в ганглии.
Ганглиями называется скопление нервных узлов, состоящее из массивов нервных клеток, их дендритов и аксонов.
Воспаление сразу нескольких подобных узлов называют полиоганглионитом. Симптомы и лечение ганглионита рассмотрим ниже.
Причины возникновения
Воспалительные процессы в ганглиях не начинаются спонтанно и без видимой на то причины. Выделяется несколько базовых провоцирующих факторов:
- инфекции: тиф, плеврит, дизентерия, ангина, малярия, грипп, бруцеллез, сифилис и др.;
- тяжелые интоксикации;
- травмы;
- изменения циклов обмена веществ, к примеру, любой из типов диабета;
- длительный курс приема кортикостероидов;
- опухоли различной этиологии, вне зависимости от степени качественности;
- у женщин причина ганглионита часто кроется в воспалении тканей половых органов;
- в группе риска находятся пациенты с остеохондрозом и радикулитом.
Типичная причина воспаления — вирусы, ганглионит часто развивается как следствие опоясывающего герпеса или гепатита.
При поражении крылонебного узла (синдром Сладера), среди причин называют хронический ринит, синуситы, тонзиллит, фарингиты, гнойные формы отита.
Когда пациенту ставят онкологический диагноз, большинство из них спрашивают о том, сколько они могут прожить. Опухоль головного мозга — сколько с ней живут? Ответ вы найдете на нашем сайте.
О причинах нарушения сна и способах лечения читайте далее.
Вероятно, вы слышали о таком понятии как нервный тик. Что это — болезнь или не патологический симптом? Об этом в следующем материале.
Виды ганглионита
Выделяют несколько форм ганглиозного воспаления, различающихся как симптоматикой, так и методиками лечения:
- При поражении звездчатого узла симптомы заболевания локализуются в области верхней трети грудины, затрагивая и верхние конечности. Отмечается ложная стенокардия с характерными сердечными болями.
- Воспаление ганглиев в Гассеровом узле (тройничный ганглий, тригеминальный ганглионит) имеет сложную клиническую картину и развивается на фоне иммунной недостаточности, спровоцированной герпесом. Заболевание свойственно людям в возрасте 50+. Боль и сыпь появляются в области иннервации первой ветви тройничного нерва. Пациент страдает от светобоязни и кератита, повышается t тела, появляется слабость, парестезии. Через 2-3 суток отмечается сыпь везикулезного типа и отеки около глаз.
- Воспаление крылонебного узла затрагивает ганглии, расположенные в области основной и верхнечелюстной пазух. Причины развития патологии: артрит, поразивший височно- нижнечелюстной сустав, гнойная форма отита, фарингит, хроническое воспаление синусов, кариес, периодонтит, пульпит, тонзиллит. В качестве симптомов следует рассматривать резкие боли, возникающие не только в зоне локализации узла, но и при прикосновении к глазницам, верхней челюсти, корню носа, вискам, ушной раковине, плечу, кисти, предплечью и затылку. Это можно объяснить тем, что узел имеет анатомические особенности, индивидуальные для каждого больного, а также большое количество анастомозов. Отмечается и катаральный синдром: гиперемия, отек лица, слезотечение, ринорея (одна ноздря), слюнотечение. Проявления более интенсивны ночью, пароксизм может длиться как несколько минут, так и несколько суток.
- Невралгия Рамсея-Хант встречается редко, выражается в герпетических высыпаниях около ушной раковины. На пораженной стороне болит ухо, появляются спонтанные приступы головокружения. Причиной является герпетическая инфекция. Клиническая картина развивается остро, больной жалуется на недомогание, проявляется парез лицевого нерва, снижается слух. Боль иррадиирует в затылок, голову, шею, лицо и имеет характер нейропатии. На мягком небе и миндалинах также видны герпетические папулы. Внешний осмотр демонстрирует горизонтальный нистагм и парез мимической мускулатуры лица. Половина языка становится нечувствительной.
- Шейный ганглионит провоцируется остеохондрозом, хроническими инфекциями, острыми отравлениями. Боль наблюдается только со стороны поражения, кроме нее отмечается: изменение цвета кожи, заложенность носа, тканевая гипотрофия, увеличение количества мелких морщин в одной части лица, гиперемия глазного яблока, синдромы Бернара-Горнера и Пурфюр дю Пти. Воспаление ганглиев в верхнем шейном узле развивается на фоне хронического тонзиллита. Выражается в ноющих болях: надплечье, шея, затылок. Боль усиливается при пальпации около мест выхода затылочных нервов (паравертебральная область). Часть лица с пораженной стороны может покраснеть.
- При поднижнечелюстном и подъязычном ганглионите боль показательно чувствуется в языке, иррадиируя в нижнюю челюсть, область затылка, шеи и висков. Пациенту становится больнее при попытках подвигать челюстями, увеличивается выработка слюны, язык и подъязычные мягкие ткани отекают, становятся сверхчувствительными и гиперпатичными.
- Синдром Оппенгейма или воспаление ресничного нервного узла возникает как следствие герпеса или хронического синусита. Приступообразные боли в лобной области, около глазниц, на корне носа, твердой части неба и висков. Больной жалуется, что глаза «выпадают» из орбит, слизистая глаз краснеет, веки отекают, обильно текут слезы, наблюдается синдром Бернара-Горнера и экзофтальм.
- Синдром Фрея или воспаление ушного узла развивается на фоне паротита, кариеса, сиалоаденита. Боли приступообразные, имеют признаки вегеталгии, развиваются в области височно-нижнечелюстного сустава, висков и ушей. Могут быть и затылочными, шейными, затрагивать грудину, надплечье и всю конечность. Из-за спазма слуховой трубы появляются шумы в ухе, больной жалуется на слюнотечение. Купировать боль можно посредством подскуловой блокады.
Герпетическая форма выражается в массированных высыпаниях, имеющих вид мелких папул. Сыпь появляется на коже вдоль воспаленных нервных узлов. Больной выказывает жалобы на боли в области позвоночника, а при надавливании на остистые отростки позвонков чувствует дискомфорт и покалывание.
Изменение проводимости в симпатических узлах приводит к нарушениям в работе ряда внутренних органов, внешне пораженные очаги заметны по шелушению и изъязвлению кожи.
Мышцы, приближенные к воспаленному узлу, атоничны, а при хроническом типе герпетического ганглионита могут частично атрофироваться. Наблюдается ухудшение рефлексов, суставы утрачивают мобильность.
- сильные боли с приступообразным характером;
- кожа над воспаленным узлом нестерпимо чешется, нарушается терморегуляции и усиливается потоотделение;
- может развиться парестезия и отек подкожной клетчатки;
- тонус мышц слабеет, затухают рефлексы, снижается подвижность суставных сочленений.
Диагностика
Дифференциальное уточнение диагноза весьма затруднительно, установить причину воспаления можно на основании клинических симптомов и жалоб больного.
Нет специфических анализов и обследований, стопроцентно подтверждающих такой тип воспаления.
Пациенту нужно получить неврологическую, стоматологическую и ЛОР консультацию.
Часто требуются фарингоскопия и отоскопия, в частных случаях — рентген.
Сравнительный анализ проводится с соматическими невритами, сирингомиелией, менингорадикулитом, нервно-сосудистыми патологиями.
Схема лечения зависит от причин, спровоцировавших ганглионит. Стандартный набор применяемых средств: десенсибилизирующие лекарства, помогающие предупредить или купировать аллергическую реакцию, противовирусные препараты и иммуномодуляторы. Кроме того, больному показаны средства, снижающие возбудимость ганглиозных узлов (вегетативных образований).
Речь идет об инъекциях витамина В и приеме ганглиоблокаторов, лучшими из которых считаются «Ганглерон» и «Пахикарпин».
Если боль очень сильная, назначают «Финлепсин» длительным курсом, а совместно с ним рекомендуется принимать антидепрессанты, подобранные специалистом.
Нередко прибегают к инъекционной новокоиновой блокаде пораженных узлов.
Нейропатическую боль купируют «Финлепсином», «Лирикой», «Катадолоном» или «Тебантином».
Практикуются и иные лечебные методики: сероводородные и радоновые ванны, грязевые компрессы, ультразвук, токи Бернара, физиотерапия.
Профилактику рецидивов ганглионита проводят с учетом первичного заболевания, поэтому для здоровых людей (не из группы риска) подобные попытки предупредить воспаление — бессмысленны.
Как только появляются первые симптомы, включающие боль и зуд, переходят к физиопрофилактике, предупреждая неврологические нарушения с помощью искусственных и естественных методов физического воздействия.
Ориентируясь на генез недуга, прибегают либо к первичной, либо ко вторичной физиопрофилактике.
В первом случае целью является повышение сопротивляемости иммунной системы (облучение ультрафиолетом, закаливание), во втором используют СВЧ или УВЧ-терапию, аэрозольтерапию, аэроионотерапию, лечение теплом и грязями с целью скорейшего восстановления после выздоровления.
Повышенное артериальное давление и состояние, когда повышено внутричерепное давление — это совершенно разные патологии. Внутричерепное давление — опасное состояние, которое может диагностировать и лечить только врач.
Мази для лечения воспаления седалищного нерва рассмотрим в этой статье. Виды препаратов и их действие.
Видео на тему
Статья написана по материалам сайтов: fb.ru, otravmah.com, liqmed.ru, ilive.com.ua, neuro-logia.ru.
»