Остеохондропатия тазобедренного сустава: симптомы, лечение
Это группа заболеваний различной локализации, характеризующихся возникновением участков асептического некроза в губчатой кости, подвергающейся наибольшей механической нагрузке. Остеохондропатия у детей протекает с поражением эпифизов и апофизов длинных трубчатых костей, с повреждением суставного хряща и нарушением функции сустава.
Содержание
- Симптомы разной формы остеохондропатии у детей
- Особенности лечения остеохондропатии у детей
- Физиотерапия при детской остеохондропатии
- Остеохондропатия головки бедренной кости (болезнь Легга — Кальве — Пертеса)
- Остеохондропатия: симптомы и лечение
- Классификация
- Симптоматика
- Диагностика
- Профилактика и прогноз
- Остеохондропатия тазобедренного сустава: симптомы, лечение
Симптомы разной формы остеохондропатии у детей
Патологический процесс поражает:
эпифизарные концы трубчатых костей, головку бедренной кости болезнь Легга-Калве-Пертеса,
короткие губчатые кости, ладьевидную кость стопы — болезнь Келера I,
тело позвонка — болезнь Калве,
апофизы, бугристость большеберцовой кости — болезнь Шлаттера,
апофиз позвонка — болезнь Шейерманна- Мау, юношеский кифоз.
Наиболее частыми формами остеохондропатии являются юношеский кифоз и болезнь Легга-Калве-Пертеса. Заболевания протекают по типу первичного асептического некроза. Этиология заболевания до конца не выяснена, основной причиной юношеского кифоза считают ди-зонтогенетические нарушения: неполноценность дисков, их фиброз и недостаточную прочность замыкательной пластинки тела позвонка. При болезни Пертеса основой для развития некротических изменений считают нарушение артериального кровоснабжения кости.
Симптомы остеохондропатии при болезни Шейерманна-Мау у детей
Болезнь Шейерманна-Мау относится к наследственным заболеваниям с доминантным типом наследования. Развитие остеохондропатии у детей зависит от активности роста позвоночника — цветущая» стадия заболевания приходится на начало оссификации апофизов тел позвонков и время интенсивного роста позвоночника, а обратное развитие заболевания — на время замедления или прекращения роста позвоночника. Патологические изменения в дисках позвонков и хрящевых пластинках, замыкательных пластинках тел позвонков приводят к образованию грыж Шморля и дальнейшему нарушению роста позвонков, приобретающих плоскую и клиновидную форму.
Клинически при симптомах этой формы остеохондропатии у детей наблюдаются нарушение осанки (по типу кифоза, затем сколиоза), чувство усталости в спине, нестойкая, слабо выраженная боль в позвоночнике.
Симптомы детской остеохондропатии при болезни Пертеса
В основе остеохондропатии головки бедренной кости (болезнь Пертеса) лежит нарушение регионарного артериального кровоснабжения. Предрасполагающим моментом в развитии остеохондропатии у детей примерно в 25 % случаев является травма. Патологический процесс имеет несколько стадий:
I стадия — поражение губчатого вещества головки кости при интактном суставном хряще (субхондральный асептический некроз), длительность стадии — до 6 мес;
II стадия — импрессионный перелом, продолжается от 3 до 8 мес;
III стадия — фрагментация эпифиза (1 — 1 , 5 года), наблюдается разделение эпифиза и хряща соединительной тканью и сосудами. Одновременно с фрагментацией идет процесс формирования новой костной ткани;
IV стадия при симптомах остеохондропатии у детей этой формы — репарации, при которой эпифиз полностью замещается новообразованной костной тканью;
V стадия — восстановление первоначальной формы головки и структуры зрелой кости (при правильном лечении и благоприятном течении заболевания).
При деформации головки и шейки бедра, уплощении суставной впадины возможно формирование подвывиха бедра, в этом случае создаются условия для возникновения деформирующего остеоартроза с изменением суставных поверхностей и нарушением функции сустава.
Клинически при симптомах этой формы остеохондропатии у детей отмечаются болезненность в тазобедренном суставе (или в коленном суставе, или во всей нижней конечности вследствие иррадиации), хромота (в результате боли и контрактуры сустава, позже как результат снижения высоты эпифиза и легкого подвывиха сустава), ограничение ротации и отведения в суставе. Атрофия мышц бедра и ягодичных мышц наблюдается на ранних стадиях заболевания (постоянный симптом).
Рентгенологическое исследование является решающим при постановке диагноза. В зависимости от стадии заболевания на рентгенограмме отмечаются уменьшение размеров головки бедра, остеопороз, фрагментация или склероз костной ткани.
Таким образом, в патогенезе остеохондропатий у детей ведущим является дисциркуляторный синдром, приводящий к дистрофии и деминерализации костной ткани.
Особенности лечения остеохондропатии у детей
Лечебные мероприятия не могут изменить течения юношеского кифоза и ускорить процесс его завершения, поэтому лечение болезни Шейерманна-Мау сводится к соблюдению режима разгрузки позвоночника, особенно в течение фазы разгара: положение на животе во время игр, отдыха, сон на жесткой постели. Требуется исключение спортивной нагрузки, связанной с прыжками, рывками, однако необходимы регулярное выполнение лечебной гимнастики и плавание.
Стационарному лечению подлежат дети с осложненным течением заболевания, при наличии выраженного болевого синдрома и ограничениях функции позвоночника. В качестве обезболивающих методов назначают электрофорез новокаина, ультразвуковую терапию.
Для мобилизации позвоночника используют его продольное вытяжение на наклонной плоскости и подводное вытяжение, после которых необходимо ношение корсета во избежание усиления болей.
Лечение остеохондропатии Пертеса у детей
Лечение болезни Пертеса сводится к своевременной и достаточной разгрузке тазобедренного сустава и стимуляции процессов регенерации костной ткани. Лечение длительное (в течение нескольких лет). Прогноз зависит от возраста больного и стадии заболевания к началу лечения: чем младше ребенок и чем в более раннюю фазу начато лечение, тем быстрее и полноценнее формируется головка бедра.
Основной метод лечения остеохондропатии у детей этой формы — консервативный. Преимущества оперативного вмешательства в виде туннелизации шейки и эпифиза бедра, транстрохантерно — путем цервикального остеосинтеза и чрезвертель-ной остеотомии бедра — убедительно не доказаны.
В лечении остеохондропатии у детей этой формы применяют спазмолитики (Никотиновая и Аскорбиновая кислоты, Но-шпа), витамины (в том числе инъекции витамина В12), дефиброзирующие препараты (алоэ, ФиБС, стекловидное тело).
На всех стадиях остеохондропатии у детей проводят лечебную гимнастику для пораженной конечности и общую гимнастику для верхних конечностей, мышц спины и живота.
В первые две стадии остеохондропатии у детей этой формы нагрузка на пораженную конечность заключается в сокращении мышц бедра и ягодичных мышц и активных движениях в голеностопном суставе. При начальных признаках восстановительного периода (появление признаков остеосклероза головки на рентгенограмме) возможно введение в комплекс лечебной гимнастики пассивных, а с IV стадии и активных ротационных и отводящих движений в суставе (с исключением нагрузки по оси) для формирования правильной сферической поверхности головки бедра. Полную нагрузку на конечность разрешают, если в течение полугода по результатам рентгенограмм структура кости не изменяется.
Физиотерапия при детской остеохондропатии
Физические методы лечения применяют для улучшения кровоснабжения пораженной области (сосудорасширяющие методы), уменьшения болевого синдрома (анальгетические методы), ускорения регенерации в области поражения — уменьшение выраженности дистрофии, деминерализации костной ткани (трофостимулирующие и репаративно-регенеративные методы лечения остеохондропатии у детей) и восстановления функции сустава (дефиброзирующие методы). Эти задачи помогают реализовать следующие методы физиотерапии:
Анальгетические методы : СУФ-облучения в эритемных дозах, диадинамотерапия.
Трофостимулирующие методы: гелиотерапия, СУФ-облучение в субэритемных дозах, лечебный массаж, талассотерапия, воздушные ванны.
Репаративно-регенеративные методы: ультразвуковая терапия, пелоидотерапия.
Дефиброзирующие методы лечения : электрофорез дефиброзирующих препаратов, радоновые, хлоридно-натриевые ванны.
Трофостимулирующие методы терапии остеохондропатии у детей
Гелиотерапия. Под действием ультрафиолетового излучения зоны В синтезируется витамин D3, который является одним из регуляторов уровня кальция в крови. Образующиеся в процессе формирования эритемы биологически активные вещества воздействуют на нервные проводники кожи, что приводит к ответным реакциям со стороны сосудистого тонуса и активации симпатико-адреналовой системы. Курсовое воздействие способствует запуску специфических и неспецифических фотобиологических реакций, вследствие чего повышается реактивность организма к факторам внешней среды. Проводят для лечения остеохондропатии у детей солнечные ванны по I режиму . При отсутствии ультрафиолетового излучения в солнечном спектре проводят процедуры средневолнового УФО в субэритемных дозах от искусственных источников. Облучение назначают по основной или ускоренной схеме воздействия.
Репаративно-регенеративные методы лечения остеохондропатии у детей
Пелоидотерапия. Гуминовые кислоты, стероидосодержащие фракции, ионы, летучие вещества, проникая в кожу и соединительную ткань и накапливаясь в них, стимулируют дифференцировку фибробластов, усиливают агрегацию гликозаминогликанов, гликопротеидов соединительной ткани, активируют пролиферативные процессы.
Дефиброзирующие методы физиотерапии остеохондропатии у детей
Санаторно-курортный метод лечения детской остеохондропатии
Детей с остеохондропатией III-IV стадии направляют на бальнео- и грязелечебные курорты (Анапа, Геленджик, Пятигорск, Евпатория, Одесса и др.), а также в местные санатории. Критерием эффективности санаторно-курортного лечения является восстановление костной структуры головки и шейки бедра по данным рентгенограмм.
Правильное комплексное лечение остеохондропатии у детей включает методы, предупреждающие развитие раннего деформирующего остеоартроза:
Остеохондропатия головки бедренной кости (болезнь Легга — Кальве — Пертеса)
Остеохондропатия головки бедренной кости была описана независимо друг от друга A. Legg (США), J. Calve (Франция) и G. Perthes (Германия), в связи с чем заболевание получило еще одно распространенное название — болезнь Легга — Кальве — Пертеса.
Остеохондропатия головки бедренной кости обычно встречается у детей в возрасте 5-10 лет, причем мальчики болеют в 5 раз чаще, чем девочки. Чаще поражается правый тазобедренный сустав, возможен и двухсторонний процесс. Провоцирующими факторами являются функциональная перегрузка нижних конечностей у детей на фоне быстрого роста, микротравм, нарушений микроциркуляции, а также переохлаждений и частых очаговых инфекций. В развитии заболевания выделяют пять стадий:
- I — начальная, характеризующаяся асептическим некрозом губчатого вещества эпифиза бедренной кости;
- II — стадия уплотнения и деформации эпифиза;
- III — стадия фрагментации;
- IV — стадия репарации;
- V — стадия восстановления.
Клиническая картина остеохондропатии головки бедренной кости.
Клинически заболевание в начальном периоде проявляется болевым синдромом в нижней конечности без определенной локализации, затем появляются боли в тазобедренном суставе, иррадиирующие в область коленного сустава, непостоянная хромота, усиливающаяся при физических нагрузках. Хромота в начальной стадии заболевания является результатом боли и развивающейся контрактуры сустава, в последующем — подвывиха бедра и слабости ягодичных мышц.
Объективно определяется боль при пальпации в области шейки бедра, ограничение движений в тазобедренном суставе, особенно отведения и ротации, в последующем развивается наружно-ротационная и сгибательно-приводящая контрактура бедра, сопровождающаяся укорочением конечности и атрофией мышц бедра и ягодичной области. При прогрессировании заболевания возможна деформация головки бедренной кости и развитие картины коксартроза с выраженным болевым синдромом и нарушением функции тазобедренного сустава.
Диагностика остеохондропатии головки бедренной кости.
В диагностике болезни Легга — Кальве — Пертеса важное место занимают рентгенологические методы исследования. На рентгенограммах тазобедренных суставов в I стадии заболевания изменения отсутствуют или могут выявляться умеренное расширение суставной щели, оСгеопороз костей тазобедренного сустава, шейки бедра, уплощение сферического контура эпифиза, возможно появление очагов деструкции в параэпифизарной зоне шейки бедренной кости. Во II стадии заболевания головка бедренной кости утрачивает характерную трабекулярную структуру, становится остеопоротичной, костные балки импрессируются. Отмечается расширение суставной щели тазобедренного сустава, эпифиз головки бедренной кости уплотняется, склерозируется и деформируется. В III стадии определяется фрагментация эпифиза и образование кист в шейке бедренной кости, расширение суставной щели с одновременным уплощением вертлужной впадины. IV стадия (репаративная) характеризуется исчезновением секвестров и постепенным сужением суставной щели. В V стадии наблюдается восстановление структуры и формы головки бедренной кости, однако при выраженном укорочении и расширении шейки бедренной кости нередко формируется подвывих бедра, который может привести к развитию раннего вторичного коксартроза.
Из дополнительных инструментальных методов обследования рекомендуется выполнение магнитно-резонансной томографии тазобедренного сустава, что во многих случаях дает возможность выявить начальные проявления остеохондропатии головки бедренной кости, еще не визуализируемые рентгенологически; денситометрии (определяется уменьшение скорости прохождения ультразвуковой волны по пораженной кости), а также флебографии (данный метод дает возможность диагностировать нарушение венозного оттока в области тазобедренного сустава).
Дифференциальный диагноз остеохондропатии головки бедренной кости проводят с туберкулезным кокситом, эпифизарным остеомиелитом, асептическим некрозом головки бедренной кости, а также синовитом тазобедренного сустава, который может развиться у детей после перенесенной респираторной инфекции.
Туберкулезный коксит протекает с явлениями интоксикации, проявляющейся немотивированной общей слабостью, недомоганием, снижением аппетита, развитием анемии, повышением общей и местной температуры, выраженной потливостью, увеличением паховых лимфатических узлов и др. Боли в тазобедренном суставе обычно постоянные и иррадиируют в коленный сустав. Больной хромает, не может наступать на кончики пальцев; боли усиливаются при надавливании на головку и шейку бедра при осевой нагрузке на тазобедренный сустав. Развивающиеся мышечные контрактуры приводят к вынужденному положению бедра в положении сгибания, приведения и внутренней ротации.
При объективном исследовании определяется воспалительный инфильтрат мягких тканей в области пораженного сустава (абсцесс, флегмона), иногда с образованием свищей. Развиваются трофические изменения кожи, гипотония и атрофия мышц бедра, ягодиц и голени. Анализы крови выявляют лейкоцитоз, лимфоцитоз, ускорение СОЭ, положительные специфические пробы на туберкулез.
При туберкулезном поражении очаги деструкции располагаются преимущественно в стенке вертлужной впадины или шейке бедренной кости с тенденцией к распространению на эпифиз и суставной хрящ. Уже в начальном периоде заболевания выявляется остеопороз костей, образующих тазобедренный сустав, отмечается сужение суставной щели, при этом она становится неровной. Исключение составляют синовиальные формы туберкулезного коксита, когда суставная щель расширяется из-за отека суставного хряща и синовиального выпота. Деструкция костной ткани шейки и головки бедренной кости, а также стенки вертлужной впадины при неадекватной терапии может привести к их полному разрушению. Остеопороз и атрофия костей выявляются не только в активной стадии заболевания, но и на протяжении длительного времени после полной ликвидации местного туберкулезного очага.
Эпифизарная форма остеомиелита наиболее часто развивается в детском возрасте, нередко связана с применением антибиотиков и характеризуется торпидным течением. Патологический процесс в эпифизе в некоторых случаях может осложняться обширным некрозом спонгиозного слоя головки бедренной кости.
Начало заболевания, как правило, острое, с повышением температуры тела и появлением болей в пораженном участке кости. По мере прогрессирования патологического процесса развиваются мышечные контрактуры, которые носят рефлекторный характер и протекают с реактивным отеком окружающих тканей и увеличением паховых лимфатических узлов. Нагрузка на конечность вызывает усиление болей в тазобедренном суставе. Дренаж воспалительного очага с исследованием костной ткани, секвестров и гнойного отделяемого дает возможность подтвердить диагноз остеомиелита.
При асептическом некрозе головки бедренной кости очаги деструкции, определяемые рентгенологически, локализуются, как правило, в верхненаружных ее отделах, испытывающих максимальную нагрузку. Относительно редко очаги поражения распространяются на всю головку и шейку бедра. Изменения костной структуры в прилежащих к очагам деструкции участках бедренной кости и вертлужной впадины происходят достаточно медленно (в течение 1,5-2 лет). Заболевание, как правило, носит идиопатический характер или возникает вторично на фоне текущего васкулита.
Лечение остеохондропатии головки бедренной кости.
В целях повышения эффективности терапии и проведения медико-социальной реабилитации целесообразно больных детей направлять в специализированные санатории, где им обеспечивается наиболее благоприятный режим, адекватная терапия, рациональное питание и возможность продолжения учебы.
Основными методами лечения данной формы патологии являются ограничение физических нагрузок на пораженную конечность, улучшение и восстановление кровообращения в области тазобедренного сустава и в пораженной конечности, стимулирование процессов рассасывания очагов некроза и процессов костеобразования, сохранение функции сустава, поддержание физиологического тонуса мышц конечности. Полную разгрузку конечности следует назначать немедленно после установления диагноза, что позволяет сохранить форму головки бедренной кости. Вместе с тем разгрузка не должна полностью исключать движения в суставе, в связи с чем для укрепления мышц тазобедренного сустава и всей нижней конечности больным назначают лечебную физкультуру, плавание в бассейне, массаж. Кроме того, пациентам рекомендуют ходьбу на костылях с минимальной нагрузкой на пораженную ногу.
Фармакотерапия в комплексном лечении болезни Легга — Кальве — Пертеса занимает важное место, обеспечивая прежде всего нормализацию процессов микроциркуляции в пораженной конечности, а также стимулирование регенеративных процессов, в том числе и остеогенеза. Используют сосудорасширяющие средства (никотиновая кислота, но-шпа, никошпан, аскорбиновая кислота и др.), комплексы витаминов группы В, С, D, антиагреганты (трентал, курантил), системную энзимотерапию (вобэнзим, флогэнзим).
Из физиотерапевтических методов наиболее широко применяется УВЧ (12-15 сеансов на курс); ультрафиолетовое облучение конечности в эритемных дозах; электрофорез и фонофорез с йодсодержащими препаратами, ускоряющими рассасывание некротических тканей; диатермию. В стадиях восстановления применяют электрофорез с хлоридом кальция и препаратами, содержащими фосфор; парафиновые и озокеритовые аппликации с температурой 35-38°С; лечебные грязи; горячие ванны и укутывания.
Лечебную физкультуру назначают сразу после установления диагноза, используя поэтапно различные комплексы упражнений, исключая при этом нагрузку на пораженную конечность. Массаж пораженной конечности, направленный на улучшение микроциркуляции, проводят во всех стадиях заболевания, при этом при повышенном тонусе мышц назначают расслабляющий массаж, при гипотонусе — тонизирующий. Больным показано также бальнео- и грязелечение в специализированных санаториях.
Общая продолжительность консервативного лечения больных с остеохондропатией головки бедренной кости составляет от 2 до 6 лет, при этом длительность и результаты терапии находятся в прямой зависимости от возраста пациента и стадии заболевания: чем меньше возраст и чем раньше начато лечение, тем лучше результат.
В настоящее время при необходимости используются и оперативные методы лечения с целью улучшения васкуляризации пораженного участка кости, устранения мышечных контрактур и уменьшения нагрузки на суставные поверхности, а также корригирующие и восстановительные операции, в том числе и артродез тазобедренного сустава. Показанием к хирургическому лечению является отсутствие эффекта от проводимой консервативной терапии, а также значительная деформация шейки бедра. Оперативные методы лечения проводятся примерно у 5-15 % больных.
При своевременном и систематическом лечении может наблюдаться полное выздоровление, головка бедра вновь приобретает нормальную форму, подвижность сустава восстанавливается. Однако во многих случаях сохраняются ограничения движений в суставе различной степени выраженности, главным образом отведения бедра. Однако такие ограничения, как правило, функционально малозначимы, и больные полностью сохраняют работоспособность.
Остеохондропатия: симптомы и лечение
Остеохондропатия — основные симптомы:
- Боль в спине
- Боль в стопе
- Боль в колене
- Боль в позвоночнике
- Искривление позвоночника
- Боль в пятке
- Покраснение кожи в месте поражения
- Хромота
- Ограничение подвижности сустава
- Боль в пораженной области
- Отечность в пораженном месте
- Укорочение одной ноги
- Нарушение двигательной функции
- Усталость спины
- Атрофия мышц в месте поражения
- Отек в области пятки
- Отечность в области тыла стопы
- Покраснение в области тыла стопы
Остеохондропатия — это собирательное понятие, включающее в себя заболевания, поражающие опорно-двигательную систему, на фоне происходит деформация и некроз поражённого сегмента. Примечательно то, что такие патологии наиболее часто встречаются у детей и подростков.
В настоящее время причины формирования недуга являются белым пятном для специалистов из области ортопедии. Тем не менее клиницистами выделяется ряд предрасполагающих факторов, среди которых — генетическая предрасположенность и подверженность частым травмам.
Симптоматика будет отличаться в зависимости от поражённого сегмента и формы протекания патологического процесса. Наиболее часто встречаются такие клинические проявления, как болевой синдром, ограниченность движений и появление видимой деформации кости.
Основу диагностических мероприятий составляют инструментальные обследования, а именно УЗИ и МРТ. Однако на фоне того, что болезнь имеет специфические внешние симптомы, в диагностировании принимает участие тщательный физикальный осмотр.
Лечение недуга в подавляющем большинстве ситуаций ограничивается применением консервативных методик, в частности ЛФК и приём медикаментов. Тем не менее иногда, для того чтобы устранить заболевание требуется хирургическое вмешательство.
Согласно международной классификации болезней подобной патологии присвоено несколько значений, отличающихся в зависимости от локализации разрушительного процесса. Таким образом, остеохондропатия коленного сустава имеет код по МКБ-10 — М92.5, поражение бугристости большеберцовой кости — М92.0, а надколенника — М92.4. Другие остеохондропатии имеют шифр М93.
Патогенез и источники возникновения подобной категории недугов остаются до конца не изученными. Однако наиболее вероятной причиной формирования клиницисты считают травмирование костей или чрезмерные физические нагрузки на них. Помимо этого, существует несколько иных предрасполагающих факторов, среди которых стоит выделить:
- гормональный дисбаланс, спровоцированный протеканием патологий со стороны эндокринной системы, которая состоит из таких органов, как гипофиз, щитовидная железа, надпочечники и яичники;
- метаболический синдром, т. е. нарушение обмена незаменимых веществ;
- неправильный процесс кровоснабжения костной ткани;
- широкий спектр патологий инфекционной природы;
- недостаточное поступление и содержание кальция в человеческом организме;
- дефицит магния, витаминов и иных полезных веществ;
- профессиональное занятие спортом — в таких случаях наблюдаются не только частые микротравмы, но также такое состояние, при котором конечности и позвоночник находятся в неестественном положении;
- нерациональное питание;
- присутствие у человека какой-либо стадии ожирения.
Также стоит отметить, что на формирование дегенеративно-дистрофического процесса в костях оказывает влияние генетическая предрасположенность, при этом достаточно, чтобы один из родителей ребёнка перенёс подобный недуг.
Отличительной особенность болезни является то, что основную группу риска составляют дети и подростки. Однако стоит отметить, что патологический процесс имеет доброкачественное течение.
Классификация
Остеохондропатии у детей и лиц юношеского возраста специалистами из области ортопедии разделяются на 4 группы, каждая из которых имеет свои разновидности и характерные особенности.
Для 1 категории свойственна локализация очага дистрофических и некротических нарушений в эпифизе, т. е. в трубчатых костях. Сюда стоит отнести:
- остеохондропатию головки бедренной кости;
- остеохондропатию головки плюсневой кости;
- остеохондропатию ключицы, а именно в её конце, расположенном в грудном отделе позвоночника;
- остеохондропатию фаланг пальцев верхних конечностей.
Вторая группа болезни включает в себя те формы, которые поражают короткие трубчатые кости. Таким образом, патология делится на:
- остеохондропатию ладьевидной кости стопы;
- остеохондропатию полулунной кости кисти;
- остеохондропатию ладьевидной кости запястья;
- остеохондропатию тела позвонка.
Ещё одна категория представлена присутствием очагов патологического процесса в апофизах и существует в таких типах:
- остеохондропатия бугристости большеберцовой кости;
- остеохондропатия бугра пятки;
- остеохондропатия апофизарных колец позвоночника.
4 группа болезни состоит из повреждения поверхностных или клиновидных суставов — представляет собой частичную остеохондропатию, поскольку в патологический процесс вовлекаются:
- локтевой сустав;
- коленный сустав;
- голеностоп.
Классификация остеохондропатии по степени тяжести протекания:
- начальная или некроз костной ткани — длительность составляет несколько месяцев, а главным симптомом считаются болевые ощущения в области поражённого сегмента. Примечательно то, что во время прохождения пациентом инструментальных диагностических процедур какие-либо изменения могут отсутствовать;
- среднетяжелая или «компрессионный перелом» — может продолжаться от 2 месяцев до полугода. В таких ситуациях наблюдается «проседание» костей, отчего они вклиниваются друг в друга;
- фаза фрагментации — длится от полугода до 3 лет. На таком этапе прогрессирования отмечается рассасывание тех участков кости, которые подверглись дегенерации и некрозу, а также происходит замещение нормальной ткани грануляционными клетками. Подобные факторы приводят к уменьшению высоты кости;
- восстановление — время протекания варьируется от нескольких месяцев до полутора года. На данном этапе осуществляется нормализация формы и структуры кости.
В общей сложности весь цикл остеохондропатии составляет 2-4 года.
Симптоматика
Поскольку существует несколько разновидностей такого заболевания, то вполне естественно, что каждая из них будет обладать собственными особенностями.
Например, остеохондропатическое повреждение тазобедренного сустава, что также носит название болезнь Легга-Кальве-Пертеса, имеет такие характеристики:
- поражение головки тазобедренной кости;
- возрастная категория пациентов от 4 до 9 лет — у мальчиков диагностируется в несколько раз чаще, нежели у девочек;
- первый симптом — незначительная хромота;
- возникновение сильных болевых ощущений в области повреждения;
- распространение болезненности в зону колена;
- ограничение движений в суставе;
- атрофия мышц, располагающихся в бедре и голени;
- укорочение больной ноги примерно на 2 сантиметра.
- припухлость и отёчность больного участка;
- боли, которые склонны к повышению интенсивности выраженности во время ходьбы по лестнице, а также в процессе длительного стояния на коленях;
- незначительное нарушение функционирования сустава.
При остеохондропатии плюсневой кости, наиболее часто поражающей девочек возрастом от 1 года до 15 лет происходит постепенное развитие патологического процесса. Болезнь Келлера 2 представлена такими признаками:
- периодическими болями в месте поражения;
- хромотой;
- незначительной отёчностью и покраснением кожного покрова в районе тыла стопы;
- укорочением 2 и 3 пальца больной конечности;
- резким ограничением двигательной функции.
Остеохондропатия стопы, а именно ладьевидной её кости, что также называется болезнь Келлера 1 формы, в подавляющем большинстве ситуаций поражает мальчиков в возрастной категории от 3 до 7 лет. Основными симптомами принято считать беспричинные боли в стопе и хромоту. В редких случаях наблюдается гиперемия и отёчность.
Локализация патологии в бугре пятки или болезнь Шинца считается одной из самых редких разновидностей недуга, диагностирующейся у детей от 7 до 14 лет. Обладает скудной клинической картиной, поскольку выражается лишь в болях и припухлости больного сегмента.
В отличие от предыдущей формы болезнь Шейермана-Мау или остеохондропатия позвонков представляет собой наиболее распространённый тип заболевания, зачастую встречающийся у мальчиков. Главными проявлениями принято считать:
- кифоз среднегрудного и нижнегрудного отдела позвоночного стола — при этом спина округляется;
- слабовыраженные боли — иногда такой симптом вовсе отсутствует;
- межпозвоночная невралгия.
Остеохондропатия позвоночника, известная также, как болезнь Кальве развивается у детей 4-7 лет. Симптоматическую картину составляют беспричинная боль и быстрая утомляемость спины.
Что касается частичных остеохондропатий, то они больше свойственны людям от 10 до 25 лет, причём у мужчин чаще диагностируются, нежели у представительниц женского пола. Примерно в 85% ситуаций встречается остеохондропатия колена. Основным клиническим проявлением выступает деформация поражённого сегмента.
Диагностика
Поставить правильный диагноз может только врач-ортопед на основании информации, полученной после прохождения пациентом инструментальных обследований. Однако не последнее место в процессе диагностирования занимают такие манипуляции, выполняемые непосредственно клиницистом:
- изучение истории болезни — для установления факта присутствия эндокринологических патологий или инфекционных недугов;
- анализ жизненного анамнеза — позволит выяснить наиболее характерный для того или иного человека физиологический предрасполагающий фактор;
- детальный осмотр и пальпация поражённой области — сюда также стоит отнести оценивание походки и двигательных функций;
- тщательный опрос больного или его родителей — для выяснения первого времени появления клинических признаков и степени их выраженности. Совокупность таких факторов укажет на этап протекания остеохондропатии ладьевидной кости или любой иной локализации.
Инструментальные диагностические процедуры основываются на выполнении:
- рентгенографии поражённого сегмента;
- УЗИ костей;
- магнитно-резонансной томографии и КТ костей.
Лабораторные исследования носят вспомогательный характер и предполагают осуществление:
- биохимии крови;
- гормональных тестов;
- общеклинического анализа крови.
Наиболее часто избавиться от поражения голеностопного, коленного, тазобедренного или любого иного сустава удаётся при помощи консервативных терапевтических методик. Из этого следует, что основу лечения составляют:
- наложение скелетного вытяжения — зачастую показано при остеохондропатии головки бедренной кости;
- физиотерапевтические процедуры, а именно кальциевый и фосфорный электрофорез, а также парафиновые аппликации и прогревание;
- витаминотерапия;
- выполнение комплекса лечебной физкультуры, который подбирается индивидуально для каждого пациента с подобным диагнозом;
- ношения специального гипсового сапога — применимо при повреждении плюсневой кости и ладьевидной кости стопы. После этого необходимо ношение обуви с супинатором;
- лечебный массаж.
Что касается хирургического вмешательства, то оно показано только в случаях образования «суставной мыши» — это происходит в тех ситуациях, когда повреждённая область отделяется от суставной поверхности. Рекомендацией к операции также выступают частые блокады сустава при остеохондропатии надколенника или другой области.
Профилактика и прогноз
Поскольку точные причины формирования подобного недуга неизвестны, то и специально предназначенных профилактических мероприятий также не существует. Тем не менее для снижения вероятности возникновения болезни людям стоит придерживаться следующих несложных правил:
- избегать частого травмирования костей;
- вести в меру активный образ жизни;
- контролировать массу тела и удерживать её в пределах индивидуальной нормы;
- избегать чрезмерных физических нагрузок;
- заниматься ранним выявлением и полноценным лечением патологий, которые, возможно, могут привести к дегенерации и некрозу тканей;
- несколько раз в год проходить полный профилактический осмотр, в особенности это нужно лицам с отягощённой наследственностью.
Прогноз болезни зачастую благоприятный — длительное лечение позволяет добиться полного выздоровления, а также восстановления структуры и формы кости. Однако не исключается вероятность возникновения последствий, среди которых — деформирующий артроз, ограниченность подвижности сустава, переход недуга в хроническую форму и инвалидизация пациента. Стоит учитывать, что такие осложнения развиваются достаточно редко, а летальный исход вовсе не зафиксирован.
Если Вы считаете, что у вас Остеохондропатия и характерные для этого заболевания симптомы, то вам может помочь врач ортопед.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Панариций пальца – острое инфекционное воспаление мягких тканей пальцев конечностей. Патология прогрессирует вследствие попадания в указанные структуры инфекционных агентов (через повреждённый кожный покров). Чаще всего прогрессирование патологии провоцируют стрептококки и стафилококки. В месте проникновения бактерий проявляется сначала гиперемия и отёк, но по мере развития патологии происходит образование гнойника. На начальных стадиях, когда только проявились первые симптомы, панариций можно устранить консервативными методиками. Но если уже сформировался гнойник, то в данном случае лечение только одно – операция.
Саркома Юинга – онкологический недуг, который поражает кости скелета. В большинстве случаев опухоль развивается на нижних участках трубчатых костей, костях таза и позвоночнике. Реже она может образовываться на рёбрах, лопатках, ключице.
Разрыв сухожилия – травматическое повреждение данных анатомических элементов. Чаще всего наблюдается разрыв сухожилий на ноге, так как именно сюда приходится наибольшая нагрузка. Разрыв сухожилий возникает при травматическом повреждении соединительнотканной части мышц, которые крепятся к костям и мышцам.
Эпифизеолиз – это поражение зоны ростовой пластинки кости. Под этой областью подразумевается часть хрящевой ткани, которая размещается на конце длинных костей и постоянно развивается. От формирования ростовой пластины зависит длина и форма кости у взрослого человека.
Дорсалгия – по сути представляет собой факт наличия болевых ощущений различной степени интенсивности в спине. Из этого следует, что это не отдельная патология, а синдром, который встречается в любой возрастной категории и в независимости от половой принадлежности.
При помощи физических упражнений и воздержанности большая часть людей может обойтись без медицины.
Остеохондропатия тазобедренного сустава: симптомы, лечение
Патологию относят к числу распространенных — среди ортопедических больных встречают в 0,17-1,9% случаев. Среди заболеваний тазобедренного сустава в детском возрасте остеохондропатия головки бедра составляет до 25,3%.
Болеют дети преимущественно в возрасте от 4 до 12 лет, но известны случаи заболевания в более раннем и позднем возрасте. Мальчики страдают чаще девочек (в 4-5 раз). Левый тазобедренный сустав поражается несколько чаще, чем правый. Двустороннюю локализацию процесса наблюдают в 7-10% случаев. Для остеохондропатии головки бедра характерно длительное течение (в среднем 2-4 года, а иногда до 5-6 лет).
Заболевание протекает по типу первичного асептического некроза и возникает вследствие сосудистых расстройств в субхондрально расположенном губчатом веществе головки бедренной кости. В качестве этиологических факторов рассматривают микротравму, перегрузку на фоне конституциональной предрасположенности, нарушение нормального процесса окостенения эпифиза головки бедренной кости в возрасте 3-8 лет (Пертес-возраст), связанное с субкритическим его кровоснабжением вследствие врожденного недоразвития локальной сосудистой сети. Не исключают наследственный фактор в развитии заболевания, а также влияние очагов хронической инфекции. В последние десятилетия высказывают мнение о диспластической природе патологии, согласно которому причиной сосудистых нарушений и некроза головки служит патологическая ориентация компонентов тазобедренного сустава.
В настоящее время с помощью современных методов исследования (радиоизотопного, капилляроскопического, термометрического и др.) установлено, что нарушения артериального и венозного кровообращения присутствуют на всей нижней конечности, а не только в области тазобедренного сустава. Кроме того, согласно современному представлению о патогенезе болезни Пертеса имеется поражение не только головки бедра, но и всех элементов тазобедренного сустава — вертлужной впадины с суставным хрящом, эпифизарного хряща, шейки бедра вместе со всем метафизом проксимального отдела бедренной кости, капсулы сустава. Именно поэтому, по мнению многих авторов, есть все основания называть болезнь Пертеса остеохондропатией тазобедренного сустава.
Клиническая картина [ править ]
Остеохондропатия головки бедренной кости развивается медленно, вначале незаметно, что затрудняет диагностику заболевания на ранних стадиях развития процесса. Первые симптомы болезни — боль и щадящая хромота. Боль часто носит приступообразный характер, сменяясь светлыми промежутками. При этом в начальной стадии у 75% детей болевые ощущения не только локализуются в тазобедренном суставе, но и иррадиируют в область коленного (так называемые отраженные боли). Возникает утомляемость при ходьбе, щадящая хромота. Иногда дети жалуются на чувство стягивания в области большого вертела, где определяют выраженный плотный ограниченный отек.
Со временем наступает ограничение движений, особенно отведения и внутренней ротации, несколько реже — ограничение наружной ротации, сгибания и приведения. У половины детей формируется сгибательная и наружно-ротационная контрактура.
Атрофию мышц относят к ранним и постоянным симптомам. Она более всего заметна в области мышц бедра и ягодиц. В ряде случаев на фоне лимфостаза, утолщения кожи и подкожной клетчатки она может быть малозаметной. Симптом Александрова , как правило, бывает положительным. Могут присутствовать выраженные вегетативно-сосудистые расстройства, которые более заметны при одностороннем процессе. К ним относят бледность и похолодание стопы, снижение температуры конечности на 0,5-2,0 ?С, меньшую выраженность капиллярного пульса в области пальцев стопы, морщинистую кожу подошвы (кожа прачки), замедление биологической и гидрофильной пробы, асимметрию реакции потоотделения по Минору, нарушения кровообращения во всей конечности в сравнении со здоровой, обнаруживаемые при радиоизотопном исследовании.
Возникает укорочение конечности, вначале кажущееся (вследствие сгибательноприводящей контрактуры в тазобедренном суставе). С прогрессированием процесса и уплощением головки бедренной кости, а также в связи с развивающимся ее подвывихом возникает истинное укорочение бедра на 2-3 см. Большой вертел на стороне поражения смещается выше линии Розера-Нелатона. Иногда определяют положительный симптом Тренделенбурга . При неправильном лечении патологический процесс заканчивается деформацией головки и развитием остеоартроза с упорным болевым синдромом и нарушением функции тазобедренного сустава.
Рентгенологическое обследование [ править ]
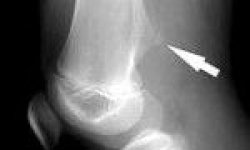
Рентгенологическое обследование помогает в постановке диагноза. Для сравнительного анализа производят рентгеновские снимки обоих тазобедренных суставов, а также рентгенограмму в положении Лауэнштейна . Наиболее полную информацию о локализации и распространенности патологических изменений в головке бедра дают КТ и МРТ тазобедренных суставов. В ранней диагностике заболевания высокоэффективно радиоизотопное исследование (сцинтиграфия).
Изменения на рентгенограммах зависят от стадии процесса.
В I стадии (асептического некроза губчатой кости эпифиза и костного мозга) изменения отсутствуют либо незначительные в виде:
- остеопороза костей, образующих тазобедренный сустав;
- извилистости и неравномерности хрящевой эпифизарной пластинки;
- неоднородности и пятнистости шейки бедра;
- некоторого расширения щели сустава.
Во II стадии (импрессионного перелома) головка бедренной кости утрачивает характерную трабекулярную структуру, шейка бедра становится более остеопорозной. Суставная щель отчетливо расширяется по сравнению со здоровым тазобедренным суставом. Эпифиз головки уплотняется, склерозируется и деформируется (вследствие сохраняющейся нагрузки).
В III стадии (фрагментации эпифиза) суставная щель по-прежнему расширена, головка сплющена и как бы разделена на отдельные глыбки или мелкоочаговые фрагменты неправильной формы. Обычно определяют от 2 до 5 таких фрагментов, а иногда и больше. Вертлужная впадина уплощается.
В IV стадии (репарации) определяют формирование новых костных балочек, эпифиз полностью замещается новообразованной костью с участками просветления в центре.
В V стадии (конечной) завершаются структурная перестройка и восстановление формы головки и шейки бедра. Суставная щель суживается и приближается по своей величине к нормальной. Если лечение было правильным, форма восстановленной головки незначительно отличается от сферической. В противном случае формируется грибовидная головка с укороченной расширенной шейкой. При этом вертлужная впадина не полностью покрывает увеличенную деформированную головку, что впоследствии приводит к развитию вторичного коксартроза.
Наибольшие трудности в рентгенологической диагностике испытывают при начальной (I) стадии заболевания. Именно поэтому для диагностики данной стадии различают три группы признаков: изменения в мягких тканях (капсуле и мышцах), проекционные изменения в костях таза и тазобедренного сустава, прямые признаки заболевания.
Лечение [ править ]
Лечение при болезни Пертеса необходимо начинать как можно раньше, чтобы предотвратить развитие морфологических изменений и нарушение функции сустава.
В основе консервативного лечения лежит ранняя и длительная разгрузка конечности, что позволяет сохранить форму головки бедренной кости. Назначают постельный режим с накожным или скелетным вытяжением за больную ногу, ходьбу на костылях без нагрузки на пораженную конечность. Применяют специальную петлю для подвешивания ноги, согнутой в коленном суставе, за нижнюю треть голени. Используют отводящие шины с шарнирами на уровне суставов или ортопедические аппараты, обеспечивающие значительное уменьшение избыточного давления на головку бедренной кости. Разгрузка не должна исключать движения в суставе, поэтому для укрепления мышц тазобедренного сустава и всей нижней конечности назначают ЛФК, плавание в бассейне, массаж.
С целью улучшения репаративных процессов назначают медикаментозное лечение и физиотерапевтические процедуры. В зависимости от стадии заболевания применяют препараты, улучшающие кровообращение [пентоксифиллин (трентал), никотиновую кислоту, никошпан] и стимулирующие репаративные процессы (метандиенон, трифосаденин, витамины группы В). Используют электропроцедуры (УВЧ, электрофорез, ультразвук, диатермию), способствующие рассасыванию некротической ткани и процессу костеобразования, а также тепловые процедуры (парафин, озокерит, грязелечение, тепловые ванны), улучшающие кровоток в зоне поражения. Наилучшие условия для консервативного лечения созданы в специализированных санаториях. Средний срок консервативной терапии составляет 2-3 года.
Хирургические вмешательства при остеохондропатии головки бедра позволяют сократить сроки лечения заболевания в 1,5 раза и способствуют снижению инвалидизации данной категории больных.
Статья написана по материалам сайтов: www.astromeridian.ru, medbe.ru, simptomer.ru, sportwiki.to.
»