Плексопатия плечевого сплетения, лечение посттравматической плечевой плексопатии
Плечо — это анатомическая единица, характеризующаяся большими размерами и сложностью строения. Оно располагается с нижней и верхней стороны ключицы. Плечо берет начало у позвоночника и продолжается до нижней границы подмышечной впадины. Данная структура постоянно подвергается различным патологическим процессам. Среди них особого внимания заслуживает плексопатия. Что представляет собой это заболевание, какие предпосылки развития и виды имеет — ответы на эти вопросы представлены в сегодняшней статье.
Содержание
- Описание патологии
- Основные причины воспаления
- Первые симптомы
- Классификация болезни
- Методы диагностики
- Консервативное лечение
- Оперативное вмешательство
- Профилактические мероприятия
- Плечевой плексит
- Плечевой плексит
- Причины возникновения
- Диагностика
- Как лечить плексопатию плечевого сплетения
- Классификация по симптомам
- Методы диагностики
- Способы лечения
- Профилактика заболевания
- Заключение
- Плексопатия (плексит)
- Классификация
- Стадии и симптомы плексита
- Диагностика
- Лечение плексопатии
- Профилактика плексопатии
- Лечение боли по Герасимову
- Материалы для специалистов
- Лечение плечевых плексопатий
- ВНУТРИТКАНЕВАЯ ЭЛЕКТРОСТИМУЛЯЦИЯ ПОЗВОНОЧНИКА В ЛЕЧЕНИИ ПЛЕЧЕВЫХ ПЛЕКСОПАТИЙ
Описание патологии
Плексопатия плечевого сплетения — это заболевание воспалительного характера, при котором происходит поражение нервных структур. Данная патология является достаточно серьезной, поскольку может привести к инвалидизации человека. Это понятие включает в себя не только потерю возможности работать. Пациенты с плексопатией постепенно утрачивают способность выполнять элементарные движения руками. Часто они не могут даже себя обслужить, поэтому требуют постоянного ухода.
Особенно трудно больному адаптироваться к новым условиям, когда патологический процесс распространяется на ту руку, которой он выполняет основные движения. Восстановление требует много сил и времени. Болевой дискомфорт усиливается каждый раз при попытке поднять конечность или отвести ее в сторону. Интенсивность этого симптома нарастает в ночное время суток.
В Международной классификации болезней можно найти подробное описание, что представляет собой плексопатия плечевого сплетения. МКБ 10-го пересмотра рассматривает подобные патологии под кодом G55.0.
Основные причины воспаления
Плечевое сплетение состоит из передних ветвей нижних нервов шеи и грудного спинального нерва. С анатомической точки зрения оно находится в очень уязвимом месте. В непосредственной близости от плечевой зоны проходит множество кровеносных сосудов, а прямо под ней расположена верхняя часть легкого.
Эти и многие другие факторы обуславливают причины возникновения заболевания:
- Травмы и механические повреждения. Это может быть результат автомобильной аварии или ножевое ранение. У маленьких детей плексопатия плечевого сплетения чаще всего является следствием родовой травмы.
- «Рюкзачный паралич». Появление симптомов заболевания обусловлено длительным ношением сумки на одном плече.
- Синдром лестничной мышцы. Это патологическое состояние, характеризующееся повреждением сосудов и нервов реберно-ключичного промежутка.
- Доброкачественные и злокачественные новообразования. Классическим примером считается рак верхушки правого легкого. Прорастая в плечевое сплетение и купол диафрагмы, опухоль проявляется слабостью руки и ее онемением.
- Различные иммунные нарушения (синдром Персонейджа-Тернера).
Далеко не всегда при плексопатии можно выявить какой-либо один предрасполагающий фактор. У некоторых пациентов заболевание развивается без видимых причин. В таком случае говорят об идиопатической форме недуга.
Первые симптомы
Клиническая картина патологического процесса характеризуется сменой двух этапов. Невралгическая фаза сопровождается болями в руке различной степени интенсивности. Вслед за ней наступает паралитическая. Для этой фазы характерно развитие слабости в руке вплоть до полной обездвиженности.
Болевой синдром при плексопатии носит волнообразный характер. Сначала пациент вовсе не чувствует дискомфорта. Уже через несколько дней он может просыпаться от невыносимой боли. Неприятные ощущения обычно усиливаются при движении руки и головы, после перемены положения тела.
Какие еще имеет плексопатия плечевого сплетения симптомы? Клиническая картина во многом зависит от первопричины расстройства. Например, при синдроме лестничной мышцы заболевание сопровождается чувством онемения в области затылка и задней поверхности шеи. С течением времени интенсивность симптомов нарастает.
При различных иммунных нарушениях проявления болезни чуть отличаются. На фоне синдрома Персонейджа-Тернера плексопатия протекает приступообразно. Сначала появляется сильная боль в руке, которая при движениях нарастает. Затем дискомфорт стихает, но одновременно возникает слабость мышц в плечевом поясе. Больной может свободно двигать рукой в лучезапястном и локтевом суставах, но ее подъем становится невозможным. Такие приступы повторяются с различной периодичностью.
Классификация болезни
Плексопатия плечевого сплетения может иметь нескольких форм:
- Паралич дельтовидной мышцы (синдром Эрба), при котором руку невозможно отвести в сторону.
- Паралич двуглавой мышцы плеча, сопровождающийся утратой подвижности предплечья в локтевом суставе.
- Паралич надостной и подостной мышц делает невозможным вращение плеча. Речь идет о движении, когда человека просят выпрямить спину и расправить плечи.
В особо серьезных случаях, если патологический процесс распространяется на все нервы плечевого сплетения, развивается полный паралич руки. При этом больная конечность утрачивает чувствительность.
Методы диагностики
При возникновении первых симптомов плексопатии необходим обратиться за помощью к врачу. Лечением этой патологии занимаются неврологи. При подозрении на заболевание плексопатия плечевого сплетения диагностика начинается с опроса пациента и изучения его анамнеза. Затем переходят к инструментальным методам исследования.
Наибольшей информативностью характеризуется электронейромиография. С помощью этой процедуры врач может оценить состояние каждого нерва, берущего начало от плечевого сплетения. Дополнительно назначается КТ, МРТ и УЗИ пораженной области. Эти исследования позволяют оценить степень развития патологического процесса. Дифференциальная диагностика проводится со следующими болезнями: полиневрит, корешковый неврит, радикулит шейного отдела, артрит плечевого сустава.
Консервативное лечение
На начальном этапе развития заболевания терапия проводится амбулаторно. Из лекарственных препаратов применяются следующие медикаменты:
- Обезболивающие на основе анальгина (для снятия неприятных ощущений).
- Антихолинэстеразные средства (при слабости в мышцах и параличах). Например, «Прозерин» или «Галантамин».
- Ноотропные препараты и витаминные комплексы (для улучшения обмена веществ в тканях).
Медикаментозная терапия показана при остром течении недуга. Физиопроцедуры рекомендуются пациентам с диагнозом «хроническая плексопатия плечевого сплетения». Лечение в этом случае подразумевает использование грязевых аппликаций, массажных процедур, УВЧ и электрофореза.
Оперативное вмешательство
Если развитие болезни спровоцировано травмой или опухолью, показано проведение операции. В ходе вмешательства хирург высвобождает «зажатые» окружающими тканями нервные волокна. Посттравматическая плексопатия плечевого сплетения хорошо поддается лечению, если пациент вовремя обратился за помощью. После операции потребуется длительный период восстановления, пренебрегать которым не рекомендуется.
Профилактические мероприятия
Плексопатия плечевого сплетения после курса терапии может возникнуть вновь. Чтобы предупредить повторное развитие заболевания, нельзя пренебрегать мерами профилактики.
Врачи рекомендуют заниматься плаванием. Занятия в бассейне позволяют поддерживать тело в тонусе, препятствуют возникновению воспалительных процессов в суставах. Кроме того, плавание благотворно влияет на эмоциональный настрой человека.
Также полезно заниматься другими видами спорта. Адекватная физическая нагрузка положительно отражается на здоровье человека в любом возрасте. Например, простые упражнения ЛФК позволяют увеличить подвижность суставов, предотвратить их окостенение. Лечебная физкультура укрепляет иммунную систему, способствует повышению сопротивляемости организма к различным инфекционным агентам.
Плечевой плексит
Плечевой плексит — поражение плечевого нервного сплетения, проявляющееся болевым синдромом в сочетании с двигательной, сенсорной и вегетативной дисфункцией верхней конечности и плечевого пояса. Клиническая картина варьирует в зависимости от уровня поражения сплетения и его генеза. Диагностика осуществляется неврологом совместно с другими специалистами, она может потребовать проведения электромио- или электронейрографии, УЗИ, рентгенографии, КТ или МРТ плечевого сустава и области сплетения, исследования биохимии крови, уровня С-реактивного белка и РФ. Вылечить плечевой плексит и полностью восстановить функцию сплетения возможно лишь в течение первого года, при условии устранения причины заболевания, проведения адекватной и комплексной терапии и реабилитации.
Плечевой плексит
Плечевое сплетение сформировано ветвями нижних шейных спинномозговых нервов С5-С8 и первого грудного корешка Th1. Нервы, исходящие из плечевого сплетения, иннервируют кожу и мышцы плечевого пояса и всей верхней конечности. Клиническая неврология различает тотальное поражение сплетения — паралич Керера, поражение только верхней его части (С5–С8) — проксимальный паралич Дюшена-Эрба и поражение только нижней части (С8–Th1) — дистальный паралич Дежерин-Клюмпке.
В зависимости от этиологии плечевой плексит классифицируется как посттравматический, инфекционный, токсический, компрессионно-ишемический, дисметаболический, аутоиммунный. Среди плекситов другой локализации (шейный плексит, пояснично-крестцовый плексит) плечевой плексит является наиболее часто встречающимся. Широкое распространение и полиэтиологичность заболевания обуславливает его актуальность как для неврологов, так и для специалистов в области травматологии- ортопедии, акушерства и гинекологии, ревматологии, токсикологии.
Причины возникновения
Среди факторов, обуславливающих плечевой плексит, наиболее распространены травмы. Повреждение сплетения возможно при переломе ключицы, вывихе плеча (в т. ч. привычном вывихе), растяжении связок или повреждении сухожилий плечевого сустава, ушибе плеча, резаных, колотых или огнестрельных ранениях области плечевого сплетения. Зачастую плечевой плексит возникает на фоне хронической микротравматизации сплетения, например, при работе с вибрирующим инструментом, использовании костылей. В акушерской практике общеизвестен акушерский паралич Дюшена-Эрба, являющийся следствием родовой травмы.
Второе место по распространенности занимает плечевой плексит компрессионно-ишемического генеза, возникающий при сдавлении волокон сплетения. Подобное может произойти при длительном нахождении руки в неудобном положении (во время крепкого сна, у постельных больных), при сдавлении сплетения аневризмой подключичной артерии, опухолью, посттравматической гематомой, увеличенными лимфатическими узлами, добавочным шейным ребром, при раке Панкоста.
Плечевой плексит инфекционной этиологии возможен на фоне туберкулеза, бруцеллеза, герпетической инфекции, цитомегалии, сифилиса, после перенесенного гриппа, ангины. Дисметаболический плечевой плексит может иметь место при сахарном диабете, диспротеинемии, подагре и т. п. обменных заболеваниях. Не исключено ятрогенное повреждение плечевого сплетения при различных оперативных вмешательствах в области его расположения.
Плечевой плексит манифестирует болевым синдромом — плексалгией, носящей стреляющий, ноющий, сверлящий, ломящий характер. Боль локализуется в области ключицы, плеча и распространяется на всю верхнюю конечность. Усиление болевых ощущений наблюдается в ночное время, провоцируется движениями в плечевом суставе и руке. Затем к плексалгии присоединяется и прогрессирует мышечная слабость в верхней конечности.
Для паралича Дюшена-Эрба типичны гипотония и снижение силы в мышцах проксимальных отделов руки, приводящие к затруднению движений в плечевом суставе, отведения и поднятия руки (особенно при необходимости удержания в ней груза), сгибания ее в локтевом суставе. Паралич Дежерин-Клюмпке, напротив, сопровождается слабостью мышц дистальных отделов верхней конечности, что клинически проявляется затруднением выполнения движений кистью или удержания в ней различных предметов. В результате пациент не может удерживать чашку, полноценно использовать столовые приборы, застегнуть пуговицы, открыть ключом дверь и т. п.
Двигательные расстройства сопровождаются снижением или выпадением локтевого и карпорадиального рефлексов. Сенсорные нарушения в виде гипестезии затрагивают латеральный край плеча и предплечья при проксимальном параличе, внутреннюю область плеча, предплечья и кисть — при дистальном параличе. При поражении симпатических волокон, входящих в нижнюю часть плечевого сплетения, одним из проявлений паралича Дежерин-Клюмпке может выступать симптом Горнера (птоз, расширение зрачка и энофтальм).
Кроме двигательных и сенсорных нарушений, плечевой плексит сопровождается трофическими расстройствами, развивающимися вследствие дисфункции периферических вегетативных волокон. Отмечается пастозность и мраморность верхней конечности, повышенная потливость или ангидроз, чрезмерная истонченность и сухость кожи, повышенная ломкость ногтей. Кожа пораженной конечности легко травмируется, раны длительно не заживают.
Зачастую наблюдается частичное поражение плечевого сплетения с возникновением либо проксимального паралича Дюшена-Эрба, либо дистального паралича Дежерин-Клюмпке. Более редко отмечается тотальный плечевой плексит, включающий в себя клинику обоих перечисленных параличей. В исключительных случаях плексит носит двусторонний характер, что более типично для поражений инфекционного, дисметаболического или токсического генеза.
Диагностика
Установить диагноз «плечевой плексит» невролог может по данным анамнеза, жалобам и результатам осмотра, подтвержденным электронейрографическим исследованием, а при его отсутствии — электромиографией. Важно отличать плексит от невралгии плечевого сплетения. Последняя, как правило, манифестирует после переохлаждения, проявляется плексалгией и парестезиями, не сопровождается двигательными нарушениями. Кроме того, плечевой плексит следует дифференцировать с полиневропатией, мононевропатиями нервов руки (невропатией серединного нерва, невропатией локтевого нерва и невропатией лучевого нерва), патологией плечевого сустава (артритом, бурситом, артрозом), плечелопаточным периартритом, радикулитом.
С целью дифференциальной диагностики и установления этиологии плексита при необходимости проводится консультация травматолога, ортопеда, ревматолога, онколога, инфекциониста; УЗИ плечевого сустава, рентгенография или КТ плечевого сустава, МРТ области плечевого сплетения, рентгенография легких, исследование уровня сахара крови, биохимический анализ крови, определение РФ и С-реактивного белка, пр. обследования.
Дифференцированная терапия определяется генезом плексита. По показаниям проводится антибиотикотерапия, противовирусное лечение, иммобилизация травмированного плечевого сустава, удаление гематомы или опухоли, дезинтоксикация, коррекция нарушений обмена. В отдельных случаях (чаще при акушерском параличе) требуется совместное с нейрохирургом решение вопроса о целесообразности хирургического вмешательства — пластики нервных стволов сплетения.
Общим направлением в лечении выступает вазоактивная и метаболическая терапия, обеспечивающая улучшенное питание, а значит и скорейшее восстановление нервных волокон. Пациенты, имеющие плечевой плексит, получают пентоксифиллин, комплексные препараты витаминов группы В, никотиновую к-ту, АТФ. На улучшение трофики пораженного сплетения направлены и некоторые физиопроцедуры — электрофорез, грязелечение, тепловые процедуры, массаж.
Немаловажное значение отводится симптоматической терапии, включающей купирование плексалгии. Пациентам назначают НПВП (диклофенак, метамизол натрия и др.), лечебные блокады с новокаином, ультрафонофорез гидрокортизона, УВЧ, рефлексотерапию. Для поддержки мышц, улучшения кровообращения и профилактики контрактур суставов пораженной руки рекомендован специальный комплекс ЛФК и массаж верхней конечности. В восстановительном периоде проводятся повторные курсы нейрометаболической терапии и массажа, непрерывно осуществляется ЛФК с постепенным наращиванием нагрузки.
Прогноз и профилактика
Своевременное начало лечения, успешное устранение причинного триггера (гематомы, опухоли, травмы, инфекции и пр.), адекватная восстановительная терапия обычно способствуют полному восстановлению функции нервов пораженного сплетения. При запоздалом начале терапии и невозможности полностью устранить влияние причинного фактора плечевой плексит имеет не очень благоприятный в плане выздоровления прогноз. С течением времени в мышцах и тканях происходят необратимые изменения, вызванные их недостаточной иннервацией; формируются мышечные атрофии, контрактуры суставов. Поскольку наиболее часто поражается ведущая рука, пациент теряет не только свои профессиональные возможности, но и способности к самообслуживанию.
К мерам, позволяющим предотвратить плечевой плексит, относят профилактику травматизма, адекватный выбор способа родоразрешения и профессиональное ведение родов, соблюдение операционных техник, своевременное лечение травм, инфекционных и аутоиммунных заболеваний, коррекцию дисметаболических нарушений. Повысить устойчивость нервных тканей к различным неблагоприятным воздействиям помогает соблюдение нормального режима, оздоравливающие физические нагрузки, правильное питание.
Как лечить плексопатию плечевого сплетения
Подвижность конечностей напрямую зависит от здоровья сплетений нервных стволов спинного мозга. Так, в треугольнике шеи и подмышечной ямке находится плечевое сплетение, образуемое шейным и грудным отделами позвоночника. Если по каким-либо причинам нервные волокна повреждены, и работа плеча нарушена, развивается заболевание, именуемое плексопатией.
Так как при своевременном обращении к врачу можно добиться как минимум улучшения физического состояния, стоит рассмотреть природу заболевания, а также симптомы и лечение плексопатии плечевого сплетения.
Классификация по симптомам
Заболевание, имеющее код по МКБ 10 G54.0, считается достаточно распространенным явлением в медицинской практике. Его признаки могут проявиться у людей независимо от возраста и пола. По причинам формирования, плексопатию разделяют на несколько категорий:
- Заболевание, полученное при рождении. Ему подвержены малыши, появление которых на свет было сопряжено с повреждением нервных тканей. В частности, при вытягивании их из утробы матери за руки.
- Плексопатия часто развивается на основе травмы, полученной взрослым человеком. Это может быть следствие повреждения твердым, режущим предметом или вывиха. Подобное наблюдается у людей после ДТП.
- Этот недуг может быть вызван вирусным заболеванием, поразившим нервную систему.
- В редких случаях плексопатия может стать результатом травмирования волокон нервной системы гипертрофированным отростком седьмого шейного позвонка.
- Еще одной причиной недуга считается сдавливание извне. Это может быть влияние опухоли или результат врачебных манипуляций под наркозом.
- Выделяется категория лиц, которые страдают плексопатией без видимых причин. В этом случае диагностируется идиопатическая патология.
Важно. Поскольку при травме редко повреждаются все нервные волокна, клиническая картина заболевания зависит от мышц, работа которых нарушена.
При повреждении корешков № 5 и 6 развивается синдром Эрба, при котором у человека нет доступа к сгибу предплечья и вращению рукой. У младенцев наблюдается парез конечности и связанное с этим замедление ее роста.
Повреждение восьмого шейного и первого грудного корешков влияют на подвижность кистей рук. Тотальная патология может привести к полному параличу руки.
В развитии болезни определены 2 стадии.
Первая из них, называемая невралгической, предполагает ощущение сильной боли при даже небольших движениях руки. Она возникает непосредственно после травмы.
Если не пытаться остановить этот процесс, он переходит в паралитическую стадию.
На этом этапе разрушение нервных волокон достигает состояния, при котором они больше не могут должным образом функционировать. Это сказывается на чувствительности кожи, исчезновении рефлексов. А при длительном бездействии начинается атрофия мышц.
При вирусной природе болезни, возникающая боль отдает в затылок. Еще одним внешним фактором является увеличение подмышечных и шейных лимфатических узлов, остро реагирующих на прикосновение.
Методы диагностики
Рассмотрев, что такое плечевая плексопатия, важно понять методы, применяемые в медицине для выявления этого недуга. Поскольку клиническая картина заболевания нередко схожа с проявлениями других болезней, требуется комплекс методов, определяющих нарушения в конкретных нервных соединениях:
- с помощью анализа крови можно выявить наличие вирусных инфекций, провоцирующих данное заболевание;
- анализ спинномозговой жидкости позволит отличить вирусную природу недуга от бактериальной;
- при травмах обязательно показано исследование при помощи рентгена;
- также врач может направить на исследования МРТ, КТ, УЗИ;
- для исследования состояния мышечной ткани нередко назначают электронейромиографическое исследование.
Все эти методы позволяют быстро и максимально точно определить диагноз, не спутав недуг со схожими болезнями. Это позволяет незамедлительно начать восстановительную терапию.
Способы лечения
В арсенале врачей находится ряд способов, как лечить плексопатию плечевого сплетения:
- назначение препаратов;
- физиотерапевтические процедуры;
- массаж;
- ЛФК;
- в некоторых случаях рекомендуется хирургическое вмешательство.
Использование медикаментов является важной частью лечения болезни, вызванной вирусами или бактериями. Здесь ведущую роль играют противовирусные препараты или антибиотики. Однако и лечение посттравматической плексопатии плечевого сплетения не проходит без обезболивающих средств, препаратов, нацеленных на восстановление мягких тканей и нервных волокон.
Как только у пациента купирован болевой синдром, медики назначают ему массаж и физиопроцедуры. Сюда входят аппликации с парафином или грязью, лазерная, ультразвуковая терапия, лечение путем импульсного тока и магнитного поля.
Применяются в лечебной гимнастике упражнения при плексопатии плечевого сплетения.
Здесь упор идет на разработку мышц в этой области тела, что позволяет укрепить их силу и по возможности восстановить кровообращение.
Не всегда используемая терапия приводит к полному выздоровлению.
Эффективность всех этих мер во многом зависит от типа патологии, стадии ее развития, возраста и общего физического состояния пациента. Поэтому при подозрениях на неврологические патологии, стоит немедленно обращаться к специалисту.
Узнайте, как применять Нурофен при болях?
Профилактика заболевания
Хотя избежать последствий травм удается редко, существующие профилактические меры позволяют снизить риск воспалительных процессов в суставах.
Для этого рекомендуется поддерживать свое тело в физическом тонусе.
Хорошим способ сделать это являются занятия в бассейне. Не менее полезными будут и другие виды умеренной физической нагрузки.
Заключение
Плексопатия плечевого сустава может быть следствием полученной травмы или начавшейся вирусной активности. Так как симптоматика недуга во многом схожа с другими заболеваниями, для выявления истинной причины ухудшения самочувствия требуется тщательная диагностика. А от своевременного лечения будет зависеть наличие шансов на полное выздоровление.
Плексопатия (плексит)
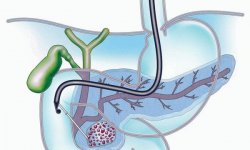
Патологический процесс, охватывающий сплетения нервов спинного мозга, называется плексопатия или плексит. Выходя из спинного мозга, спинномозговые нервы соединяются между собой на определенном уровне для формирования спинномозговых нервов, которые, в свою очередь, формируют сплетения. Можно выделить три таких сплетения в организме человека: plexus cervicalis, plexus brachialis и plexus lumbosacralis.
Патологический очаг может поразить любое из сплетений, но чаще вовлекаются в патологический процесс plexus brachialis и plexus lumbosacralis. При этом развивается отек нервной ткани, что приводит к функциональным, а в случае отсутствия лечения, и органическим нарушениям.
Классификация
В зависимости от того, какие нервные сплетения поражены болезнью, можно классифицировать шейный, плечевой и поперечно-крестцовый плексит. Таким же образом выделяют односторонний или двусторонний плексит.
По этиологическому фактору плексит можно классифицировать:
- Травматический или посттравматический (это могут быть любые травмы, например, перелом ключицы со смещением, когда осколки кости могут травмировать нервное сплетение);
- Токсический (как следствие интоксикации некоторыми лекарственными средствами);
- Инфекционный, развивающийся в результате проникновения инфекции в нервные стволы (например, вирус герпеса);
- Дисметаболический (связан с серьёзными нарушениями обменных процессов, например, сахарный диабет);
- Инфекционно-аллергический (как следствие реакции организма на определенную вакцину);
- Компрессионно-ишемический (возникший вследствие компрессии нервов при апикальном раке легкого).
Классификация плексита по локализации патологического очага:
- Верхний проксимальный паралич Дюшена-Эрба — это патологическое состояние, которое развивается вследствие травматического поражения truncus superior плечевого нервного сплетения в, результате чего наступает паралич руки. В этом состоянии наблюдается нарушение функций не всей конечности, а лишь ее проксимального отдела.
- Нижний дистальный паралич Дежерин-Клюмпке — это патологическое состояние, вызванное поражением truncus inferior плечевого сплетения. Иннервирует только мышцы дистального отдела верхней конечности, то есть мелкие мышцы кисти.
- Синдром Персонеджа-Тернера или синдром зубчатой мышцы — это поражение верхнего ствола плечевого сплетения вследствие аутоиммунного процесса.
- Брахиоплексопатия. Развивается как следствие поражения патологическим процессом всего плечевого сплетения, проявляется периферическим параличом и нарушением чувствительности всей конечности.
- Поперечно-крестцовая плексопатия возникает вследствие поражения корешков спинномозговых нервов L5, S1-S4. Характеризуется параличом стопы, голени, аддукторов бедра, исчезновением Ахиллового рефлекса.
Классификация по степени тяжести:
- Легкая (конечность функционирует нормально, но возникают трудности при исполнении тонких, требующих точных движений, работ);
- Средняя (сохранена возможность самообслуживания);
- Тяжелая (невозможно использовать конечность).
Стадии и симптомы плексита
Любой плексит имеет стадийное течение:
- Первая стадия, невралгическая. Наблюдается легкое нарушение чувствительности в области очага поражения и болевым синдром.
- Вторая стадия, паралитическая. Характеризуется усилением интенсивности боли при движении или давлении на зону поражения.
Для плексита характерно постепенное нарастание симптоматики. Симптомы:
- гипестезия (снижение чувствительности);
- нарушение функций конечности (уменьшается объём движений в суставе, трудно выполнять точные движения);
- болевой синдром;
- парез или паралич конечности;
- нарушение трофических процессов в мышце, и, как следствие, ее атрофия.
Диагностика
Постановка диагноза плексопатии основывается на жалобах пациента, данных клинических, инструментальных и лабораторных методов обследования. При помощи электромиографии и электронейромиографии можно определить место и степень поражения, а также патологический процесс, который препятствует проведению нервного импульса.
Необходимо исключить компрессию сплетений (опухоль, гематома, шейное ребро), для этих целей можно использовать такие методы, как МРТ, КТ, рентгенография.
Лечение плексопатии
Консервативное лечение плексопатии включает в себя:
- медикаментозную терапию, при которой используются нестероидные противовоспалительные препараты, глюкокортикостероиды, анальгетики, миорелаксанты, антихолинэстеразные препараты, хондропротекторы и антидепрессанты;
- локальную инъекционную терапию;
- мануальную терапию;
- физио-, рефлексо- и кинезотерапию.
Медикаментозная терапия направлена, в первую очередь, на уменьшение болевого синдрома, что, безусловно, положительно сказывается на функциональных возможностях пораженной конечности. Среди множества нестероидных противовоспалительных препаратов преимущество отдают тем, которые имеют хондропротективные свойства. К таким препаратам относятся Нимесулид, Ацеклофенак. Для купирования острого болевого синдрома предпочтение отдают препаратам с анальгетическим эффектом.
Часто используются лечебно-медикаментозные блокады с глюкокортекостероидами. Чаще всего в состав раствора для лечебно-медикаментозной блокады входит местный анестетик — 0,5% раствор Прокаина или 2% раствор Лидокаина, и один из ГКС — Дексаметазон, Бетаметазон или Триамцинолон.
При наличии невропатической боли применяют Габапентин и Прегабалин. Кроме антиконвульсантов, для лечения невропатической боли применяют местные анестетики, антидепрессанты и миорелаксанты.
При мышечно-тоническом синдроме эффективнее всего показывают себя миорелаксанты (Тизанидин, Тольперизон). Миорелаксанты уменьшают патологическое мышечное напряжение, выраженность болевого синдрома и облегчают движения в суставах.
Хирургическое лечение показано при неэффективности консервативного лечения длительностью 6-12 месяцев.
Методы народной медицины. Для лечения плекссопатии используются компрессы, согревающие ванночки, также нужно принимать отвар целебных трав (мята, хмель, зверобой и др.)
Профилактика плексопатии
Профилактика направлена, в первую очередь, на нормализацию обменных процессов в организме. При нормальном метаболизме уменьшается риск нарушения трофики периферической нервной системы.
Как показывает практика, плексопатия, как правило, — вторичное заболевание и является следствием первичного заболевания. Исходя из этого, для успешного лечения плексопатии нужно вылечить первичное заболевание.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Лечение боли по Герасимову
Материалы для специалистов
Лечение плечевых плексопатий
ВНУТРИТКАНЕВАЯ ЭЛЕКТРОСТИМУЛЯЦИЯ ПОЗВОНОЧНИКА В ЛЕЧЕНИИ ПЛЕЧЕВЫХ ПЛЕКСОПАТИЙ
Кафедра травматологии и ортопедии, Уральской медицинской академии, г.Екатеринбург.
Выделяют следующие первичные формы плечевых плексопатий: травматические (встречаются наиболее часто), туннельные (компрессионно-ишемические – С-м передней и средней лестничной мышцы; в ключично-реберном промежутке при вынужденном длительном поднятии рук, оттягивании рук книзу при переносе тяжестей, (синдром Фолконера-Уэдла); в области подмышечной впадины при патологически измененной малой гиперабдукционных движениях (синдром Райта-Мендловича), ишемические, демиелинизирующие (синдром Персонейджа-Тернера (невралгическую амиотрофию), плексопатий при аллергических реакциях на введение антирабических и других сывороток), наследственно-обусловленные, а также вторичные поражения плечевого сплетения, чаще всего развивающиеся на фоне онкологической патологии и лучевой терапии.
Повреждения плечевого сплетения встречаются в молодом трудоспособном возрасте, поэтому в рекомендациях исследовательской группы ВОЗ от 1982 г. указывается на необходимость развития и внедрения новых методов лечения данной патологии [7,14].
Тяжелые повреждения плечевого сплетения, в виде полного анатомического перерыва и отрыва корешков (невротмезис), по нашим наблюдениям встречаются редко. Наиболее частыми формами травматического повреждения плечевого сплетения являются сотрясение, ушиб, сдавление, растяжение, разможжение ствола нерва. Сотрясение нерва сопровождается временной блокадой проведения, вследствие нарушения функционирования клеточных мембран, восстановление функции в этом случае может происходить самопроизвольно, в течение 2 недель и не сопровождается ваалеровской дегенерацией (невропраксия). При остальных формах повреждения плечевого сплетения наблюдаются морфологические изменения нервного ствола, но с сохранением соединительнотканой оболочки нерва (аксонотмезис)[1].
Процессы дегенерации и регенерации идут параллельно. Средняя скорость роста аксона колеблется от 0,1 до 1,5 ммсут, по мере его удлинения она снижается. Рост аксона осуществляется за счет аксонального транспорта, медленность его обусловлена тем, что основные компоненты цитоскелета передвигаются со скоростью, 1-4 мм в сутки (Lasek и Hoffmann, 1976). Любые препятствия на пути роста аксона ведут к изменению его направления. Регенерация аксона в смешанном нерве по несоответствующим проводящим путям, основной фактор неудачной регенерации [2,10]. Определенные воздействия могут замедлить процесс ваалеровской дегенерации периферического нерва до нескольких недель, и одновременно ускорить процесс регенерации [2].
Лечение травматических поражений нервных стволов, может быть консервативным и хирургическим. Эффективность восстановления функции поврежденных нервных стволов, зависит от сохранения их непрерывности или от качества оперативного восстановления нерва. Показанием к хирургическому лечению травм плечевого сплетения является нарушение анатомической целостности нерва. Консервативного лечения требуют все без исключения повреждения плечевого сплетения, эти методы являются основными. Лечение должно быть направлено на решение следующих задач:
1. Устранение болевого синдрома и отека конечности;
2. Предотвращение образования рубцовых тканей;
3. Стимуляция регенерации поврежденного нерва;
4. Сохранение жизнеспособности деиннервированных мышц;
5. Профилактика развития тугоподвижности в суставах, контрактур.
В последнее время среди консервативных методов все шире применяются физические методы терапии. Среди которых, ведущее место отводится электростимуляции нервов (как чрезкожной, так и непосредственной). Электростимуляция является методом, восстанавливающим и поддерживающим функциональную активность нервно-мышечного аппаратах [5,6,8,11,18]. Использование чз кожной электростимуляции позволяет устранить спастичность мышц, улучшить невротизацию плечевого сплетения, и ускорить заживление свежих ран [11]. Состояние ускорения окислительно-восстановительных процессов достигается посредством стимуляции током 2,5 Гц, и сохраняется стабильным в течение 10 месяцев [19].
Однако, при раздражении деиннервированной мускулатуры, вне сферы лечебного воздействия оказывается спинальный нейрон. При отсутствии раздражения эта нервная клетка уменьшает активность, прекращает восстановление проводящих путей нерва. Электрический ток является таким раздражителем для спинального нейрона [5]. Электростимуляция током средних значений приводит к активизации 100% нейронов [15]. Низкочастотная электростимуляция с коротким периодом воздействия, ускоряет регенерацию нерва и улучшает функциональное восстановление, за счет вовлечения тела нейрона [9,16,17].
Метод непосредственной электрической стимуляции периферического нерва оказывает отчетливое воздействие на усиление регенерации нерва [6, 10, 13, 17, 20] и разгрузку боли [15]. Но при длительной стимуляции током частотой более 10 Гц и значительной силе тока, оказывает стойкое повреждающее воздействие на аксон и миелин [9, 13, 19].
Мы решили несколько изменить подход к лечению травматических поражений периферических нервов. Поскольку деление нейрона на нервную клетку, отростки, нервное окончание, условно и все это представляет собой единую, неделимую структуру. Мы выбрали основной точкой приложения лечебного воздействия нервную клетку, так как именно она регулирует транспорт трофических веществ и компонентов цитоскелета к растущему аксону.
Настоящая работа основана на результатах обследования 40 больных с плечевой плексопатией. У 35 больных было травматическое повреждение плечевого сплетения, у 5 больных наблюдался компрессионно-ишемический характер поражения. Люди трудоспособного возраста составили 78 %. Верхняя плексопатия Дюшена-Эрба наблюдалась 22% случаев; нижняя плексопатия Клюмпке в 30% случаев; тотальная плексопатия наблюдалась в 48%.
Производилось также деление по степени тяжести: Легкая (возможность пользоваться рукой, но возникают ограничения при выполнении тонких, специализированных видов работы), наблюдалась в 22,5%; Средняя (приспособительная активность, возможность самообслуживания с ограничениями) — 62,5%; Тяжелая (невозможно пользоваться рукой) – 15%. Срок начала лечения с момента травмы:
»