Синдром Гурлера (мукополисахаридоз): симптомы, лечение, фото
Мукополисахаридозы – группа генетически обусловленных заболеваний, возникающих вследствие нарушения обмена кислых мукополисахаридов (гликозаминогликанов). Наследование осуществляется по аутосомно-рецессивному типу. Характерны системные поражения скелета и задержка физического развития. При некоторых формах мукополисахаридоза наблюдается умственная отсталость. Возможны нарушения сердечной деятельности, патология органов зрения, образование грыж, неврологические нарушения, гипертрихоз, увеличение печени и селезенки. Диагноз выставляется на основании характерных клинических признаков, данных рентгенографии и других исследований. Лечение симптоматическое. Прогноз неблагоприятный, поскольку при всех формах мукополисахаридоза наблюдается прогрессирование патологических изменений вследствие продолжающегося накопления глюкозаминогликанов.
Содержание
- Мукополисахаридоз
- Мукополисахаридоз типа IH
- Мукополисахаридоз типа I-S
- Мукополисахаридоз типа II
- Мукополисахаридоз типа III
- Мукополисахаридоз типа IV
- Другие типы мукополисахаридоза
- Синдром Гурлера: причины, лечение и фото
- Внешние признаки и симптомы заболевания
- Типы мукополисахаридоза
- Синдром Гурлера
- Диагностика
- Лечение мукополисахаридоза
- Профилактика
- Прогнозы лечения
- Мукополисахаридоз – генетическая патология
- Общие данные
- Мукополисахаридоз типа IH
- Мукополисахаридоз типа I-S
- Мукополисахаридоз типа II
- Мукополисахаридоз типа III
- Мукополисахаридоз типа IV
- Мукополисахаридоз типа VI
- Мукополисахаридозы типа VII и VIII
- Диагностика
- Дифференциальная диагностика
- Осложнения
- Лечение
- Профилактика
- Прогноз
- Мукополисахаридоз: короткая жизнь с надеждой на будущее
- Мукополисахаридоз: ферменты и болезнь
- Какие бывают мукополисахаридозы?
- МПС и генетика
- «Люди-горгульи» и другие проявления болезни
- Лечение мукополисахаридозов
- Мукополисахаридоз в России
Мукополисахаридоз
Мукополисахаридозы – группа генетических заболеваний, сопровождающихся накоплением кислых мукополисахаридов в органах и тканях. Причиной развития является передающаяся по наследству неполноценность лизосомных ферментов. Впервые мукополисахаридоз был описан Гурлер в 1917 году. Лечение мукополисахаридоза осуществляют ортопеды при участии кардиологов, офтальмологов, неврологов, отоларингологов и других специалистов.
Мукополисахаридоз типа IH
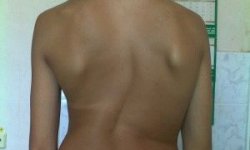
Позвоночник пациентов с мукополисахаридозом искривлен, из-за чего в положении сидя возникает симптом «кошачьей спины». Отмечается укорочение шеи, высокое расположение лопаток и выстояние нижних ребер. Кисти широкие, напоминающие когтистую лапу. Со временем у больных мукополисахаридозом формируются контрактуры суставов. Вначале поражаются локтевые и плечевые суставы, затем – коленные, тазобедренные и голеностопные. Из-за ограничения движений возникает характерная походка – на цыпочках с полусогнутыми ногами.
Тоны сердца приглушены, границы расширены. При аускультации определяются систолические шумы, на ЭКГ выявляется диффузное поражение миокарда. Передняя брюшная стенка пациентов с мукополисахаридозом ослаблена, живот увеличен, часто выявляются гидроцеле, пупочные и паховые грыжи. Печень и селезенка увеличены. Характерны нарушения зрения и слуха. Возможно помутнение и увеличение роговицы, пигментная дистрофия сетчатки, глаукома, атрофия зрительных нервов и застойные явления в области глазного дна. У больных мукополисахаридозом этого типа развивается прогрессирующая умственная отсталость. Могут возникать нарушения координации движений, парезы и параличи. Выявляется избыточный рост пушковых волос.
Рентгенография позвоночника пациентов с мукополисахаридозом свидетельствует о характерной деформации позвонков. Позвонки имеют кубовидную форму, их контуры закруглены, в переходном отделе выявляется скошенность передневерхних углов, углообразный кифоз, утолщение и укорочение отростков. На рентгенографии грудной клетки определяется утолщение передних и истончение задних отделов ребер, сопровождающиеся их лопатовидной или саблевидной деформацией, укорочение и деформация ключиц, уменьшение и смещение головок плечевых костей.
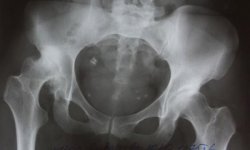
Рентгенография таза подтверждает сужение тазового кольца, скошенность вертлужных впадин и уменьшение головок бедренных костей. На рентгенограммах трубчатых костей выявляется истончение кортикального слоя и расширение костномозгового канала. Рентгенография костей кисти свидетельствует о недоразвитии ногтевых фаланг, укорочении и расширении пястных костей, проксимальных и средних фаланг. На рентгенограммах черепа определяется недоразвитие костей лицевого черепа, краниостеноз и макроцефалия.
Мукополисахаридоз типа I-S
Мукополисахаридоз типа I-S или болезнь Шейе (описана в 1962 г. американским офтальмологом Шейе) является более поздним, относительно благоприятно протекающим вариантом мукополисахаридоза типа IH (синдрома Гурлер). До 3-6 лет развитие детей соответствует норме. Первым признаком мукополисахаридоза становятся сгибательные контрактуры пальцев рук. В последующем ограничивается разгибания в лучезапястных, локтевых и плечевых суставах. Контрактуры нижних конечностей, как правило, слабо выражены. Полная клиническая картина мукополисахаридоза формируется к началу подросткового возраста.
Пациенты с мукополисахаридозом коренастые, невысокие, с грубыми чертами лица и хорошо развитой мускулатурой. Отмечается повышенное оволосение (гипертрихоз). Часто возникают паховые или пупочные грыжи. Кожа на пальцах натянута и утолщена. Из-за сдавления срединного нерва возможно развитие синдрома запястного канала, сопровождающееся атрофией мышц области тенара и парестезиями в области III-IV пальцев. У некоторых больных мукополисахаридозом выявляется аортальный стеноз, недостаточность клапанов аорты, пигментная дистрофия сетчатки, глаукома и помутнение роговицы. Интеллект в норме, увеличение селезенки и печени нехарактерно. На рентгенограммах определяется картина, аналогичная мукополисахаридозу типа IH, но патологические изменения выражены менее резко.
Мукополисахаридоз типа II
Мукополисахаридоз типа II или синдром Хантера чаще выявляется у мальчиков и обычно развивается на 2-3 году жизни. Как и при мукополисахаридозе типа IH наблюдается скафоцефалия, огрубление черт лица, низкий голос и затруднения дыхания из-за деформации лицевого скелета. При этом характерный для мукополисахаридоза типа IH кифоз обычно не выявляется, симптом «кошачьей спины» отрицательный. Пациенты часто страдают от респираторных инфекций (бронхитов, трахеитов, пневмоний). Постепенно развиваются нарушения координации движений, возрастает агрессивность. Настроение неустойчивое, с резкими перепадами.
Также при данной форме мукополисахаридоза наблюдается незначительное увеличение селезенки и печени, прогрессирующая тугоухость, узелки на коже спины и некоторое снижение интеллекта. В последующем может развиться помутнение роговицы. Рентгенологическая картина – как при мукополисахаридозе типа I-S. Возможны два варианта развития болезни: благоприятный (вариант В) и неблагоприятный (вариант А). При благоприятном варианте симптомы выражены нерезко, иногда возникает незначительная умственная отсталость, пациенты с мукополисахаридозом могут доживать до 30 и более лет. Для неблагоприятного варианта характерна яркая клиническая картина и серьезные нарушения интеллекта. Летальный исход наступает в подростковом возрасте.
Мукополисахаридоз типа III
Мукополисахаридоз типа IV
Мукополисахаридоз типа IV или болезнь Моркио (описана в 1929 г. уругвайским педиатром Моркио) наблюдается у 1 новорожденного из 40 тысяч. До 1-3 лет дети развиваются нормально. В последующем возникает значительное отставание в росте, укорочение шеи и туловища, контрактуры и вальгусная деформация конечностей, сколиоз или кифоз, разнообразные деформации грудной клетки, снижение силы мышц, утолщение кожи и огрубление черт лица. При этом типе мукополисахаридоза часто развиваются паховые и пупочные грыжи, дистрофия роговицы и тугоухость. Интеллект сохранен.
На рентгенограммах позвоночника определяется кифоз, сколиоз, расширение и уплощение тел позвонков. При проведении рентгенографии таза и конечностей выявляются множественные деформации, неровность контуров, уплощение головок бедренных костей, укорочение костей предплечья и деформации стоп. Средняя продолжительность жизни больных мукополисахаридозом – менее 20 лет. Смерть при данной форме мукополисахаридоза наступает из-за сопутствующих заболеваний, осложняющихся сердечно-легочной недостаточностью.
Другие типы мукополисахаридоза
Мукополисахаридоз типа VI или болезнь Марото-Лами (описана в 1960 г. французами Лами и Марото) развивается в возрасте 2 года и старше. Возникает огрубление черт лица, отставание в росте, укорочение шеи, контрактуры суставов и бочкообразная деформация грудной клетки. Характерны частые простуды. Возможны грыжи, увеличение печени и селезенки. Интеллект не страдает. Наблюдается два варианта течения: классический и мукополисахаридоз со слабой выраженностью клинических проявлений. На рентгенограммах больных мукополисахаридозом определяется кубовидная или клиновидная деформация позвонков, треугольная деформация таза, недоразвитие и деформация головок бедренных костей, укорочение малоберцовых костей.
Мукополисахаридоз типа VII протекает, как мупоколисахаридоз типа III, различия выявляются только при проведении биохимических исследований. Мукополисахаридоз типа VIII по симптомам напоминает мукополисахаридоз типа IV, но, в отличие от него, сопровождается задержкой умственного развития.
Диагностика и лечение мукополисахаридоза
Диагноз мукополисахаридоза устанавливается на основании характерной клинической и рентгенологической картины, выявлении гликозаминогликанов в моче и изучении активности ферментов в клеточных культурах. В ходе обследования больным мукополисахаридозом назначаются консультации различных специалистов: кардиолога, гастроэнтеролога, офтальмолога, отоларинголога, невролога, психиатра и т. д., проводятся инструментальные исследования для оценки состояния различных органов и систем.
Патогенетическая терапия мукополисахаридозов не разработана. Лечение симптоматическое, может быть как консервативным, так и оперативным. Осуществляется профилактика и лечение респираторных инфекций, проводится коррекция нарушений зрения и слуха. При необходимости выполняются грыжесечение и герниопластика, операции по устранению контрактур и коррекции деформаций скелета. Прогноз при всех типах мукополисахаридоза неблагоприятный – продолжающееся накопление продуктов обмена в тканях приводит к усугублению патологических изменений со стороны всех органов и систем. Использование любых лечебных средств (переливания крови, введение гормонов и т. д.) при мукополисахаридозе обеспечивает лишь временное улучшение. Рекомендуется пренатальная профилактика.
Синдром Гурлера: причины, лечение и фото
Мукополисахаридоз – общее название ряда редких заболеваний, которые носят генетический характер. Патология развивается вследствие нехватки в организме некоторых ферментов, помогающих расщеплять жиры и углеводы на простые молекулы. В данной статье рассмотрен мукополисахаридоз 1 типа — синдром Гурлера.
Болезнь является наследственной по аутосомно-рецессивному типу. Она развивается по причине аномалий обмена мукополисахаридов.
Мукополисахаридоз относится к так называемым лизосомным болезням накопления. В результате дефицита лизосомных ферментов затрудняется катаболизм гликозаминогликанов. Они накапливаются в тканях и органах, нарушая работу организма и его систем. В первую очередь происходит поражение скелета и задержка физического развития.
Внешние признаки и симптомы заболевания
Симптомы заболевания проявляются в виде дефектов костной, соединительной, хрящевой тканей. Основной признак – задержка роста. Этот симптом можно обнаружить раньше остальных, обычно уже к концу первого года жизни становится понятно, что ребенок отстает в росте.
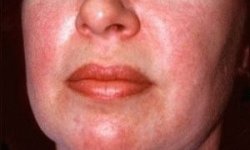
Также мукополисахаридоз можно предположить, видя грубые черты лица. У больных большой язык, гипертелозирм (слишком большое расстояние между парными органами, в данном случае между глазами), деформированные ушные раковины, лоб нависает, зубы искривлены.
К симптомам мукополисахаридоза относятся деформации грудной клетки, выраженный кифоз грудопоясничного отдела позвоночника. При проведении рентгена можно обнаружить преждевременное окостенение затылочно-теменного шва без нарушения ядер окостенения.
В большинстве случаев болезнь сопровождает ограничение подвижности суставов, абдоминальные грыжи, гепатоспленомегалия (увеличение печени и селезенки из-за патологических процессов, происходящих в результате заболевания).
Со стороны неврологии отмечаются двигательная заторможенности и мышечная гипотония. Также при мукополисахаридозе происходит ослабление слуха и снижение интеллекта вплоть до тяжелого слабоумия. Вследствие прогрессирующих системных поражений скелета внутренние органы также подвергаются нарушениям в различной степени.
Типы мукополисахаридоза
Различают несколько типов заболевания, которые различаются выраженностью костных изменений и нарушений психики:
- I — синдром Гурлера.
- II — синдром Гунтера (Хантера).
- III — синдром Санфилиппо.
- IV — синдром Моркио.
- VI — синдром Марото – Лами.
- VII — синдром Слая.
Деление в медицинских практиках разных стран может отличаться. В тип V обычно выделяют синдром Шейе. В американском же сообществе больных мукополисаридозами делят по тяжести проявления симптоматики первого типа и выделяют три фенотипа: синдром Гурлера, синдром Шейе и промежуточный между ними синдром Гурлер – Шейе (из них Гурлер самый тяжелый, Шейе – самый легкий).
Синдром Гурлера
Эта форма встречается чаще остальных и была описана ранее других синдромов. К тому же клиническая картина наиболее яркая и типичная из всех видов мукополисахаридоза.
Синдром Гурлера – классическое проявление заболевания. По мере развития недуга замедляется рост, отмечается видимое помутнение роговицы, сосуды носа переполняются кровью. При этой форме заболевания при рентгенологическом исследовании можно обнаружить расширение турецкого седла, укорочение и расширение длинных костей, гипоплазию и заостренность позвонков поясничной области (так называемые рыбьи позвонки), деформации позвоночного столба (больные страдают кифозом и лордозом грудопоясничной области позвоночника). Начинаются патологии сердечно-сосудистой системы — закупориваются коронарные артерии, изменяются клапаны, миокард, эндокард, сердце увеличивается в размерах.
Отмечается гидроцефалия, причиной которой становятся отложения мукополисахаридов в мозговых оболочках. Определяются очаги демиелинизации. Мукополисахариды также откладываются в печени, селезенке, эпителии почечных канальцев; сетчатке, склере, роговице глаз; нервных клетках, хрящах.
Дети рождаются уже с характерным внешним видом — у них очень своеобразные, грубые черты лица, из-за чего другое название мукополисахароидозов – гаргоилизм (от слова «гаргулья» — фантастическая фигура с необычными чертами лица), в том числе так называют и синдром Гурлера. Фото, на которых изображены больные, наглядно иллюстрируют причудливое искажение черт лица ребенка. У таких детей изменен череп – он приобретает форму киля лодки, наблюдается так называемая скафоцефалия, запавшая переносица, толстые губы, большой язык, крутой лоб, короткая шея и характерное выражение лица. Внешне это действительно напоминает то, как изображают мифологических гаргулий.
Также у них укорочена грудная клетка, нижние ребра выступают, есть признаки кифоза, суставы (особенно пальцев и локтей) малоподвижны, могут быть паховые и пупочные грыжи. Ногти могут приобретать вид часовых стекол, волосы становятся жесткими и сухими, голос – низким и хриплым. Вероятна тугоухость или даже глухота. Больные часто страдают от кариеса, который провоцирует синдром Гурлера.
Симптомы включают патологии дыхательной системы, из-за этого ребенок дышит ртом, у него появляются аденоиды, он подвержен вирусным инфекциям. Со временем у него развиваются характерные для мукополисахаридозов проблемы с печенью и селезенкой (в результате увеличен живот), слабоумие.
Рост остается карликовым. Из-за неправильного телосложения и деформации позвоночника больные ходят на полусогнутых ногах, на цыпочках.
У синдрома Гурлера злокачественный прогрессирующий характер, поэтому крайне быстро наступает инвалидизация больных. Многие не доживают даже до 10 лет.
Диагностика
Пациенту необходимо провести клиническое, рентгенологическое, биохимическое, генеалогическое, а также молекулярно-генетические исследования. Диагностика проводится по клиническим проявлениям болезни, на основе рентгенологических исследований и анализа мочи, по которому определяется активность ферментов и экскреция гликозаминогликанов.
Лечение мукополисахаридоза
Если больному поставлен диагноз «синдром Гурлера», лечение предполагается больше симптоматическое. Пациент наблюдается комплексно у ортопеда, хирурга, педиатра, отоларинголога, нейрохирурга, офтальмолога и невропатолога. Больному проводится ортопедическая коррекция нарушений опорно-двигательного аппарата, удаляют грыжи, лечатся часто возникающие у таких пациентов вирусные заболевания, нарушения слуха, отиты, синуситы. Также под наблюдение попадает сердечно-сосудистая система.
Используются гормональные препараты, которые временно улучшают состояние пациента:
Помимо этого больному показаны витамин А, декстран 70, которые также временно улучшают состояние больного. Недолгосрочное улучшение дает переливание препаратов плазмы крови.
При синдроме Гурлера пациенту может быть назначено физиотерапевтическое лечение: электрофорез лидазы на область пораженных суставов, лазерная пунктура, магнитотерапия, парафиновые аппликации. Также больным рекомендуется заниматься лечебной физкультурой, упражнения которой воздействуют на суставы и позвоночник. Хорошие результаты часто дает массаж.
Так как больные синдромом Гурлера подвержены респираторным заболеваниям, необходимо своевременно проводить санацию очагов инфекций во рту и носоглотке.
Для лечения мукополисахаридоза 1-го типа часто проводятся хирургические вмешательства – пересадка роговицы и коррекция клапанных пороков сердца и ущемлений нервов. В международной практике помимо симптоматического лечения медикаментами, физиотерапией или хирургических вмешательств используется заместительная ферментная терапия, а также трансплантация стволовых клеток.
При необходимости больному проводят грыжеиссечения, удаление аденоидов, антиглаукоматозные операции, трахеостомию, протезирование тазобедренных суставов, шунтирование при гидроцефалии и пр.
Прогноз неблагоприятен как для синдрома Гурлера, так и для других форм, которые имеет мукополисахаридоз. Синдром Гурлера отличается наибольшей безнадежностью. Изменения скелета с каждым годом увеличиваются, в результате органы и системы подвергаются более значительным нарушениям. Если ребенок не умирает от пневмонии в раннем возрасте, то к 7-12 годам это уже беспомощный физически и психически инвалид. До юношеского возраста доживают единицы.
Профилактика
Предупредить данное заболевание невозможно. Но можно обнаружить его на самой ранней стадии – при пренатальной диагностике. Для этого проводится анализ амниотических клеток на предмет дефицита фермента (в случае положительного результата беременной рекомендуется аборт).
За счет ранней диагностики и своевременной терапии развившейся компрессии спинного мозга можно избежать необратимых повреждений нервов. Для профилактики обязательно проводится медико-генетическая консультация.
Прогнозы лечения
Несмотря на сложности в плане лечения синдрома Гурлера, в последние 20 лет во многих развитых странах используется трансплантация костного мозга, которая значительно улучшает качество жизни больных. Более 10 лет применяются препараты заместительной терапии для лечения всех проявлений мукополисахаридоза не неврологического характера.
Мукополисахаридоз – генетическая патология
Мукополисахаридозы – это целый ряд генетически детерминированных (обусловленных) патологий, появляющихся при нарушении обмена кислых мукополисахаридов (гликозаминогликанов).
Чаще всего при таком нарушении поражается скелет и задерживается физическое развитие, а некоторые разновидности патологии проявляются отсталостью со стороны интеллектуальной сферы. Помимо этого, наблюдаются сбои в работе сердечно-сосудистой, желудочно-кишечной и нервной систем, зрительного аппарата и кожи.
Лечение мукополисахаридозов симптоматическое, прогноз в целом неблагоприятный – нарушения прогрессируют, потому что глюкозаминогликаны накапливаются. Пациенты умирают достаточно рано.
Общие данные
Мукополисахаридоз изучили относительно недавно – в 20 столетии. Сперва он расценивался как одна патология, затем в силу разнообразия стали выделять его типы. Объединяющим фактором всех мукополисахаридозов является то, что в органах и тканях скапливаются кислые мукополисахариды, а причиной такого нарушения является неполноценность некоторых клеточных ферментов, которая заложена в генотипе и передается по наследству.
Лечение пациентов с мукополисахаридозом проводят ортопеды, но при этом также требуются клинические усилия кардиологов, офтальмологов, неврологов, отоларингологов и некоторых других специалистов.
Мукополисахаридоз типа IH
Первые признаки заболевания начинают появляться в течение первого года жизни ребенка, но полная клиническая картина может развиться только к 2 годам.
Наиболее типичными симптомами болезни являются:
- грубые очертания лица – очень типичные для данной патологии;
- деформация черепа – он становится похож на лодочный киль. Такое состояние называется скароцефалией;
- дыхание осуществляется через рот, так как носовое дыхание нарушено из-за увеличения аденоидов, а также аномалий внутриутробного развития в области лицевого черепа;
- деформация конечностей и некоторых других фрагментов скелета;
- отставание в росте;
- искривление позвоночника (симптом «кошачьей спины» в сидячем положении);
- укорочение шеи;
- нетипичное высокое расположение лопаток;
- выпирание вперед нижних ребер;
- увеличение ширины кистей – они при этом напоминают лапу с когтями;
- развитие контрактур (снижения объема движений) с постепенным втягиванием в патологический процесс разных суставов. Сперва страдают локтевые и плечевые суставы, далее процесс распространяется на коленные, тазобедренные и голеностопные сочленения.
Для синдрома Гурлера характерна специфическая походка – на цыпочках с полусогнутыми ногами. Такая особенность возникает из-за ограничения движений по причине контрактур.
При физикальном обследовании выявляется следующее:
- живот увеличен, его передняя стенка у таких больных ослаблена, поэтому нередко могут развиваться пупочные и паховые грыжи;
- печень и селезенка увеличены;
- у мужчин часто выявляется гидроцеле – водянка яичка;
- в ряде случаев обнаруживаются нарушения координации движений;
- выявляется избыточный рост пушковых волос.
При инструментальном обследовании определяется следующее:
- на электрокардиограмме – признаки диффузного (распространенного) поражения сердечной мышцы;
- нарушения со стороны зрения и слуха;
- при офтальмоскопии обнаруживают помутнение и увеличение роговицы.
Наиболее характерными являются изменения, которые констатируют при проведении рентгенологического обследования:
- рентгенография позвоночника – позволяет выявить характерную деформацию позвоночного столба. При этом позвонки имеют форму куба, их края закруглены. Также отмечается кифоз – искривление позвоночника выпуклостью вперед;
- рентгенография грудной клетки – отмечается утолщение передних фрагментов ребер с одновременным истончением их задних отделов, укорочением и деформацией. Ребра при этом приобретают специфический вид и стают похожими на лопату или саблю. Также отмечается уменьшение и некоторое смещение головок плечевых костей;
- рентгенография таза – на ней выявляется сужение тазового кольца, вертлужные впадины (те, в которые являются «основой» формирования тазобедренного сустава) скошены, головки бедренных костей уменьшены;
- рентгенография трубчатых костей – отмечается истончение кортикального (поверхностного) слоя костей и некоторое расширение костномозгового канала;
- рентгенография костей кисти – помогает обнаружить недоразвитие дистальных (ногтевых) фаланг пальцев, укорочение и расширение средних и проксимальных (тех, которые находятся ближе к ладони) фаланг, а также пястных костей;
- рентгенография черепа – четко выявляется недоразвитость костей лицевого черепа, краниостеноз (сужение черепа в некоторых локациях) и макроцефалия (увеличение черепа).
У больных с диагнозом мукополисахаридоза типа IH выявляются следующие нарушения, которые могут расцениваться как отдельные болезни:
- пигментная дистрофия сетчатки – нарушение ее развития;
- глаукома – увеличение внутриглазного давления;
- застойные явления в области глазного дна;
- парезы – нарушение движения;
- параличи – полное нарушение двигательной активности в определенных участках опорно-двигательного аппарата.
Со временем у пациентов с диагнозом Гурлера развивается и необратимо прогрессирует умственная отсталость.
Мукополисахаридоз типа I-S
Другое название мукополисахаридоза типа I-S – болезнь Шейе. Заболевание было описано только в средине 20 столетия, хотя пациенты с характерными для него контрактурами пальцев кистей, нарушениями движений в крупных суставах и специфическими чертами лица встречались в практике клиницистов и раньше. Признаки могут комбинироваться с признаками синдрома Гурлера.
Этот вид мукополисахаридоза появляется в более позднем возрасте, чем при мукополисахаридозе типа IH, а его течение более благоприятное.
Характерной особенностью мукополисахаридоза типа I-S является то, что до 3-6 лет жизни развитие детей соответствует возрастной норме. Далее начинают проявляться следующие признаки:
- сгибательные контрактуры пальцев рук;
- ограничение разгибания в крупных и средних суставах – а именно локтевых, плечевых и лучезапястных.
Нарушение амплитуды движений со стороны нижних конечностей менее выраженное, чем при других видах описываемой патологии.
Полноценная клиническая картина этого вида мукополисахаридоза устанавливается к началу подросткового периода.
При физиологическом исследовании (осмотре) отмечается следующее:
- больные невысокие, но имеют крепкое телосложение (коренастые);
- черты лица довольно грубые;
- скелетная мускулатура развита хорошо;
- отмечается гипертрихоз (усиленное оволосение);
- кожные покровы на пальцах кистей (чаще) и стоп (реже) утолщены и натянуты;
- размеры печени и селезенки, как правило, не изменены.
Помимо того, у таких пациентов определяются нарушения, которые могут расцениваться как отдельные заболевания:
- паховые или пупочные грыжи;
- синдром запястного канала – он развивается из-за выраженного сдавливания срединного нерва. Проявляется атрофией (недоразвитием) мышц тенара (возвышения в области большого пальца кисти) и парестезиями (нарушением чувствительности) в области 3, 4 и 5 пальцев;
- аортальный стеноз – сужение аорты;
- недостаточность клапанов аорты;
- пигментная дистрофия сетчатки;
- глаукома;
- помутнение роговицы.
Интеллект пациентов с диагнозом мукополисахаридоза типа I-S остается в норме, в отличие от больных с мукополисахаридозом типа IH.
Из инструментальных методов наиболее информативной является рентгенография. При этом определяются изменения, которые похожи на изменения при мукополисахаридозе типа IH, но они менее выражены.
Мукополисахаридоз типа II
Эта разновидность мукополисахаридоза еще называется болезнью Хантера. Патологией чаще всего страдают мальчики в возрасте 2-3 лет.
По клиническим проявлениям заболевание похоже на мукополисахаридоз типа IH – при этом наблюдаются:
- скароцефалия;
- грубые черты лица;
- низкий тембр голоса;
- затруднение дыхания – появляется из-за деформации костей лицевого скелета.
При дальнейшем прогрессировании заболевания присоединяются следующие признаки:
- снижается интеллект;
- нарушается координация движений;
- настроение у такого пациента неустойчивое – отмечается так называемая эмоциональная лабильность – от приступов смеха до плача. Такие резкие перепады настроения могут появиться в любое время.
При прогрессировании мукополисахаридоза типа II появляется и нарастает беспричинная агрессивность.
В отличие от мукополисахаридоза типа IH, нарушения со стороны позвоночника в виде кифоза не являются характерными, симптом «кошачьей спины» не отмечается.
При физикальном обследовании определяется следующее:
- выявляется незначительное увеличение селезенки и печени;
- на коже спины определяются специфические узелки.
При инструментальном обследовании выявляются:
- помутнение роговицы, которое прогрессирует;
- нарастающая тугоухость.
Из всех инструментальных методов диагностики наиболее информативной является рентгенография различных фрагментов опорно-двигательного аппарата – черепа, рудной клетки, таза и так далее. При этом рентгенологические признаки те же, что и при мукополисахаридозе типа I-S.
Пациенты с таким диагнозом склонны к развитию заболеваний дыхательной системы:
Следует учесть, что мукополисахаридоз типа II может развиваться в виде двух вариантов:
- неблагоприятного (вариант А);
- благоприятного (вариант В).
Неблагоприятный вариант проявляется яркой клинической картиной, при этом отмечаются существенные нарушения интеллекта. Летальный исход может наступить в подростковом периоде жизни.
Симптоматика при благоприятном варианте невыраженная, выше описанные нарушения могут сопровождаться незначительной умственной отсталостью. Такие пациенты, как правило, доживают до 30 лет, в ряде случаев – и больше.
Мукополисахаридоз типа III
Мукополисахаридоз типа III описал американский педиатр Санфилиппо, поэтому патология получила еще одно название – болезнь Санфилиппо.
Дети с мукополисахаридозом типа III в первые годы своей жизни развиваются согласно возрастным нормам, при этом могут наблюдаться отдельные проявления патологии – в частности, затруднение глотания и неуклюжая походка.
Начиная с 3-5 лет, ребенок начинает отставать от своих сверстников в физическом развитии, при этом он становится апатичным, безучастным к людям и событиям. Типичными являются следующие признаки:
- нарушение речи;
- огрубение черт лица;
- регулярное недержание мочи (не только ночное) и кала.
По мере взросления ребенка умственная отсталость нарастает и в конечном результате становится основным признаком этой разновидности мукополисахаридоза.
При физикальном обследовании обнаруживаются:
- несущественное увеличение печени и селезенки;
- равномерное усиление оволосения;
- контрактуры;
- задержка роста.
Нарушения со стороны органа зрения и сердечно-сосудистой системы, которые довольно часто проявляются при других формах описываемой патологии, для данного типа мукополисахаридоза нехарактерны.
Результаты рентгенологического исследования при описываемой патологии или без патологических изменений, или же похожи на те, которые выявляются при мукополисахаридозе типа I-S, но менее выражены.
Прогноз при данном заболевании менее благоприятный, чем при других типах мукополисахарилоза – такие пациенты погибают в возрасте от 10 до 20 лет, причиной летального исхода становятся инфекционные осложнения.
Мукополисахаридоз типа IV
Мукополисахаридоз типа IV еще называется болезнью Моркио (по имени уругвайского педиатра, который ее описал). Патология встречается чаще, чем другие типы мукополисахаридоза – а именно у 1 ребенка на 40 тысяч новорожденных.
Дети с таким заболеванием до 1-3 лет развиваются без особенностей. Но далее появляются следующие нарушения:
- ребенок существенно отстает в росте от сверстников;
- в процессе развития у него отмечаются укорочение шеи и туловища;
- развиваются различные контрактуры;
- утолщается кожа;
- сила мышц уменьшается;
- слух ухудшается;
- черты лица становятся грубыми;
- возникают различные деформации грудной клетки.
Также при мукополисахаридозе типа IV отмечаются нарушения, которые могут расцениваться как отдельные патологии:
- вальгусная деформация конечностей – искривление в направлении наружу;
- сколиоз (искривление позвоночника в боковой плоскости) или кифоз;
- паховая грыжа;
- пупочная грыжа;
- дистрофия роговицы.
Интеллект при таком виде мукополисахаридоза сохранен.
Диагноз описываемой патологии подтверждают с помощью рентгенологического исследования, оно в данном случае наиболее информативное. Это следующие его виды:
- рентгенография позвоночника – на снимках определяются искривления позвоночного столба в виде кифоза и сколиоза, а также расширение и уплощение тел позвонков;
- рентгенография таза – выявляются множественные деформации тазового костного кольца, неровность его контуров;
- рентгенография конечностей – выявляются уплощение головок бедренных костей, выразительное укорочение костей предплечья и деформация костей стоп.
Больные с мукополисахаридозом типа IV живут, как правило, менее 20 лет. Летальный исход наступает на фоне ряда сопутствующих заболеваний, которые в конечном результате осложняются сердечно-легочной недостаточностью.
Мукополисахаридоз типа VI
Другое название мукополисахаридоза типа VI – болезнь Марото-Лами (по именам двух французских врачей, описавших эту патологию).
Клинические признаки во многом «перекликаются» с симптоматикой других видов мукополисахаридоза, но наиболее выраженными являются:
- существенное огрубение черт лица;
- заметное отставание в росте;
- укорочение шеи – иногда кажется, что голова пациента «сидит» чуть ли не на его плечевом поясе;
- бочкообразная деформация грудной клетки.
У таких больных очень часто возникают простуды – данный признак позволяет заподозрить именно эту, а не другую форму мукополисахаридоза.
При физикальном обследовании выявляется следующее:
- печень и селезенка зачастую увеличены;
- могут диагностироваться паховые грыжи.
В интеллектуальном плане ребенок развивается без нарушений – у него сохранена способность мыслить и решать интеллектуальные задачи.
Различают два варианта такого вида мукополисахаридоза:
- классический;
- мукополисахаридоз со несущественной выраженностью клинических проявлений.
Подтвердить диагноз поможет рентгенологическое обследование – на снимках определяются:
- деформация позвонков – они становятся кубовидными или клиновидными;
- треугольная деформация тазового кольца;
- гипоплазия (недоразвитие) и деформация головок бедренных костей;
- укорочение малоберцовых костей.
Мукополисахаридозы типа VII и VIII
Мукополисахаридозы этих типов встречаются реже, чем другие разновидности описываемой патологии.
Мукополисахаридоз типа VII клинически протекает, как болезнь типа III, разница между ними обнаруживается только в результатах биохимических исследований.
Мукополисахаридоз типа VIII по симптоматике похож на мукополисахаридоз типа IV. Но отличие в проявлениях имеется – это нарушение интеллектуального развития, которое не наблюдается при мукополисахаридозе типа IV.
Диагностика
При постановке диагноза мукополисахаридоза основываются на жалобах, анамнестических данных, результатах дополнительных методов обследования – физикальных, инструментальных, лабораторных. Заподозрить наличие мукополисахаридоза можно по характерным деформациям скелета, которые «бросаются» в глаза, но определить тип описываемого заболевания представляется возможным только с помощью дополнительных методов обследования. Главными из таких методов являются:
- рентгенография;
- выявление гликозаминогликанов в моче;
- определение активности ферментов в клеточных культурах.
При клинических признаках нарушений со стороны внутренних органов привлекаются методы их обследования:
и многие другие.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику проводят между различными типами мукополисахаридозов.
Осложнения
Наиболее частыми осложнениями мукополисахаридозов являются:
Лечение
Терапия мукополисахаридоза, с помощью которой можно бы устранить болезнь, а не только ее проявления, не разработана. Таким пациентам проводят симптоматическое лечение – оно может быть:
- консервативное – переливание крови, гормонотерапия, витаминотерапия и так далее;
- оперативное – эндопротезирование головок бедренных костей, ликвидация грыж, хирургическое вмешательство для устранения контрактур и исправления деформаций скелета и другие.
Важными являются:
- лечение инфекций дыхательных путей;
- коррекция нарушений зрения и слуха.
Профилактика
Так как патология возникает из-за генетических нарушений, специфических методов профилактики не существует. Но риск генных нарушений, которые способны привести к развитию различных типов мукополисахаридоза, можно снизить, если обеспечить женщине нормальные условия протекания беременности. Это:
- отказ от вредных привычек;
- соблюдение режима работы, отдыха, сна;
- оптимистический настрой.
Прогноз
Прогноз при мукополисахаридозе в целом неблагоприятный, это касается всех типов описываемого заболевания. В процессе жизни и развития в тканях прогрессивно накапливаются продукты обмена, которые возникают из-за отсутствия тканевых ферментов. Это приводит к патологическим изменениям со стороны практически всех органов и систем. Если патология запущена, то летальный исход может наступить не только из-за сердечно-легочной, но и полисистемной недостаточности.
Консервативная терапия выполняет роль поддерживающей – применение любых медикаментозных средств ведет к временному улучшению, но не способно компенсировать нехватку тканевых ферментов.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
1,718 просмотров всего, 8 просмотров сегодня
Мукополисахаридоз: короткая жизнь с надеждой на будущее
В этом году исполняется ровно 100 лет с тех пор, как канадец Чарльз Хантер составил первое описание мукополисахаридоза, выявленного у двух братьев. Сегодня известно, что это не одно, а целая группа заболеваний, очень редких.
В мире проживает примерно 1,5 тысячи таких пациентов, около 200 из них живут в России. Мы выясняли, что такое мукополисахаридоз и какова судьбы людей, больных этим заболеванием.
Мукополисахаридоз: ферменты и болезнь
Немалая часть нашего организма состоит из соединительной ткани. Ее клетки участвуют в формировании каркаса и наружного покрова всех органов тела. В некоторых их них соединительная ткань составляет до 90% от их массы. Это хрящи, кости, жир, фасции, синовиальная жидкость, которая плещется в суставах, лимфа, склера и радужка глаза, микроглия, окружающая нейроны и др.
Без преувеличения, главным элементом соединительной ткани можно считать протеогликаны. Это соединения, которые содержат белковое ядро и связанные с ним многочисленные и разнообразные гликозаминогликаны (ГАГ). В разных тканях — разные протеогликаны. Они образуются, живут 7-10 дней и распадаются под действием ферментов — лизосомных гидролаз. Последние расщепляют именно ГАГ, причем каждому виду гликозаминогликанов соответствует свой личный фермент. Процесс образования (анаболизма) протеогликанов и распада (катаболизма) идет постоянно.
Что произойдет, если нужного фермента не окажется? Нерасщепленные или частично разрушенные протеогликаны станут накапливаться, откладываясь в соединительных тканях, пронизывающих все наше тело. Так и развиваются мупоколисахаридозы — разновидность лизосомных болезней накопления.
Какие бывают мукополисахаридозы?
На сегодняшний день известно о 8 типах заболевания, причем некоторые из них представлены в нескольких разновидностях. Обычно это связано с тем, что дефицит одного фермента может быть вызван разными мутациями — и, как следствие, проявления этих мутаций и срок жизни больных тоже могут различаться.
- I тип объединяет три фенотипа: синдром Гурлер (МПС-IH), синдром Шейе (МПС-IS) и синдром Гурлер-Шейе (МПС-IH/S). Мутации, вызывающие синдром Гурлер и синдром Шейе, происходят в одном и том же гене. И иногда они развиваются одновременно. МПС I типа считается самой распространенной разновидностью болезни. Продолжительность жизни — от 6-10 (синдром Гурлер) до 30 лет (синдром Шейе).
- II тип — синдром Хантера (МПС-II). Это второй по частоте встречаемости вид мукополисахаридозов. Продолжительность жизни — 30-40 лет.
- III тип — синдром Санфилиппо, который подразделяется на 4 формы: A (МПС-III A), B (МПС-III B), C (МПС-III C) и D (МПС-III D). Это тоже разные мутации гена, который кодирует данный лизосомный фермент. Продолжительность жизни — до 20 лет.
- IV тип — синдром Моркио. Представлен двумя формами: A (МПС-IV A) и B (МПС-IV B). Продолжительность жизни — 20-35 лет.
- VI тип — синдром Марото-Лами (МПС-VI). Продолжительность жизни — 10-20 лет.
- VII тип — синдром Слая (МПС-VII).
- VIII тип — синдром Ди Ферранте (МПС-VIII) .
- XI тип — синдром дефицита гиалуронидазы, он же — синдром Натовича (МПС-IX).
Пятым типом раньше считался синдром Шейе.
Диагноз обычно ставят в детском возрасте.
МПС и генетика
Мукополисахаридоз — это генетическое заболевание. Оно наследуется по аутосомно-рецессивному типу. Это значит, что мутация только на одной хромосомы из пары (а мы помним, что у человека 23 пары хромосом) не вызовет заболевания, потому что ген, расположенный на парной нормальной хромосоме будет исправно работать. Благодаря этому организм будет производить нужный фермент в требуемых количествах. А вот если человек получит на обеих хромосомах одинаковые мутации в области генов, кодирующих один и тот же лизосомный фермент — у него разовьется мукополисахаридоз. Чтобы такая ситуация сложилась, оба его родителя должны быть носителями бракованного гена. Такое совпадение случается очень редко — и поэтому мукополисахаридозы относятся к орфанным (редким) заболеваниям.
Из общего списка выбивается синдром Хантера (или Гунтера, в зависимости от перевода), МПС II типа. Именно это заболевание стало первым из открытых человечеством мукополисахаридозов. В отличие от генов, являющихся причиной других видов МПС, ген, вызывающий синдром Хантера, расположен на половой X-хромосоме. То есть его наследование сцеплено с полом, и болеют им в подавляющем большинстве случаев мальчики.
- При других видах МПС, если болен один родитель, а второй здоров, ребенок получит одну хромосому с мутантным геном, а другую — такую же, но нормальную. Болезнь не разовьется.
- Но половые хромосомы Х и Y отличаются друг от друга. Мальчики получают Y-хромосому от отца и X-хромосому от матери. Если мать была обладателем хотя бы одной Х-хромосомы с мутантным геном (то есть даже сама не болела, была лишь носителем), и эта «неправильная» хромосома вошла в геном ребенка, то второй здоровой хромосомы ей в пару нет. Такой мальчик заболевает.
«Люди-горгульи» и другие проявления болезни
Разные типы мукополисахаридоза имеют свои характерные особенности. Например, при МПС I, II и III типов развиваются тяжелые нарушения нервной системы, которые приводят к деменции (слабоумию). А есть и общие черты. Как мы помним, речь идет о заболеваниях, связанных с соединительной тканью. Поэтому неудивительно, что на их фоне развиваются тяжелые системные поражения костей, суставов, кожи.
При этом может меняться форма головы, а при некоторых типах МПС уже с детства формируется специфическая внешность: приплюснутая переносица и нос с крупными ноздрями, широко посаженные глаза, толстые губы и приоткрытый рот, в целом грубые выразительные черты лица. Подметив сходство лиц таких пациентов с горгульями — каменными изображениями мифических существ характерного облика, врачи дали название данному состоянию — гаргоилизм (от французского слова gargouille).
Сегодня выделяют два основных фенотипа (внешние проявления) мукополисахаридоза:
- Гурлер-подобный фенотип. В этом случае обычно развиваются деменция, гепатоспленомегалия (увеличение печени и селезенки) и гаргоилизм.
- Моркио-подобный фенотип. У таких пациентов нормальный интеллект и не настолько выражены повреждения скелета и связок, как при Гурлер-подобном фенотипе.
Все пациенты с МПС также страдают от задержки роста (нанизм) и диспропорционального развития скелета, нарушений зрения (помутнение роговицы и др.), слуха (тугоухость), заболеваний сердца и сосудов (аритмии, гипертрофия миокарда, заболевания клапанов сердца), болезней дыхательной системы.
Лечение мукополисахаридозов
Специфическая терапия
Специфической называется терапия, мишенью которой являются непосредственные причины болезни. В данном случае это ферменты, которые не вырабатываются в достаточном количестве, и те нерасщепленные мукополисахариды, которые накапливаются и вызывают болезнь.
Только в середине прошлого века стали появляться препараты, позволяющие заменить недостающие ферменты. Сегодня производятся — и зарегистрированы в России — синтетические ферменты для трех типов МПС:
- МПС-I — Альдуразим (ларонидаза);
- МПС-II — Элапраза (идурсульфаза);
- МПС-VI — Наглазим (галсульфаза).
Недостаток Элапразы заключается в том, что она не проникает сквозь гематоэнцефалический барьер, то есть не попадает в мозг. В 2015 году СМИ сообщали о начале лечения 31-летнего пациента с синдромом Хантера новым препаратом AGT-182 — комбинацией идурсульфазы и специально разработанного для этого антитела. Предполагалось, что это позволит лекарству проникнуть в мозг. Результаты эксперимента пока не опубликованы.
Специфических лекарств для лечения других типов МПС в России пока нет. Только симптоматическая терапия, направленная на уменьшение проявлений болезни, дает возможность таким больным прожить отведенный им срок.
В 2014 году FDA одобрило препарат Вимизим (элосульфаза альфа), предназначенный для лечения МПС-IV А — разновидности синдрома Моркио. В России данный препарат не зарегистрирован.
Другой путь — субстратредуцирующая терапия, то есть угнетение выработки мукополисахаридов, избыток которых приводит к болезни. Пока такое лекарство разработано для МПС I, II и III типов (генистеин), но исследования проводились только на животных. В июне этого года ученые из Университета Манчестера сообщили о запуске проекта, в котором участвуют дети, больные МПС. Проект будет длиться год, и исследователи рассчитывают, что им удастся остановить разрушение центральной нервной системы при этом заболевании.
Трансплантация костного мозга
Ферментозаместительная терапия основана на введении экзогенных (то есть извне) синтетических ферментов. А трансплантация костного мозга (ТКМ) призвана заставить организм вырабатывать собственные, эндогенные ферменты при помощи пересаженных донорских стволовых клеток.
ТКМ — крайне сложная и очень дорогостоящая процедура. Она подходит далеко не всем пациентам и не со всеми типами МПС. Лучшие результаты были получены при пересадке костного мозга детям, страдающим МПС I типа, в возрасте 2 лет, то есть до того момента, пока поражение центральной нервной системы не стало слишком обширным. При попытках лечения методом ТКМ мукополисахаридозов II типа отмечается повышенная частота осложнений и летальность среди пациентов. Следует учитывать, что и сам процесс подбора неродственного донора возможен далеко не для всех пациентов.
Генная терапия
Одним из самых значимых направлений в области разработки методов лечения МПС является генная терапия при помощи вирусных векторов — кольцевых ДНК, способных переносить нужный ген и встраивать его в заданный участок хромосомы. И уже есть первые положительные результаты.
В июле этого года ученые из Университета Миннесоты рассказали, как закапали в нос экспериментальным мышам препарат, содержащий вирус с геном, кодирующим лизосомный фермент альфа-L-идуронидазу — именно его так не хватает больным с МПС I типа. Введение препарата через нос позволило ему проникнуть через гематоэнцефалический барьер в мозг и защитить мозг от разрушительного действия накапливающихся мукополисахаридов. Теперь ученые ищут возможности повторить ту же самую процедуру с участием людей.
Мукополисахаридоз в России
С 2012 года мукополисахаридоз входит в список жизнеугрожающих орфанных заболеваний и подлежит лечению по программе «7 нозологий». Если быть точными, то в список вошли только те типы МПС, от которых есть лекарства и при этом они зарегистрированы в нашей стране, то есть: МПС-I, МПС-II и МПС-VI.
Сегодня в России, по данным общественных организаций, занимающихся проблемой МПС, проживает около 200 пациентов с мукополисахаридозом. А по данным компании Санофи, в 2017 году диагноз МПС имели 98 россиян, причем 88 из них — это дети. Сегодня лечение получают только 77 из них: 52 человека находятся на пожизненной ферментозаместительной терапии, а 25 — прошли трансплантацию костного мозга (при синдроме Гурлер эта операция может проводиться только в возрасте от 2 до 4 лет). Из-за высокой стоимости лекарств, которые следует вводить еженедельно, расходы на это заболевание лидируют в бюджетах, выделенных на лечение орфанных болезней.
В последние годы закупкой препаратов для пациентов с МПС занимались региональные власти. Нежелание тратить огромные деньги на отдельных пациентов с редкими болезнями приводило к бесконечным задержкам поставки лекарств — а это немедленно ухудшало состояние больных. Но недавно, в июне стало известно, что финансирование закупок препаратов для лечения МПС с будущего, 2018 года будет производиться из федерального бюджета. Это дает надежду многим из нынешних пациентов дожить до того момента, когда их болезнь можно будет вылечить.
Статья написана по материалам сайтов: www.krasotaimedicina.ru, fb.ru, okeydoc.ru, formulazdorovya.com.
»