Подагра и беременность: причины, симптомы, лечение
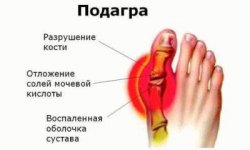
Подагрой называют заболевание суставов, связанное с нарушением обмена веществ. Из-за неправильного метаболизма соли мочевой кислоты не выводятся из организма, а откладываются в суставах. Этот недуг был известен ещё во времена Гиппократа. Тогда заболевание называли недугом королей. Сегодня подагра встречается крайне редко — приблизительно у трёх людей из тысячи. Как правило, это мужчины, переступившие порог сорокалетия. Но иногда подагрой болеют и дети.
К основным причинам заболевания относят влияние на организм будущей мамы следующих факторов:
- нарушение обмена веществ;
- изменение жёлчи — кислотного баланса в организме;
- обезвоживание организма;
- лишний вес, ожирение;
- отсутствие физических нагрузок, малоподвижный образ жизни;
- генетическая предрасположенность к заболеванию;
- повышенное артериальное давление;
- нарушение обмена липидов в крови;
- неправильное питание (злоупотребление такими продуктами, как: кофе, какао, шоколад, чай, горох, чечевица, субпродукты, красное мясо, любые спиртные напитки);
- не соблюдение режима питания;
- замедленный процесс выведения из организма мочевой кислоты, к примеру, при почечной недостаточности.
Первыми признаками подагры у будущих мам являются:
- общая интоксикация организма;
- перевозбуждение или наоборот сонливость, усталость;
- сильные болезненные ощущения в суставах (усиливающиеся при их разгибании или надавливании);
- резкие приступы боли ночью или ранним утром (в периоды минимального поступления в организм жидкости);
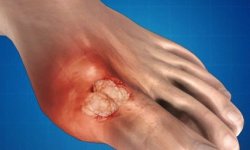
- видимое воспаление области сустава, появление шишки;
- ограничение движения поражённого участка;
- судороги;
- повышение температуры тела.
Специалистами диагностируются следующие виды заболевания суставов:
- острая подагра (характеризуется повышенной температурой тела, сильной болью в суставах, общим недомоганием, головными болями);
- подострая (проявляется незначительным болевым синдромом);
- ревматоидная (появляются болезненные ощущения в малых суставах кистей рук);
- псевдофлегмозная (этому виду болезни свойственны озноб, лихорадка, сильный воспалительный процесс в организме).
Диагностика подагры при беременности
К основным методам диагностики болезни относятся следующие процедуры:
- общий анализ крови и мочи на наличие в организме воспалительного процесса;
- исследование крови на концентрацию мочевой кислоты;
- рентгенологическое обследование суставов на отложение кристаллов уратов;
- УЗИ;
- консультация ревматолога.
Стоит обратить внимание, что в период вынашивания ребёнка некоторые методы диагностики недопустимы и перед назначением необходимого обследования врач учитывает все возможные последствия, способные повлиять на формирование и развитие плода.
Содержание
- Осложнения
- Профилактика
- Влияет ли подагра на зачатие ребенка
- Если у мужа подагра, то как это скажется на ребен?
- Как увеличить шансы на оплодотворение
- Влияет ли подагра на зачатие ребенка
- Подагра при беременности
- Подагра при беременности
- Беременность при подагре
- Боль в коленном суставе при сгибании и разгибании: полный список причин, как лечить недуг
- Аллопуринол — лекарство от подагры
Осложнения
Чем опасна подагра для будущей мамы:
- поражением почек;
- почечной недостаточностью;
- нарушением работы внутренних органов;
- деформацией ставов, приводящей к инвалидности;
- ишемической болезнью сердца;
- летальным исходом в запущенных случаях.
Чтобы избежать нежелательных последствий подагры необходимо при появлении первых симптомов заболевания незамедлительно обратиться к врачу и придерживаться назначенного им лечения.
Что можете сделать вы
При появлении симптоматики заболевания необходимо незамедлительно обратиться к врачу во избежание серьёзных последствий. Подагра относится к неизлечимым заболеваниям. Однако есть способы, которые помогут свести к минимуму болезненные ощущения и устранить основные признаки болезни. Для этого необходимо соблюдать следующие правила:
- придерживаться специальной диеты, исключающей из рациона жирную, солёную, острую пищу. Кроме того, необходимо ограничить употребление красного мяса, кофе, чая, шоколада, какао, бобовых.
- Соблюдать оптимальный питьевой режим. Количество выпиваемой будущей мамой жидкости не должно быть менее двух литров в день (преимущественно очищенной не газированной воды).
- Избегать голодания и жажды.
- Перейти на дробное питание (небольшими порциями 5-6 раз в день).
- Тщательно подбирать обувь. Она должна быть максимально комфортной, без каблуков.
- Следить за набором веса. Лишние килограммы способствуют нарушению обмена веществ и усугублению болезни.
- Вести активный образ жизни. Для беременных в наше время есть масса всевозможных занятий спортом. Это может быть бассейн, йога, фитнес для будущих мам и просто ежедневные прогулки на свежем воздухе.
- Строго соблюдать все рекомендации врача и исключить возможность самолечения.
Что может сделать врач
Врач после проведения необходимого обследования и установления точного диагноза, как правило, назначает комплексное лечение, которое включает в себя такие важные моменты:
- очищение организма при помощи разгрузочных дней и специальных препаратов;
- правильное распределение физической активности;
- миостимуляция (воздействие импульсным током на мышцы тела);
- термотерапия (косметические и физиотерапевтические процедуры);
- иглорефлексотерапия (иглоукалывание, во втором триместре беременности противопоказано);
- симптоматическое лечение (направлено на устранение отдельных симптомов, например, в случае повышения температуры тела назначаются жаропонижающие средства и так далее);
- в период ремиссии применяются грязевые или парафиновые аппликации на суставы;
- в случае отсутствия острой формы подагры лечащий врач может порекомендовать санитарно — курортное лечение;
- в период реабилитации проводится фитотерапевтический курс;
- на протяжении лечения необходимо строго придерживаться диеты и следить за набором веса.
Профилактика
Предотвратить развитие подагры можно, придерживаясь следующих советов:
- вести активный образ жизни;
- соблюдать режим принятия пищи;
- придерживаться основ здорового питания;
- избегать не контролированного набора веса;
- внимательно следить за изменениями в здоровье и своевременно обращаться к врачу;
- в случае уже имеющейся подагры необходимо периодически посещать терапевта или ревматолога и проходить комплексное обследование.
Влияет ли подагра на зачатие ребенка
Если у мужа подагра, то как это скажется на ребен?
Список сообщений топика «Если у мужа подагра, то как это скажется на ребен?» форума Беременность > Планирование беременности
Автор: gor_ka Статус: Пользователь Время: 11:55 Дата: 09 авг 2005
Автор: elena_k Статус: Корифей Время: 15:04 Дата: 15 авг 2005
Автор: Бибика Статус: Пользователь Время: 16:21 Дата: 09 авг 2005
Автор: gor_ka Статус: Пользователь Время: 11:01 Дата: 11 авг 2005
Все права на материалы, размещенные на сайте, защищены законодательством об авторском праве и смежных правах и не могут быть воспроизведены или каким либо образом использованы без письменного разрешения правообладателя и проставления активной ссылки на главную страницу портала Ева.Ру (www.eva.ru) рядом с использованными материалами.
Мы в соцсетях
Наш сайт использует файлы cookies, чтобы улучшить работу и повысить эффективность сайта. Отключение файлов cookie может привести к неполадкам при работе с сайтом. Продолжая использование сайта, вы соглашаетесь с использованием нами файлов cookies.
Как увеличить шансы на оплодотворение
При попытках забеременеть даже мелочи могут сыграть важную роль. Данная статья поможет узнать больше о том, что может помешать забеременеть
Некоторые пары не сталкиваются с проблемами при попытках завести ребенка, для других же репродуктивные технологии становятся единственной надеждой на пополнение семьи.
Есть и те пары, у которых очевидных проблем с оплодотворением нет, однако, и завести ребенка получается не сразу. Некоторые не торопятся обращаться за помощью к медицине, другие же, возможно, еще не знают о существующих препятствиях.
Именно последней группе людей врачи советуют обратить внимание на факторы повседневной жизни, которые на самом деле могут поспособствовать достижению положительного результата.
«Иногда с медицинской точки зрения все кажется беспрепятственным – однако женщина все равно не может забеременеть. Потому врачи начали обращать внимание на другие факторы, которые могут повлиять на оплодотворение», рассказывает Маргарета Писарска, доктор медицинских наук, глава Центра Репродуктивной Медицины (Лос-Анджелес, США).
Особенности процесса оплодотворения
По словам врачей и других специалистов, одним из наиболее важных внешних факторов, влияющих на результат попыток оплодотворения, является курение. Большинство людей осознают, что курение во время беременности является табу. Однако многие не понимают, насколько негативно курение сказывается на способности к зачатию.
«Курение значительно снижает, как мужскую, так и женскую фертильность, влияя тем самым на степень оплодотворения», говорит доктор медицинских наук Фредерик Личчарди. Согласно одному из недавних исследований, у курящих мужчин среднее количество сперматозоидов на 17% ниже, чем у некурящих. Другое исследование, проведенное в Польше, показало, что курение не только значительно снижает количество сперматозоидов, но и негативно влияет на их жизнеспособность. Среди курящих женщин чаще фиксируются случаи бесплодия, чем у некурящих. У тех, кто все-таки может забеременеть, процесс оплодотворения занимает намного более длительное время.
«Врачам известен и тот факт, что курящим людям, которые проходят лечение от бесплодия, необходимы большие дозы препаратов, чем некурящим пациентам», рассказывает Писарска.
В данной ситуации негативную роль играет не только дым непосредственно самого курильщика. В ходе одного исследования было доказано, что табачный дым, вдыхаемый некурящим (так называемое пассивное курение), также снижает уровень фертильности женщин, которые проходят курс лечения от бесплодия.
Однако, эксперты все же могут порадовать: снизив подверженность сигаретному дыму, мужчине и женщине будет намного легче достичь положительного результата. Врачи установили, что у мужчин, отказавшихся от курения, количество сперматозоидов возрастает до 800%!
Снизив стресс, повышаете шансы на оплодотворение
Не смотря на то, что зависимость фертильности от стресса не так хорошо изучена, как зависимость от курения, сегодня все больше ученых утверждают, что она существует.
«На сегодняшний день не существует конкретных данных, подтверждающих непосредственную связь стресса и фертильности. Однако все чаще исследования доказывают, что снижение стресса положительно влияет на способность пары зачать ребенка. Я полагаю, что более обоснованное доказательство непосредственного влияния стресса на зачатие беременность является лишь вопросом времени», говорит доктор медицинских наук Ален Морган.
В данный момент доктор Морган проводит исследование, в ходе которого женщинам, которые проходят курс лечения от бесплодия, регулярно делают расслабляющий массаж ступней и ног перед трансплантацией эмбриона. По словам доктора Моргана, результаты исследования многообещающие. Еще более обнадеживающими являются результаты исследований доктора философских наук, эксперта в вопросах стресса Элис Домар. Доктор Домар утверждает, что бесплодным женщинам, которые проходили курс релаксационных терапий, удавалось забеременеть после того, как они были научены контролировать свои эмоции и расслабляться.
Связь фертильности и рациона питания
Мало кто знает о связи рациона питания и фертильности, однако, все чаще исследования показывают, что люди, страдающие бесплодием, страдают и недостатком важных микроэлементов в организме.
Недавно группа ученых из Гарварда зафиксировала у 79% исследуемых бесплодных пар низкий уровень антиоксидантов в организме из-за нечастого употребления фруктов и овощей. Последние данные исследований приобретают особое значение в свете предыдущих доказательств того, что витамины С и Е влияют на мужскую фертильность. В ходе одного из исследований ученые установили, что после недели ежедневного употребления 1000 мг витамина С количество сперматозоидов у мужчины возрастает до 140%.
Еще одно недавнее исследование показало, что такие антиоксиданты, как витамин Е и селен, значительно повышает подвижность сперматозоидов, что способствует их продвижению к яйцеклетке. Доктор Писарска рассказывает о новом исследовании, направленном на изучение связи употребления рыбы и фертильности. Недавно группа ученых из Гонконга зафиксировала у бесплодных пар, а также мужчин с патологическими изменениями семени повышенный уровень ртути в крови. Не удивительно, что исследуемые подтвердили факт частого употребления рыбы. «Если у пары проблемы с зачатием, им следует попробовать употреблять в пищу меньше морепродуктов», говорит Писарска.
Писарска также обращает внимание на ожирение среди женщин, которое зачастую негативно влияет на фертильность. «Потому общее снижение массы тела может поспособствовать зачатию», говорит она. «Если у Вас поликистоз яичников, снижение массы тела даже на 5% может способствовать овуляции и беременности», говорит Писарска. При поликистозе яичников процесс овуляции в организме женщины нарушен или отсутствует вовсе, существует избыток мужских гормонов, а также устойчивость к воздействию гормона инсулина. Многие из этих женщин страдают ожирением или излишней полнотой.
Хотите повысить фертильность? Обратитесь к матушке-природе!
Частью нашего фольклора являются и многочисленные народные методы лечения и улучшения общего состояния здоровья, среди которых и способы повышения фертильности. Однако наука совсем недавно обратилась к матушке-природе: например, за последние два года было проведено несколько серьезных исследований, подтверждающих положительное влияние некоторых растений и микроэлементов на фертильность мужчин и женщин.
В исследовании, проведенном недавно группой ученых из Германии, было доказано, что некоторые натуральные средства действительно положительно влияют на фертильность мужчин. Ученые зафиксировали улучшение подвижности и жизнеспособности сперматозоидов при употреблении пищевых добавок, содержащих цинк и фолиевую кислоту или карнитин. Было также доказано, что данные микроэлементы способствуют внутриматочному оплодотворению и спонтанной беременности.
Более того, другая группа ученых установила, что у мужчин с нарушениями фертильности, принимавших ежедневно по 66 мг цинка и 5 мг фолиевой кислоты на протяжении полугода, количество сперматозоидов возрастало на 74%.
Л-карнитин и ацетил Л-карнитин благоприятно влияют на те характеристики сперматозоидов, которые важны для оплодотворения. «Мы пока что не знаем, как подобные показатели влияют на шансы пары зачать ребенка, однако, уже очевидно, что определенные микроэлементы положительно влияют на сперматозоиды», говорит Писарска.
Конечно, матушка-природа позаботилась и о женщинах. В одном из недавних исследований врачи установили положительное влияние определенной пищевой добавки на уровень фертильности женщин. Основными ингредиентами данной добавки являются фолиевая кислота, витамины Е, В6, В12, железо, магний, цинк, аминокислота Л-аргинин, селен, Авраамово дерево (витекс) и зеленый чай.
Исследование проводилось в группе женщин в возрасте от 24 до 46 лет. У тех из них, которые принимали добавку дважды в день на протяжении трех месяцев, врачи зафиксировали значительный рост базальной температуры тела во время промежуточного цикла и уровень прогестерона – факторов, характеризующих овуляцию. У женщин, не принимающих добавку, изменения зафиксированы не были. В течение пяти месяцев одна треть из тех, кто принимал добавку, забеременели. Из тех же, кто добавку не принимал, не забеременел никто.
Исследование, проводившееся в Германии, показало, что среди женщин, употребляющих в пищу добавку витекс, количество беременных составило 82% по сравнению с 45% среди тех, кто ее не употреблял.
Пестициды вредят фертильности, сон — способствует
Определенные факторы могут способствовать фертильности человека, а другие, напротив, понижать ее. Среди негативных факторов – подверженность воздействию пестицидов. «Пестициды влияют на рецепторы эстрогена, а также на другие гормоны, которые, так или иначе, участвуют в процессе оплодотворения. Потому вопрос влияния пестицидов на организм человека достаточно актуален», говорит доктор Личчарди.
Ученые установили, что химическое вещество метоксихлор (принадлежит к группе инсектицидов ДДТ) снижает уровень тестостерона, что, в свою очередь, снижает фертильность у мужчин. Ученые из Йельского университета установили, что данный химикат, использующийся для уничтожения мух, комаров и других насекомых, негативно сказывается и на женской репродуктивной системе.
В данный момент многие ученые занимаются исследованием влияния пестицидов на мужскую и женскую фертильность.
Однако, защититься от воздействия пестицидов достаточно легко – просто избегать контакта с ними дома и в саду, огороде.
Еще одним фактором, который может влиять на фертильность мужчин и женщин, является большое количество сна. Влияние, однако, не такое непосредственное, как влияние других факторов. Речь идет о гормоне лептине, который влияет на аппетит и массу тела человека. Ученые установили его влияние на фертильность у женщин. Когда женщина мало спит, уровень лептина в крови снижается. Ученые установили, что у некоторых бесплодных женщин уровень лептина в крови достаточно низок.
Одно исследование подтвердило, что инъекции лептина дважды в день на протяжении трех месяцев способствовали повышению уровня этого гормона в крови, а также началу овуляции у тех женщин-спортсменок, у которых прекратились менструации (и овуляции).
Можно ли добиться того же результата, если просто уделять больше времени сну? Специалисты пока что не дают однозначного ответа на данный вопрос.
Однако доктор Личчарди рассказывает, что «если женщина постоянно страдает от недостатка сна, у нее, скорее всего, менструальный цикл будет нерегулярен, что негативно скажется на овуляции и может снизить шансы на оплодотворение».
Влияет ли подагра на зачатие ребенка
Первичная подагра — это форма острого и хронического артрита, при котором в моче присутствуют кристаллы урата натрия и нередко повышено содержание уратов в сыворотке крови. Болезнь была предметом многих обзоров, из которых особенно можно рекомендовать два: Wyngaarden, Kelley и Seegmiller.
Хотя подагра характерна для взрослых мужчин, могут болеть и женщины. В различных выборках больные женщины составляют в среднем около 5%. Среди больных фремингемской популяции, средний возраст которых равен 58 годам, около 15% случаев приходятся на долю женщин.
Когда заболевают женщины, средний возраст первого приступа, как и у мужчин, составляет 45—50 лет [Turner et al.]. Однако в небольшом проценте случаев (10—40%) заболевают женщины, еще активно менструирующие [Turner et al., Delbarre et al.]. В большой французской выборке примерно у 15% больных подагрой женщин в момент первой атаки менструальный цикл был абсолютно нормальным [Delbarre et al.].
Предположительно женщины болеют более тяжело [Wyngaarden, Kelley], хотя основные черты болезни такие же, как у мужчин.
Среди страдающих подагрой женщин описаны случаи нефролитиаза, однако не столь частые, как у мужчин [Delbarre et al. Schilling]. В то же время имеются убедительные данные о том, что нарушение почечной функции в результате уратной нефропатии более выражено у страдающих подагрой женщин, чем у мужчин [Delbarre et al.], и не исключена большая склонность женщин к гипертензии. В некоторых случаях острые приступы обусловленного подагрой артрита могут совпадать с менструациями [Talbott] или прекращением приема эстрогенов [Friedman, Little].
Сообщений о течении беременности при подагре немного.. В них речь идет об отдельных больных, и из данных литературы трудно определить, насколько часты случаи беременности и рождения детей среди неотобранной популяции женщин, страдающих подагрой. Предположение о снижении плодовитости [Delborre et al., Talbott, Batt et al.] требует пересмотра и более точного количественного подтверждения, чем можно вывести из существующих литературных данных. Об этом писали Friedman и Little.
Обзор опубликованных случаев беременности при подагре сделали Talbott, Batt и сотр.. Нам известно еще одно сообщение [Mertz et al.], в котором упоминается 27-летняя женщина, в течение 5 лет страдающая острой подагрой, протекавшей на фоне гиперлипопротеидемии IV типа; эта женщина забеременела в возрасте 23 лет и 8 мес спустя родила недоношенного ребенка, умершего в период новорожденности. Никаких других подробностей относительно беременности не приведено.
У некоторых больных подагрой беременности протекали без выраженных осложнений [Масе, Francon et al.], иногда после родов боли в суставах частично исчезали. У некоторых женщин отмечено обострение подагрического артрита в послеродовый период [Friedman, Little, Loeffler]. Mace описал у наблюдавшейся им женщины послеродовое повышение уровня мочевой кислоты в сыворотке крови без усиления клинических симптомов.
У небольшого числа больных роды наступали преждевременно [Mertz et al.] или были повторные спонтанные выкидыши [McQueen], что, по-видимому, не зависело от подагры. У другой больной, описанной McQueen, острый артрит впервые проявился после рождения 3-го ребенка в возрасте 25 лет, но неуточненное «почечное нарушение» было зарегистрировано в период первой и четвертой беременности в возрасте 20 лет и 31 года, соответственно; в возрасте 36 лет больная страдала артериальной гипертензией, предположительно в результате уратной нефропатии.
Значительный интерес представляют несколько документированных случаев подагрической нефропатии, при которых беременность протекала с азотемией.
Greenhut и сотр. описали 28-летнюю женщину, у которой подагра, возможно, была связана непосредственно или вторично с саркоидозом [Batt et al.]. Больная страдала подагрическим артритом с 26 лет; 2 ее беременности в возрасте 22 и 26 лет, привели к преэклампсии. Во время первой беременности у нее были тяжелая анемия и уремия, которые медленно исчезли, и вплоть до второй беременности она «была здорова».
Friedman и Little сообщили о женщине 29 лет из семьи, отягощенной подагрой, страдавшей этим заболеванием в течение 6 лет. У нее в анамнезе было 2 неосложненные беременности и 2, окончившиеся спонтанным выкидышем. На 34-й неделе беременности у больной развилась преэклампсия, за которой последовала явная уремия. Состояние было угрожающим, в связи с чем прибегли к стимуляции родов окситоцином. Родившийся ребенок с массой тела 1550 г остался в живых.
После родов состояние женщины быстро улучшилось, и функция почек как будто бы нормализовалась. Следующая беременность протекала с тяжелыми приступами подагры в I триместре. Женщине была сделана элективная гистеротомия и перевязка труб. Во время операции функция сердечно-сосудистой системы и почек не нарушалась.
Weingold описали больную подагрой, в акушерском анамнезе которой были 3 спонтанных выкидыша, преждевременные и срочные роды. При 2 более подробно описанных беременностях отмечена легкая азотемия, причем при второй из них — резкая гиперурикемия. Преэклампсия не развилась и в остальном течение беременности ничем не осложнялось. За обеими беременностями последовало обострение подагры.
Lee и Loeffler сообщили о женщине с как будто бы подагрической нефропатией, анемией, азотемией и легкой гипертензией. Беременность завершилась кесаревым сечением на 37-й неделе. Подобно пациентке, описанной Weingold, состояние этой женщины во время беременности никогда не достигало критического; до появления клинических признаков подагры у нее было несколько неосложненных беременностей, заканчивавшихся срочными родами.
Batt и сотр. описали больную подагрической нефропатией, у которой были 2 беременности, осложненные анемией и выраженной азотемией. При второй беременности имела место потеря соли почками, а увеличив потребление соли, удалось частично устранить прогрессирующую почечную недостаточность. Из-за стойкой гипертензии пришлось индуцировать роды.
Некоторые авторы рекомендовали применять во время беременности на фоне подагры пробенецид, обильное питье и в случае необходимости колхицин. Weingold наблюдал болезнь гиалиновых мембран у доношенного ребенка, мать которого лечилась пробенецидом и колхицином, но в других случаях подобных последствий как будто не отмечали. Мы не нашли сообщений об опыте лечения подагры во время беременности аллопуринолом.
Приведенный выше обзор четко показывает, что подагра и беременность могут сочетаться и не столь редко, как обычно думают врачи или описывают в литературе, и что при подагрической нефропатии беременность иногда опасна. Снижение плодовитости не доказано, хотя оно не было бы неожиданным в отношении индивидуумов, страдающих хроническим заболеванием. Беременность может, но не обязательно, сделать приступы артрита более редкими; у некоторых больных после родов наблюдается обратное.
Подагра нередко имеет семейный характер, и наследование ее, так же как бессимптомной гиперурикемии, доказано. Однако за исключением определенных редких форм подагры, наследуемых как сцепленный с Х-хромосомой рецессивный признак, генетические аспекты заболевания плохо освещены; предполагалось и доминантное и мультифакториальное наследование. Этот вопрос критически рассмотрели Wyngaarden и Kelley, подчеркнувшие гетерогенность подагры и необходимость изучения механизмов и типов наследования в отдельных семьях.
Генетическая консультация в целом не имеет особого значения при этом заболевании, обычно сравнительно доброкачественном. Если суммировать имеющиеся данные, можно привести следующие цифры [Smyth]: около 25% родственников больных подагрой будут иметь гиперурикемию, а из них у 20% (примерно, 5% родственников) будет клинически выраженная подагра. Принято считать [Seegmiller, Wyngaarden, Kelley], что у заболевших сыновей больных женщин подагра бывает особенно тяжелой.
Подагра при беременности
Беременность — это этап в жизни женщины, где она испытывает много изменений с ее телом и вызывает многие симптомы беременности, такие как перепады настроения, удержание воды, аллергические реакции, тошнота и болезненность груди. Знаете ли вы, что у беременных женщин также может проявляться подагра при беременности? Причины заболевания подагры.
Подагра при беременности
Подагра при беременности встречается редко, но это происходит, и женщины подвергаются более высокому риску развития подагры во время беременности. Почему это происходит? Из-за повышенного веса во время беременности и измененных гормональных уровней это может привести к снижению уровня мочевой кислоты. Что приводит к подагре у беременных женщин, которые неспособны контролировать производство мочевой кислоты в течение этого периода. Женщины, у которых есть семейная история подагры, подвергаются более высокому риску развития подагры во время беременности, и те женщины, уже испытавшие подагру до беременности, также подвергаются более высокому риску.
Мочевая кислота кристаллизуется и осаждается в суставах, сухожилиях или тканях, окружающих сустав, и может влиять на большой палец, пальцы, локоть, запястье, лодыжку и колено у беременных женщин. Очевидно, что это затрудняет сон из-за боли, но симптомы могут также включать усталость и лихорадку. Как распознать подагру?
Очень важно лечить подагру во время беременности, чтобы ограничить дискомфорт, который она может вызвать. Рекомендуется ограничивать прием лекарств во время беременности, лучше достичь оптимальных уровней мочевой кислоты с помощью образа жизни и диетических изменений. Во-первых, обязательно выпивайте много воды каждый день, по крайней мере, от 8 до 12 стаканов. Вода поможет разбавить мочевую кислоту и вымыть ее из почек. Употребление большого количества воды также поможет избежать удержания воды в качестве общего симптома во время беременности, а также будет способствовать улучшению метаболизма.
Следуйте диете при подагре, ограничивая красное мясо, домашнюю птицу и другое мясо. Избегайте мясных продуктов и морепродуктов полностью. Вы должны избегать чрезмерного потребления белка, так как это ухудшит вашу подагру. Нулевая толерантность к алкоголю, но это уже распространено среди беременных женщин. В основном, есть большинство ваших ежедневных калорий как сложные углеводы, такие как свежие фрукты, овощи, бобовые, хлеб из цельного зерна, пасты и рис. Тщательно спланируйте свою диету с вашим врачом, чтобы избежать каких-либо недостатков в питании.
Недавнее исследование показало, что беременные женщины, которые потребляли диеты не с высоким содержанием фруктозы во время беременности, испытывали более высокие уровни триглицеридов и мочевой кислоты. Мочевая кислота может привести к подагре, если не будете осторожны. Полезные свойства куркумы для организма человека.
Лечение подагры во время беременности
Что касается медикаментов, то в исследовании, проведенном в Израиле в 2010 году, говорится, что колхицин безопасен во время беременности.
«Поскольку колхицин пересекает плаценту и связан с врожденными дефектами в некоторых исследованиях на животных. Были высказаны опасения, что это может быть вредным во время беременности, тем более что это может повлиять на деление клеток», — отмечает Орной и его коллеги.
Исследователи следили за 238 женщинами, которые принимали колхицин во время беременности, и 964 — нет. Обратите внимание, что менее 1% принимало колхицин для лечения подагры, оно в основном использовалось для лечения средиземноморской лихорадки, которая в основном поражает людей еврейского, турецкого, армянского или арабского происхождения. Колхицин часто используется для лечения этой болезни, которая приводит к воспалению и лихорадке. Это радикально повышает шансы женщины выносить ребенка до срока. В конце концов, они обнаружили, что у группы женщин, принимавших колхицин, было 4,7% младенцев, родившихся с крупными врожденными дефектами. По сравнению с 3,2% младенцев, которые не подвергались воздействию колхицина. Таким образом, не было никакой статистической разницы, чтобы предположить, что колхицин может нанести вред плоду.
Но из этого исследования были некоторые важные соображения. Мамы, которые принимали колхицин во время беременности, рожали своих младенцев в 39 недель, по сравнению с 40 неделями для незащищенных детей. 15% младенцев родились преждевременно по сравнению с 6%, опять же для незащищенных детей. Средний вес при рождении для пациентов, инфицированных колхицином, составил 6,6 фунтов против 7,3 фунтов. Всегда проконсультируйтесь с вашим врачом. Но если вы можете избежать лечения подагры колхицином, попробуйте сделать это, хотя, как вы можете видеть, нет никаких доказательств того, что это действительно вредно. Но почему бы не обойтись без лекарств во время беременности. Польза глюкозамина и гиалуроновой кислоты.
Беременность при подагре
Боль в коленном суставе при сгибании и разгибании: полный список причин, как лечить недуг
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Болевые ощущения в коленях возникают у каждого второго человека. Боль в колене при разгибании после длительного пребывания в одной позе – еще не причина для паники. А вот постоянно повторяющиеся болевые ощущения говорят о наличии изменений в коленном суставе и требуют консультации врача.
Коленный сустав – самый задействованный в организме, постоянно подвергается нагрузкам. В сгибании колена участвует много мышц, при ослабевании работы которых происходит повышенная нагрузка на сустав и его оболочки. Дискомфорт и болевые ощущения в коленном суставе – это проявление обратимых или других процессов, которые выявит только специалист.
Причины болей в колене при сгибании и разгибании
Факторов возникновения боли при сгибании много, поэтому для выявления основной причины, постановки диагноза и назначения курса лечения важно пройти полное обследование. При осложненном состоянии все процедуры проводятся в условиях стационара. Причинами нарушений могут быть местные изменения и нарушения в работе всего организма.
Причины локального характера:
- Растяжения и разрывы связок суставной сумки колена.
- Травмы колена.
- Бурсит коленного сустава.
- Травматические повреждения мениска.
- Переломы костей и состояние после перелома прилегающих костей.
- Вывих и привычный подвывих в коленном суставе.
Общие заболевания, вызывающие боли:
- артроз;
- полиартрит;
- подагра;
- артрит;
- заболевания в поясничном отделе позвоночного столба;
- инфекционные заболевания;
- гнойный процесс в суставе;
- заболевания эндокринной системы;
- остеопороз.
Узнайте, чем чреваты ушибы колена при падении и как лечить травмированный сустав.
Причины, не связанные с болезнями:
- Тяжелые условия труда.
- Занятие спортом с неравномерными нагрузками.
- Лишний вес.
- Беременность.
Еще одна причина – это онкологические заболевания, выявление и лечение которых происходит только в условиях стационара и под наблюдением лечащего врача.
Симптомы изменений в коленном суставе
- При сгибании колена возникают ощущения дискомфорта или боли, сопровождающиеся характерным хрустом.
- Ноющие или режущие чувства в коленном суставе.
- Повышение местной температуры.
- Стойкие болевые ощущения после физических нагрузок.
- Боль в колене при разгибании после сна.
- Спуск или подъем по лестнице вызывают чувство тяжести в коленных суставах.
- Припухлость сустава и изменение кожных покровов — симптомы инфекционного воспалительного процесса или дегенеративного изменения суставных поверхностей и хрящевой ткани. Возможно скопление жидкости в суставной сумке.
- Хруст в колене при сгибании и ограничение движений при ходьбе. Приступообразные болевые спазмы, длящиеся от нескольких минут до нескольких часов.
- Пульсирующая боль и судороги мышц, возникающие после маленькой нагрузки на коленные суставы, например, при вставании на колени на несколько минут или во время короткой пешей прогулки.
Диагностика
Лечить колено начинают только после того, как пациент прошел полное обследование. Выявление прямой и косвенных причин, вызывающих боли при сгибании ноги, станет основой правильного диагноза.
Обследование проходит с помощью следующих методов:
- Осмотр врачами нескольких специальностей.
- Рентгенологические виды обследования.
- УЗИ.
- Лабораторные виды исследований.
- Компьютерная томография.
- МРТ.
Узнайте основные причины болей в колене с внутренней стороны, под коленом сзади и с внешней стороны сбоку и чем их лечить.
Лечебные и восстановительные мероприятия
Лечение назначается комплексное: воздействие на причину заболевания, уменьшение симптомов и восстановление хрящей в суставе.
При местных повреждениях коленного сустава, вызывающих боли при сгибании, назначаются противовоспалительные препараты, мазевые повязки и компрессы. Затем добавляется лечебная физкультура и физиотерапевтические процедуры. Прогноз благоприятный.
Лечение более сложных изменений в колене требует более широкого комплекса медикаментозной терапии. Для этого назначаются следующие группы лекарств:
- Антибактериальные препараты.
- Противовоспалительные лекарственные средства.
- Препараты, восстанавливающие трофику тканей.
- Лекарства, нормализующие кровообращение.
- Витаминные комплексы.
В зависимости от степени тяжести болезни лечение может проходить в условиях стационара или поликлиники. Исключаются все физические нагрузки на коленный сустав. Лекарственные препараты назначаются в виде таблеток или инъекций. Перед применением всегда проводится проба на аллергическую реакцию.
Облегчить боль при сгибании можно при помощи специфических мазей и компрессов. Мази подбираются симптоматически. Компрессы делаются не более, чем на два часа (по мере остывания снимаются раньше). Ношение специального бандажа для коленного сустава или наложение эластичного бинта — только по назначению врача.
Основное медикаментозное лечение подкрепляется назначением физиотерапевтических процедур, лечебной гимнастики и массажа.
- УВЧ.
- Электрофорез с лекарственными препаратами.
- Прогревание парафином.
- Грязевое лечение.
- Травяные ванночки.
- Магнитотерапия.
Лечебная гимнастика проводится под руководством специалиста. Для домашнего выполнения назначается только после соответствующего обучения и инструктажа. Острых болей в суставе после физиологических процедур или лечебной гимнастики быть не должно. При возникновении болезненных ощущений физиотерапия прекращается. Лечение корректируется и продолжается только после разрешения лечащего врача.
При всех видах патологий коленных суставов, вызывающих болевые ощущения при сгибании и разгибании, назначается бессолевая диета. Преимущество в еде отдается фруктам и свежим овощам. Процесс приготовления пищи должен быть на пару или в духовке. Можно вареные продукты без острых приправ.
Народные средства лечения коленных суставов
Лечить воспалительные процессы в коленях помогут растительные препараты. Например, хорошо снимают воспаление и отеки травяные чаи:
- выпивать каждый день трижды отвар из семян льна. Это улучшит обмен веществ и трофику воспаленных тканей в суставе. Готовится так: две столовых ложки семян льна залить 300 мл горячей воды, прокипятить 10 минут и настоять примерно час. Получившийся отвар принимать в течение дня;
- чай из ягод можжевельника обладает легким мочегонным эффектом и хорошим противовоспалительным действием;
- отвары из клевера и петрушки также обладают общеукрепляющим и противоопухолевым действием;
- напиток из травы мяты и листьев березы полезен при любых изменениях в коленных суставах. В равных частях 100 г сухого сбора залить стаканом кипятка, настоять в термосе один час. Выпить в течение дня;
- употребление тыквы в любом виде хорошо сказывается на общем состоянии, уменьшается воспалительный процесс в коленях;
- сок моркови с лимонным и огуречным соками обогащают организм витаминами;
- капустный лист можно прикладывать на больное колено при любых видах болезни. Лист немного мнут, чтобы выделился сок, и обворачивают колено. Сверху накрывают бумагой для компрессов или полиэтиленом. Если нет повреждений кожи и аллергических реакций, можно смазать капустный лист медом и приложить к колену. Накрыть все шерстяной или хлопчатобумажной тканью. Выдерживать от 2 до 4 часов.
Подробная статья о том, как лечить коленные суставы народными средствами.
Лечение суставов Подробнее >>
Профилактические действия
В первую очередь, ограничивается нагрузка на коленные суставы, рекомендуется постельный режим. При сильных болевых ощущениях в коленном суставе и прилегающих мышцах при сгибании и разгибании нужно обратиться к врачу и пройти обследование. Необходимо сбалансировать питание, ограничить содержание соли и продуктов, задерживающих жидкость в организме. Овощные и фруктовые соки помогут наладить водно-солевой обмен в организме и наполнят все органы и системы витаминами.
Своевременный лечебно-профилактический курс поможет избежать тяжелых осложнений:
- Нагноение в коленном суставе.
- Оперативные вмешательства.
- Разрушение хрящевой ткани.
- Дегенеративные изменения костной ткани.
Профилактический осмотр и консультации обязательны при наличии:
- постоянных болевых ощущений;
- дискомфорта в коленных суставах;
- частых рецидивов хронических заболеваний коленей.
Кроме того, важны для профилактики:
- Изменение условий труда и рациональное распределение нагрузок при занятии спортом.
- Ношение специальных фиксирующих повязок и бандажей для колена.
- Борьба с вредными привычками (длительное пребывание на согнутых коленях, закинутая нога на ногу).
Забота о коленных суставах — залог нормального функционирования нижних конечностей и хорошего самочувствия. Здоровые колени и ноги помогут пройти долгий жизненный путь.
Компрессы при подагре для снятия опухоли и болевого синдрома являются важной частью комплексного лечения. Чаще всего их применяют во время обострения недуга, чтобы быстро и эффективно купировать неприятные симптомы.
Как действуют компрессы при подагре?
Наружное применение лекарственных препаратов в виде аппликаций эффективнее всего на начальных этапах заболевания. С их помощью можно успешно предотвратить дальнейшее прогрессирование недуга, снизить выраженность клинических проявлений, быстро добиться стойкой ремиссии и не допустить возникновения обострений.
При подагре активно применяют теплые компрессы. Сложенный в несколько слоев марлевый отрез пропитывается специальным лечебным составом или настоем лекарственных трав и накладывается на пораженный сустав. Сверху аппликация покрывается полиэтиленовым пакетом, хлопчатобумажной тканью и укутывается. Благодаря этому искусственно создается влажная и теплая среда, что улучшает обменные процессы в тканях и активизирует кровообращение. Лекарственные вещества эффективно проникают вглубь эпидермиса, оказывая терапевтическое воздействие на очаг воспаления. Главное правило успешного накладывания и применения компрессов — каждый последующий слой ткани или утепляющего материала должен на 1-2 см перекрывать предыдущий. Только так можно добиться выраженного положительного результата от проводимого лечения. В противном случае польза от этого метода будет равняться нулю.
В основном длительность применения компресса составляет от 30 минут до 8 часов, в зависимости от лекарственного средства, лежащего в его основе. При условии правильного накладывания аппликации все это время происходит проникновение препаратов вглубь тканей.
Этот метод лечения, используемый чаще всего в домашних условиях , позволит довольно быстро снять болевой синдром, уменьшить отек и припухлость суставов, увеличить объем движений. Регулярное применение компрессов окажет действенную помощь в растворении отложений мочевой кислоты. Предупредит возникновение новых накоплений и не допустит дальнейшее прогрессирование недуга.
Аппликации с Димексидом
Димексид — лекарственный препарат, обладающий выраженным обезболивающими свойствами. Кроме того, оказывает противомикробное действие и способствует уменьшению воспалительного процесса. Одно из уникальных свойств препарата — превосходное проникновение вглубь тканей даже при местном нанесении, благодаря чему зачастую используется как проводник для других лекарственных средств. Способен растворять солевые отложения на пораженных суставах.
Как правильно наложить компресс? Для местного использования нельзя применять чистый Димексид. Сперва его нужно развести с теплой водой в равных пропорциях. Предварительно подготовленный отрез марли смочить в жидкости и поместить на больную область. Сверху выложить полиэтилен и чистый отрез хлопчатобумажной ткани. Напоследок аппликацию укутать с помощью шарфа или шерстяного платка. Если поражены суставы пальцев ног, можно надеть теплые носки.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ни в коем случае нельзя держать аппликацию дольше рекомендованного времени. Это грозит возникновением обратного эффекта — вместо уменьшения болевого синдрома возможно ухудшение состояния больного.
При параллельном назначении противовоспалительных мазей и кремов их втирают в кожу перед применением компресса с Димексидом. С его помощью лекарство легче проникнет вглубь тканей и окажет свое терапевтическое действие.
Противопоказания и возможные побочные эффекты
Аппликации с Димексидом относятся к наружным и безопасным методам лечения. Однако существуют определенные противопоказания к их применению:
- сердечная недостаточность;
- атеросклероз;
- стенокардия;
- почечная недостаточность;
- острое нарушение мозгового кровообращения в анамнезе;
- возраст до 12 лет;
- беременность;
- кормление грудью.
Использование компрессов с Димексидом в домашних условиях должно проводиться только по рекомендации специалиста. При этом учитываются: состояние больного, тяжесть клинических проявлений подагры, наличие противопоказаний к применению и сопутствующие хронические заболевания. Это необходимо для того, чтобы минимизировать риск развития побочных эффектов. Осложнения чаще всего проявляются в виде головокружения, ухудшения сна, нарушения работы желудочно-кишечного тракта. Не исключено развитие аллергических реакций, особенно если Димексид применяется в комбинации с другими препаратами или настоями лекарственных трав. В тяжелых случаях возможно развитие бронхоспазма.
Лечение подагры должно проводиться под контролем специалиста. Нельзя хаотично использовать все возможные методы для избавления от недуга. Даже народные средства имеют определенные противопоказания, поэтому перед их применением необходимо обязательно проконсультироваться у специалиста. Комплексный подход поможет быстро добиться облегчения состояния больного и достижения ремиссии в рекордные сроки.
Аллопуринол — лекарство от подагры
Аллопуринол относится к группе лекарственных средств противоподагрического действия, которое корректирует обмен мочевой кислоты в организме.
Лекарство выпускается в форме таблеток по 100 и 300 мг в банках из светозащитного стекла или контурных ячейковых упаковках.
Отпускается лекарство по рецепту врача.
- аллопуринол — 100 мл;
- сахароза — 20 мг;
- крахмал — 77,67 мг;
- стеарат магния — 1 мг;
- пищевой желатин — 1,33 мг.
- аллопуринол — 300 мл;
- моногидрат лактозы — 49 мг;
- карбоксиметилкрахмал — 20 мг;
- стеарат магния — 4 мг;
- пищевой желатин — 5 мг;
- коллоидный диоксид кремния — 2 мг.
Фармакологическое действие
Противоподагрическое средство. Действие препарата направлено на нарушение деструктивного синтеза мочевой кислоты и откладывания ее в тканях организма и почках в виде уратных отложений.
Повышает вывод с мочой ксантина и гипоксантина.
Показания к применению
- подагра;
- лимфосаркома;
- гиперурикемия;
- псориаз;
- урикозурия;
- мочекаменная болезнь;
- почечная недостаточность;
- нарушение обмена пуринов у детей.
Противопоказания также есть:
- нарушение функции печени и почек;
- обострение подагры;
- сахарный диабет;
- беременность;
- период лактации;
- непереносимость препарата;
- иные случаи, определенные врачами.
Дозировка лекарства
Прием таблеток Аллопуринол Эгис и его аналогов указывает на следующие дозировки:
Для взрослых
Применяется внутрь после еды. Суточную дозу (300 мг и более) следует разделить на несколько приемов по 100 мг.
При приеме запивайте большим количеством жидкости (воды). При этом следить, чтобы суточный объем урины был не менее 2 литров, а ее реакция — слабощелочная или нейтральная.
Дозировка препарата подбирается специалистом индивидуально, в соответствии с тяжестью недуга и возрастом больного:
- легкая форма заболевания — до 200 мг;
- заболевание средней тяжести — до 500 мг;
- при тяжелой форме болезни — до 900 мг;
- для пожилых пациентов — низкая дозировка.
В начале заболевания дозировка контролируется с помощью анализа крови на уровень мочевой кислоты.
Как правило, снижение процентного состава мочевой кислоты под действием препарата наблюдается через сутки-двое после назначения.
Детям назначают такие дозировки:
- до 10 лет — от 5 до 10 мг/кг в сутки;
- до 15 лет — от 10 до 20 мг/кг в сутки.
Особые рекомендации
Следует учитывать, что:
- Препарат не назначается в случаях асимптоматической урикозурии, потому как растворение крупных камней уратного происхождения возможно при других методах терапии.
- Назначение препарата детям производится в исключительных случаях врожденного нарушения обмена пуриновых кислот и при новообразованиях злокачественного характера.
- Не назначают препарат при остром приступе подагры до полного ее купирования.
Особые условия
Прекращение приема препарата приводит к возобновлению нарушения обмена мочевой кислоты в организме в течение 4-5 дней.
После двух недель может наблюдаться осложнение заболевания, поэтому курс терапии должен быть непрерывным и длительным.
Алкоголь и прием лекарства
Не рекомендуется употреблять алкоголь при курсе лечения Аллопуринолом.
Вождение машины
При длительном лечении препаратом наблюдается снижение концентрации внимания и понижение реакции на дороге, что особенно важно при управлении автомобилем.
Взаимодействие с препаратами
Следует учитывать следующее:
- При взаимодействии с кумариновыми антикоагулянтами, гипогликемическими препаратами и арабинозида аденином наблюдается усиление действия данных препаратов.
- Активность Аллопуринола снижается при взаимодействии с салицилатами и урикозурическими препаратами.
- Применение Аллопуринола вызывает кумуляцию меркаптопурина и азатиоприна в организме при одновременном приеме.
Побочные эффекты и передозировка
- брадикардия и артериальная гипертензия;
- расстройства ЖКТ в форме диареи, тошноты и рвоты;
- нарушение функционирования печени;
- нарушение функций ЦНС и периферической нервной системы различной степени тяжести;
- нарушение зрительных функций различной степени;
- нарушение кроветворной системы;
- нарушение мочевыделительной системы;
- нарушение эндокринной системы;
- аллергические реакции разной локализации;
- фурункулез;
- обесцвечивание волос;
- гиперлипидемия.
Побочные эффекты могут проявляться в незначительной мере, а могут показывать выраженные симптомы заболевания.
В некоторых случаях побочное действие препарата носит единичный характер.
Передозировка
При передозировке наблюдается:
Средняя цена препарата
- Аллопуринол-Эгис (90 — 123 рубля);
- Аллопуринол (Органика) 50 шт. — 65 рублей;
- Аллопуринол (Борщагов) 50 шт. — 71 рубль.
Условия хранения
Препарат хранится в свето защищенном месте при допустимой температуре + 30 градусов. Срок хранения — не более трех лет.
Какие аналоги лекарства существуют?
- Пуринол;
- Аллупол;
- Алопрон;
- Санфипурол;
- Аллопуринол-Эгис (Венгрия).
Отзывы больных и врачей
Мой отец принимал Аллопуринол длительное время. Замучили побочные эффекты: анемия, повысился сахар в крови, давление, обострилась катаракта.
Советы по приему исходя из отзывов
Вот что советуют пациенты в своих отзывах относительно Аллопуринола.
Статья написана по материалам сайтов: detstrana.ru, doctorchentsov.ru, zdorsustav.ru, zdor.lechenie-sustavy.ru.
»