Травма челюсти: лечение, профилактика, диагностика
Перелом челюсти нижней в 80% клинических случаев является открытым и располагается в пределах зубных рядов. Другими словами, рана будет инфицирована, что требует немедленной госпитализации в стоматологический стационар.
Самыми типичными местами раскола кости выступают угол челюсти и подбородок. При этом односторонние и двусторонние травматические повреждения встречаются с одинаковой частотой.
Содержание
- Причины и патогенез травм нижнечелюстной кости
- Виды травматических повреждений нижнечелюстной кости
- Клиническая картина
- Диагностика травм нижней челюсти
- Особенности травм нижней челюсти у детей
- Терапия костных травм
- Осложнения острых травм нижнечелюстной кости
- Прогноз острой травмы
- Травматические повреждения челюстно-лицевой области
- Классификация повреждений
- Переломы костей лицевого скелета
- Повреждения мягких тканей лица
- Повреждения зубов
- Как распознать, вылечить и предотвратить ушибы челюсти?
- Причины, которые приводят к ушибам
- Особенности клинической картины
- Первичные мероприятия
- Оказание медицинской помощи
- Возможные последствия
- Меры профилактики
- Причины и особенности лечения вывиха нижней челюсти
- Классификация вывихов нижней челюсти
- Травма челюсти: лечение, профилактика, диагностика
- Передний вывих нижней челюсти
- Привычный передний вывих
- Задний вывих нижней челюсти
Причины и патогенез травм нижнечелюстной кости
Во время удара или травмы перелом нижней челюсти происходит вследствие сжатия, переигиба и прогиба кости.
Нарушение целостности костной ткани наблюдается в области «слабых мест»:
- переднех зубов;
- малые коренные зубы;
- угол и мыщелковый отросток.
В стоматологии принято выделять следующие факторы, которые влияют на смещение костных отломков:
- зона воздействия травмирующего удара;
- собственная масса челюсти;
- мышечная тяга тканей дна ротовой полости и шеи.
Виды травматических повреждений нижнечелюстной кости
Классификация переломов нижней челюсти учитывает время травмы, направление удары, локализацию и характер раскола кости.
Неогнестрельные переломы нижней челюсти также классифицируются на:
- неполные и полные;
- с и без смещения костных фрагментов;
- оскольчатые, линейные или смешанные;
- самостоятельные и сочетанные с черепно-мозговой травмой и поражением мягких тканей лица.
Клиническая картина
Врач может предрасположить повреждение лицевого скелета по жалобам пациента. Различные локализации при переломах нижней челюсти, практически, всегда провоцируют боль.
Болевые ощущения при этом концентрируются в области разлома кости. Эти ощущения, как правило, обостряются во время движении и жевании.
После острой травмы лица больной часто жалуется на кровотечения в полости рта и непривычное смыкание зубов. В некоторых случаях неогнестрельные переломы нижней челюсти сопровождаются онемением кожного покрова подбородка и травматическим отеком мягких тканей челюстно-лицевой области.
Во время внешнего осмотра специалист тщательно изучает все ссадины, гематомы , ушибы и кровоподтеки кожи лица. Хирург-стоматолог также внимательно распрашивает пациента о времени получения повреждений.
Исследование нижнечелюстной кости врачи начинают с неповрежденного участка и постепенно переходят на зону травмы. При этом у пациента обнаруживают неровный край кости.
После введения указательных пальцев в ушную раковину стоматолог определяет характер подвижности суставной головки в височно-нижнечелюстном суставе. При этом перелом мыщелкового отростка нижней челюсти предварительно диагностируют по одностороннему нарушению двигательной активности.
Пальцевые методы определения локализации раскола кости
Диагностика нарушений целостности костной ткани осуществляется посредством пальпации.
При этом врач определяет следующие признаки:
- Симптом отображенной боли или непрямой нагрузки. Пальцевое надавливание на область подбородка провоцирует болевые ощущения в зоне перелома.
- Симптом шпателя. Деревянную пластинку устанавливают на жевательные поверхности зубов. Пациент прикусывает шпатель. Незначительное постукивание по этому инструменту вызывает приступ боли в области повреждения костей.
При подозрении на перелом угла нижней челюсти или другой части кости специалист исследует состояние прикуса, что является одним из достоверных признаков острой травмы.
Аномалии прикуса при переломах челюсти
Форма изменения соотношения зубных рядов зависит от локализации и вида травматического повреждения.
Существуют следующие основные аномалии прикуса:
- Серединный перелом, преимущественно, не вызывает существенных изменений смыкания зубов. Только в некоторых пациентов задние зубы наклоняются в сторону языка.
- Односторонний перелом суставного отростка нижней челюсти характеризуется местным отсутствием контакта между зубами. Зубные ряды смыкаются только в области травмы.
- Двустороннее повреждение нижнечелюстной кости сопровождается отсутствием контакта в передней части ротовой полости. У больного формируется, так называемый открытый прикус.
Диагностика травм нижней челюсти
Окончательное определение локализации и формы травматического повреждения происходит только по результатам рентгенологического исследования.
Рентгенография проводится в передней и боковой проекции. На снимке можно четко проследить нарушение целостности кости в виде черной линии, пересекающей челюсть. В некоторых случаях в зоне разлома может находится зуб.
Дифференциальная диагностика перелома нижней челюсти на рентгенологическом снимке выполняется по таким признакам:
- Симптом раздвоения. На боковом снимке можно заметить несовпадение линии перелома во внутреннем и внешнем слое костной ткани.
- Симптом суперпозиции теней. Смещение костных отломков иногда на рентгенограмме вызывает образование нескольких теней.
Особенности травм нижней челюсти у детей
Нижнечелюстные кости у детей более тонкие, эластические и менее прочны, чем у взрослых. Внешняя оболочка челюсти, как правило, интенсивно кровоснабжается, что объясняет значительный травматический отек у пациентов младшего возраста.
Такие характеристики провоцируют частые ушибы и травмы нижней челюсти по типу «зеленой ветки» с незначительным смещением осколков.
Если перелом ветки нижней челюсти произошёл у ребенка до 5 лет, то по истечении 5-10 лет стоматологи констатируют отставание в росте соответствующего участка кости.
Терапия костных травм
Лечение переломов нижней челюсти направлено на иммобилизацию фрагментов костей и максимально возможное восстановление утраченных функций.
Этапы оказания стоматологической помощи:
- Временная иммобилизация. Первая помощь при переломе нижней челюсти заключается в устранении болевого шока, остановке кровотечения, антибактериальном очищении раневой поверхности и фиксации нижней челюсти для транспортировки больного в специализированное стоматологическое отделение.
- Инъекционное обезболивание поврежденного участка кости. Под местной анестезией хирург-стоматолог совмещает фрагменты челюстей и осуществляет антисептическую обработку раны.
- Постоянная иммобилизация, что создает условия для сращивания костных осколков.
- Профилактика развития гнойно-воспалительных осложнений со стороны твердых и мягких тканей ротовой полости.
Временная иммобилизация
Оперативное лечение перелома нижней челюсти начинается с временного прижатия нижних и верхних зубных рядов. Эта методика проводится с помощью бинтовых повязок или ортопедических конструкций.
В первое время после травмы стоматологи выполняют санацию ротовой полости. Лечебная тактика в отношении зубов, расположенных в зоне раскола кости, зависит от многих факторов.
Показаниями к удалению зуба в области перелома служат:
- нарушение целостности зубного корня;
- полный вывих зубных рядов;
- наличие хронического очага инфекции в околозубных тканях;
- средняя и тяжелая степень пародонтита;
- значительное оголение корня;
- атипичное расположение зуба, что мешает соединению костных фрагментов.
Репозиции отломков
Хирургическое вправление костных фрагментов восстанавливает физиологическое соотношение анатомических органов полости рта.
На данном этапе репозиция осуществляется двумя основными методами:
- Закрытая репозиция – сопоставление костей без повреждения мягких тканей.
- Открытая репозиция. Реконструкция костных частей выполняется после радикального разреза.
Постоянная иммобилизация
Переломы нижней челюсти, лечение которых проводилось средствами временной иммобилизации, требует постоянной фиксации кости.
На данном этапе консолидация расколотых фрагментов реализуется двумя методиками:
- ортопедическое шинирование, которое относится к консервативным способам терапии;
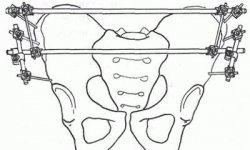
- хирургическая операция с использованием как внутрикостных, так и внешних аппаратов.
В современной хирургической и ортопедической стоматологии существует огромное количество методов постоянной иммобилизации, но все они образовывают единую схему лечения переломов, которая постоянно усовершенствуется.
Инструкция врача высокого уровня не требует от него останавливаться только на одном способе терапии. В большинстве случаев высокая результативность стоматологической помощи обусловлена комбинированным воздействием на травматическую область нижней челюсти.
Осложнения острых травм нижнечелюстной кости
Осложнения после перелома нижней челюсти наблюдаются в таких основных формах:
- Травматический остеомиелит. Гнойно-некротическое воспаление тканей нижней челюсти развивается при несвоевременном оказании медицинской помощи, инфицировании раневой поверхности и позднем удалении зуба в области перелома. Это осложнение наблюдается только у пациентов с системным снижением уровня иммунитета.
- Травматический гайморит. Острое гнойно-воспалительное поражение верхнечелюстной полости наблюдается у больного с сочетанным переломом нижней и верхней челюсти. Костное кровотечение и инфицирование раны служат причинами гайморита.
- Замедленное сращивание костных фрагментов. В нормальных условия костные части срастаются за 4-5 недели. Нарушение регенерации считается следствием некачественной постоянной иммобилизации или наличием у пациента генетических патологий. Лечение последствий перелома нижней челюсти при этом включает повторную реконструкцию кости хирургическим способом.
- Консолидация отломков в атипичном положении. Вертикальное или горизонтальное смещение фрагментов челюсти и неправильное их сращивание происходит по таким причинам: ошибка в выборе способа иммобилизации, нарушение пациентом рекомендаций медицинского персонала и запоздалое оказание экстренной стоматологической помощи. В таких случаях больной жалуется на атипичный прикус и боль при жевании. Лечение такой патологии только радикальное и включает разлом и повторное сочленение костных фрагментов.
- Ложный сустав. Неполное срастание костных тканей челюсти может заканчиваться хронической подвижностью осколков. Это состояние нормализируется только после хирургической операции.
Прогноз острой травмы
Своевременное и полное оказание стоматологического лечения обуславливает благоприятный прогноз. В результате пациент возвращается к своему стандартному образу жизни. Цена лечебных мероприятий при этом определяется сложностью перелома, методом иммобилизации и уровнем стоматологической клиники.
Травматические повреждения челюстно-лицевой области
Классификация повреждений
Повреждение – нарушение целостной структуры на клеточном, тканевом или органном уровне, возникающее вследствие действия повреждающего агента. Может быть вызвано механическим действием, в том числе и огнестрельным оружием, физическими факторами – термическое повреждение, лучевое повреждение; химическими факторами – повреждение кислотами, щелочами, отравляющими химическими агентами.
Классификации повреждений зависят от характера, локализации, повреждающего фактора, объема повреждения и пр.
Классификация (Б. Д. Кабаков) – разделение повреждений на механические, в свою очередь, подразделяющиеся по локализации, характеру и механизму повреждения, а также комбинированные поражения, ожоги, отморожения, химические и лучевые повреждения.
♦ Повреждения могут быть изолированными, т.е. поражающими лишь одну анатомическую область, одиночными и множественными.
♦ Повреждения могут быть сочетанными, одиночными и множественными, если речь идет о повреждении одним повреждающим фактором нескольких анатомических областей.
♦ Комбинированная травма – одномоментное воздействие на ткани или органы разных по механизму действия повреждающих факторов: механическое и термическое воздействие на ткани лица; механическое и лучевое воздействие; огнестрельную рану и химический ожог и т.п.
Переломы костей лицевого скелета
Переломы костей лицевого скелета составляют от 5-6% до 7-9% травматических повреждений скелета. На переломы нижней челюсти приходится до 65-85% от общего числа травм тканей лица; верхняя челюсть – 4-6%; скуловые кости и кости носа – соответственно 7-9% и 4-7%.
Переломы костей, возникшие в результате действия силы на неповрежденную кость, относятся к травматическим, а переломы, возникшие в результате действия силы на измененную патологическим процессом (опухоль, киста, остеомиелит) кость, относятся к патологическим.
Переломы без нарушения целостности кожных покровов и слизистых оболочек рассматриваются как закрытые. Переломы, которые сопровождаются нарушением целостности этих тканей – открытые и первично-инфицированные.
Перелом, возникающий на месте приложения силы, — прямой; на противоположной стороне (что больше относится к переломам нижней челюсти) – отраженный.
В зависимости от силы, направления и места приложения удара возникают одиночные,двойные, чаще двусторонние, иногда множественные переломы.
Смещение отломков зависит от:
-силы тяги жевательных мышц;
-локализации перелома и количества отломков;
-силы и направления удара; -массы (тяжести) отломка.
Диагностика перелома НЧ и основные, патогномоничные симптомы:
1.Определение патологической подвижности отломков.
2.Смещение отломков, приводящее к нарушению прикуса.
3.Крепитация отломков при их смещении пальцами.
4.Симптом нагрузки по оси или симптом непрямой болезненности – возникновение боли в области перелома при надавливании или постукивании по челюсти в стороне от подозрительного на перелом участка.
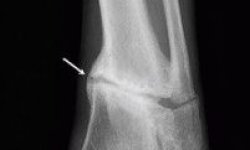
Рентгенограммы нижней челюсти больных с переломом мыщелкового отростка:
В отличие от единственной непарной и подвижной нижней челюсти, все остальные кости лицевого скелета, формирующие среднюю зону лица, — парные и неподвижные.
Учитывая сложность средней зоны лица, в настоящее время используют следующую классификацию переломов верхнечелюстных костей:
♦ перелом по нижнему типу (субназальный) – Ле Фор I
♦ перелом по среднему типу (суборбитальный) – Ле Фор II
♦ перелом по верхнему типу (суббазальный) – Ле Фор III
Переломы в большинстве своем также открытые и первично-инфицированные. При переломах этой локализации возможны менингиальные симптомы, потеря, замутнение сознания, тошнота, рвота, нарушение зрения, эмфизема тканей лица при повреждении придаточных пазух, истечение ликвора. Рентгенологическая диагностика затруднена, поэтому преимущественно использовать КТ и другие методы исследования.
Первый тип перелома верхней челюсти (субназальный):
Второй тип перелома верхней челюсти (суборбитальный):
Третий тип перелома верхней челюсти (суббазальный):
Определение подвижности отломков верхней челюсти при ее переломе:
Захватывают пальцами одной руки верхние зубы и осторожно перемещают челюсть в передне -заднем направлении.
Скуловая кость, состоящая из тела и дуги, соединяет кости лицевого и мозгового (височные) черепа в единое целое. По типу перелома описаны открытые и закрытые (без нарушения костных стенок пазухи), оскольчатые переломы. По локализации возможны переломы тела скуловой кости, часто сочетающиеся с повреждением стенок пазухи, нижнеглазничного нерва, глазного яблока, и переломы скуловой дуги в ее средней трети, сопровождающиеся болями в области височной мышцы и ограничением движений нижней челюсти. Характерным симптомом перелома скуловой кости является западение в области тела и дуги, возникновение болезненной острой «ступеньки» по нижнеглазничному краю, нарушение чувствительности в зоне иннервации нижнеглазничного нерва. «Звук треснувшего горошка» — при перкуссии зубов в зоне перелома (Е.И. Малевич).
Внешний вид больного с переломом левой скуловой кости:
Рентгенограммма больного с переломом скуловой кости справа:
Вправление скуловой дуги при помощи однозубого крючка с поперечно расположенной ручкой (крючком Лимберга):
Лечение переломов костей по травматологическим канонам складывается из двух этапов:
♦ транспортная иммобилизация отломков с введением обезболивающих средст для предупреждения вторичного смещения отломков, снятия болевого синдрома, предупреждения развития шока
♦ специализированная помощь в условиях стационара, которая предусматривает целый ряд мероприятий по лечению больного.
Для транспортной иммобилизации используют как стандартные средства: шина-праща Энтина, праща Померанцевой-Урбанской, лигатурное связывание зубов, различные шины-ложки, так и подручные – бинтовые подбородочно-теменные повязки, дощечки, карандаши, шпатели. Непосредственное лечение – включает в себя ряд обязательных, необходимых действий по лечению собственно перелома и лечебных мероприятий, определяемых индивидуальными особенностями пострадавшего, объемом, характером травмы, сопутствующими повреждениями и возможными осложнениями.
Необходимыми компонентами лечения любой поврежденной кости является последовательное выполнение, с использованием соответствующих видов обезболивания, следующих манипуляций:
♦ Репозиция отломков, которая может быть ручной, инструментальной, одномоментной, длительной, кровавой.
♦ Фиксация отломков, которая может осуществляться ортопедическими (консервативными) методами с использованием различных шин; хирургическими вмешательствами в виде остеосинтеза, когда отломки соединяются между собой различными накостными, внутри- и чрескостными фиксирующими устройствами из вне- и внутриротового доступа.
♦ Иммобилизация нижней челюсти, т.е. обеспечение покоя челюсти, выключения ее движений.
При лечении переломов верхнечелюстных и скуловых костей соблюдают те же принципы с использованием в первом случае ортопедохирургической методики. При переломах скуловых костей производят кровавую репозицию фрагментов с закреплением их различными методами.
Параллельно с выполнением необходимых действий по лечению перелома кости решают проблему лечения больного с переломом, а именно:
♦ Создание оптимальных условий для течения процесса репаративногоостеогенеза. При этом стоит учитывать возраст, пол больного, стадийность процесса костеобразования, темпы и качество которого зависят от срока, прошедшего после травмы, наличия сопутствующих заболеваний, вида и качества репозиции и фиксации, медико-географических условий и т.д.
♦ Профилактика осложнений воспалительного характера и их лечение. Для предупреждения развития осложнений необходимо в каждом конкретном случае определять объем терапии, решать вопрос о судьбе зуба в щели перелома и т.п.
♦ Мероприятия, направленные на восстановление функции поврежденной кости, восстановления жевания.
Повреждения мягких тканей лица
Повреждения мягких тканей лица являются достаточно частым видом повреждений как в мирное, так и в военное время. В зависимости от вида ранящего снаряда, они могут быть: точечные, колотые, резаные, линейные рваные, рвано-ушибленные, рвано-размозженные, лоскутные, скальпированные, с дефектом и без дефекта мягких тканей. Выделяют также укушенные раны (животными, человеком) – они требуют специальной тактики обработки и лечения. Нередко повреждения мягких тканей сочетаются с нарушением целостности сосудов, включая и магистральные, нервов, что может привести к парезу (параличу) мимических мышц.
Мягкие ткани лица представляют собой сложное, многокомпонентное переплетение различных тканевых структур, травмирование которых предопределяет особую картину повреждения, с одной стороны, тактику и методику хирургического вмешательства – с другой. Необходимо учитывать, что:
♦ Большое количество рыхлой клетчатки, наличие густой капиллярной сети, эластичность кожных покровов приводит к значительному быстроразвивающемуся отеку тканей, особенно в подглазничной и приротовой областях.
♦ Густая капиллярно-венозная сеть, проток слюнной железы, мышечная масса языка при повреждениях подъязычной области и языка, способствуют возникновению профузного, трудно останавливаемого кровотечения или значительного отека тканей подъязычной области вплоть до нарушения дыхания.
♦ Повреждение мягких тканей в зоне распространения периферических ветвей лицевого нерва вызывает паралич или парез соответствующих групп мимических мышц, что ведет к обезображиванию лица.
♦ Круговая мышца рта или глазничного яблока при ее повреждении теряет свою замыкательную функцию, что приводит к постоянному слюноистечению и мацерации кожи или к развитию конъюктивита, блефарита и других осложнений.
♦ Наличие в тканях лица железистых структур определяет опасность развития стойких слюнных свищей при повреждении паренхимы или протоковых структур железы.
♦ Ткани поднижнечелюстной области и переднебоковой поверхности шеи содержат крупные магистральные сосуды, повреждение которых может привести к смертельному исходу от острой кровопотери или от воздушной эмболии, возможно также развитие гематомы и стенотической асфиксии.
♦ В период заживления ран рубцовые стяжения могут вызвать выворот век, крыльев носа, губы с развитием слюно-, слезотечения, кроме того происходит обезображивание лица.
Процесс заживления происходит по трем основным вариантам: первичное заживление с формированием тонкого, малозаметного эластичного рубца, вторичное заживление через формирование соединительной ткани и образование грубого деформирующего рубца с переходом иногда в келоид, и заживление под струпом – характерное для заживления ссадин.
В процессе заживления мягких тканей выделяют ряд сменяющих друг друга фаз:
♦ Начальный период микробного загрязнения и очищения раны (первые 2 суток).
♦ Период дегенеративно-воспалительных изменений – возможно развитие гнойно-некротических осложнений; при их отсутствии активизируются процессы формирования грануляционной ткани, уменьшается лимфоидная инфильтрация, нарастает количество фибробластов, образуется соединительнотканный матрикс (3-5 сутки).
♦ Период активного роста фиброзной, эпителиальной ткани, ретракция раны, формирование первичного рубца (5-12 сутки).
♦ Завершение формирования первичного рубца, исчезновение отека, инфильтрации тканей (12-18 сутки).
♦ Период окончательного формирования рубца (до 0,5-1 года)
Внешний вид больной с укушенной раной носа и травматической ампутацией тканей. Вид больной после проведения пластической операции (до снятия швов):
Внешний вид больных с посттравматическим рубцовым выворотом нижнего века:
а) вид спереди; б) вид сбоку; в) вид спереди.
Первичная хирургическая обработка (ПХО) – первое по счету хирургическое вмешательство, произведенное по первичным показаниям с целью профилактики раневой инфекции. ПХО проводится после соответствующей подготовки раны и окружающих тканей – очищение, промывание раны, адекватного обезболивания. ПХО состоит из трех компонентов: рассечение раны для ревизии; ликвидации карманов, разрывов; иссечение нежизнеспособных, некротических тканей и наложение швов. По срокам проведения: первичная (в 1 сутки), отсроченная (2-3 сутки), поздняя (свыше 2-3 суток).
При развитии инфекционного процесса, нагноения проводят вторичную хирургическую обработку (ВХО) – предпринимают по вторичным показаниям, обусловленным наличием гнойного процесса или недостаточной радикальностью предыдущей обработки с целью лечения раневой инфекции. По счету ВХО может быть первичным вмешательством.
Виды швов:
♦ Первичный отсроченный шов, накладываемый в те же сроки при невыраженных воспалительно-инфильтративных процессах.
♦ Вторичный ранний шов накладывается на гранулирующую рану без иссечения грануляций на 5-12 сутки при отсутствии воспалительного процесса.
♦ Оригинальные, пластиночные швы, которые накладываются при обширных рвано-ушибленных лоскутных ранах при наличии отека тканей и воспалительного инфильтрата; они выполняют сближающую, направленную, разгружающую и удерживающую функции.
Повреждения зубов
Классификация повреждений зубов (Г.М. Иващенко):
♦ Неполные переломы зубов(без вскрытия пульпы):
— трещины эмали и дентина; краевой перелом коронки, отрыв эмали и дентина.
♦ Полный перелом зубов (со вскрытие пульпы):
а) открытые (в полость рта) – переломы с частичным изъяном коронки; раздробление или изъян коронки; раздробление или изъян коронки и корня;
б) закрытые (при сохранении целостности коронки) – перелом корня.
— неполный (частичный) вывих зуба; вывих зуба (отрыв) и отрыв края альвеолярного отростка.
Вывих зуба – это смещение зуба в лунке в любую из сторон или же в губчатую ткань челюсти, которое сопровождается разрывом тканей окружающих зуб. При неполном вывихе имеется смещение зуба в язычную(небную) или щечную сторону, но зуб не потерял связи с лункой. Жалобы на боли в зубе, усиливающимся при прикосновении к нему, подвижность и смещение его по отношению к другим зубам. Проведение местного обезболивания, мануальное вправление зуба иммобилизация его лигатурным связыванием или назубной шиной на срок около 2х недель. При полном вывихе зуб полностью вывихивается из лунки и теряет с ней связь, но может в ней удерживаться только за счет адгезивных свойств двух смоченных кровью поверхностей. При травматическом удалении зуба лунка выполнена сгустком, десна разорвана. Стенки лунки поломаны или могут отсутствовать, что делает невозможным проведение реплантации зуба, которая показана при полном вывихе.
Рисунок фронтальных зубов верхней челюсти при переломе (указан стрелками) центральных резцов:
Лечение перелома зуба изменяется в зависимости от его вида. При отломе коронки – без вскрытия пульпы, сошлифовывание острых краев и восстановление дефекта зуба при помощи пломбы или вкладки; если пульпа вскрыта, депульпировать зуб, канал пломбируют и восстанавливают дефект. При переломе корня в области верхушки – оперативно удалить отломившуюся его часть с обязательным предварительным пломбированием канала корня, заполняется костный дефект. Зуб подлежит удалению при переломе корня ниже шейки зуба и при его продольном переломе. При переломе корня молочного зуба с воспаленной, некротизированной пульпой или периапикальными изменениями показано его удаление.
Классификация переломов альвеолярного отростка:
♦ частичный – линия перелома проходит через наружную компактную пластинку и губчатое вещество;
♦ полный – линия перелома проходит через всю толщу альвеолярного отростка;
♦ отрыв альвеолярного отростка;
♦ перелом альвеолярного отростка, сочетающийся с вывихом или переломом зубов;
Линия перелома проходит выше верхушек корней зубов (на верхней челюсти) или ниже их (на нижней челюсти) и имеет аркообразную форму. Жалобы больного на самопроизвольные боли в области травмированной челюсти, усиливающиеся при смыкании зубов или при накусывании на твердую пищу. Больной не может закрыть рот. Наблюдается кровотечение. Нарушение речи.
При осмотре – отек мягких тканей приротовой области, на коже кровоподтеки, ссадины, раны; изо рта вытекает вязкая слюна с примесью крови; могут быть разрывы альвеолярного отростка и обнажение кости или верхушек зубов. У детей вместе с альвеолярным отростком смещаются фолликулы постоянных зубов, что может привести к их гибели. Лечение проводят под местным обезболиванием, проводят пальцевое выравнивание отломанного фрагмента альвеолярного отростка. При достаточном количестве устойчивых зубов – необходимо наложить гладкую шину — скобу. Проводится ПХО раны слизистой оболочки альвеолярного отростка. Шину удерживают, в зависимости от вида перелома, около 2-3 недель с последующей 2-3 недельной щадящей диетой. Обязательное соблюдение гигиены полости рта.
Перелом альвеолярного отростка верхней челюсти:
Клиническая диагностика больных с повреждениями челюстно- лицевой области
Методы и приёмы клинической диагностики при повреждениях челюстно- лицевой области. При переломе скуловой дуги. При поступлении больного в бессознательном положении. Обследование больного с переломами нижней челюсти.
Переломы нижней челюсти
Классификация. Клиника, диагностика, временная иммобилизация. Консервативные и хирургические методы лечения, показания к их применению.
Как распознать, вылечить и предотвратить ушибы челюсти?
Ни один человек не застрахован от получения травмы челюсти, одним из самых распространенных повреждений является ушиб. Причем травмироваться можно в любом возрасте. Происходят ушибы челюсти по разным причинам: начиная авариями разной степени тяжести и заканчивая травмами от удара, полученного в результате уличной драки.
Удар, который приходится в челюсть, задевает мягкие ткани лица, кровеносные сосуды и капилляры. Все это приводит к образованию гематом и отеков. При этом человек испытывает сильную боль и дискомфорт.
Если вовремя не будут приняты соответствующие меры, то человек в будущем может столкнуться с весьма серьезными последствиями. Чтобы этого не допустить, лучше всего сразу после травмы обратить за медицинской помощью.
Нормально функционирующая челюсть играет важную роль. Она участвует в процессе пищеварения. И при ее неправильной работе человек не сможет получать нужное количество качественно пережеванной пищи.
Причины, которые приводят к ушибам
К основным предпосылкам, приводящим к ушибам и иным травмам челюсти, можно отнести:
- падение, удар или другое соприкосновение с любой твердой поверхностью, которое происходит резко и неожиданно;
- драка — это могут быть просто детские забавы или взрослые серьезные разборки;
- авария, например, падение с велосипеда, скутера, мотоцикла, а также любые дорожно-транспортные происшествия, в которых удар пришёлся в лицевую часть головы.
- характер и поверхность предмета, с которым произошло столкновение, к важным критериям относится вес, материал, состав, а также скорость, с которой все произошло;
- область лица, куда пришелся удар, например, скула, прямое попадание или подбородок;
- исходное состояния лица и костей до повреждения.
Все эти факторы влияют на силу ушиба челюсти и возможные последствия. В любом случае, будь то легкая или тяжелая травма, надо обязательно показаться врачу, чтобы он смог точно выявить степень увечья, а затем назначить правильное лечение. От этого будет зависеть на сколько быстро восстановиться челюсть.
Особенности клинической картины
Прежде всего, врач должен осмотреть область лица, куда пришелся удар, в некоторых случаях у человека под ушибом могут быть скрыты более серьезные травмы, которые не заметит незнающий человек (вывих или даже перелом). От этого зависят мероприятия по оказанию первой помощи и дальнейшее лечение.
Симптомы, которые помогают выявить ушиб челюсти:
- сильная боль в месте удара, которая усиливается при нажатии;
- визуальные изменения, Это могут быть ссадины, отеки, покраснения или гематомы;
- тяжело жевать, зевать, а в некоторых случаях даже говорить;
- могут воспалиться лимфатические узлы;
- общее недомогание.
Самым правильным решением станет быстрое обращение к врачу, чтобы точно узнать диагноз. Он при помощи рентгеновского снимка или компьютерной томограммы определит состояние челюсти и сможет поставить правильный диагноз.
Первичные мероприятия
Ушиб челюсти можно выявить по внешним симптомам. После этого нужно наложить плотную повязку и постоянно прикладывать
После травмы нужно наложить компресс на челюсть
холодные компрессы. Чтобы лечение прошло максимально быстро и безболезненно, нужно держать все лицо в спокойном состоянии.
Нельзя делать компрессы. Они оказывают согревающий эффект, а это может спровоцировать воспалительные процессы, что затруднит процесс выздоровления.
У человека вместо легкого ушиба может быть вывих, надлом, перелом костей верхней или нижней челюсти и даже сотрясение мозга, — в каждом случае будет нужно свое лечение. Путаница происходит из-за того, что симптоматика у всех травм очень похожа и простой человек без медицинского образования не сможет их различить.
Поэтому лучше сразу обратиться в больницу за осмотром и консультацией врача. Если человек не может сам доехать до медицинского учреждения, то нужно вызвать бригаду скорой помощи на дом. От этого будет зависеть дальнейшее лечение и возможные последствия.
Оказание медицинской помощи
Специальной терапии в принципе не существует. Есть просто общие рекомендации. Поход к врачу чаще всего ограничивается лишь первым посещением, когда происходит диагностика с помощью рентгенограммы или компьютерной томограммы. Опытный специалист сразу увидит состояние челюсти, если там только ушиб, то основное лечение будет происходить в домашних условиях.
Первая помощь при травме заключается в наложении повязки, которая зафиксирует все кости в нужном положении. После этого нужно делать и прикладывать к пострадавшей части лица холодные компрессы. Их можно делать изо льда и снега, которые предварительно будут завернуты в стерильную ткань или марлю, а также поможет холодная вода.
Для скорейшего выздоровления следует придерживаться несколько простых правил.
К ним относятся:
- постоянно прикладывать холодные предметы к месту травмы;
- сохранять челюсть в состоянии покоя;
- при необходимости выпить обезболивающую таблетку.
Если соблюдать эти простые правила, то ушиб пройдет быстро и не оставит никаких последствий.
Возможные последствия
Каждая травма, даже самая незначительная, при неправильном лечении и не соблюдении рекомендаций врача, приведет к отрицательным последствиям. Ушиб челюсти может перерасти в посттравматический периостит или вызвать деформацию, требующую длительного курса сложного лечения.
Посттравматический миозит — крайне неприятное заболевание
Если травмирование произошло в области жевательных мышц, то ушиб может в будущем перерасти в посттравматический миозит, из-за этого у человека будут трудности с подвижностью нижней челюсти, а значит и проблемы с жеванием.
При ушибе челюсти у маленького ребенка, в момент ее формирования, могут даже развиться злокачественные опухоли. Лечение в таком случае должно быть безотлагательным и только хирургическим.
Также стоит обязательно посетить стоматолога, который сможет точно выявить, если ли опасность развития стоматологических проблем на фоне травмы.
Меры профилактики
Для того, чтобы снизить риск травмирования костей лица, нужно следовать некоторым правилам. Необходимо:
- Проводить санитарно-просветительские мероприятия среди населения. То есть, на работе это будут различные инструктажи, в школах и садах – профилактические беседы с родителями и детьми. Кроме того, люди должны четко знать правила оказания первой помощи при различных травмах.
- Улучшить условия внешней среды и исключить травмоопасные ситуации. На производствах внедряются современные технологии, которые будут нацелены на безопасность сотрудников.Нужна правильная организация рабочего места или жилья. Важно также сделать спортивные соревнования безопасными. Именно на них происходит большинство травм разной степени тяжести.
- Модернизировать законы и постановления, которые касаются техники безопасности на различных производствах и предприятиях.
Чтобы минимизировать риск получения ушиба челюсти ребенком, родители должны об этом позаботиться заранее. То есть обустроить квартиру таким образом, чтобы ребенок не смог нанести себе повреждения во время активных игр или простого перемещения по ней.
Большое внимание нужно уделить интерьеру детской комнаты. К тому же ребенок должен быть всегда под пристальным присмотром родителей. Когда ребенок выходит на улицу или идет в спорт зал для занятий спортом, то он должен быть соответственно экипирован для максимальной безопасности. Помогут в защите шлемы, маски или специальные капы.
Нужно соблюдать все меры предосторожности, чтобы потом не пришлось обращаться за медицинской помощью и проходить долгий курс реабилитации.
Причины и особенности лечения вывиха нижней челюсти
Вывих нижней челюсти, происходит после травмы, полученной в области челюстно-лицевой зоны. Неудачные удары предметами, кулаком во время спортивных состязаний, а также после дорожно-транспортных происшествий и падений, доводят до смещения головки нижней челюсти из суставной капсулы. Травма челюстного сустава может быть полной или частичной, то есть в виде подвывиха или вывиха. Повторный вывих смещает кость из анатомического соединения даже при жевании, зевании, чихании, кашле и повороте головы. Патологии костно-, мышечно-связочного аппарата воспалительно-деструктивного характера, являются прямыми причинами преддверия вывиха челюсти.
Аrticulátio temporomandibuláris или височно-нижнечелюстной сустав (ВНЧС), вернее суставы, так как это парное скелетное соединение, составлено из височных ямок, головок, капсул, шилонижнечелюстных связок, суставных бугорков и дисков. Данные сочленения самые подвижные из всех скелетных соединений, они не препятствуют нормальной работы слуховым органам, кровоснабжению и иннервации.
Головки челюстной кости пристроены в суставные ямки костей черепа в области виска, а связочная система (articulatio Груббера, диско-нижнечелюстные медиальные и латеральные, менисково-височные и челюстные) крепко держат кость в анатомические ямки, не давая ей расходиться. Любые движения выполняются синхронно благодаря шарнирным свойствам сочленения и эластичности связок. Под воздействием определенных факторов, кость может выходить из ложа вперед, назад и латерально относительно оси сустава.
Основные причины вывихов челюстного сустава:
- травмы механического характера (удары, падения, ушибы, контузии, компрессии, разрывы связок, трещины и переломы костей);
- вывих после неправильного жевания пищи (в особенности сухарей, сухариков, орешков, жесткого мяса, тараньки);
- неэффективность лечения и переход патологии в привычный вывих;
- патологии связочной, мышечной и костной системы;
- врожденные аномалии развития суставных капсул (большая или слишком маленькая впадина ведет к частым вывихам челюсти);
- посттравматические последствия с привлечением ЦНС;
- инфекционные болезни (энцефалит, воспаление арахноидальной пленки, абсцессы мозга, остеомиелит);
- все болезни опорно-двигательной системы (артриты, артрозы, деструктивный артрит, тендинит, тендиновагинит, ревматоидный артрит);
- хронические заболевания (сахарный диабет, заболевания щитовидной железы, патологии почек и сердечнососудистой системы).
Многие пациенты обращаются в травмпункты после использования челюсти в качестве открывалки или орехокола, а также после попыток открывать двери «штурмом». Если связочный аппарат ослаблен, в данных случаях челюсть легко выходит из анатомического соединения.
Внимание! Список причин вывиха нижней челюсти заполняет зевки, крики, икота, смех, искусственный вызов рвоты, жевание грубой пищи и некоторые упражнения для мышц лица. Необходимо внимательней относится к такому роду явлений, не допускать травмы суставов articulátio temporomandibuláris.
Классификация вывихов нижней челюсти
Разнообразие типов травм со смещением нижней челюсти помогает в правильном выборе лечебной тактики, скорейшему восстановлению и выздоровлению без рецидива. Плюс к этому классификация предоставляет возможность в назначении необходимой дозы лекарственных веществ по индивидуальной схеме, а также в назначении физиопроцедур и массажа.
Классификация вывиха articulátio temporomandibuláris:
Травма челюсти: лечение, профилактика, диагностика
Вывихи нижней челюсти подразделяют в зависимости от направления смещения головки на:
— передние и задние;
— односторонние и двусторонние;
— острые и хронические (привычные, застарелые).
Чаще наблюдаются передние вывихи. Если с момента вывиха прошло от нескольких часов до 5-10 дней, его трактуют как острый, если несколько недель и более — как привычный.
Вывих височно-нижнечелюстного сустава: а — передний; б — задний; в — суставная ямка
Передний вывих нижней челюсти
Предрасполагающими моментами вывиха могут быть:
— снижение эластичности связочного аппарата и капсулы ВНЧС;
— снижение высоты суставного бугорка;
— изменения в суставном диске, отражающиеся на его размере и форме.
Непосредственной причиной вывиха является чрезмерное открывание рта при удалении зубов, снятии оттисков, зондировании желудка, интубации трахеи, при бронхоскопии, зевоте, вследствие удара по подбородку при открытом рте пострадавшего и др.
Клиническая картина переднего вывиха челюсти
Больные с двусторонним вывихом не могут внятно говорить, их речь затруднена. Их беспокоит боль в верхнем отделе околоушных областей, они не могут закрыть рот и пережёвывать пищу, беспокоит слюнотечение. При осмотре конфигурация лица изменяется за счёт удлинения его нижней трети. Губы не смыкаются. Изо рта выделяется слюна, язык сухой. Жевательные мышцы напряжены и хорошо контурируют в виде валиков. Щёки уплощены. Впереди козелка ушных раковин видно западение тканей. Пальпаторно соответственно этим участкам определяются сместившиеся головки мыщелковых отростков нижней челюсти. Попытки закрыть рот больному с помощью надавливания на подбородок безуспешны. В полости рта при пальпации определяются сместившиеся кпереди венечные отростки. Прикус открытый, контактируют лишь последние коренные зубы.
На рентгенограмме ВНЧС определяются головки нижней челюсти на переднем скате суставного бугорка или кпереди от него. Суставная впадина свободна.
Двусторонний вывих нижней челюсти следует дифференцировать с двусторонним переломом мыщелковых отростков. В случае их перелома подбородочный отдел нижней челюсти смещён кзади, амплитуда движения нижней челюсти значительна как вверх, так и вниз. Смыкание зубов возможно. Головки нижней челюсти пальпаторно определяются через наружный слуховой проход. Надавливание на подбородок кверху приводит к смыканию фронтальных зубов и сопровождается выраженной болью впереди козелка уха с обеих сторон. На рентгенограмме нижней челюсти в двух проекциях видна щель перелома или в области основания, или в области шейки мыщелковых отростков.
Лечение переднего вывиха челюсти
Метод Гиппократа
Для вправления двустороннего вывиха больного усаживают так, чтобы нижняя челюсть находилась на уровне локтевого сустава опущенной руки врача или немного ниже. После проведения местной анестезии по Берше или Егорову одновременно с двух сторон или общего обезболивания большие пальцы врач помещает на жевательные поверхности нижних моляров, а остальными захватывает нижнюю челюсть снизу. Большими пальцами производят давление на нижние моляры с обеих сторон, постепенно увеличивая усилие до тех пор, пока головки нижней челюсти опустятся ниже ската суставных бугорков.
Вправление переднего вывиха височно-нижнечелюстного сустава (метод Гиппократа)
Далее подбородок перемещают немного вверх и смещают нижнюю челюсть назад во впадину по заднему скату суставного бугорка. После вправления вывиха больному накладывают подбородочную пращу на 3-5 дней, рекомендуют ограничение движения нижней челюстью, приём мягкой, полужидкой пищи и не открывать широко рот в течение 7-10 сут.
При одностороннем вывихе указанные приёмы проводят на стороне вывиха.
Метод П.В. Ходоровича
Большие пальцы фиксируют и упирают в передние края ветви нижней челюсти на косых линиях нижней челюсти так, чтобы ногтевые фаланги располагались в ретромолярной области. В дальнейшем техника вправления нижней челюсти производится по методу Гиппократа.
Метод Г.Л. Блехмана
Перемещение нижней челюсти вниз и кзади осуществляется путём надавливания указательными пальцами врача на венечные отростки вниз и кзади.
Метод Ю.Д. Гершуни
Для вправления вывиха давление на нижнюю челюсть большими пальцами врача производится снаружи через ткани щеки на верхушки венечных отростков по направлению кзади и вниз.
Метод В. Попеску
Используют при застарелом переднем вывихе нижней челюсти со сроком более 4-5 нед. Больного укладывают на спину. При максимально открытом рте между большими коренными зубами вводят тугие марлевые валики диаметром 1,5-2,0 см. Под местным или общим обезболиванием производят давление на подбородок снизу вверх, что приводит к перемещению головки нижней челюсти вниз. Далее давят на подбородок кзади, перемещая головку в суставную впадину.
Оперативный метод
Его производят, если консервативные методы не принесли результата. Операцию проводят под местным проводниковым или общим обезболиванием. По нижнему краю скуловой дуги делают разрез длиной 2,0-2,5 см и выделяют из разреза вырезку нижней челюсти. Однозубый крючок вводят в рану, зацепляют за край вырезки, сильно тянут вниз и рукой надавливают на подбородок кзади. При этом головка нижней челюсти смещается вниз и назад, устанавливаясь в правильное положение в суставной впадине. Рану ушивают наглухо.
Привычный передний вывих
Привычные передние вывихи больные могут вправлять самостоятельно.
Причины привычного переднего вывиха:
— полная потеря зубов у пожилых людей;
— значительное снижение высоты суставного бугорка;
— уплощение суставной головки;
— значительное растяжение капсулы и связочного аппарата сустава.
Эти особенности приводят к привычному вывиху нижней челюсти в случае чрезмерного открывания рта во время зевания, приёма пищи, лечения зубов, интубации, гастроскопии и др.
Предрасполагающими моментами привычного вывиха являются такие сопутствующие заболевания, как ревматизм, эпилепсия, полиартрит.
Лечение привычного переднего вывиха
Консервативные методы лечения
Они предполагают терапию основного заболевания, на фоне которого развились патологические изменения ВНЧС, а также укрепление его капсулы и связок. Большое значение имеет ограничение движения в суставе, что достигается различными ортопедическими аппаратами и шинами. Ограничение подвижности в суставе приводит к уменьшению размеров суставной капсулы и связочного аппарата.
Аппарат Петросова
Он ограничивает открывание рта до уровня, при котором не происходит смещения суставной головки за пределы суставного бугорка. Аппарат состоит из двух коронок на верхние и двух — на нижние зубы. На них фиксируется шарнир-ограничитель, который индивидуально ограничивает открывание рта.
Аппарат Бургонской и Ходоровича
Состоит из двух коронок, фиксированных на молярах и премолярах верхней и двух коронок — нижней челюстей. К коронкам под углом 45° к жевательной поверхности припаяны отрезки инъекционной иглы длиной 3 мм и внутренним диаметром 0,6-0,7 мм. Через просвет трубок проводят полиамидную нить и завязывают её, ограничивая амплитуду открывания рта. Длину нити можно менять, изменяя амплитуду движения нижней челюсти.
Шина Ядровой
Изготавливается на верхнюю челюсть. Имеет пелот, упирающийся в слизистую оболочку переднего края ветви нижней челюсти, с помощью которого ограничивается открывание рта.
Хирургические методы лечения
Они направлены на уменьшение размеров суставной капсулы, укрепление связочного аппарата, увеличение высоты суставного бугорка, углубление суставной ямки, изменение положения или удаление внутрисуставного диска.
Метод Линдемана
Высоту суставного бугорка увеличивают за счёт его расщепления и низведения вниз на передней ножке. Метод В.А. Сукачёва
Расщепляется суставной бугорок, и в расщеп вводят кусочек тефлона, который фиксируется металлическим швом. Метод А.А. Кьяндского
Впереди суставной впадины создают костную шпору, вводя хрящ в костно-поднадкостничный лоскут. Метод Конецки
Суставная впадина углубляется за счёт перемещения внутрисуставного диска из горизонтального положения в вертикальное и расположения его кпереди от суставной впадины.
Метод А.Э. Рауэра
Проводится свободная поднадкостничная пересадка кусочка рёберного хряща размером 0,5×1 см. Метод М.Г. Панина и Е.А. Иткинсона
Для ограничения движения нижней челюсти и предупреждения переднего вывиха в костную ткань вершины суставного бугорка завинчивается ограничительный винт из тантала на глубину 1 см.
Задний вывих нижней челюсти
Возникает в момент удара по подбородку спереди назад в момент открывания рта, при удалении нижних коренных зубов с применением значительной силы. Головка нижней челюсти, сместившись назад, устанавливается между суставной впадиной и сосцевидным отростком. Часто капсула разрывается, возможно повреждение передней стенки наружного слухового прохода.
Клиническая картина
Больные жалуются на резкие боли в околоушных областях, ограничение открывания рта. Больной занимает вынужденное положение с опущенной кпереди головой. Подбородок смещен кзади. Нижние резцы касаются слизистой оболочки твёрдого нёба в его переднем отделе. Нижние коренные зубы не контактируют с зубами-антагонистами. Корень языка смещается кзади. Вследствие чего дыхание, глотание и речь затруднены. Головка нижней челюсти пальпируется вблизи сосцевидного отростка.
Лечение
Для вправления заднего вывиха большие пальцы рук врач располагает между вестибулярной поверхностью альвеолярной части нижней челюсти и косой линией у последнего моляра. Остальные пальцы охватывают тело и угол нижней челюсти. Большими пальцами смещают нижнюю челюсть вниз, а остальными — перемещают её кпереди. Это позволяет установить головку нижней челюсти в правильное положение. В дальнейшем необходима иммобилизация нижней челюсти с помощью подбородочной пращи в течение 2-3 нед, а также приём мягкой и протёртой пищи.
Источник: Хирургическая стоматология : учебник (Афанасьев В. В. и др.); под общ. ред. В. В. Афанасьева. — М. : ГЭОТАР-Медиа, 2010
Статья написана по материалам сайтов: denta.help, stomat.org, dentazone.ru, zdorovue-systavi.ru, hirstom.ru.
»