Тендинит стопы
Сухожилия выполняют важные функции, выступая опорой для органов и мягких тканей, участвуя в процессе перемещения человека, защищая органы от травмирующих воздействий. Они достаточно часто подвергаются патологическим изменениям. Тендинит – воспалительный процесс, развитие которому дает длительное, регулярное напряжение сухожилия.
Содержание
- Характеристика патологии
- Факторы риска
- Характерные проявления дистрофического процесса
- Методы диагностики тендинита стопы
- Лечение тендинита
- Способы профилактики патологии
- Симптомы и лечение тендинита стопы
- Причины появления тендинита
- Симптоматика тендинита стопы
- Как лечат воспаление сухожилия в больнице
- Когда при тендините назначают операцию
- Как лечить воспаление связок стопы
- Что это такое
- Причины возникновения
- Методы диагностики
- Профилактика
- Осложнения
- Тендинит стопы — причины, лечение
- Диагностика
- Что такое тендинит стопы и как его лечить?
- Характеристика заболевания
- Методы терапии
Характеристика патологии
Тендинит является процессом, в ходе которого происходит воспаление и отмирание тканей сухожилия. Название заболевания обусловлено значением слова «tendo». Его дословный перевод – «сухожилие».
В случае патологических изменений, распространяющихся на область стопы, задняя большеберцовая и подошвенные мышцы также подвергаются воспалению. Эти структуры соединяют малоберцовую и большеберцовую кости, которые поддерживают свод стопы и обеспечивают двигательную активность без ограничений.
Патологические изменения сопровождаются острыми болями, распространяющимися на область лодыжки. Неприятные ощущения могут приобретать настолько выраженный характер, что человек не просто не может ходить, но даже встать на ноги.
При воздействии неблагоприятных факторов сухожильные волокна и хрящи изменяются, происходит формирование зон некротического повреждения. В результате ткань, образующая сухожилия и хрящи, перерождается, поскольку происходит частичная минерализация. При таких условиях формируются плотные образования, которые еще больше травмируют окружающие ткани. Это в свою очередь создает условия для образования костных наростов.
Тендинит стопы протекает в острой стадии, но если не принимать меры по лечению, патология переходит в стадию хронического течения. При несвоевременном обращении к специалисту растет риск невозможности полноценно передвигаться и вести активную жизнь в дальнейшем.
Факторы риска
Воспаление тканей сухожилий стопы возникает в силу таких факторов, как:
- суставные патологии – подагра, ревматизм;
- значительная двигательная активность, при которой основная нагрузка приходится на стопу и мышцы голени. От этого заболевания часто страдают профессиональные спортсмены;
- возрастные изменения. Старение организма ведет к необратимым изменениям в тканях суставов, что повышает риск развития тендинита;
- длительный прием определенных лекарственных средств, которые способствуют отложению солей на костях стопы;
- аномалии строения врожденного либо приобретенного характера;
- механическое повреждение структур стопы, возникающее в результате удара, вывиха;
- ослабление иммунитета;
- постоянное ношение неудобной обуви, особенно на высоких каблуках;
- наличие плоскостопия;
- неправильная осанка;
- инфекционные процессы, протекающие в сухожилиях или близлежащих тканях;
- нарушения обменных процессов в организме. При подобном отклонении кости стопы получают недостаточно кальция, что препятствует нормальному их функционированию.
Как было упомянуто выше, тендинит стопы может протекать в острой и хронической формах. В первом случае происходит дистрофический процесс в тканях сухожилия, сопровождающийся болью. Если не лечить патологию на данном этапе, она приобретает хронический характер. В таком случае человека беспокоят постоянные боли ноющего характера, избавиться от которых можно только на непродолжительное время с помощью медикаментозных средств. Больной практически не может передвигаться самостоятельно: его двигательные возможности ограничиваются применением удерживающих устройств (например, костылей).
Характерные проявления дистрофического процесса
Для тендинита стопы свойственны следующие проявления:
- отечность тканей голени и стопы, постепенно приобретающая все большие масштабы;
- боль в голени;
- покраснение кожных покровов в зоне поражения;
- хруст или щелк сухожилия, который возникает при движении;
- образование гематом, что свидетельствует о разрывах сосудов;
- ограничение двигательной активности, обусловленное выраженными болевыми ощущениями.
Чтобы воспалительный процесс в сухожилиях не стал причиной невозможности нормально и самостоятельно передвигаться, следует лечить патологию, пока она не перешла в стадию хронического течения.
Методы диагностики тендинита стопы
Для того, чтобы выявить тендинит стопы, специалист назначает пациенту прохождение ряда диагностических мероприятий. К ним относятся:
- общие анализы крови, кала, урины. С их помощью определяют наличие инфекций;
- магнитно-резонансная и компьютерная томография для выявления участка, где произошел разрыв сухожилий и повреждение мышц;
- рентгенография. Цели данного исследования – обнаружение костных наростов, появление которых спровоцировано нарушением обмена веществ, а также выявление дегенеративно-дистрофических изменений костной ткани;
- УЗИ. Это не специфический для выявления тендинита стопы метод, но его применение требуется для комплексного обследования костной и хрящевой ткани.
Выбор конкретного способа терапии зависит от результатов, полученных в ходе проведения описанных диагностических мероприятий.
Лечение тендинита
Лечение тендинита стопы может основываться, в зависимости от запущенности дистрофического процесса, на приеме медикаментов, физиотерапевтических процедурах либо проведении хирургического вмешательства. В некоторых случаях пользуются методами народного лечения, но стоит учитывать, что они не лечат заболевание, а могут только облегчить боли, вызываемые происходящими дистрофическими изменениями в соединительной ткани сухожилий стопы.
Применение медикаментов
Поскольку тендинит – воспалительный процесс, используемые лекарственные средства выполняют такие цели, как уменьшение его выраженности и снятие болевого синдрома. В частности, применяют:
- нестероидные противовоспалительные препараты (Ибупрофен, Диклофенак, Пироксикам, Индометацин);
- противовоспалительные средства для местного применения (мазь Диклофенак, Дипросал, Вольтарен эмульгель);
- обезболивающие средства (Дексалгин, Кетанов);
- мази для стимуляции обменных процессов в пораженных участках (гель Коллаген Ультра);
- противомикробные средства. Они показаны в том случае, если патология имеет инфекционную природу (Ампициллин, Эритромицин).
Чаще всего возможностей консервативного лечения недостаточно, поэтому для устранения патологического процесса дополнительно применяются другие методики лечения.
Физиотерапия
Цель физиотерапевтических процедур, которые проводятся при тендините стопы, – ускорение обмена веществ в пораженных тканях. С воспалением в сухожилиях борются с помощью:
- лазерной терапии;
- ультразвуковой терапии. Этот способ не только ускоряет обменные процессы в тканях, но и предотвращает отложение солей, способствующих формированию костных наростов;
- электрофореза с использованием специальных препаратов. Такой метод позволяет устранить выраженность отеков и улучшает проницаемость связок;
- массажа стопы. Манипуляция расслабляет мышцы, снимает излишнюю нагрузку с сухожилий.
Средства народной медицины
Самостоятельная терапия с применением народных методов не принесет результата. Использовать их можно только в качестве дополнительных терапевтических манипуляций и только с разрешения специалиста.
Существуют такие способы:
- Компресс на основе яблочного уксуса. Нужно взять половину литра этого средства и соединить его со 100 мл водки. Оставить смесь на 5 часов, затем смочить в ней марлевую повязку и приложить ее к пораженному участку стопы. Делать компрессы нужно 2-3 раза в день. Это позволит облегчить болевые ощущения.
- Компресс из сырого картофеля. Овощ нужно натереть на терке, смешать с мелко порезанным луком и таким же количеством обычной глины. Состав нужно наносить на стопу, оставляя его на ночь.
- Прием куркумы. Достаточно добавлять небольшую щепотку специи в блюда.
Необходимость хирургического вмешательства
Операция при тендините требуется, если другие методы лечения не оказали эффекта и дегенеративный процесс продолжает развиваться. Также хирургическое вмешательство необходимо в случае надрыва сухожильных волокон, что нередко происходит при травмах, а также при скоплении гноя в них. Пораженные сухожилия рассекаются, а если в них собираются гнойные массы, производится устранение последних.
Реабилитационный период после произведенного вмешательства длится около 3 месяцев, в течение которых стопа должна находиться в состоянии покоя. В этих целях применяют бандаж, накладываемый на прооперированную область. Также специалист может рекомендовать процедуры лечебного массажа, прием обезболивающих препаратов.
Способы профилактики патологии
Риску развития тендинита стопы особенно подвержены спортсмены, поэтому им необходимо уделить особое внимание регулярному массажу и выполнению специальных разминочных упражнений, которые должны предшествовать сложным комплексам с оказанием нагрузки на мышцы ног.
Если у человека плоскостопие, являющееся фактором риска тендинита, то ему следует носить специальную обувь с ортопедическими стельками.
Чтобы укрепить икроножные мышцы и связки стопы, следует заниматься плаванием – оно положительно влияет на состояние пяточного сухожилия.
Тендинит стопы – патологический процесс воспалительного характера, который при определенных условиях приобретает хронический характер. Это существенно ограничивает двигательные способности человека, поэтому начинать лечение следует сразу же, как только появятся первые признаки отклонения.
Симптомы и лечение тендинита стопы
Активный образ жизни – это хорошо, вот только не всегда его выдержать могут стопы. Вследствие профессионального занятия спортом и работы на ногах ступни травмируются, растяжение превышает допустимые нормы. Если воспаление не лечить, происходит атрофия тканей.
Воспалительный процесс, затрагивающий сухожилия, носит название «тендинит стопы». Что вызывает тендинит, каковы его симптомы и как избавиться от заболевания, вы узнаете ниже.
Причины появления тендинита
Воспалением стопы страдают спортсмены, пациенты от 40 лет, работающие в неудобной позе или регулярно поднимающие тяжести. Тендинит может скрываться в одном сухожилии или нескольких сразу. Частое явление – воспаление связки, фиксирующей пяточную кость к трехглавой мышце. Такой недуг носит название «тендинит ахиллова сухожилия».
Причины воспаления могут быть следующими:
- травматизм или износ сухожилия;
- инфекция, которая проникает в ткани стопы через порез, ссадину;
- болезни суставов, к ним относят ревматизм, полиартрит, подагру;
- иммунодефицит;
- плоскостопие;
- сколиоз;
- нарушение осанки;
- кифоз;
- периодическое ношение обуви с высоким подъемом стопы и подвывих ступни.
Симптоматика тендинита стопы
Признаки воспалительного процесса стопы легко отличить от любых других. Как правило, болезнь дает о себе знать внезапной острой болью. Если не лечить причины недуга на ранней стадии, он становится хроническим. Список симптомов, определяющих острое течение тендинита, такой:
- сильный болевой синдром в области фиксации мышц, который усиливает амплитуду при движении;
- при прощупывании отечного участка появляется характерная боль;
- изменение цвета кожных покровов;
- повышение температуры тела;
- когда больной двигает ногой, слышен хруст;
- пациент старается ограничить двигательную активность из-за болей;
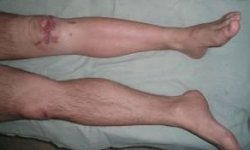
- воспаление чревато гематомой, возникающей из-за разрыва сосудов.
Чтобы вылечить тендинит стопы, необходимо провести предварительную диагностику, представленную УЗИ и МРТ. Результаты анализов позволяют принять решение о назначении эффективной терапии. Если ситуацию нельзя исправить консервативным методом, предлагают операцию.
Как лечат воспаление сухожилия в больнице
Если МРТ и УЗИ указали на растяжение тканей, врач рекомендует консервативную методику лечения. Она затрагивает следующие направления:
- Необходимо ограничить нагрузку на конечность и поместить стопу в гипсовую повязку либо заменить ее эластичным бинтом. В спокойном состоянии стопа должна находиться в течение первой недели после возникновения острой боли.
- Наложите на болезненный участок холодный компресс с использованием льда. Этот простой метод уменьшает отечность и убирает гематому.
- Одним из лучших вариантов фиксации стопы врачи называют бандаж, разработанный специально для нижних конечностей.
- Чтобы остановить воспалительный процесс и убрать боль, назначают анальгетики и противовоспалительные медикаментозные средства. Ими могут быть Диклофенак, гели на его основе.
- Когда острая стадия минует, можно переходить к физиотерапии. Больному выдают направление в кабинет для прохождения УВЧ-процедур, воздействия на стопу микроволновыми токами, ультразвуком. Хорошие результаты показывают магнитотерапия и УФО.
- Для восстановления двигательной способности стопы и в качестве поддерживающей терапии рекомендована лечебная физкультура, упражнения выполняют преимущественно на тренажере. Правильно подобранные упражнения помогут разгрузить сухожилие и укрепить его.
- Коррекционные процедуры, назначаемые при плоскостопии. Также больному нужно носить ортопедические стельки и специальную обувь.
Когда при тендините назначают операцию
Хирургическое вмешательство показано, если консервативная методика лечения не дала положительных результатов. Операция включает такие манипуляции:
- В ходе операции ушиваются ослабленные ткани.
- Удаляются участки с дегенеративными патологическими изменениями.
- Если есть необходимость, проводят пластическую операцию.
Восстановительный период предполагает выполнение больным упражнений, растягивающих ткани и нормализующих их эластичность. Желательно, чтобы реабилитация проходила в специальном санатории, где лечат опорно-двигательный аппарат.
Народные рецепты в борьбе с воспалением стопы
На острой стадии болезни народная медицина бессильна. Однако в комплексе с медикаментозными средствами удается снизить воспаление и снять болезненный синдром. Распространенными и проверенными способами лечения тендинита народные лекари называют:
- Добавление в блюда приправы куркумин.
- Приготовьте отвар из сассапареля и сушеного корня имбиря в порошковом виде. Настой принимают по 1 чайной ложке 2 раза в сутки.
- Отмерьте пару столовых ложек перегородок грецких орехов и залейте 0,5 л водки. Оставьте целебное снадобье настаиваться в течение 2-х недель. Принимайте 2 раза в сутки по 1 чайной ложке.
Как лечить воспаление связок стопы
Воспаление связок стопы, или тендинит, характеризуется воспалением связочных тканей и постепенным их отмиранием. При такой патологии очень важно своевременно диагностировать заболевание и начать лечение. Если лечение отсутствует, со временем могут поражаться мышцы стопы, что приводит к проблемам при передвижении. Тендинит возникает в результате травм, частых физических нагрузок, под влиянием инфекционных недугов или особенностей пожилого возраста, вследствие приема некоторых лекарственных препаратов.
Болезнь проявляется резким болевым синдромом, гиперемией, хрустом, отечностью в пораженной области. Диагностируют воспаление связок стопы с помощью МРТ, УЗИ, рентгена, на основании анализов. При тендините поврежденную конечность фиксируют повязкой. Чтобы устранить боли, назначают обезболивающие препараты. Также помогают быстро купировать симптоматику магнитотерапия, ЛФК и удобная ортопедическая обувь. Избежать развития тендинита помогают расслабляющие ванночки, специальные стельки.
Что это такое
Тендинит стопы – это воспаление связки, которая размещена на стопе. Патология опасна тем, что воспаление разрушает сухожилия и вызывает дистрофию этих тканей. Патологии подвержены люди преклонного возраста и спортсмены, которые много двигаются – футболисты, бегуны.
Существует такое понятие, как биомеханика стопы – это сгибы и разгибы ступни при передвижении. Этот процесс регулируется мышечными тканями и сухожилиями. Когда человек идет или бежит, связки растягиваются и стягиваются. Следует отметить, что связочный аппарат стопы обладает своим запасом прочности, и при чрезмерной физической нагрузке ткань сухожилий может растягиваться настолько, что отрывается от костей, или просто нарушается ее структура. Как следствие начинается воспаление, а при отсутствии лечения – дегенеративно-дистрофический процесс.
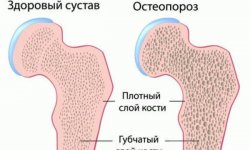
Связки содержат большое количество коллагена, обеспечивающего их эластичность. С возрастом коллагена становится меньше, из-за чего теряется растяжимость сухожилий. Волокна, составляющие ткань, разрываются при растягивании, и возникает некроз, начинают откладываться кальциевые соли.
Причины возникновения
Главной причиной возникновения тендинита считается хроническая травматизация или регулярные физические нагрузки на ногу, а именно на стопу и голеностоп. К факторам, вызывающим воспаление связок голеностопного сустава, можно отнести:
- физическую нагрузку;
- пожилой возраст;
- инфекционные процессы;
- патологическое развитие скелета;
- негативное воздействие лекарств.
Часто тендинит стопы диагностируют у спортсменов, которые занимаются бегом. У таких людей часто происходят вывихи и другие повреждения стопы, что может спровоцировать начало воспаления и развитие дегенеративных процессов. Также при ушибах или ударах травмируются нервные окончания, волокна мягких тканей. Причем сила удара может казаться незначительной.
Неправильный метаболизм приводит к недостатку кальция для кости и суставов голеностопа. При этом возникают своеобразные наросты, мешающие правильному функционированию стопы. У пожилых людей из-за возраста начинают разрушаться костные ткани и хрящи. Не являются исключением и мышцы голеностопа. Чтобы избежать таких деструктивных изменений, необходимо пройти курс лечения витаминами и минералами, действие которых направлено на поддержание костной структуры. При наличии ран и ссадин на ступне под кожный покров проникают болезнетворные бактерии, вызывающие воспаление.
Воспаление сухожилия стопы в острой и хронической форме характеризуется выраженной симптоматикой. Главным признаком тендинита считается резкая боль в стопе. В зависимости от тяжести воспаления, она может возникать только при ходьбе или присутствовать все время, значительно усиливаясь при касании поврежденного места. Со временем боль становится постоянной.
Практически одновременно появляется болезненность в связках голеностопа. Это обуславливается тем, что при нарушенном функционировании стопы нагрузка усиливается на отделы нижней конечности, которые расположены выше. На кожном покрове в месте локализации воспалительного процесса отмечается гиперемия, что является признаком распространения болезни на хрящевую и костную ткань. Там, где локализован очаг воспаления, при движении слышится характерный хруст. В районе голени и стопы формируется отек.
Методы диагностики
При обращении пациента с характерными жалобами врач-травматолог проводит диагностику конечности для постановки диагноза. Комплексную диагностику тендинита стопы проводят с использованием таких методик:
- Лабораторные анализы – дают возможность выявить наличие инфекций в сухожилиях суставов. Зачастую достаточно сдать кровь, кал и мочу на анализ, чтобы получить результат.
- Рентгенография – считается наиболее эффективным методом диагностики воспаления сухожилий стопы. Также при помощи рентгенологических снимков можно выявить наличие костных наростов и дегенеративно-дистрофических патологий в костных тканях.
- Компьютерная и магнитно-резонансная томография – с их помощью определяется место разрыва сухожилия. Также благодаря этим методам обнаруживаются повреждения или растяжения мышечных тканей, полученных во время чрезмерной физической нагрузки.
- Ультразвуковое исследование – этот метод назначается, когда необходимо комплексное обследование костных и хрящевых тканей. С помощью УЗИ обнаруживаются изменения структуры связок и сухожилий.
Если был поставлен диагноз тендинит – воспаление сухожилий стопы, лечение нужно начинать незамедлительно. При незначительных травмах, таких как растяжения связок, назначается консервативное лечение. Стопу полностью иммобилизуют, для уменьшения отека накладывают холодные компрессы. Для иммобилизации, как правило, используют повязку из эластичного бинта или специальный бандаж. Врач назначает прием медицинских препаратов, действие которых направлено на устранение воспаления и снижение болезненных симптомов. Одним из таких средств является «Ибупрофен», оказывающий противовоспалительный и обезболивающий эффект.
В обязательном порядке назначается прохождение физиотерапии, а именно ультразвука, магнитотерапии и т.д. Для укрепления сухожилий подбирают специальные упражнения. Лечебная физкультура также активизирует кровоток, что благоприятно сказывается на выздоровлении. Если необходима коррекция плоскостопия, используют специальные стельки и ортопедическую обувь.
В редких случаях консервативные методы лечения не приносят желаемого результата, и возникает необходимость оперативного вмешательства. В таких случаях проводят ушивание или резекцию поврежденных тканей.
Проводить терапию тендинита в домашних условиях народными средствами можно с разрешения врача. Категорически запрещено самолечение, так как оно нередко приводит к инвалидности. После выздоровления обязательно нужно пройти реабилитационный курс, так как сухожилие может вторично воспалиться при новой физической нагрузке.
Народная медицина
Известно много народных методов, при помощи которых можно снизить воспалительный процесс и болезненную симптоматику. Однако использовать их можно только с разрешения врача. Эффективными считаются следующие способы лечения тендинита:
- Для ускорения выздоровления рекомендуется добавлять в пищу куркумин.
- Измельченный сассапарель и корень имбиря залить кипятком, настаивать несколько часов. Принимать полученную смесь трижды в день по одной чайной ложке.
- Перегородки грецких орехов, настоянные на водке, оказывают противовоспалительный эффект. Для приготовления настоя нужно взять горсть перегородок и залить 500 гр водки. Настаивать 10-14 дней в темном прохладном месте. Пить дважды в день по чайной ложке.
Профилактика
Чтобы избежать тендинита, рекомендуется носить максимально комфортную обувь. При занятиях спортом голеностопный сустав должен быть достаточно крепко зафиксирован. В случае, когда на стопу продолжительное время оказывается напряжение, рекомендуется для расслабления регулярно ее массажировать и делать контрастные ванны. При симптоматике плоскостопия применяют специальную обувь или ортопедические стельки.
Осложнения
Опасность такой болезни, как тендинит, заключается в изменении структуры сухожилий и развитии гнойной инфекции. Такое осложнение может спровоцировать потерю главных функций стопы. Своевременная терапия дает возможность излечить патологию и остановить воспаление. Часто во время прохождения терапевтического курса пациент вынужден полностью прекратить двигательную активность нижней конечностью.
Тендинит стопы — причины, лечение
Тендинит стопы – патологическое состояние воспалительного характера, при формировании которого происходят дегенеративные изменения структуры сухожилий, обеспечивающих биомеханику движений в суставе.
При отсутствии своевременно начатых лечебных мероприятий заболевание переходит в хроническую форму, что чревато для пациента развитием крайне серьезных осложнений. По мере усугубления патологических нарушений в области воспаления происходит полное разрушение структуры сухожильно-связочного аппарата, вплоть до некроза его тканей, что становится причиной потери подвижности сустава и инвалидизации пациента.
Стабилизация стопы в определенном положении, а также ее функциональность обеспечиваются группой мышц нижних конечностей:
- подошвенная и задняя большеберцовая мышцы;
- длинные разгибатели большого и всех остальных пальцев стопы;
- трехглавая мышца голени.
При воздействии на стопу неблагоприятных факторов воспалительная реакция может возникать как в одном из сухожилий, так и во всех сразу. В зависимости от локализации патологического очага специалисты различают несколько видов тендинита. Наиболее распространенными из них являются следующие формы заболевания:
- тендинит ахиллова сухожилия – воспаление связок, обеспечивающих прикрепление трехглавой мышцы голени к пяточной кости;
- тендинит задней большеберцовой мышцы – воспаление сухожилий, располагающихся на голени и лодыжке ноги.
В зависимости от клинической картины развития патологического процесса заболевание может быть острым (асептическим или на фоне образования гнойного очага) или хроническим (фиброзным или оссифицирующим). При подозрении на воспаление сухожилий стопы врач назначает пациенту детальное обследование, от результатов которого зависит тактика последующего лечения.
Причины, почему могут воспаляться сухожилия на стопе, на сегодняшний день окончательно не изучены. В случае выявления воспалительной реакции лечащий врач определяет, как правило, одномоментное воздействие нескольких травмирующих предпосылок, которые приводят к повреждению или разрыву связок стопы. Группу риска в данном случае формируют категории населения, у которых отмечается наличие следующих предрасполагающих факторов:
- Профессиональная деятельность, которая сопряжена с постоянным действием на нижние конечности значительных физических перегрузок, например, занятие таким видом спорта, как бег.
- Травмы стопы и голеностопного сустава различной интенсивности. При механическом воздействии, на первый взгляд совсем незначительном, может произойти повреждение мышечных волокон и нарушиться их иннервация. Как следствие, это может стать причиной развития в последующем воспалительной реакции.
- Нарушение метаболизма в организме. Изменение минерального обмена может спровоцировать образование на поверхности костей стопы остеофитов, которые будут затруднять ее полноценное функционирование и постоянно травмировать сухожилия.
- Геронтологические изменения. После 45 лет в организме человека происходит замедление всех процессов обмена, что приводит к постепенному разрушению структуры элементов суставов, в том числе, и сухожильно-связочного аппарата.
- Наличие в организме пациента хронических очагов инфекции, воспалительных заболеваний суставов.
- Аномалии развития костей стопы, которые могут быть как врожденными, так и приобретенными в результате перенесенных травм. Довольно часто воспаление сухожилия возникает как результат плоскостопия, а также хромоты. Когда у пациента одна нога немного укорочена, это повышает риск получения микротравм структурных элементов стопы, которые впоследствии станут причиной формирования воспалительной реакции.
- Ожирение любой степени. Наличие излишней массы тела приводит к увеличению нагрузки, постоянно действующей на нижние конечности, а также приводит к изменению течения обменных процессов.
- Прием некоторых лекарственных препаратов. Определенные медикаментозные средства в числе побочных эффектов имеют свойство провоцировать чрезмерное накопление минеральных соединений в костной ткани, а также негативно воздействовать на структуру хряща. При назначении подобных лекарств врач учитывает повышенный риск развития тендинита и снабжает пациента соответствующими рекомендациями. Поэтому самостоятельно принимать решение об употреблении лекарственных препаратов, без предварительного согласования с квалифицированным специалистом, категорически запрещено.
Перечисленные причины наиболее часто выявляются при диагностировании у пациента тендинита. Однако спровоцировать воспаление сухожильно-связочного аппарата стопы могут и другие негативные факторы, которые определяются в ходе осуществления диагностических мероприятий.
Воспаление сухожилий характеризуется острым началом и ярко выраженной патологической симптоматикой, что значительно облегчает осуществление дифференциальной диагностики:
- Болевой синдром. В остром периоде развития заболевания пациенты отмечают резкую болезненность воспаленного участка сухожилий. Болевые ощущения у каждого пациента носят различную интенсивность и могут проявляться как при совершении движений стопой, так и при малейшем касании к патологической зоне. При усугублении заболевания болевые ощущения становятся постоянными, приобретая ноющий характер.
- Гиперемия кожных покровов и локальное повышение их температуры в области воспаления. Подобный признак указывает на то, что патологический процесс распространился также на костную и хрящевую стопы.
- Параллельное появление болевых ощущений в голени. Данный симптом обусловлен тем фактом, что при нарушении функциональности стопы усиливаются нагрузки на вышерасположенные отделы нижней конечности.
- Формирование отека в области стопы и голени.
- Появление крепитации – хруст в очаге воспаления, который очень хорошо прослушивается при помощи фонендоскопа.
Если течение заболевания усугубляется разрывом сухожилий, патологическая симптоматика дополняется образованием гематомы и постепенным увеличением ее размеров. Ярко выраженный болевой синдром приводит к тому, что у пациента резко ограничивается способность к перемещению.
Диагностика
Для постановки правильного диагноза применяются следующие методы обследования:
- Тщательный сбор анамнеза (истории) заболевания и определение характера жалоб пациента, имеющихся на момент обращения.
- Проведение осмотра пораженного участка нижней конечности с применением методов пальпации (прощупывания) и аускультации (выслушивания).
- Клинический анализ крови – для выявления признаков наличия воспалительного процесса.
- Биохимический анализ крови – для определения отклонений в течении процессов метаболизма.
- Ультразвуковое исследование области патологии. С помощью данного диагностического метода врач получает визуальное представление о состоянии мягких тканей в очаге воспаления.
- Магнитно-резонансная томография назначается в случае, если необходимо детализировать патологические изменения в сухожильно-связочном аппарате. В ходе проведения процедуры делается серия снимков каждого слоя пораженных тканей.
Рентгенографические методы диагностики тендинита стопы являются малоэффективными. С их помощью можно только установить или опровергнуть факт развития остеофитов на поверхности костей в патологической области.
Для купирования воспалительной реакции и восстановления функциональности поврежденной стопы изначально применяются консервативные методы терапии:
- снижение интенсивности нагрузок на нижние конечности, временное ограничение двигательной активности пациента;
- иммобилизация поврежденной стопы при помощи фиксирующих повязок или бандажа;
- применение противовоспалительных нестероидных препаратов (Диклофенак и его аналоги). Для усиления терапевтического эффекта помимо приема таблетированных форм лекарств врач назначает местное лечение – нанесение на область патологии мазей или гелей, обладающих противовоспалительным действием;
- проведение курса физиотерапевтических процедур, ускоряющих процессы выздоровления (магнитотерапия, УВЧ, лазер);
- после снижения интенсивности воспалительной реакции врач разрабатывает индивидуальный комплекс лечебной физкультуры, который пациент должен выполнять ежедневно;
- в случае наличия у пациента плоскостопия дополнительно назначается консультация ортопеда и подбор специальных стелек и обуви для постоянного ношения.
Применение народных методов лечения не позволяет полностью ликвидировать патологический процесс, однако помогает несколько облегчить общее состояние пациента, дополнительно снижая интенсивность симптомов болезни.
При отсутствии положительной динамики в развитии заболевания и образовании некротизированных участков в пораженных сухожилиях лечащий врач принимает решение о применении более радикальных методов коррекции. После проведения оперативного вмешательства продолжительность восстановительного курса составляет, в среднем, 2-3 месяца.
Эффективность и длительность лечебных мероприятий зависят, прежде всего, от стадии развития тендинита стопы. При переходе заболевания в хроническую форму ликвидировать патологические изменения в структуре сухожильно-связочного аппарата крайне тяжело. Поэтому необходимо обращаться к врачу при первом появлении настораживающих признаков для своевременного выявления воспалительного процесса и проведения терапевтического курса.
Что такое тендинит стопы и как его лечить?
Тендинит стопы – это одно из самых распространённых заболеваний нижних конечностей. В основе патологического процесса – воспаление и дальнейшее отмирание тканей, из которых состоят сухожилия. И если при этом к врачу обратиться слишком поздно, то воспаление может перейти на большеберцовую и подошвенную мышцу.
Поэтому при первых же признаках тендинита, а это боль, которая может быть довольно сильной, необходимо обратиться к травматологу, который не только поставит точный диагноз, но и назначит правильное лечение.
Если же с визитом к врачу затягивать, то воспаление может сказаться на движениях – они будут сильно ограничены, а также человек не сможет вести активный образ жизни.
Характеристика заболевания
Кроме сильной боли, сухожилия при данном заболевании со временем начинают разрушаться, что называется дистрофическим процессом. Особенно часто такое осложнение встречается у пожилых людей, так как ткани сухожилия в этом случае уже сами по себе претерпевают некоторые изменения, предотвратить которые практически невозможно.
Боль и дистрофический процесс характерны для острой стадии заболевания, но со временем патология переходит в хроническую стадию, вылечить которую невозможно, а при консервативном лечении используются только симптоматические препараты, которые помогают человеку избавиться от тех или иных симптомом.
Для хронического течения характерны постоянные ноющие боли, которые довольно сложно побороть. А это значит, что после того, как заболевание станет хроническим, человеку будет практически невозможно передвигаться без помощи костылей или других удерживающих устройств, а о привычном образе жизни придётся забыть.
Симптомы тендинита стопы не могут появиться просто так. Для этого всегда есть свои причины, количество которых достаточно велико. Так, например, самыми распространёнными из них можно считать:
- Чрезмерную физическую нагрузку. При этом чаще всего патология диагностируется у профессиональных спортсменов, например, бегунов, так как во время бега на ноги оказывается максимальная нагрузка.
- Механические повреждения, которые могут появиться даже от незначительных ударов по ногам.
- Пожилой возраст.
- Инфекции в суставах, которые могут переходить на связки и сухожилия без правильного и своевременного лечения.
- Аномалии костного скелета, в частности, ног.
- Приём некоторых лекарств.
Это далеко не полный список причин, которые могут привести к развитию воспаления сухожилий, поэтому, чтобы понять, что вызвало заболевание в каждом конкретном случае, необходимо обязательно обратиться к врачу.
Многие спрашивают, как можно вылечить тендинит без последствий для организма? Но прежде, чем приступать к лечению, надо поставить точный диагноз, а это невозможно сделать без осмотра и выявления основных симптомов, к которым в первую очередь можно отнести:
- Боль различной интенсивности в поражённом участке ноги.
- Покраснение кожи в области воспаления.
- При активном движении ногами сухожилия могут хрустеть или щёлкать.
- При прощупывании стопы или области голени чувствуется резкая боль.
- Появляются отёки.
Огромное значение играет и диагностика этого патологического состояния, так как необходимо отличить тендинит от других похожих заболеваний стоп, которые протекают практически с такими же симптомами.
При необходимости могут быть выполнены лабораторные анализы, обязателен рентген в двух проекциях, а при необходимости его можно заменить КТ или МРТ-исследованиями. Врач может также назначить УЗИ, которое поможет понять, в каком состоянии находятся сухожилия и мышцы поражённой нижний конечности.
Методы терапии
Лечение тендинита стопы можно разделить на несколько этапов. Первый – лечение при помощи лекарственных препаратов, которые помогают снять воспалительный процесс и боли. Основной препарат – диклофенак и его всевозможные аналоги, которые часто назначают в виде мазей или гелей, и только в самых сложных случаях в виде таблеток или инъекций.
Если такая терапия не приносит пользы, тогда применяют хирургическое вмешательство, что особенно часто происходит при лечении перонеального тендинита.
Второй этап – это хирургическое вмешательство. Но его проводят, когда лекарственная терапия оказывается неэффективной.
Если причина болезни не в инфекции, тогда можно использовать и другие методы – криотерапию, фонофорез, электрофорез, магнитотерапию.
Статья написана по материалам сайтов: stopyatki.ru, stopynog.ru, otravmah.com, feet.propto.ru, nashynogi.ru.
»