Туберкулез повышает риск остеопороза
Содержание
- Профилактика туберкулеза: витамин D в больших дозах рекомендуют врачи, как проверенный метод
- Необходимая суточная норма витамина D учитывая возраст человека
- Остеопороз. Факторы риска развития остеопороза.
- Остеопороз. Факторы риска.
- Остеопороз: кто в группе риска?
- Остеопороз: кто в группе риска?
- Патологическая хрупкость
- Почему кости теряют прочность
- Как распознать остеопороз
- Признаки остеопороза
- Что приводит в группу риска
- Диагностика остеопороза
- Профилактика остеопороза
- Медикаментозное лечение остеопороза
- Остеопороз – это естественный этап старения человека или его можно устранить: мифы и правда
Профилактика туберкулеза: витамин D в больших дозах рекомендуют врачи, как проверенный метод
Однократный прием витамина D в количестве, на три порядка (!) превышающем суточную норму, на полтора месяца обеспечивает поддержание активного противотуберкулезного иммунитета.
Витамин D, применяющийся для профилактики переломов, рака и диабета, использовался для лечения туберкулеза еще до появления антибиотиков, однако до сих пор никто не занимался изучением его влияния на иммунитет к вызывающим это заболевание микобактериям.
При обследовании инфицированных туберкулезом пациентов лондонских клиник ученые из школы медицины и стоматологии королевы Марии и Имперского колледжа выявили у более чем 90% участников исследования дефицит витамина D.
Оказалось, что одна большая доза витамина D значительно повышает активность противотуберкулезного иммунитета . Важность этого открытия трудно переоценить, т.к. заболеваемость туберкулезом во всем мире стремительно возрастает. В последние годы в Великобритании рост заболеваемости, особенно в крупных городах, принимает угрожающие масштабы, что скорее связано не с недостаточным поступлением витамина D с продуктами питания, а с недостаточной инсоляцией, являющейся необходимым условием синтеза витамина D в коже.
Авторы считают, что введение недорогих и безвредных пищевых добавок, обогащенных витамином D, в рацион городских жителей, особенно входящих в группу риска, должно снизить уровень заболеваемости туберкулезом. Кроме того, возможен также вариант обогащения витамином D молока и апельсинового сока, что уже давно практикуется, правда с другими целями, в США и Канаде.
Необходимая суточная норма витамина D учитывая возраст человека
Суточная норма витамина D для взрослых , 10 мкг, или 400 МЕ — понятие условное. Этот витамин синтезируется в коже под действием солнечных лучей, месяцами хранится в жировой ткани, и принято считать, что дополнительный его прием необходим только грудным детям и некоренным жителям Крайнего Севера во время полярной ночи, а усиленно рекламируемая польза витамина D для лечения остеопороза вызывает обоснованные сомнения.
Гипервитаминоза D и различных неприятных последствий вроде кальциноза тканей и даже смертельного исхода из-за нарушения работы кальциевых каналов клеток сердечной мышцы при желании добиться можно, но сложно — для этого нужно принимать его не по капле в день, а по пузырьку и в течение длительного времени. Максимально допустимая доза витамина D — тоже расплывчатое понятие: опасной разовой дозой весьма условно считается 1 млн МЕ — четверть грамма!
Авторы другого исследования, сделавшие вывод о пользе витамина D для профилактики различных форм рака, рекомендовали для этого ежедневный в течение длительного времени прием той же 1000 МЕ (правда, предупредив, что вдвое бОльшая дозировка при постоянном приеме уже является опасной).
Так что особенно настойчиво отговаривать читателей от смелых экспериментов над собой мы не будем, хотя лучше всё-таки подождать официального одобрения рекомендаций британских врачей.
Ссылки по теме:
Новость разместил Игорь Алексеев,
компания Linkom
25.05.2007
Остеопороз. Факторы риска развития остеопороза.
Остеопороз — системное заболевание скелета, характеризующееся уменьшением костной массы и нарушением микроархитектоники костной ткани, ведущими к повышению хрупкости кости и появлению переломов (Международная конференция по остеопорозу, Амстердам, 1996).
Проблема остеопороза чрезвычайно актуальна и по значимости занимает четвертое место среди неинфекционных заболеваний после сердечно-сосудистых, онкологических заболеваний и сахарного диабета.
В США, Европе и Японии страдают остеопорозом 75 млн. человек, из них 1/3 составляют женщины в постменопаузальном периоде. В последние годы наметилась тенденция к увеличению количества больных, страдающих остеопорозом. Переломы шейки бедра, связанные с остеопорозом, наряду с ИБС, раком матки, раком молочной железы являются наиболее частыми причинами смерти женщин.
Факторы риска развития остеопороза
В свою очередь, эти две важнейшие детерминанты находятся под воздействием большого количества факторов риска, которые можно разделить на следующие группы.
Факторы риска развития первичного (идиопатического) остеопороза
I группа — генетические и индивидуальные факторы риска
Генетический фактор и семейный анамнез
Генетический фактор играет определенную роль в развитии остеопороза. Известно, что максимальная костная масса, т. е. количество костной ткани к моменту прекращения линейного роста, обусловливается генетически. При оптимальном количестве костной массы к моменту окончания роста риск развития остеопороза значительно меньше, чем при недостаточном ее количестве. По наследству могут передаваться мутации генов, обусловливающих недостаточное количество костной массы. Возникновению генетических мутаций могут способствовать ионизирующая радиация, различные химические сбединения и другие факторы. Системный остеопороз может прослеживаться в нескольких поколениях.
Белая раса и азиатское происхождение
Установлено, что лица, принадлежащие к белокожей расе или имеющие азиатское происхождение (японцы, китайцы, вьетнамцы и др.), в гораздо большей мере предрасположены к развитию остеопороза, чем лица черной расы. Известно, что костная масса у негров на 5% у мужчин и на 6% у женщин больше, чем у лиц белокожей расы.
Низкорослостъ и малая масса тела
Низкорослость, субтильное телосложение («узкая кость»), малая масса тела (меньше 58 кг) предрасполагают к развитию системного остеопороза, особенно у женщин после менопаузы. У женщин с избыточной массой тела риск развития остеопороза меньше в связи с большей костной массой. Имеет значение также и тот факт, что в жировой ткани проходит трансформация надпочечниковых андрогенов в эстрогены. Этим объясняется меньший риск развития остеопороза у полных женщин в постменопаузальном периоде.
Пожилой и старческий возраст
По мере старения костная масса снижается во всех участках скелета у представителей всех рас как у женщин, так и у мужчин. Это является результатом уменьшения функции остеобластов и активации — остеокластов. Остеобласты все хуже заполняют полости резорбции, созданные остеокластами. С возрастом в постменопаузальном периоде активность остеокластов резко возрастает, уменьшается количество трабекул и истончается корковый слой.
У женщин ежегодная убыль кортикальной массы в возрасте от 50 до 80 лет жизни составляет 0.9-1.1% и к 90 годам достигает 32.4%.
У женщин процесс уменьшения компактного вещества с возрастом идет более выраженно, чем у мужчин. Это обстоятельство, а также наступление менопаузы обусловливает большую частоту остеопороза у женщин.
Возраст 50 лет — это своего рода возрастной пик женщин, после которого начинается выраженное развитие остеопороза.
Преждевременное наступление менопаузы
У женщин с преждевременной менопаузой потеря костного вещества и развитие остеопороза происходит значительно быстрее по сравнению с женщинами, у которых менопауза наступает в физиологические сроки.
Длительность грудного вскармливания более 6-8 месяцев
При грудном кормлении ребенка женщина теряет значительное количество кальция. За период грудного вскармливания потеря костной массы кормящей матери может составить от 2 до 6% (Myers, 1980). Потеря кальция с грудным молоком приводит к увеличению секреции паратгормона (вторичный гиперпаратиреоз) с компенсаторной целью, чтобы увеличить реабсорбцию кальция из кишечника, а также поступление его в кровь из костной ткани, и, таким образом, стабилизировать содержание кальция в крови и в грудном молоке. В то же время, избыток паратгормона способствует развитию остеопороза.
Большое количество беременностей
Количество беременностей более 3 способствует более быстрому наступлению остеопороза.
Бесплодие, нерегулярные менструации, позднее появление первой менструации, удаление яичников до наступления естественной менопаузы
Указанные факторы в значительной мере способствуют развитию остеопороза и являются, таким образом, существенным фактором риска.
II группа факторов риска, связанных с образом жизни
Ко II группе относятся малоподвижный образ жизни, курение (никотин способствует кальциурии).
III группа факторов риска, связанных с питанием
Недостаточное поступление кальция с пищей
Установлено, что употребление кальция в количестве менее 1000 мг в сутки способствует развитию остеопороза. В периоде менопаузы и с увеличением возраста потребность в кальции возрастает.
Повышенное употребление с пищей белка
Избыточное употребление белка ведет к ацидозу и высвобождению фосфора и кальция из костей. Вегетарианцы с многолетним стажем в возрасте старше 60 лет имеют повышенное до 40% содержание минеральных веществ в лучевой кости по сравнению с лицами, употребляющими разнообразную пищу. Костная масса последовательно возрастает в следующем ряду: лица, питающиеся рыбой, лица, употребляющие разнообразную пищу, вегетарианцы.
Повышенное употребление с пищей жиров и пищевой клетчатки
Жиры и пищевая клетчатка уменьшают всасывание в кишечнике кальция. Поэтому чрезмерное употребление этих продуктов способствует развитию остеопороза.
Повышенное употребление кофе
Употребление кофе больше 5 чашек в день способствует развитию остеопороза путем усиления кальциурии.
Злоупотребление алкоголем постепенно снижает костную массу, угрожает развитием остеопороза.
Остеопороз. Факторы риска.
В последнее время мы все чаще и чаще слышим слово- остеопороз. Что же это за болезнь такая? С научной точки зрения, остеопороз – это системное заболевание скелета, характеризующееся уменьшением костной массы и нарушениями микроархитектоники костной ткани, что приводит к патологической ломкости костей и повышенному риску возникновения переломов.
Костная ткань может стать пористой буквально как губка, а это — частые переломы, трещины костей.
Остеопороз может присутствовать без каких-либо симптомов в течение десятилетий, поскольку это заболевание не вызывает никаких симптомов кроме переломов костей .Поэтому пациенты могут годами не подозревать о подкравшемся недуге.
Плотность костной ткани в значительной степени зависит от генетических факторов, которые в свою очередь могут изменяться под воздействием экологических факторов, приема некоторых лекарств и др. Например, мужчины имеют более высокую плотность костей, чем женщины, а афро-американцы имеют более высокую плотность костей, чем кавказские или американцы азиатского происхождения.
Обычно костная ткани формируется в детстве и достигает пика примерно в 25 лет. Затем плотность костной ткани поддерживается в течение около 10 лет постоянной. После 35 лет, мужчины и женщины, как правило, теряют 0,3% -0,5% от плотности костной ткани в год, как результат процесса старения.
Ниже перечислены факторы, которые повышают риск развития остеопороза:
- Женский пол
- Кавказская или азиатская раса
- Хрупкое телосложение
- Наследственность
- Курение. Одна пачка сигарет в день на протяжении всей взрослой жизни может привести к потере 5% -10% костной массы. Курение снижает уровень эстрогенов и может привести к потере костной массы женщин до наступления менопаузы.
- Чрезмерное употребление алкоголя
- Диеты с низким содержанием кальция
- Плохое питание и плохое общее состояние здоровья
- Мальабсорбция — (синдром нарушенного всасывания) — расстройство всасывания в тонкой кишке одного или нескольких питательных веществ и возникновение нарушения обменных процессов.
- Низкий уровень эстрогена у женщин ( встречается в период менопаузы или после раннего хирургическое удаление обоих яичников)
- Низкий уровень тестостерона у мужчин
- Химиотерапия, что может привести к ранней менопаузе из-за токсического воздействия на яичники
- Аменорея (отсутствие менструации) у молодых женщин, связанная с низким уровнем эстрогенов
- Гипертиреоз — заболевание щитовидной железы
- Гиперпаратиреоз — это заболевание, при котором происходит избыточная выработка гормона паращитовидных желез (паратирина, паратгормона), в результате чего уровень кальция в крови поддерживает путем, в частности, удаление его из костей.
- Дефицит витамина D. Когда витамин D не хватает, организм не способен поглощать достаточное количество кальция из рациона питания
- Длительное (более 3-ех месяцев) употребление глюкокортикоидов (преднизолон, кортизон, дексаметазон). Глюкокортикоиды — противовоспалительные препараты, широко используюемые во многих областях медицины, в том числе для лечения бронхо–легочных, ревматических, эндокринных, кожных и др.заболеваний. Исследования показали, что при длительном применении глюкокортикоидов остеопороз развивается у 30–50% пациентов. Глюкокортикоиды в избыточном количестве заставляют кальций активно вымываться из костей, способствуя развитию остеопороза.
- Малоподвижный образ жизни. Вынужденное обездвиживание при параличах, инсультах, артритах может также привести к развитию остеопороза. Есть факты, что если человека полностью обездвижить, то он за год потеряет 50% прочности скелета.
Как лечить остеопороз и как его предотвратить?
Целью лечения остеопороза является предотвращение переломов костей за счет сокращения потерь или, желательно, за счет увеличения плотности и прочности костей. Хотя раннее выявление и своевременное лечение остеопороза может существенно снизить риск будущих переломов, ни один из имеющихся на сегодня методов лечения остеопороза не дает полного излечения. Таким образом, профилактика остеопороза является не менее важной, чем лечение.
Профилактические меры включают:
— Изменить образ жизни: бросить курить, сократить чрезмерное потребление алкоголя, делать физические упражнения. Однако, если у вас уже есть остеопороз, важно избежать упражнений, которые могут повредить и без того уже ослабленные кости. У пациентов старше 40 лет и лиц с болезнями сердца, ожирением, диабетом и высоким кровяным давлением, физические упражнения должны проходить под наблюдениям врача. Физические упражнения имеют большое значение, однако они не приводят к существенному увеличению плотности костей. Польза физических упражнений для лечения остеопороза в основном связана с уменьшением риска падения за счет улучшения подвижности тела и увеличения мышечной массы. Многие врачи рекомендуют ежедневную ходьбу.
— Cбалансированная диета с адекватным количеством кальция и витамина D. Создание надежных и здоровых костей требует адекватного приема кальция, начиная уже с детского и подросткового возраста для обоих полов. Однако, высокое потребление кальция, само по себе, еще недостаточно для лечения остеопороза, и не должно рассматриваться как альтернатива выписанным врачом лекарственным препаратам для лечения остеопороза. В течение первых лет после менопаузы потеря костной массы может происходить даже если и будут приниматься пищевые добавки с кальцием.
Чтобы кальций, поступающий в организм, лучше усваивался, следует принимать витамин D или употреблять богатые им продукты: печень трески, тунец, рыбий жир, скумбрию, палтус, лосось, сардины. Однако, только кальция и витамина D не достаточно для лечения остеопороза, они должны сочетаться с другими, назначенными врачом, методами лечения. Помните, что передозировка витамина D, а именно выше 2000 единиц / день, может привести к токсическому уровню витамина D в организме, а повышенный уровень кальция в крови и моче может быть причинить камней в почках. Поскольку различные пищевые добавки могут содержать витамин D и кальций, важно пересмотреть общее их содержание в добавках и пище. Например,
В литературе широко обсуждается влияние кальция на процессы камнеобразования в почках. Данные по этому вопросу достаточно противоречивы. Так, ряд исследователей показали, что высокое содержание кальция в диете приводит к повышению риска образования камней на 20%. Вместе с тем существуют работы, в которых, наоборот, отмечено снижение риска образования камней в почках при применении солей кальция. Выявлены и другие эффекты препаратов кальция: они снижают риск колоректального рака, способны понижать артериальное давление, снижают концентрацию липидов сыворотки. Однако для подтверждения этих фактов требуются дополнительные исследования.
Для лечение остеопороза врач может вам назначить лекарственные препараты, которые способствуют остановке потери костной массы и увеличению прочности кости, такие как алендронат (Fosamax), риседронат (Actonel), ралоксифен (Evista), ибандроната (Boniva), кальцитонин (Calcimar) и золендронат (Reclast), терипаратид (Forteo).
Гормональная заместительная терапия (ГЗТ) у женщин после менопаузы способствует остановке развития остеопороза. Однако последние исследования ученых доказывают, что у ГЗТ есть и неблагоприятные последствия, такие как повышенный риск инфаркта, инсульта, тромбоза, а также рак молочной железы. В связи с этим ГЗТ не рекомендуется для длительного применения в лечении остеопороза.
Зоя Павлова
для сайта med39.ru
по материалам англоязычных сайтов
Остеопороз: кто в группе риска?
Остеопороз: кто в группе риска?
Человеческий скелет состоит более чем из 200 костей. Кости, мышцы и суставы создают подвижный и прочный каркас тела, выдерживая огромные нагрузки во время ходьбы, бега, прыжков, поднятия тяжестей. Предельная прочность костей здорового человека воистину впечатляет. Так, большеберцовая кость голени могла бы выдержать вес 27 человек, а на разрыв ее прочность сравнима с чугуном.
Несмотря на такую надежность скелета, по статистике, только в нашей стране каждую минуту случается перелом 6–7 позвонков и один человек становится жертвой перелома шейки бедра. Эти травмы опорно-двигательного аппарата чаще всего связаны с развитием остеопороза.
Патологическая хрупкость
Остеопороз – хроническое заболевание, делающее кости хрупкими и ломкими. При этой патологии скелет истончается, теряет прочность, а на рентгеновском снимке выглядит почти прозрачным. Остеопороз разрушает костную ткань всего организма, однако первый удар принимают на себя те части тела, которые несут наибольшую нагрузку: позвонки, кости таза и нижних конечностей.
Человек, страдающий остеопорозом, становится уязвимой мишенью патологических переломов – травматических повреждений костей под действием незначительной нагрузки, которая в норме не причиняет вреда. При остеопорозе переломы могут возникать при любом неловком движении, обычной ходьбе, езде в транспорте.
Почему кости теряют прочность
Формирование костей начинается еще во внутриутробном периоде. Благодаря делению клеток постепенно формируется скелет, который начинает активно обрастать солями кальция, набирая максимальную массу к 20–25 годам. От питания и образа жизни человека в этот период зависит прочность и долговечность костей.
Кость не статична, она постоянно обновляется. Старые клетки разрушаются, молодые образуются. С возрастом подвижность человека постепенно снижается, уменьшается мышечная масса, а значит, и нагрузка на скелет. Организм за ненадобностью избавляется от излишков костной ткани, процессы костной деструкции начинают преобладать над остеосинтезом. Зачем носить лишнее? Кроме того, уменьшается усвояемость кальция из пищевых продуктов, что тоже отражается на состоянии скелета. Именно поэтому остеопороз долгие годы считался закономерным процессом старения организма.
Однако современные исследования показывают, что процесс разрушения костей все чаще начинается до срока, приковывая к больничной койке активных людей трудоспособного возраста.
Основные причины раннего остеопороза:
- нарушение питания и двигательного режима в детском возрасте, что приводит к формированию изначально слабого скелета;
- вредные привычки, голодные диеты, малоподвижный образ жизни, которые нарушают возобновление костной ткани в зрелом возрасте;
- гормональный дисбаланс – снижение уровня эстрогенов у женщин и тестостерона у мужчин, преждевременное развитие климакса, метаболического синдрома и ряд других гормональных заболеваний.
Как распознать остеопороз
Коварство остеопороза заключается в том, что человек до поры до времени даже не подозревает о происходящем в организме и продолжает жить привычной жизнью. Так, женщина в течение 10 лет после прекращения менструаций может потерять до 20% костной массы. Единственными клиническими проявлениями остеопороза становятся признаки уже случившихся переломов. Причем многие из этих симптомов пациенты объясняют остеохондрозом, усталостью, артрозом или просто возрастом.
Признаки остеопороза
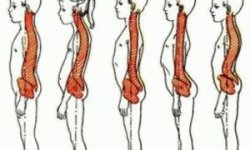
- Хронические боли в позвоночнике, которые усиливаются при движении и возникают как следствие компрессионных переломов позвонков (когда тело позвонка сдавливается сверху вниз, сжимается в вертикальной плоскости). Со временем деформация позвонков вызывает симптомы радикулита, сдавливая нервные корешки. Остеопороз часто бывает первопричиной грыжи позвоночника и сопутствует остеохондрозу.
- Деформация позвоночника: сколиоз, кифоз, появление сутулости или горба, как говорят в народе. Разрушение тел позвонков может приводить к уменьшению роста, у некоторых людей до 10–15 см за несколько лет жизни с остеопорозом.
- Судороги в ногах, чаще по ночам.
- Наконец, поздними симптомами становятся переломы костей рук и ног. Самым опасным является перелом шейки бедра. Смертность в течение года после этой травмы в России достигает 52%.
Что приводит в группу риска
- Половая принадлежность. Болезнь «любит» женщин, особенно стройных голубоглазых блондинок с изящными запястьями и лодыжками.
- Сниженный уровень половых гормонов (как у мужчин, так и женщин), что чаще всего наблюдается в пожилом возрасте. К подобным эндокринным нарушениям приводят некоторые болезни желез внутренней секреции (тиреотоксикоз, гипертиреоз, сахарный диабет, ожирение), нерегулярная половая жизнь, позднее начало менструаций у девочек и ранний климакс у женщин, а также периоды аменореи (отсутствие менструаций).
- Наследственная предрасположенность к остеопорозу, частые переломы у родственников.
- Длительный прием некоторых лекарственных препаратов – глюкокортикоидов, противосудорожных средств и иммунодепрессантов.
- Малоподвижный образ жизни, в том числе длительный постельный режим по медицинским показаниям.
- Неправильное питание, гипо- и авитаминозы, развитие пищевого дефицита.
- Курение, пристрастие к кофе и алкоголю. Эти привычки снижают количество кальция в крови.
Известно, что избыточные физические нагрузки, недостаточное питание,
пониженная масса тела, а также стрессы, в том числе акклиматизация во время
отпуска, могут вызвать аменорею – период отсутствия месячных у женщин. Если
аменореядлится несколько месяцев, возникает серьезный риск развития
остеопороза независимо от возраста женщины.
Диагностика остеопороза
Для выявления остеопороза есть несколько методов, которые, как правило, используются в комплексе.
Рентгенография костей
Этот метод выявляет признаки остеопороза при значительной потере костной массы (около 30%), позволяет диагностировать старые и новые переломы, смещения и деформации костей.
Денситометрия
Это комплекс методик, измеряющих плотность кости, содержание в ней неорганических компонентов. Может проводиться с помощью компьютерной томографии, низкоинтенсивного рентгеновского излучения или радиоизотопного сканирования. Выявляет признаки остеопороза при дефиците костной массы в 2–5%. Денситометрия дистальных частей скелета (кистей рук, стоп, пяточной кости) чаще используется в качестве скрининга. Для выявления более ранних изменений проводят исследование костей позвоночника.
Учитывая бессимптомное течение начальных стадий остеопороза, людям из группы риска рекомендуется планово проходить денситометрию как скрининговое исследование после 40 лет. Если факторов риска нет, с обследованием можно подождать до 45–50 лет.
Лабораторная диагностика биохимических показателей в крови
Эта диагностика нацелена на выявление:
- маркеров остеосинтеза (остеокальцин и щелочная фосфатаза);
- маркеров минерального обмена (паратгормон, фосфор, кальций);
- маркеров разрушения костной ткани (деоксипиридинолин, коллаген 1-го типа – CrossLaps).
Профилактика остеопороза
Полностью восстановить разрушенные кости скелета невозможно. Поэтому профилактические меры играют огромную роль не только в предотвращении, но и в лечении остеопороза.
Диета против остеопороза
«Пейте, дети, молоко – будете здоровы», так как в молоке и молочных продуктах содержится рекордное количество кальция. Безусловные лидеры по содержанию этого элемента – сыры: в 100 г более 1000 мг кальция! Из овощей богата кальцием капуста (210 мг/100 г), из морепродуктов и рыбы – креветки (110 мг/100 г), а также консервированные сардины, хамса и тюлька (350–410 мг/100 г). Остальная рыба относительно бедна кальцием, зато содержит много витамина D, необходимого для усвоения кальция и образования костной ткани.
Кроме того, чтобы кальций использовался по назначению, а не откладывался в виде камней и кальцинатов, организму нужно получать достаточное количество витамина С и магния.
Суточные нормы кальция:
- дети до 3 лет – 600 мг
- дети 4–10 лет – 800 мг
- дети 10–13 лет – 1000 мг
- подростки 13–16 лет – 1200 мг
- взрослые – 1000 мг
- беременные и кормящие женщины – 1500–2000 мг
Активный образ жизни
Физиологами давно замечено, что рост костной ткани происходит под действием нагрузки. Нет движения – нет крепкого скелета. Чем больше мышечная масса, тем толще и крепче кость. Поэтому очень важно приучать к регулярным физическим упражнениями и нагрузкам детей, а также следовать принципам активного образа жизни в зрелом возрасте. Однако у людей с признаками остеопороза двигательная активность должна быть строго дозирована, им показана лечебная физкультура под руководством врача-инструктора.
У профессиональных спортсменов толщина и прочность костей иногда
значительно превышает норму. У тяжелоатлетов гипертрофируются кости
нижних конечностей и позвоночника, у футболистов – кости стопы,
у теннисистов и бадминтонистов – кости ударной руки.
Солнце и здоровый загар
Под действием солнечного света в организме синтезируется витамин D, отличное средство для профилактики рахита у детей и остеопороза у взрослых. Принимая солнечные ванны или посещая =солярий http://medweb.ru/articles/solyarii-instruktsiya-po-primeneniyu , всегда нужно помнить о правилах загара.
Солнцезащитные средства с фактором SPF 15+ и выше не только спасают кожу от ожогов, но и полностью прекращают выработку витамина. Поэтому для профилактики остеопороза рекомендуется дозированно подвергать солнцу незащищенную кожу. Летом для этого достаточно 10–15 минут в день.
Медикаментозное лечение остеопороза
Подходы к лечению остеопороза противоречивы. Для медикаментозной коррекции используют:
- лекарственные средства, замедляющие разрушение костной ткани: эстрогены (часто в виде заместительной гормональной терапии у женщин в постменопаузе или после удаления яичников), кальцитонин, бифосфонаты;
- препараты, стимулирующие остеосинтез, обладающие анаболическим эффектом: тестостерон, препараты паратиреоидного гормона;
- препараты кальция, витамин D и их комбинации.
Кроме медикаментозных существуют хирургические методы лечения остеопороза.
Разработан метод вертебропластики, когда в разрушенные в результате остеопороза
тела позвонков вводится специальный цемент – вещество, которое после застывания
принимает на себя часть механической нагрузки позвоночника,
уменьшая боли и улучшая качество жизни пациентов.
Эксперт: Галина Филиппова, врач-терапевт, кандидат медицинских наук
Автор: Наталья Долгополова, врач-терапевт
Остеопороз – это естественный этап старения человека или его можно устранить: мифы и правда
1. Остеопороз – это естественный этап старения человека. У детей не бывает остеопороза. Это миф.
Старший возраст – это один из серьезных факторов риска развития остеопороза. Тем не менее, это заболевание развивается на пенсии далеко не у всех: им страдают каждая 2-я женщина и каждый 3-й мужчина в возрасте старше 70 лет. По мнению ученых, положительную роль в поддержании здоровья костей играет достаточное потребление кальция и регулярная физическая нагрузка.
Остеопороз у детей может развиваться на фоне хронических заболеваний многих внутренних органов: почек, щитовидной железы, желудочно-кишечного тракта, легких, при сахарном диабете и т.д., а также может быть генетически предопределенным (несовершенный остеогенез и др.).
Неустраняемые (основные) факторы остеопороза:
- Женский пол
- Возраст старше 65 лет
- Естественная менопауза
- Ранняя менопауза, хирургическая или естественная (до 45 лет)
- Гипогонадизм (низкий уровень тестостерона) у мужчин
- Наличие характерных для остеопороза переломов в семье в возрасте старше 50 лет (как у близких родственников – папа, мама, так и у более дальних, но кровных родственников)
- Длительный постельный режим (после перенесенных заболеваний, травм и др.) — более 2 месяцев
- Любой предшествующий перелом и срок менее 5 лет после предшествующего перелома
- Прием глюкокортикостероидов более 3 месяцев
- Белая (европеоидная) раса
Устраняемые факторы риска остеопороза:
- Худоба (масса тела
- Низкая физическая активность
- Склонность к падениям (заболевания центральной нервной системы, приводящие к головокружениям, неустойчивости при ходьбе, нарушении координации, слепота и т.д.)
- Недостаточное потребление кальция с пищей и/или заболевания желудочно-кишечного тракта, препятствующие его всасыванию (нормальный уровень кальция в крови ещё не означает, что в организме его хватает)
- Дефицит витамина Д
- Злоупотребление алкоголем
- Чрезмерное употребление кофе
- Курение повышает риск развития остеопороза (у курящих чаще развиваются переломы)
2. Остеопороз – женское заболевание. Мужчинам он не грозит. Это миф.
Остеопорозом болеют и мужчины. Действительно, у женщин остеопороз встречается в среднем в четыре с половиной раза чаще, чем у мужчин. Тем не менее, примерно четверть представителей сильного пола ломает кости именно из-за остеопороза. В молодости у мужчин может развиться остеопороз из-за приема ряда препаратов, в частности кортикостероидов, или под влиянием факторов наследственности. В старшем возрасте развитие остеопороза нередко взывает недостаток тестостерона.
Более высокий риск остеопороза у женщин связан с общей меньшей костной массой и меньшими размерами костей, чем у мужчин. Кроме того, женщины теряют костную массу быстрее и в большем количестве в связи с менопаузой и большей продолжительностью жизни.
3. Остеопороз – следствие неправильной осанки. Это миф.
Компрессионные переломы позвонков, возникающие при остеопорозе, нередко приводят к нарушению осанки – выгибанию позвоночника вперед. Однако немало людей с этим заболеванием имеют совершенно нормальную осанку.
Нарушение осанки не приводит к остеопорозу и не ухудшает состояние костей. Обратное тоже неверно: хорошая осанка не предотвращает остеопороз.
4. Остеопороз – «молчащая» болезнь. Она не проявляется до тех пор, пока не произойдёт перелом или, наоборот, об остеопорозе говорят именно боли.
Болезнь развивается постепенно, годами. А человек ничего не чувствует до первого перелома. Но при внимательном отношении к себе можно заметить признаки остеопороза. Это определенный вид боли в грудном и поясничном отделе позвоночника. Она есть, когда человек стоит: хрупкий позвонок «прогибается» под тяжестью нашего вертикального положения, в то время как в положении лежа или сидя, боль ослабевает или совсем проходит. Некоторые пациентки говорят, что раньше они могли весь день заниматься домашней работой на ногах, а теперь «болит спина» и в течение дня им необходимо полежать. Такие симптомы – признак развивающегося остеопороза. Часто боли при остеопорозе путают с остеохондрозом. Стоит понимать, что при остеохондрозе боль в положении лежа не проходит: напротив, может усилиться.
Тем не менее, большинство людей, страдающих этим заболеванием, узнают о нем, когда проходят исследование плотности костной ткани или получают перелом.
5. Остеопороз – наследственное заболевание. Его невозможно предупредить.
У людей, чьи кровные родственники имеют остеопороз, риск развития данного заболевания выше. Но это не означает, что болезнь нельзя предупредить или избежать её пагубных последствий – переломов.
6. Профилактику остеопороза нужно проводить с раннего детства.
Особенно важны правильное питание и физическая активность в детском и подростковом возрасте. Это время интенсивного роста костей и наращивания костной массы (качество и плотность костей). Пик костной массы достигается к 18 – 25 годам. После этого периода костную массу увеличить невозможно. Можно лишь сохранять то, что уже накоплено.
7. Употребление чая снижает риск развития остеопороза. Это миф.
Чай полезен сам по себе и на остеопороз он никак не влияет.
8. Проблем с костями не будет, если в рационе много продуктов, содержащих кальций. БАДы на основе кальция и витамина D3 защищают от остеопороза. Это миф.
В продуктах всегда есть кальций. Проблема в том, что он должен усваиваться клетками костной ткани. За это во многом ответственны женские половые гормоны, которых в старшем возрасте становится меньше. Они уже не могут эффективно справляться со своими обязанностями, и тогда нарушается костный обмен. Одного правильного, сбалансированного по кальцию питания оказывается недостаточно. Нужны средства, которые помогут организму его усвоить. В качестве таких помощников хороши фитогормоны и фитоэстрогены. Через синтез гормонов они улучшают всасывание кальция в желудочно-кишечном тракте, усиливают процессы костного самообновления, уменьшают проявления мышечной слабости.
Чтобы кальций усваивался, нужно наладить работу кишечника и восстановить функции клеток костной ткани. Тогда они смогут усвоить всосавшийся кальций и направить его на строительство кости. Если этого не происходит, то препараты кальция будут не тормозить остеопороз, а усиливать процессы развития атеросклероза. Циркулирующее в крови избыточное количество этого микроэлемента будет откладываться на стенках сосудов, что рано или поздно может привести к сердечно-сосудистым проблемам и повысить риск инфаркта.
9. При остеопорозе опасны только сильные падения. Это миф.
При этом заболевании некоторые переломы, особенно костей позвоночника, могут случаться без падения или удара, а только под влиянием массы тела. Такие переломы называются компрессионными.
10. Остеопороз не является социально-значимой болезнью. Это миф.
Социальное значение остеопороза велико — при этом заболевании кости становятся хрупкими и легко ломаются:
- в европейской популяции каждые 30 секунд отмечается один случай перелома на фоне остеопороза;
- в России – около 4 миллионов переломов в год имеют под собой основу в виде нарушения плотности костной ткани;
- смертность в первые 2 года после низкоэнергетического перелома (имеется в виду, разумеется, перелом позвонков или перелом шейки бедра) составляет 45%;
- более половины больных с переломом шейки бедра погибает в первые 6 месяцев от застойных явлений, вызванных неподвижностью. Это могут быть инфаркты миокарда, застойные пневмонии, сепсисы, вызванные пролежнями;
- 40% людей, переживших 2 года после перелома, остаются инвалидами;
- только 15% возвращается к привычной жизни, но при этом сохраняется риск любого повторного перелома, который возрастает в 4 раза, а риск перелома шейки бедра увеличивается в 2.5 раза.
Статья написана по материалам сайтов: spinet.ru, www.eurolab.ua, med39.ru, www.medweb.ru, 03info.com.
»