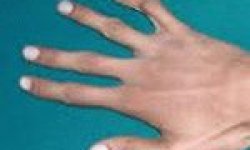
Впр нижних конечностей деформация голеней и стоп
Навигация: Начало Оглавление Поиск по книге Другие книги — 0
Содержание
Врожденные пороки развития тазового пояса и нижних конечностей
Врожденные пороки нижних конечностей встречаются чаще верхних и составляют 55% всех пороков развития опорно-двигательного аппарата.
Врожденные пороки развития бедра
Являются относительно редкими, однако среди всех врожденных аномалий развития нижних конечностей уродства тазобедренного сустава и бедра стоят на первом месте и составляют 1, 2% по отношению ко всем уродствам.
Пороки бедра чрезвычайно разнообразны: от небольшой аномалии развития до резко выраженной. Недоразвитию бедра часто сопутствуют другие пороки конечности или их сегментов, чаще оно сочетается с отсутствием надколенника, малоберцовой кости и другими пороками.
Симптомы . При врожденном недоразвитии бедра прежде всего обращает на себя внимание хромота, степень которой зависит от тяжести порока и степени укорочения конечности. Функция смежных суставов (тазобедренного и коленного) чаще сохранена, исключая те случаи, когда уродство касается проксимального или дистального концов бедра. С возрастом, а иногда и при рождении, вместе с недоразвитием бедра отмечается его порочная установка и контрактуры в тазобедренном суставе.
Врожденные пороки бедра по клинической и рентгенологической картине бывают самыми различными как по локализации, так и по распространенности. Несмотря на это, общим для всех пороков является: укорочение бедра, сглаженность контуров пораженной конечности, конусообразная форма бедра, ротация конечности в боковую сторону, перекос и опушение таза в сторону укороченной конечности, атрофия ягодичной мускулатуры на пораженной стороне, сглаженность ягодичной складки, вплоть до полного ее исчезновения, гипотрофия прямой мышцы бедра, эквинусная установка стопы. С возрастом укорочение бедра, как правило, прогрессирует. Более четкое представление о степени недоразвития бедренной кости дают данные рентгенографии.
Лечение . В основном сводится к компенсации недостающей длины конечности. Укорочение или другой вид недоразвития бедренной кости необходимо лечить в самом раннем детском возрасте. Для этой цели используют операции, стимулирующие рост конечностей за счет активизации функции ростковых зон.
Укорочение бедра начиная с 4-5-летнего возраста можно устранить и за счет дистракционного эпифизеолиза и с помощью дистракционных аппаратов в сочетании с остеотомией укороченного сегмента.
При резком укорочении бедра, когда удлинение невозможно, проводят либо ампутацию стопы с последующим протезированием, либо артродезируют короткое бедро с голенью, получая таким образом длинную культю.
Укорочение бедра можно компенсировать различными ортопедическими аппаратами или обувью с двойным следом.
Врожденный вывих бедра
Основными симптомами дисплазии тазобедренного сустава у новорожденных является: соскальзывание головки бедренной кости при его отведении, ограничение отведения бедер, асимметрия ягодичных складок, а при наличии вывиха (боковая) ротация конечности и ее укорочение (при одностороннем вывихе).
Симптом соскальзывания головки бедра или симптом «щелчка» возникает из-за недоразвития заднего края вертлужной впадины. Этот симптом выявляется только в первые дни после рождения ребенка и то не во всех случаях.
Врожденный вывих бедра чаще бывает односторонним и левосторонним, у девочек он случается в 7 раз чаще, чем у мальчиков. Прямая наследственная передача вывиха бедра отмечена у 5% больных.
Симптомы . Врожденный вывих бедра характеризуется хромотой, укорочением ноги на вывихнутой стороне, ее (боковой) ротацией. Классическим признаком вывиха бедра является симптом Тренделенбурга — опускание ягодицы на здоровой стороне при опоре на вывихнутую ногу и утиная походка при двустороннем вывихе.
Рентгенологически определяется стояние головки бедренной кости вне вертлужной впадины. Головка на стороне вывиха обычно меньших размеров, уплощена и располагается выше вертлужной впадины.
М. В. Волков (1973) различает 5 степеней вывиха: при 1-й — головка стоит вне впадины, но на ее уровне (латеропозиция), при 2-й- головка стоит выше У-образного хряща, нижний полюс ее находится в верхней части вертлужной впадины, при 3-й — головка бедра вся располагается выше впадины, при 4-й — головка покрыта тенью крыла подвздошной кости, при 5-й — головка бедренной кости расположена на крыле подвздошной кости на значительном расстоянии от впадины.
Лечение врожденного вывиха бедра необходимо осуществлять в самом раннем детском возрасте, с первых дней жизни ребенка. Для этой цели у новорожденных применяют стремена Павлика, у более старших детей грудного возраста — абдукционные аппараты, шины, подушечки, трусики, удерживающие бедро в положении отведения в тазобедренных суставах. С годичного возраста можно осуществить устранение вывиха путем постоянного вытяжения (функциональный метод) с последующим наложением аппарата Гневковского.
При невправимом вывихе с 2-3-летнсго возраста показано оперативное лечение — открытое устранение вывиха бедра.
При высоком вывихе детям старшего возраста показано укорочение верхней трети бедренной кости перед вправлением головки во впадину в пределах 1,5- 2,5 см (по Заградничеку).
Варусные и вальгусные деформации бедра
Вследствие внутриутробного повреждения эпифизарного хряща шейки бедренной кости или нарушения оссификации шейки возникает coxa vara или coxa valga.
Coxa valga встречается одинаково часто у мальчиков и у девочек. У 1/3 больных этот врожденный дефект двусторонний (Б. Френка, 1968).
Симптомы . Этот порок развития шейки бедренной кости устанавливается чаще рентгенологически, протекает бессимптомно и только в тяжелых случаях требует хирургического лечения — девальгизирующей остеотомии для улучшения походки.
Лечение только оперативное-корригирующая остеотомия для создании нормального шеечно-диафизарного угла.
Отсутствие надколенника
Как изолированный дефект, встречается чрезвычайно редко. При этой патологии мыщелки бедра обычно недоразвиты, как и бугристость большеберцовой кости. Четырехглавая мышца бедра отстает в развитии, иногда отмечается ее гипертрофия. Отсутствие надколенника часто сочетается с вывихом голени в суставе колена, недоразвитием или дефектом бедра и голени, врожденным вывихом бедра, косолапостью.
Симптомы . Отсутствие надколенника не вызывает больших функциональных изменений, но при спортивных упражнениях, длительной ходьбе может появляться утомляемость, слабость в ноге.
Лечение. При изолированном пороке лечение не показано. При сочетании с вывихом голени в суставе колена или genu recurvatum прибегают в раннем возрасте к устранению этих деформаций консервативными методами, в старшем — оперативными.
Врожденный вывих надколенника
Среди другой врожденной патологии встречается нечасто.
Наблюдается семейная наследственная форма врожденного вывиха надколенника и сочетание этого порока с другими видами аномалий. У мальчиков врожденные вывихи надколенника бывают в 2 раза чаще, чем у девочек. Надколенник смещается, как правило, в боковую сторону (кнаружи),
Симптомы . Неустойчивая походка, больные часто падают, быстро утомляются, Возможно ограничение движений в суставе колена. Четырехглавая мышца бедра резко напряжена. С возрастом наступают вторичные деформации в колене — боковое (вальгусное) отклонение голени, деформирующий артроз. Боковой мыщелок бедра и голени недоразвит, уплощен. Недоразвитой оказывается и медиальная широкая мышца бедра, а иногда она полностью отсутствует. Смещенный надколенник недоразвит, уменьшен в размерах, изменен по форме. Отмечается боковая (наружная) ротация бедра и голени.
Лечение только хирургическое, заключается оно в перемещении собственной связки надколенника и фиксации его по средней линии межмыщелковой области бедра,
Врожденный вывих голени в суставе колена
Встречается очень редко.
Коленный сустав при вывихе голени находится в положении переразгибания или сгибания. Вывих в суставе колена может сочетаться с отсутствием одной из костей голени, чаще большеберцовой, и пороками развития в голеностопном суставе.
Рентгенологически при вывихе голени отмечают недоразвитие берцовых костей, иногда отсутствие одной из них. Нередко голень ротирована и отклонена в медиальную или боковую стороны в зависимости от того, какой суставной конец недоразвит.
Лечение . Устранение врожденного вывиха голени является трудной задачей и начинать его следует с первых дней жизни ребенка путем тракции по длине и последующего закрытого устранения вывиха ручным способом. С 2 лет хирургическое лечение.
Варусные и вальгусные деформации в области сустава колена
Врожденные боковые искривления коленного сустава (genu valgum и genu varum) за счет отклонения голени — довольно редкая деформация.
Симптомы . При genu valgum угол открыт кнаружи, при genu varum — кнутри. Как правило, боковому отклонению голени сопутствуют плоскостопие и вальгусная деформация шейки бедренной кости. Эта деформация может быть наследственной. С возрастом наступают вторичные артрозные изменения в суставе.
Лечение нужно начинать с первых недель жизни ребенка — редрессация с последующим наложением гипсовой повязки. Необходимо назначить ортопедическую обувь, ЛФК, гипсовые шины на ночь. Начиная с 5-6 лет — хирургическое лечение: надмыщелковая остеотомия бедренной кости, в тяжелых случаях — и большеберцовой (поперечная, клиновидная, желобковая).
Рекурвация в суставе колена
Рекурвация голени в суставе колена связана с врожденным недоразвитием четырехглавой мышцы бедра и собственной связки надколенника. Как правило, этот дефект сочетается с вывихом или подвывихом голени. Обычно порок двусторонний.
Симптомы . Голень находится в состоянии переразгибания так, что в коленном суставе образуется угол, открытый кпереди. Бывает ограничение движений в сторону сгибания, чаще при рекурвации имеется «разболтанность» в коленном суставе. С возрастом деформация утяжеляется, появляются вторичные изменения мыщелков бедра, голени, появляются вывихи, подвывихи и др.
Лечение нужно начинать буквально с первого дня рождения — наложение гипсовой повязки в положении сгибания в коленном суставе, постепенно увеличивая его и, таким образом, растягивая четырехглавую мышцу бедра, затем ЛФК, массаж; после 2-летиего возраста уже требуется оперативное вмешательство, если до этого времени ребенок не лечился.
Врожденная сгибательная контрактура в суставе колена
Этот порок развития наблюдается нечасто. Он характерен наличием сгибательной контрактуры в суставе колена и своеобразной кожной складки — pterygium. Кожа натянута над сухожилиями сгибателей голени. Меняется и топография нервных стволов, расположенных по задней поверхности коленного сустава и голени.
Лечение только оперативное, начиная с 5-6 лет. Удлинение сухожилий, рассечение соединительнотканных тяжей в подколенной ямке. До этого возраста можно назначить ношение туторов.
Полное или неполное недоразвитие большеберцовой кости
Симптомы . На стороне поражения голень укорочена, уменьшена в размерах. Оставшаяся малоберцовая кость укорочена, утолщена и искривлена по типу варусной голени. При отсутствии большеберцовой кости стопа находится в положении супинации, варуса, эквинуса и даже подвывиха кнутри. Функция стопы снижена, спорность конечности нарушена. Дистальный конец малоберцовой кости соединяется с таранной, а при полном вывихе стопы кнутри лежит свободно, не образуя сочленения со стопой. Часто I и II пальцы стопы на стороне поражения отсутствуют или недоразвиты. Вместе с пальцами могут отсутствовать соответствующие кости плюсны и клиновидные кости. Движения в голеностопном суставе при отсутствии большеберцовой кости ограничены. При неполном недоразвитии этой кости дефект ее обнаруживается чаше в средней и нижней трети. На месте отсутствующей костной части иногда имеется соединительнотканный тяж, который интимно соединяется с оставшейся частью большеберцовой кости (а иногда с малоберцовой костью) в дистальном или проксимальном ее отделах, иногда — с капсулой сустава. Нарушается форма сустава колена. Надколенник иногда отсутствует, часто вывихивается кнаружи, недоразвит. Недоразвитыми оказываются и мышцы голени и стопы, они меняют свое направление, атрофичны. Часто полностью отсутствуют передняя большеберцовая мышца и длинный разгибатель большого пальца. Нарушается функция и четырехглавой мышцы бедра из-за отсутствия ее дистальной точки прикрепления.
Лечение больных с полным или неполным недоразвитием голени нужно начинать с первых дней жизни ребенка, редрессация для исправления кривизны и порочной установки стопы с последующим наложением гипсовой повязки. С 3 лет можно осуществить выравнивание длины конечностей за счет дистракции костей голени на стороне дефекта с помощью аппарата Илизарова.
Болезнь Блаунта (Blount)
Синонимы : деформирующий остеохондроз большеберцовой кости.
Болезнь Блаунта относится к группе локальных физарных дисплазий, которая связана с преждевременной оссификацией медиальной зоны роста проксимального конца большеберцовой кости. Болезнь нередко носит врожденный характер, о чем свидетельствуют случаи семейного поражения. Наиболее подвержены заболеванию дети в возрасте от 1 до 3 лет, чаще девочки.
Симптомы . При односторонней патологии обычно искривлена левая голень, причем на другой конечности может быть компенсаторное вальгусное искривление голени. В момент нагрузки и ходьбы варусная деформация пораженной конечности увеличивается в среднем на 1C-15°, что связано уже с разболтанностью наружных боковых связок коленного сустава. Боковая неустойчивость в коленном суставе более выражена у детей до 4-5-летнего возраста и зависит от тяжести деформации. Прогрессирование деформации совпадает с периодами роста детей. Степень варусного искривления колеблется от 8 до 50°, причем в случае двусторонней локализации искривление не бывает симметричным, слева деформация носит более тяжелый характер, чем справа. При искривлениях легкой степени угол варуса достигает 15°. При средней тяжести варус от 15 до 30°. К тяжелым относится варус от 30 до 54°. Варусное искривление во всех случаях сочетается с медиальной ротацией голени, величина которой иногда может доходить до 80°. При средних и тяжелых искривлениях с односторонним поражением и тяжелых несимметричных деформациях отмечается укорочение голени или несоответствие длины голеней от 0, 5 до 3 см. Постоянным симптомом заболевания является хромота, рекурвация колена, выступание головки малоберцовой кости, клювовидный выступ на уровне верхнего метафиза большеберцовой кости, диспропорция соотношений между длиной верхних и нижних конечностей, плоскостопие и атрофия мышц голени. Вследствие тяжелой варусной деформации может возникнуть подвывих надколенника и голени в боковую сторону (кнаружи).
Рентгенологически выявляется ряд стадий этого заболевания:
I стадия — незначительное уменьшение высоты и ширины внутренней части эпифиза большеберцовой кости, нечеткость границ росткового хряща;
II стадия-расширение медиального отдела ростковой зоны;
III стадия — оссификация ростковой пластинки (ее медиальной части) с искривлением оси большеберцовой кости внутрь;
IV стадия — восстановление формы эпифиза, но ростковая зона. с медиальной стороны остается резко суженной.
Лечение консервативное, возможно при легких степенях болезни: ЛФК, массаж, этапные гипсовые повязки, ортопедические аппараты, разгрузка конечности, санаторное лечение. При тяжелой степени — хирургическое лечение: корригирующие остеотомии с последующей иммобилизацией гипсовой повязкой в течение 2-3 мес, затем ЛФК и снабжение больных ортопедическими аппаратами до полугода и более.
Прогноз благоприятный, однако при нарушении режима лечения нередко рецидивы деформации.
Врожденное искривление большеберцовой кости
Деформации встречается редко. Этот порок чаше присущ мужчинам; у 95% больных он левосторонний.
Симптомы . Угловая врожденная деформация большеберцовой кости бывает 2 видов: I -угол открыт кпереди и 2 — угол открыт кзади. Если эта деформация сочетается с ложным суставом голени, то у места углового искривления рентгенологически выявляется склероз концов большеберцовой кости с облитерацией ее костномозгового канала. Этот склероз виден уже на первом году жизни ребенка Если угловое искривление голени но сочетается с ложным суставом большеберцовой кости и склероз тоже имеет место, то здесь на первый план выходит стойкая эквинусная установка стопы и деформация коленного сустава. Такой порок часто сочетается с другими врожденными аномалиями развития этой же конечности: отсутствием или недоразвитием костей стопы, малоберцовой кости, иногда с врожденным вывихом или подвывихом стопы.
Угловая деформация обычно наблюдается в средней или нижней трети голени. Кортикальный слой большеберцовой кости утолщен на выпуклой ее стороне, а костномозговой канал резко сужен или совсем не прослеживается. Переломов в этом месте не бывает. Если угол открыт кпереди, что бывает значительно реже, то малоберцовая кость искривляется аналогично большеберцовой. Стопа устанавливается при этом в положение «пяточной». Мышцы передней поверхности голени укорачиваются, функция трехглавой мышцы голени снижается.
При переднем угловом искривлении голени тенденции к уменьшению деформации с возрастом не наблюдается, при заднем — отмечается уменьшение деформации голени, она легче поддается коррекции и при редрессации.
Лечение только хирургическое: корригирующие остеотомии с применением компрессионно-дистракционных аппаратов.
Врожденный ложный сустав большеберцовой кости
Нечасто встречающееся заболевание, составляет 0, 5% всех пороков развития конечностей.
Различают 3 типа ложного сустава большеберцовой кости: 1 — врожденный дефект большеберцовой кости — истинный ложный сустав; 2 — ложный сустав, возникший на месте врожденной костной кисты; 3 — ложный сустав, возникший на месте перелома на высоте угла искривления большеберцовой кости. В последнем случае концы кости склерозированны, костномозговой канал резко сужен или отсутствует вовсе. Такая кость часто ломается, она хрупкая.
Симптомы . При врожденном ложном суставе большеберцовой кости отмечается патологическая подвижность в той или иной степени в области псевдоартроза, наличие дугообразного или углообразного искривления голени, угол открыт кзади. Стопа чаще фиксируется в положении подошвенного сгибания или пяточной установке.
Кожа над местом ложного сустава уплотнена, а иногда рубцово изменена, мышцы атрофированы.
Пораженная голень всегда короче и тоньше здоровой. Укорочение ее связано с искривлением костей голени в области псевдоартроза и их частичным недоразвитием из-за вторичных трофических расстройств, отсутствия полноценной нагрузки и др., что подтверждается рентгенологически наличием остеопороза. С возрастом степень деформации голени обычно увеличивается.
Лечение врожденных ложных суставов осуществляют хирургическим путем с использованием костных ауто- и аллотрансплантатов, В последние годы для устранения ложных суставов широко применяют компрессионно-дистракционные аппараты.
Ампутация голени показана лишь в исключительных случаях, после многократных неудачных операций, при резком недоразвитии и укорочении голени с порочной установкой стопы.
Врожденное полное или неполное недоразвитие малоберцовой кости
Недоразвитие малоберцовой кости встречается в 3 раза чаще, чем недоразвитие большеберцовой. У 30% больных этот порок двусторонний.
Симптомы . При врожденном недоразвитии малоберцовой кости характерно укорочение голени на пораженной стороне, ее искривление, вальгусное отклонение стопы. Стопа обычно плоско-вальгусная, трудно поддающаяся коррекции из-за резкого укорочения и напряжения малоберцовых мышц. Большеберцовая кость укорочена, утолщена и искривлена кпереди. При полном отсутствии малоберцовой кости мягкие ткани по боковой поверхности голени укорочены, мышцы недоразвиты (перинеальная и задняя группы мышц), здесь возникает контрактура, при этом стопа как бы подтягивается к наружной части голени.
Тяжелые изменения наступают в голеностопном суставе: возникают вывихи и подвывихи таранной кости кнаружи и стопы в целом,
Рентгенография в раннем детском возрасте может способствовать ошибочной диагностике, так как при пороках развития малоберцовой кости ее оссификация может быть замедлена и на снимке кость не видна. Поэтому точно установить наличие или отсутствие костей голени можно лишь после 5-летнего возраста ребенка.
Лечение . Выбор лечения зависит от степени недоразвития мало-берцовой кости. Начинать лечение следует с первых недель жизни ребенка; редрессации, корригирующие повязки. При нестабильности коленного сустава иногда прибегают к его артродезированию. При укорочении голени показано ее удлинение.
Пороки развития костей голени
Пороки развития берцовых костей голени являются наиболее тяжелой формой врожденного поражения нижней конечности. Они характеризуются отсутствием костей голени и стопы, деформациями сегментов нижней конечности, укорочением, нарушением соотношений в коленном и голеностопном суставах, отсутствием суставов, мышц, сосудов, целого ряда других образований.
Термин «ectromelia» для обозначения дефекта кости конечности, зависящего от врожденного порока развития, введен в 1837 г. отцом и сыном E.G.S. Hillaire и G.S. Hillaire. Первое упоминание о врожденном пороке развития малоберцовой кости относится к 1698 г. (Geller). Первое клиническое описание порока развития малоберцовой кости принадлежит Фолькманну (1873). Врожденный порок развития большеберцовой кости впервые описан в 1841 году.
Роль наследственности в возникновении пороков развития костей голени отмечали ряд исследователе, однако в большинстве случаев заболевание встречается спорадически.
При врожденных пороках развития костей голени наблюдаются многообразные формы проявления, как в пораженной части конечности, так и в характере сопутствующих деформаций.
Голень атрофирована, укорочена, стопа недоразвита, аплазия и гипоплазия пальцев. Имеют место деформации, вывихи, подвывихи в коленном и голеностопном суставах и искривление голени в сагиттальной н фронтальной плоскостях. При пороке развития малоберцовой кости большеберцовая кость может быть различной формы недоразвития, возможна различная степень искривления ее в сагиттальной или фронтальной плоскости.
Во всех случаях наблюдается нарушение формы и размеров костей стопы, их некомплектность и конкресценция. Вилка голеностопного сустава отсутствует. Определяются также признаки дисплазии коленного сустава в виде нарушения размеров и формы эпифизов, образующих коленный сустав, подвывихи голени, чаще кнаружи и кпереди. Встречаются случаи с полным вывихом голени кпереди.
При МРТ у многих пациентов выявляется аплазия ПКС и наружной коллатеральной связки, гипоплазия ЗКС, недоразвитие и фрагментация менисков.
Тяжесть и форма деформации стопы и голени во многом зависит и от анатомического расположения фиброзно-хрящевого тяжа голени. Если фиброзно-хрящевой тяж располагается по задней поверхности большеберцовой кости и крепится к пяточной кости, то возникает искривление большеберцовой кости в сагиттальной плоскости, стопа располагается в положении максимального эквинуса, заднего вывиха в голеностопном суставе и смещается по оси голени в проксимальном направлении. Конечность в подобных случаях становится неопорной или частичная опора приходится на дистальный конец малоберцовой кости. При расположении тяжа голени по наружной поверхности большеберцовой и пяточной костей развивается вальгусная деформация стопы.
Следующая разновидность представляет собой врожденный порок развития нижней конечности с отсутствием малоберцовой кости и недоразвитием бедра, синостозом дистального эпифиза бедренной кости и проксимального эпифиза большеберцовой кости. Сросшиеся эпифизы имеют трапециевидную форму. Имеется порочное положение сегментов конечности (голень и бедро располагаются под углом 90—110°). Данная разновидность встречается очень редко.
При наличии искривления большеберцовой кости в сагиттальной плоскости более чем на 20° вмешательство дополняется корригирующей остеотомией ее на вершине деформации. Для коррекции пороков развития костей голени часто нужны различные ортопедические приспособления, которые можно приобрести в специальных салонах. Адреса ортопедических салонов помогут выбрать ближайший или лучший из них.
Удлинение укороченной конечности производят вторым этапом в возрасте 10—12 лет по методике Илизарова.
Лечение детей с аномалией развития большеберцовой кости. При различных формах порока развития большеберцовой кости применяют соответственно различные методы лечения.
Учитывая анатомо-физиологические особенности детской кости, при лечении необходимо, на сколько возможно щадить зоны роста, эпифизы. При выборе метода лечения нужно использовать тот метод, который позволяет восстановить ногу с сохранением всех сегментов конечности. Необходимо бережно относиться к стопе, которая благодаря своему анатомическому строению обладает не только хорошей опорной функцией, но и является рецепторным полем для создания правильного стереотипа стояния и ходьбы.
При гипоплазии большеберцовой кости без нарушения функции коленного и голеностопного суставов с незначительным укорочением конечности применяют лишь неоперативные методы лечения, ортопедическую обувь с компенсацией укорочения.
При гипоплазии большеберцовой кости в сочетании с подколенным птеригиумом применяется метод Каримовой. Лечение производят в 3 этапа. Первым этапом иссекают фиброзно-хрящевое образование в месте прикрепления к задней поверхности бедра, большеберцовой кости. Шнуровидное фиброзно-хрящевое образование топографически выглядит как тетива лука, располагается по задней поверхности нижней конечности. Его отсекают от места прикрепления, удлиняют икроножную мышцу. Первый этап вмешательства позволяет уменьшить сгибательную контрактуру коленного сустава только на 20°. Дальнейшая коррекция невозможна в связи с резким натяжением сосудисто-нервного пучка, располагающегося у самого основания подколенной складки.
Вторым этапом накладывают дистракционный аппарат с шарнирными устройствами, которым при асимметричной дистракции растягивают крыловидную складку подколенной области и устраняют порочное положение конечности. Третьим этапом резецируют дополнительную стопу, а из сухожилий дополнительной стопы создают боковые связки коленного сустава.
При лечении детей с полным отсутствием большеберцовой кости Blauth и Willert, Chapchae считают обязательным для ослабления натяжения сосудисто-нервного пучка предварительно укоротить малоберцовую кость на протяжении диафиза и только после этого производить операцию для исправления деформации стоны.
Полное отсутствие большеберцовой кости является наиболее тяжелой формой порока развития большеберцовой кости. При данной разновидности порока отсутствуют коленный и голеностопный суставы, отсутствуют нервы, сосуды, мышцы, топографически связанные с отсутствием большеберцовой кости, а другие мышцы резко изменены.
При врожденном дефекте дистальной части большеберцовой кости имеются две разновидности. Разновидность 7 мы условно назвали гипотрофической. Рентгенологически недоразвитый фрагмент большеберцовой кости заострен на конце, а малоберцовая кость располагалась по оси конечности. К заостренному концу недоразвитой большеберцовой кости прикрепляется фиброзный тяж дистальный конец которого незаметно переходил в фасцию голени. Стопа вывихнута кнутри и сменена в проксимальном направлении, числи лучей стопы уменьшено. При восьмой, гипертрофической разновидности клинически конечность укорочена и утолщена, а стона имеет от 2 до 3 дополнительных пальцев вместе с плюсневыми костями. Эти пальцы располагаются с медиальной стороны, отчего рентгенологически стопа походила на веер Фрагмент недоразвитой большеберцовой кости при гипертрофической разновидности имеет цилиндрическую форму и сочленяется с утолщенной таранной костью. Стопа имеет варусную установку.
При врожденном дефекте средней и дистальной или только дистальной части большеберцовой кости при разновидности 7 выполняют оперативное вмешательство в 2 этапа Исправление деформации и низведение стопы производят по тон же методике, что и при полном отсутствии большеберцовой кости. Следующий этап предусматривает удлинение двуглавой мышцы бедра, мобилизацию головки малоберцовой кости. Дистракционным методом низводят проксимальный конец малоберцовой кости до уровня нижней поверхности фрагмента большеберцовой кости. Далее обнажают и освежают нижнюю поверхность фрагмента большеберцовой кости и верхнего конца малоберцовой кости, сопоставляют их поднадкостничио и фиксируют интрамедуллярно металлической спицей (Каримова).
При более тяжелых формах порока развития большеберцовой кости и значительном укорочении конечности выполняют операцию но методике Каримовой, которая отличается от описанной выше. В процессе дистракции производят не только низведение малоберцовой кости, но и удлинение ее за счет дистракциониого эпифизеолиза проксимальной ростковой зоны. Когда образовавшийся регенерат по рентгенологическим признакам достигает стадии законченного формирования первичной кости, его используют в костной пластике для удлинения конечности. Применение этой методики при дефекте развития большеберцовой кости дало возможность удлинить конечность не только используя всю длину малоберцовой кости, но и за счет регенерата, образовавшегося на проксимальном конце малоберцовой кости. Метод позволяет создать регенерат любого размера, необходимый для удлинения конечности. После сопоставления освеженного конца фрагмента большеберцовой кости с регенератом малоберцовой продолжается фиксация конечности аппаратом Илизарова в течение 2—3 месяцев.
Варикозная болезнь нижних конечностей: лечение немедикаментозное
Варикозная болезнь нижних конечностей – это хроническое заболевание поверхностных вен ног, которое характеризуется удлинением и мешотчатой деформацией сосудов и приводит к хронической венозной недостаточности, неуклонно прогрессирует. Это очень распространенная патология – ею страдает каждый четвертый житель России. Согласно статистическим данным хирургических стационаров, женщины болеют в 6-7 раз чаще мужчин. Однако ряд авторов считают эту информацию ошибочной и предполагают, что мужчины страдают варикозом в равной с женщинами степени, однако косметический вопрос их волнует меньше, поэтому они обращаются к врачам реже – только тогда, когда имеются выраженные проявления хронической венозной недостаточности.
В нашей статье рассказано о причинах возникновения, механизме развития этой патологии, симптомах, принципах диагностики и лечения ее, в том числе и о методиках физиотерапии.
Причины и механизм развития болезни
Варикозная болезнь нижних конечностей бывает первичной (возникает вследствие каких-либо врожденных нарушений структуры венозной стенки или недостаточности клапанного аппарата, является самостоятельным заболеванием) и вторичной (развивается как осложнение болезней глубоких вен, например, при ПТФС).
Известен ряд факторов, которые увеличивают нагрузку на вены, снижают тонус венозной стенки, чем повышают вероятность развития варикозной болезни. Это:
- тяжелый физический труд;
- гормональные перестройки организма (половое созревание, климакс);
- прием комбинированных оральных контрацептивов;
- длительное пребывание в положении стоя;
- период вынашивания ребенка.
Под воздействием причинных факторов в венозных сосудах повышается гидростатическое давление, что приводит к увеличению их диаметра и прогрессированию дисфункции клапанного аппарата. В результате отток крови по поверхностным венам затрудняется, кровь из глубоких вен забрасывается в поверхностные – они переполняются, чрезмерно растягиваются, извиваются и образуют расширения различной – цилиндрической, мешотчатой, смешанной – формы. При прогрессировании болезни застой крови приводит к нарушениям питания (трофики) тканей нижних отделов конечностей – кожа пигментируется, пересыхает, возникают дерматиты, экзема, а в запущенной стадии – трофические язвы.
Ученые считают, что варикозная болезнь – своеобразная «расплата» человека за прямохождение.
У 3 из 4 больных определяется расширение основных подкожных венозных сосудов (магистральных), у остальных же имеет место диффузное расширение вен (всех, включая внутрикожные). В 8 из 10 случаев болезни поражение определяется в бассейне большой подкожной вены, остальные 20 % приходятся на поражение малой подкожной вены и смешанное поражение – поровну.
Клинические проявления
В зависимости от степени выраженности хронической недостаточности функции вен в течении варикозной болезни различают 3 стадии:
- I – стадия относительной компенсации;
- II – стадия субкомпенсации;
- III – стадия декомпенсации.
На первой стадии болезни пациенты предъявляют жалобы исключительно на косметические дефекты – сосудистые звездочки, змеевидную деформацию подкожных венозных стволов, которая появляется в вертикальном положении больного, чаще после физической или статической нагрузки, а также к вечеру. Субъективные ощущения на этой стадии у больных отсутствуют.
На второй стадии жалоб у пациентов прибавляется, причем все они являются симптомами нарушения регионарного кровообращения. Пациенты отмечают:
- утомляемость;
- тяжесть в нижних конечностях, особенно после нагрузки на них или же к вечеру;
- чувство покалывания, ползания мурашек в нижних отделах ног;
- отечность стоп и нижней трети голеней;
- боли в этих отделах ног средней интенсивности, распирающего характера;
- судороги мышц стопы и голени, особенно ночью.
После того, как больной некоторое время полежит с приподнятой пораженной конечностью, он отмечает облегчение состояния – жалобы «уходят» или становятся менее выраженными.
Визуально на второй стадии варикозной болезни определяется заметное расширение, витиеватость подкожных вен, максимально выраженное в положении больного стоя, то есть при наибольшей нагрузке на венозный аппарат.
На третьей стадии визуальное расширение вен определяется постоянно, имеют место устойчивые отеки конечностей ниже места локализации патологии. К этим симптомам добавляются и расстройства трофики (питания) кожи – она сухая, тонкая, гиперпигментирована; возможно появление язвенных дефектов, в основном на передне-медиальной (внутренней) поверхности нижней трети голени (часто – над внутренней лодыжкой).
Больных беспокоит быстрая утомляемость, выраженная тяжесть в конечностях, особенно заметная в вертикальном положении и при ходьбе, а также отеки.
Врачи-клиницисты применяют в своей практике международную классификацию хронической венозной недостаточности, полностью отражающую симптоматику болезни:
- класс 0 – признаки хронической недостаточности функции вен отсутствуют;
- класс 1 – на коже заметны сосудистые звездочки (телеангиоэктазии) и ретикулярные вены;
- класс 2 – определяются извитые вены с мешотчатыми деформациями;
- класс 3 – имеют место варикозно расширенные вены и отеки конечностей;
- класс 4 – определяются трофические расстройства кожи – она повышенной пигментации, с признаками дерматита, экземы;
- класс 5 – изменения, характерные для класса 4, плюс зажившая трофическая язва;
- класс 6 – изменения, характерные для класса 4, плюс открытая трофическая язва.
Осложнения варикозной болезни вен
В результате повреждения истонченной, спаянной с пораженной варикозом веной, кожи может открыться кровотечение. При этом из лопнувшего узла кровь изливается полной струей, что может привести к значительной кровопотере.
Вторым грозным осложнением является острый тромбофлебит. Проявляется он покраснением кожи над пораженной веной, болезненным шнуровидным уплотнением по ее ходу. Это опасное состояние, поскольку тромб или часть его может оторваться от стенки сосуда и с током крови попасть в сосуды легких или мозга, закупорив их.
Принципы диагностики
Установить диагноз варикозной болезни вен для специалиста в подавляющем большинстве случаев несложно. Сделать это он может уже на основании жалоб пациента, данных анамнеза его жизни и заболевания, а также результатов оценки объективного статуса. Важно не только принять факт наличия этой патологии, а и определить, в каком состоянии находятся клапаны вен, какова проходимость сосудов – от этого полностью зависит тактика предстоящего лечения.
Оценить состояние клапанов помогут выполненные больным функциональные пробы:
- проба Троянова-Тренделенбурга;
- проба Гаккенбруха;
- проба Пратта-2;
- проба Тальмана;
- трехжгутовая проба Шейниса.
Оценить проходимость глубоких вен помогут пробы Пратта-1 и Дель-бе-Пертеса.
Описывать технику выполнения и принцип оценки результатов этих проб мы не будем, поскольку это отдалит читателя от темы статьи.
Большое значение в диагностике варикозной болезни имеет ультразвуковое исследование. Оно позволяет максимально полно охарактеризовать картину кровотока. Применяют:
- ультразвуковую допплерографию (посредством ее судят о проходимости вены и наличии/отсутствии заброса крови из глубоких вен в поверхностные);
- дуплексное сканирование с цветным картированием потоков (это «золотой стандарт» диагностики, с помощью которого несложно оценить состояние поверхностных и глубоких вен, увидеть клапаны, определить диаметр сосуда и убедиться в наличии или отсутствии в вене тромбов).
В запущенных случаях варикоза применяют радионуклидную флебосцинтиграфию, при помощи которой оценивают состояние мышечно-венозной помпы голени.
Тактика лечения
Существует 2 основных вида лечения – консервативное и хирургическое. Консервативное включает в себя нормализацию образа жизни, компрессионную терапию, медикаментозное лечение и склеротерапию. Консервативное лечение не поможет избавиться от болезни, а направлено на замедление процесса дальнейшего ее прогрессирования.
И в составе консервативного лечения, и на этапе реабилитации после операции широко применяют терапию физическими факторами.
Образ жизни
Больной обязан во всех смыслах слова беречь свои вены:
- избегать длительного статического положения;
- избегать тяжелых физических нагрузок;
- носить обувь, не сжимающую ступню, удобную, с жесткой подошвой, на небольшом устойчивом каблуке;
- если характер деятельности больного предусматривает длительное пребывание в положении сидя, следует использовать подставку под ступни, чтобы придать ногам возвышенное положение, а также каждые 1-1.5 часа делать перерыв в работе, во время которого походить или подняться на носки 10-20 раз.
Кроме того, если масса тела больного выше нормы, ее следует снизить. В питании рекомендуется ограничить употребление соли и прием жидкости.
Компрессионная терапия
Эластическая компрессия улучшает ток крови в глубоких венах и уменьшает количество ее в венах подкожных, не допускает возникновения отека, активизирует микроциркуляцию и процессы обмена веществ в тканях.
Применяют эластичные бинты и чулки. Важно подобрать средство с необходимой конкретному больному степенью компрессии. Не менее важно больному знать технику правильного бинтования конечности. Начинают бинтование утром, не вставая с постели, в направлении от пальцев стопы к бедру, захватывая пятку и голеностопный сустав. Бинтовать следует таким образом, чтобы каждый последующий виток бинта наполовину перекрывал предыдущий.
Медикаментозное лечение
Врач может назначить больному курсовое применение таких препаратов:
- венотоники, или улучшающие тонус вен (троксевазин, детралекс, эскузан и прочие);
- улучшающие микроциркуляцию (пентоксифиллин, агапурин);
- препятствующие образованию тромбов (ацетилсалициловая кислота);
- нестероидные противовоспалительные средства (мелоксикам, диклофенак и другие).
Склеротерапия
Показаниями к проведению флебосклерозирующей терапии являются:
- категорический отказ больного от операции;
- рецидив после операции – отдельные варикозные узлы;
- первая стадия варикозной болезни вен;
- противопоказания к проведению операции.
Суть метода заключается во введении в пораженную вену вещества, которое повреждает внутреннюю оболочку сосуда и приводит к развитию воспаления вены с последующей облитерацией (закупоркой) ее просвета. То есть после лечения вена перестает функционировать. Наиболее часто используют такие препараты, как тромбовар, варикоцид, сильнезол и другие.
Хирургическое лечение
Операция – это основной метод лечения варикозного расширения вен нижних конечностей. Она может быть проведена на любой его стадии при условии отсутствия противопоказаний. Суть вмешательства заключается в удалении измененных подкожных вен через специально выполненные отдельные разрезы. В последние годы применяют эндоскопическую флебэктомию – удаление пораженной вены при помощи эндоскопа – гибкой трубки с оптическим устройством и инструментами на конце.
Реабилитация после операции
Чтобы снизить к минимуму риск развития постфлебэктомического синдрома, всем больным в послеоперационном периоде должны быть проведены реабилитационные мероприятия. Основным является накладывание на голень и стопу цинк-желатиновой повязки. Делают это непосредственно после операции или, если у больного установлены дренажи, через 24 часа после нее сроком на 7-9 дней, затем снимают и удаляют швы. Больному назначают массаж, лечебную физкультуру.
Физиотерапия
Методы физиолечения при варикозной болезни направлены на укрепление венозной стенки, повышение ее тонуса, улучшение реологических свойств крови и оттока ее из вен.
Повышают тонус стенки венозных сосудов:
- электрофорез внутритканевый венотонизирующих препаратов (гинкор-форт, детралекс) – пациент принимает таблетированную форму препарата или получает его путем инъекции, затем в области пораженного сосуда размещают электроды по поперечной методике и проводят процедуру, продолжительность которой составляет до 1 часа; частота сеансов – каждый день или 1 раз в 2 дня; лечебный курс – до 10 воздействий;
- баротерапия сегментарная (больной помещает конечности в барокамеры, в которых на них воздействует давление до 113 КПа; процедура длится до получаса; проводят сеансы каждый день или 1 раз в 2 дня курсом в 20-25 воздействий).
Улучшают отток крови и лимфы из конечностей:
- магнитотерапия низкочастотная (конечность помещают в блок соленоидов и воздействуют магнитным полем; длительность сеанса – 20 минут, кратность – 1 раз в день, курс лечения – 13-15 воздействий);
- электрофорез протеолитических ферментов (лидаза, коллагеназа, трипсин) – процедуру длительностью от 15 до 20 минут проводят по поперечной методике каждый день курсом 12-15 воздействий;
- массаж лечебный (осуществляют его по «отсасывающей» методике с щадящими приемами в области патологии; проводят 1 раз в день курсом 12-15 воздействий).
Нельзя использовать лимфодренирующие методики, суть которых заключается в тепловом воздействии на поврежденные сосуды, и методики выраженного механического воздействия на них. Это может вызвать развитие осложнений.
Снижают свертывающую способность крови:
- электрофорез дезагрегантов, антикоагулянтов, фибринолитиков (вводят препараты местно по поперечной методике; сеансы проводят ежедневно по 15-20 минут курсом от 10 до 15 воздействий);
- лазерное облучение крови;
- магнитооптическая терапия (излучение направляют под прямым углом к поверхности зоны расширений вен или делят эту область на несколько полей и облучают каждое отдельно; на каждое поле воздействуют по 1-4 минуты 1 раз в день курсом 12-14 процедур).
Активизируют процессы репарации и регенерации в пораженных сосудах:
Улучшают снабжение тканей кислородом озоновые ванны.
Противопоказаниями к физиотерапии при варикозной болезни вен являются:
- тромбоз варикозных вен;
- геморрагические осложнения.
Санаторно-курортное лечение
Показано всем больным с нарушением функции венозного аппарата.
При поражении поверхностных вен идеальным курортом будет таковой с радоновыми водами. Как правило, больных направляют на бальнеолечебные курорты Пятигорска, Сергиевских Минеральных Вод, Сочи, Цхалтубо.
При выраженных расстройствах трофики тканей наиболее подходящий вариант – курорты с сероводородными и азотными кремнистыми водами.
После проведенной флебэктомии больной может быть направлен на курорт на ранее, чем через 4-6 недель.
Заключение
Варикозная болезнь вен – чрезвычайно распространенная патология, поражающая каждого четвертого жителя России. Наиболее эффективным методом лечения ее является операция – удаление патологически измененной части вены, однако в ряде случаев проводят и консервативное лечение, которое хоть и не устраняет болезнь, но предотвращает дальнейшее прогрессирование патологического процесса. Одним из компонентов комплексного лечения варикоза является физиотерапия, методики которой помогают повысить тонус вен, улучшить обмен веществ в венозной стенке и рядом расположенных тканях, восстановить отток крови и лимфы из конечности и снизить риск развития тромбозов. Она может быть назначена и как часть консервативного лечения, и на этапе реабилитации после операции флебэктомии.
Если у вас имеются жалобы, аналогичные таковым при варикозной болезни, пожалуйста, не ждите прогрессирования болезни, своевременно обратитесь за помощью к врачу. В этом случае эффективность проводимого лечения будет гораздо выше, риск развития осложнений болезни уменьшится, а качество вашей жизни, напротив, станет гораздо лучше.
GuberniaTV, программа «Школа здоровья» на тему «Варикозная болезнь: симптомы и лечение»:
GuberniaTV, рубрика «Домоводство» на тему «Компрессионный трикотаж в борьбе с варикозом»:
GuberniaTV, программа «Школа здоровья», сюжет на тему «Гимнастика при варикозной болезни»:
Статья написана по материалам сайтов: med-tutorial.ru, surgeryzone.net, physiatrics.ru.
»