Лечение и прогноз реактивного артрита — Диагностика и классификация артритов
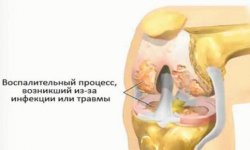
Реактивные артриты – асептическое воспаление, поражающее суставы, одновременно или вслед за перенесенной внесуставной инфекцией (носоглоточной, кишечной, урогенитальной). Реактивные артриты характеризуются асимметричным поражением суставов, сухожилий, слизистых оболочек (конъюнктивит, уевит, эрозии в полости рта, уретрит, цервицит, баланит), кожи (кератодермия), ногтей, лимфоузлов, системными реакциями. Диагностика реактивных артритов основывается на достоверных клинических признаках, подтвержденных лабораторно. Лечение направлено на устранение инфекции и ликвидацию воспаления. Реактивный артрит имеет прогностически благоприятное течение, возможно полное выздоровление.
Содержание
- Реактивные артриты
- Классификация реактивных артритов
- Симптомы реактивных артритов
- Диагностика реактивных артритов
- Лечение реактивных артритов
- Прогноз и профилактика реактивных артритов
- Лечение и прогноз реактивного артрита
- Диагностика и лечение реактивных артритов
- Реактивный артрит лечение и прогноз
- Ревматоидный артрит: прогноз для жизни и ее продолжительность
Реактивные артриты
Наиболее частой причиной реактивного артрита является урогенитльная или кишечная инфекция. Однако манифестация реактивного артрита напрямую не связана с попаданием инфекции в сустав, а вторичное воспаление суставов развивается не у всех пациентов, перенесших инфекционное заболевание.
Подобная избирательность, с точки зрения иммуногенетической теории, объясняется предрасположенностью к реактивному артриту лиц с гиперреакцией иммунной системы на микробных агентов, циркулирующих в крови и персистирующих в суставной жидкости и тканях. Вследствие микробной мимикрии – сходства антигенов инфекционного возбудителя и суставных тканей – иммунный гиперответ обращен не только на микроорганизмы, но и на аутоткани сустава. В результате сложных иммунохимических процессов в суставах развивается асептическое (негнойное) реактивное воспаление.
Классификация реактивных артритов
С учетом этиологической обусловленности выделяют следующие группы реактивных артритов:
- постэнтероколитические, обусловленные возбудителями кишечных инфекций — иерсинией, сальмонеллой, дизентерийной палочкой, кампилобактерией, клостридией;
- урогенитальные, развившиеся вследствие перенесенных хламидийной, уреаплазменной и др. инфекций.
Симптомы реактивных артритов
Классическая триада признаков реактивного артрита включает развитие конъюнктивита, уретрита и собственно артрита. Симптоматика реактивного артрита обычно появляется спустя 2-4 недели после клиники венерической или кишечной инфекции. Вначале развивается уретрит, характеризующийся учащенным мочеиспусканием с болями и жжением. Следом появляются признаки конъюнктивита — слезотечение, покраснение и рези в глазах. В типичных случаях признаки уретрита и конъюнктивита выражены слабо.
Последним манифестирует артрит, проявляющийся артралгиями, отеком, локальной гипертермией, покраснением кожи суставов. Начало артрита острое с субфебрилитетом, ухудшением самочувствия, вовлечением 1-2-х суставов нижних конечностей (межфаланговых, плюснефаланговых, голеностопных, пяточных, коленных), реже — суставов рук. Ввиду выраженного отека и болей страдают функции суставов, нередко отмечаются вертебралгии.
Симптоматика реактивного артрита сохраняется в течение 3-12 месяцев, затем происходит полное обратное развитие клиники. Опасность реактивного артрита заключается в высокой вероятности рецидивирования и хронизации воспаления с постепенным поражением все большего количества суставов. К типичным формам реактивного артрита относится болезнь Рейтера, сочетающая, воспалительные изменения суставов, глаз и мочеполовых путей.
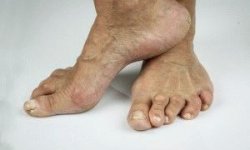
В связи с перенесенным реактивным артритом у части пациентов (около 12%) развивается деформация стоп. Тяжелые формы воспаления могут вызывать деструкцию и неподвижность (анкилоз) сустава. Рецидивирующий или нелеченный увеит способствует стремительному развитию катаракты.
Диагностика реактивных артритов
Изменения в периферической крови при реактивном артрите проявляются повышением скорости оседания эритроцитов; в венозной крови обнаруживается рост С-реактивного белка на фоне отрицательных тестов ревматоидного фактора (РФ) и антинуклеарного фактора (АНФ). Специфическим маркером, свидетельствующим о наличии реактивного артрита, является обнаружение антигена HLA 27. Для дифференциальной диагностики реактивного артрита от артритов ревматического происхождения необходима консультация ревматолога. В зависимости от инфекции, вызвавшей реактивный артрит, пациент направляется для обследования к урологу или венерологу.
ПЦР-исследование биологического материала (крови, мазка из половых путей, кала) позволяет предположить вероятного возбудителя инфекции и причину реактивного артрита. При этом в посеве суставной жидкости возбудители отсутствуют, что позволяет дифференцировать диагноз с бактериальным артритом. При реактивном артрите рентгенография суставов не имеет решающего диагностического значения, однако нередко выявляет наличие пяточных шпор, паравертебральной оссификации, периостита костей стоп. Проведение пункции сустава или артроскопии обычно не требуется.
Лечение реактивных артритов
Основным принципом терапии реактивного артрита является устранение первичного инфекционного очага в урогенитальном или кишечном тракте. Назначается этиологически обоснованная противомикробная терапия в оптимальных дозировках сроком не менее 4-х недель. При реактивном артрите, обусловленном хламидийной инфекцией, используются препараты групп макролидов, тетрациклинов, фторхинолонов. Одномоментному лечению подлежат половые партнеры даже при отрицательных анализах на хламидиоз. В случае отсутствия динамики после проведенного антибактериального курса повторно назначают препараты другой группы.
Для ликвидации воспалительной реакции в суставах проводится лечение НПВС; при тяжелом течении артрита — кортикостероидами (преднизолоном), как системно, так и с помощью внутрисуставных и периартикулярных инъекций. Введение кортикостероидов в область крестцово-подвздошных суставов осуществляется под контролем КТ. Затяжное течение реактивного артрита может потребовать назначения противовоспалительной терапии базисными препаратами – сульфасалазином, метотрексатом.
С помощью препаратов-ингибиторов ФНО (этанерцепта, инфликсимаба) поддаются лечению даже резистентные к терапии формы болезни, купируются признаки артрита, спондилита, острого увеита. Введение стволовых клеток при реактивном артрите помогает восстановить структуру поврежденного хряща, нормализовать метаболизм, ликвидировать воспаление в суставе.
При образовании воспалительного выпота производят его эвакуацию из полости сустава. Локально используются противовоспалительные кремы, мази, гели, аппликации димексида. Из методов физиотерапии при реактивном артрите предпочтение отдается фонофорезу гидрокортизона, синусоидально-модулирующим токам (СМТ), криотерапии, ЛФК. После купирования острой степени воспаления назначаются процедуры, направленные на восстановление функций суставов — лечебные ванны (с солями Мертвого моря, сероводородные, сернистоводородные), грязелечение.
Прогноз и профилактика реактивных артритов
Отдаленный прогноз реактивного артрита вариабелен. У 35% пациентов воспалительные признаки исчезают в течение полугода, и в последующем болезнь не возобновляется. У такого же количества пациентов отмечаются рецидивы с явлениями артрита, энтерита, системными реакциями. В 25% случаев течение артрита приобретает первично хронический характер с тенденцией к незначительному прогрессированию. Еще у 5% больных наблюдается тяжелая форма реактивного артрита, приводящая со временем к деструктивным и анкилозирующим изменениям суставов и позвоночника.
Основной мерой предупреждения реактивного воспаления суставов является профилактика первичных кишечных (сальмонеллеза, иерсиниоза, кампилобактериоза, дизентерии) и мочеполовых (хламидиоза) инфекций.
Лечение и прогноз реактивного артрита
Основу терапии реактивных артритов составляют антибактериальные средства, НПВП, глюкокортикостероиды и иммунодепрессанты из группы цитостатиков.
В отношении антибактериальной терапии существуют различные точки зрения. В частности, доказана ее эффективность при урогенитальных реактивных артритах, в то время как при постэнтероколитических вариантах заболевания антибиотики неэффективны (возможно, в связи с быстрой элиминацией жизнеспособного возбудителя из первичного очага и суставных тканей). Результаты исследований, выполненных в Скандинавии, свидетельствуют о том, что длительное применение у больных постэнтероколитическим реактивном артрите тетрациклина и ципрофлоксацина было сравнимо по эффективности с плацебо, а применение в течение 3 мес. комбинации офлоксацина и рокситромицина у 56 больных сальмонеллезным реактивным артритом не только не отличалось от плацебо-контроля, но и способствовало более высокой частоте развития системных проявлений заболевания (у 42 % пациентов по сравнению с 9 % в группе плацебо).
Напротив, в последних исследованиях была обоснована целесообразность раннего назначения антибактериальных препаратов при реактивном артрите, ассоциированных с хламидийной инфекцией. И хотя убедительных данных о влиянии антибиотиков на течение суставного синдрома не получено, доказано, что при полной элиминации хламидий реже развиваются хронические варианты течения заболевания.
Вместе с тем санация организма от хламидийной инфекции представляет собой достаточно сложную задачу. Это связано как с особенностями поражения (воспалительный процесс в урогенитальном тракте, как правило, не ограничивается уретрой, а распространяется на вышележащие отделы), так и с биологическими особенностями возбудителя. Известно, что хламидии, представляющие собой грамотрицательные кокки (прокариоты), имеют две формы существования — в виде элементарных и ретикулярных телец. Элементарные тельца располагаются внеклеточно и могут неопределенно долгое время находиться в состоянии покоя. Ретикулярные тельца — метаболически активная форма внутриклеточного существования хламидий, ответственная за их репродукцию и оказывающая цитопатический эффект. При неадекватной антибактериальной терапии ретикулярные тельца могут превращаться в промежуточные L-формы (протопласты), которые по сравнению с элементарными тельцами имеют меньшие размеры и не чувствительны к действию антибиотиков, что и является причиной персистирующего течения инфекционного процесса.
При РеА хламидийной этиологии применяются антибиотики тетрациклинового ряда: тетрациклин по 2 г/сут, метациклин (рондомицин) по 0,9 г/сут, доксициклин (вибрамицин) по 0,3 г/сут, миноциклин (миноцин) по 0,2 г/сут. Из группы макролидов эффективны эритромицин (2,0 г/сут), спирамицин (9 млн ЕД/сут), рокситромицин (0,3 г/сут), кларитромицин (0,5 г/сут), из группы фторхинолонов — ципрофлоксацин (0,5 г/сут), офлоксацин (0,6 г/сут), ломефлоксацин (0,8 г/сут). Применение антибиотиков из группы пенициллинов при реактивном артрите хламидийной этиологии противопоказано, так как они могут способствовать переводу хламидий в L-формы, весьма устойчивые к антибактериальной терапии.
Для повышения эффективности эрадикации хламидий рекомендуется параллельно с 28-дневным курсом антибактериальной терапии проводить два 5-дневных курса циклоферона по 2 мл внутримышечно ежедневно с интервалом в одну неделю, а также применять системную энзимотерапию на протяжении всего курса лечения (вобэнзим в дозе 7 драже 3 раза в сутки или флогэнзим по 2 таблетки 3 раза в сутки). С целью профилактики дисбактериоза показан прием препаратов, нормализующих состав микрофлоры кишечника (линекс, бактисубтил, бифидумбактерин и др.).
Основными средствами «актуальной» терапии реактивного артрита являются НПВП, которые применяются для купирования суставного синдрома (артрита, синовита, энтезита и др.). Механизм действия НПВП связан с угнетением синтеза простагландинов, кининов, активных кислородных радикалов и других провоспалительных медиаторов, с подавлением адгезии нейтрофилов к эндотелию за счет ингибирования экспрессии адгезионных молекул (в частности, L-селектина), что приводит к снижению экссудативных воспалительных явлений. В последнее время доказано, что НПВП обладают также способностью уменьшать деструкцию тканей за счет торможения клеточной пролиферации.
В практической работе в настоящее время широко используются «стандартные» НПВП — диклофенак, кетопрофен, напроксен и др.. При длительном применении этих препаратов нередко развиваются НПВП -индуцированные гастропатии, проявляющиеся диспептическими нарушениями, эрозиями, язвами (в том числе и перфоративными) антрального отдела желудка или двенадцатиперстной кишки. Это происходит в результате торможения синтеза простагландинов, которые обладают физиологическим цитопротективным эффектом. Основными факторами риска развития НПВП-индуцированной гастропатии являются пожилой возраст больных, наличие в анамнезе язвенной болезни, желудочно-кишечного кровотечения или мелены, сочетанная терапия НПВП с глюкокортикоидами, длительное лечение высокими дозами НПВП или одновременный прием 2-3 препаратов этой группы. Для профилактики и лечения НПВП-гастропатий используется весь арсенал противоязвенных средств: ингибиторы протонной помпы (омез, ланзап, нексиум и др.), блокаторы Н2-гистаминовых рецепторов (фамотидин), а также синтетические аналоги ПГЕ1 (мизопростол).
Создание нового класса НПВП-селективных ингибиторов ЦОГ-2 позволило в значительной степени снизить риск развития НПВП-гастропатий, при этом противовоспалительный и обезболивающий эффекты этих препаратов оказались сопоставимы с таковыми «стандартных» НПВП при одновременно более низкой токсичности в отношении почек. В настоящее время из группы ЦОГ-2 ингибиторов наиболее широко применяются нимесулид (найз, нимесил, апонил), мелоксикам (мовалис, мелокс), целекоксиб (целебрекс) и др.
Многолетняя клиническая практика показала, что выбор того или иного НПВП для каждого больного, как правило, происходит эмпирически, путем постепенного подбора препарата при неэффективности предыдущего. Врач по динамике болевых ощущение в суставах в течение 7-10 дней оценивает противовоспалительный и анальгетический эффект используемого препарата. В случае отсутствия положительного эффекта производят замену одного НПВП на другой, который может быть представителем той же химической группы.
Для повышения эффективности пульс-терапию глюкокортикоидами проводят в сочетании с циклофосфаном (1000 мг метипреда 3 дня подряд и 1000 мг циклофосфана внутривенно капельно на 400 мл изотонического раствора хлорида натрия в первые сутки терапии). Пульс-терапия оказывает отчетливый положительный эффект на клинико-лабораторную активность РеА уже спустя 1-2 дня после начала лечения.
При длительно сохраняющейся клинико-лабораторной активности реактивного артрита (хронизации процесса) с системными поражениями (лихорадка, снижение массы тела, лимфоаденопатия, анемия, поражение глаз и др.), развитием рефрактерности к проводимому лечению в комплексную терапию включают базисные препараты, способные модифицировать течение заболевания (уменьшать выраженность суставного синдрома, включая болевой синдром и экссудативный компонент воспаления) и индуцировать ремиссию реактивного артрита. Базисные препараты обладают кумулятивным действием, и их лечебный эффект развивается спустя 2-6 мес. от начала терапии.
При достижении ремиссии заболевания базисный препарат не отменяют, а производят коррекцию дозы в сторону уменьшения (общая длительность терапии составляет многие месяцы, а иногда и годы). При неэффективности монотерапии возможна комбинация базисных средств с различным механизмом действия, например сульфасалазин и плаквенил, метотрексат и сульфасалазин, метотрексат, сульфасалазин и плаквенил и др. При приеме базисных препаратов у пациентов возможно развитие побочных эффектов (лейко- и тромбоцитопении, частые бактериальные и вирусные инфекции и др.), в связи с чем такие больные нуждаются в тщательном мониторинге.
Установление ведущей роли провоспалительных цитокинов (ФНО-α, ИЛ-1β, ИЛ-6, ИЛ-8 и др.) в патогенезе иммуновоспалительных заболеваний суставов позволяет рассматривать их в качестве перспективных «мишеней» антиревматической терапии. Обсуждается вопрос о применении «биологигеских агентов» при тяжелых хронических вариантах течения реактивного артрита — химерных моноклональных антител к ФНО-а (инфликсимаб), рекомбинантного растворимого ФНО-α-рецептора (Etanercept), рекомбинантного растворимого антагониста ИЛ-1 (Anakinra), которые в течение ряда лет успешно используются для лечения ревматоидного артрита, анкилозирующего спондилоартрита и псориатического артрита.
В комплексной терапии реактивного артрита показано использование препарата артрофоон, оказывающего противовоспалительный и анальгетический эффекты за счет снижения концентрации ФНО-а и других провоспалительных цитокинов, играющих важную роль в патогенезе заболевания. Артрофоон назначается сублингвально в дозе 8 таб./сут (2 таб. 4 раза в день) при высокой и средней степени активности заболевания, при снижении клинико-лабораторных проявлений заболевания суточная доза уменьшается в 2 раза. С учетом базисных свойств препарата курс лечения, как правило, длительный — от 3 до 6 мес. и более (при хронических вариантах течения реактивного артрита). Побочных явлений при приеме артрофоона не зарегистрировано.
При высокой клинико-иммунологической активности заболевания, тромбоцитозе, недостаточной терапевтической эффективности проводимой комплексной терапии показано использование методов экстракорпоральной детоксикации — плазмафереза, в том числе и обменного, тромбоцитафереза, плазма- и криоплазмосорбции, гемосорбции. Выполняется 3-4 процедуры с интервалом в 3-5 дней.
Таким образом, исходя из патогенетических механизмов развития реактивного артрита мы рекомендуем следующий алгоритм терапевтигеской тактики. При наличии суставного синдрома и признаков перенесенной хламидийной инфекции (анамнез, положительные лабораторные тесты) больным назначаются фторхинолоны (ципролет 500 мг 2 раза в сутки), НПВП («стандартные» при коротком курсе и отсутствии факторов риска НПВП-гастропатии — диклофенак, аэртал, дексалгин или селективные ингибиторы ЦОГ-2; при наличии факторов риска — найз, нимесил, мовалис, целебрекс), а также препараты системной энзимотерапии (вобэнзим).
Местная терапия.
При доминировании в клинической картине реактивного артрита моно- и/или олигоартрита важное значение приобретает местная терапия. Вначале при необходимости проводится пункция пораженного сустава с удалением синовиальной жидкости (и ее последующим лабораторным исследованием) и внутрисуставным введением глюкокортикоидов (дипроспан по 1 мл в коленные суставы, по 0,5 мл в голеностопные и лучезапястные суставы). В 1 мл дипроспана содержится 2 мг бетаметазона динатрия фосфата, который хорошо всасывается и обеспечивает быстрый противовоспалительный и обезболивающий эффект, и 5 мг бетаметазона дипропионата, обладающего пролонгированным действием.
Местно используют диметилсульфоксид (ДМСО) в виде аппликаций (50 % раствор на дистиллированной воде изолировано или в сочетании с анальгином (0,5 г), гепарином (5000 ЕД), гидрокортизоном (12,5 мг) ежедневно, 5-7 процедур на курс, а также НПВП в виде мазей, кремов и гелей (диклофенакол, долгит, фастум гель, финалгель и др.). Поражения кожи и слизистых оболочек при реактивном артрите, как правило, не требуют специального лечения, в то время как при развитии увеита необходимо офтальмологическое обследование с назначением глюкокортикоидов местно или системно.
При энтезопатиях, которые у больных реактивным артритм часто отличаются упорным течением, консервативное лечение заключается в ограничении физических нагрузок, применении НПВП, локальном применении глюкокортикоидов, мазей и гелей, а также физиотерапевтических процедур. Инъекции дипроспана проводятся периартикулярно в наиболее болезненную точку, определяемую пальпаторно, или в область максимальной припухлости (избегать попадания иглы в ахиллово сухожилие!).
При уменьшении воспалительных явлений назначают физиотерапевтические процедуры (лазеротерапия гелий-неоновым лазером, магнитолазеротерапия, фонофорез гидрокортизона, диатермия, УФО, парафиновые и озокеритовые аппликации ча область пораженных суставов), массаж и лечебная гимнастика. При хронических формах РеА больные нередко нуждаются в длительной реабилитационной терапии.
Диспансерное наблюдение.
После выписки из стационара больные реактивным артритом должны находиться под динамическим диспансерным наблюдением ревматолога (участкового терапевта) в течение 6 мес. после реконвалесценции при острой форме заболевания и более длительно — при хронических вариантах течения. Клинико-лабораторный контроль за активностью иммуновоспалительного процесса с выполнением общеклинического исследования крови и мочи, острофазовых реакций проводится каждые 3 мес. В случае, если больной получает цит. статические препараты, лабораторный контроль за показателями крови (количеством лейкоцитов, тромбоцитов, эритроцитов) проводится 1 раз в 2 мес.
Диагностика и лечение реактивных артритов
Лекция 3. Доц. М.П. Блохин
Диагностика и лечение реактивных артритов.
На примере реактивных артритов в ревматологии дискутируются все ревматические заболевания. Этиологический фактор — инфекция и проблема нозологии здесь принципиальная. Актуальность связана с тем, что эти заболевания сходны с ревматизмом и другими ревматическими заболеваниями. Отмечается рост реактивных артритов. Большинство белеет в молодом трудоспособном возрасте. У 30-35% отмечается хронизация и развитие инвалидизации. Реактивный артрит может трансформироваться в другие ревматические заболевания в ревматоидный артрит. В структуре ревматических заболеваний реактивный артрит составляет 10-14% всех ревматических заболеавний включая деформирующий остеоартроз (ДОА), это высокий уровень заболеваемости. Это заболевание известно с древности, симптомы поражения суставов после дизентрии описаны в V веке и впоследуюшем описаны случаи поражения суставов после дизентерии, хотя долго связи инфекции с заболеванием суставов установить не удавалось.
В 1965 году Нестеров ввел понятие инфекционно-аллергический полиартрит подразумевая пусковую роль инфекции в далльнейшем развитие аллергических проявлений. Впервые поняти реактивный артрит внесли финские ученые Ахве и . и связали это понятие с иерсиниозной инфекцией. Но ни сам микроб ни его антигены не были обнаружены в суставах. Позже стали обнаруживать в полости суставов антигены к иерсиниям и хламидиям при синдроме Рейрера, а это вариант реактивного артрита и при посевах на среды синовиальной жидкости отмечается рост этих микробов, но здесь термин реактивный артрит условный, поскольку не подходит под классификационную характеристику, потому, что при реактивном артрите не обнаруживается ни антиген ни микроорганизм.
В последних руководствах по ревматологии дается следующее определение реактивного артрита:
«Стерильное» не гнойное заболевание суставов, развивающееся в ответ на внесуставную инфекцию, при которой предполагаемый причинный агент не может быть выделен из сустава на питательных средах и находится во временной связи с перенесенной инфекцией (1-1,5 месяца).
Это определение отличается тем, что раздел «стерильно» символизирует завуалировано негнойное заболевание суставов, то есть микроорганизм может быть, но он не размножается то есть нет гнойного воспаления. Ни в одном руководстве нет вразумительного разъяснения по реактивным артритам и перечисляются заболевания которые вызывают реактивный артрит.
Входные ворота инфекции различные и микроорганизмы могут быть следующие: стрептококк, менингококк, иерсиния, клебсиела и др.
Этиологическая классификация реактивных артритов
1. Постэнтероколитические (шигелла, иерсиния, сальмонелла, клебсиела).
2. Урогенитальные (кроме болезни Рейтера и гонореи).
3. Носоглоточная инфекция.
4. Последствия другой инфекции.
Гонококковая инфекция вызывает сепсис.
Наиболее часто вызывает реактивный артрит трихомониаз в 90% и даже в 95% случаев.
В последнее время отмечается ассоциация возбудителлей и ведущая роль отводится хламидиям, у 3% мужчин с неспецифическими уретритами развивается реактивный артрит.
Среди энтероколитических инфекций — иерсинии, шигеллы, клебсиелы и гелиобактер пилори. Гелиобактер сложен для диагностики и мыслль о его роли приходит не в первую очередь. У 1-2% больных с язвенной болезнью развиваются реактивные полиартриты.
На фоне глистной инвазии и паразитарных болезнях цистотозы, нематодозы, амебиаз также развивается реактивный артрит.
При аностомозе между толстой и тонкой кишкой при лечении ожирения.
Ревматический полиартрит также относится к группе реактивных артритов.
В 20% . 23% . стреептококковая инфекция
20-21% случаев суставного синдрома дает вирусный гепатит
До 10% реактивного артрита вызывается вирусом паротита и в синовиальной жидкости обнаруживают антитела к вирусу паротита.
Патогенез: Ракссматриваются 2 основных вариантаи клинических и патогенетических.
1. Реактивный артрит при носоглоточной инфекции вирусной и бактериальной, при стрептококковой инфекции, артрит после вакцинации. При выработке избытка антител, имунное воспаление в тканях. Благлдаря нормалльной работе имунной системы возбудитель и его антигены в организме не задерживаются и реактивный артрит проходит, отсутствует системный характер воспаления, хороший эффект от лечения, не переходит в хроническую форму и отсутствует связь с HLA системой.
2. Урогенитальный не постоянно энтероколитический варианты.
Эти варианты имеют связь с антигенами HLA 27, а при хламидиях у 90% наличие HLA 27 антигена. Для этих вариантов характерны эндокардиты, миокардиты, сакроилеиты и поражение позвоночника. Эти варианты и по течению и по методам лечения близки к ревматоидному артриту и болезни Бехтерева и в эту группу включают РА и связь с HLA антигеном и происходит путаница, так как в группу реактивных артритов включают все заболевания связанные с инфекцией.
Сейчас существует новая классификация и она трудно переводима на русский язык она включает 2 варианта реактивных артритов. Для практической деятельности врача не наступило время использования узко очерченой нозологии реактивных артритов.
Особенностью 2 группы являются внесуставные поражения кожи, слизистых, фасций и связок. В 1/3 случаев переход в хроническую форму и связь с HLA B27 антигеном. Локализация первичных очагов кишечник и мочеполовая система. Микроорганизмы иерсинии 3 и 9 серотипов, дизентерия Флекснера, хламидиии (трихомониаз), неспецифические хламидийные пневмонии. Определяющим в возникновении этих реактивных артритов является наследственная предрасположенность носителей HLA B27 антигена, незавершенность фагоцитоза и нарушение элиминации и всвязи с этим длительное персистирование имунных комплексов пораженных тканей.
3 ступени в течении реактивных артритов
1. Ранняя ступень — инфекция существует около 3-х месяцев.
2. Ступень имунного воспаления — 3 месяца срок спорный.
В первой ступени наиболее эффективна антибактериальная терапия, но когда вступает аутоимунный фактор и наступает хронизация процесса, тогда санация очага менее эффективна и не гарантирует полного выздоровления.
Патогенез заболевания достаточно сложен и до конца не изучен. Почему страдают носители HLA B27 антигена? Известно, что имеется деффект эиминации антигенов и их персистирование и фиксация их на органах.
Современная концепция реактивных артритов предполагает:
— механизм похожий на сепсис — метастазирование возбудителя в сустав, но не происходит гнойного воспаления и процесс развивается по имуннокомплексному механизму.
5 вариантов реактивных артритов.
1. Постэнтероколитические (шигелла, иерсиния, сальмонелла, клебсиела).
2. Урогенитальные (кроме болезни Рейтера и гонореи).
3. Носоглоточная инфекция.
4. Последствия другой инфекции.
Здесь противоречие с болезнью Рейтера по определению она должна входить в состав реактивных артритов.
Другие инфекциии — это фурункулез, амебиаз, хронический холецистит.
Поствакцинальные это чистый вариант аллергических реактивных артритов.
Некоторые авторы включают паранеопластические но у них связи с инфекцией нет, а это основной критерий классификации.
У этих больных и особенно у больных с острыми лейкозами артрит с выраженным болевым синдромом купирующимся только наркотиками.
Классификация реактивных артритов по течению.
1. Острые длительность до 6 месяцев.
2. Затяжные до 1 года.
3. Хронические свыше 1 года.
Активность Функциональная недостаточность суставов — по критериям ревматоидного артрита.
Диагноз: Реактивный артрит, постиерсиниозный, острое течение, II степени активность, ФНС I степени.
Клиника. Острое начало, боли в суставах в покое, усиливающиеся при движении, слабость, утомляемость, повышение температуры, потливость, похудание и связь с эпизодом инфекции.
Если взять энтероколитический вариант, то это постиерсиниозный. При сборе анамнеза эпизод кишечной диспепсии, этот эпизод может быть кратковременным 2 дня и не больше недели, беспокоят кратковременое расстройство стула и умеренные боли в подвздошной области, эти эпизоды проходят самостоятельно, а через 2-3 недели или через месяц паражаются суставы — острая лихорадка, потливость и артрит. Особенность поражения суставов — несимметричность, чаще нижних конечностей — голеностопных и
коленных иногда плюснефалланговых. Лестничный тип поражения левый голеностопный правый коленный и т.д. При дальнйшем прогрессировании поражаются и мелкие суставы, но очень редко, если поражаются суставы рук, это предвестник трансформации в ревматоидный артрит.
При диагностике обращать внимание на поражение околосуставных структур связок, сухожилий; тендовагиниты и ахиллиты, болезненность надкостницы. В дебюте поражается позвоночник прежде всего подвздошно-крестцовое сочленение, больные испытывают дискомфорт в поясничном отделе, но грудные и шейные позвонки не поражаются в отличие от болезни Бехтерева и псориаза.
Внесуставные поражния встречаются при болезни Рейтера, последствие дизентерии и .
Второй вариант спорадический чаще венерический характер болезни Рейтера: поражаются коньюнктива, артрит, поражение кожи, уретрит.
Не вполне объяснимо инфицирование кишечника, но считается, что активность хламидий усиливается после кишечной инфекции.
Реактивный артрит после урогенитальной инфекции — это хламидийный. Клиника похожа на энтероколитический. В анамнезе случайная половая связь и эфимерный уретрит, это не гонорея. Иногда совсем без клинических проявлений или минимальные выделения и рези по утрам при мочеиспускании, эти явления проходят через несколько дней и больной забывает об инфицировании хламидийной инфекцией.
Клиника: Суставной синдром, коньюнктивит иногда первое проявление передний увеит или иридоциклит с тяжелым течением приводящей к слепоте. Также начинается болезнь Бехтерева и псориатический полиартрит. В дальнейшем развивается артрит с преимущественным поражением нижних конечностей. Поражаются мелкие суставы и часто псевдоподагрическое поражение I пальца стопы. Острый артрит, боль, лихорадка, интоксикация,
потливость, это вариант реактивного артрита. Но чаще заболевание начинается менее остро исподволь с поражением околосуставных структур — бурсит, ахиллит, поражение связок стоп и развитие плоскостопия и присоединяется поражение суставов — синовит, поражение кожи — гиперкератоз стопы и кисти иногда локализация гиперкератоза напоминает псориатическую, а при поражении ногтей напоминает грибковые поражения.
Поражения слизистых полости рта — язвы не болят в отличие от язв при синдроме Бехчета — где поражаются суставы, язвы полости рта, но язвы болезненные, нарушается мочеиспускание, балянит и балянопастит.
Боли в сердце, миокардит с нарушением ритма и проводимости тяжелое вплоть до полной AV-блокады, развивается недостаточность кровообращения.
Длительность заболевания вариабельна чаще в течение года заканчивается полным выздоровлением.
При носоглоточной инфекции реактивный артрит заканчивается через месяц бесследно и без рецидивов.
Но при урогенитальной инфекции иначе. длительность до года при адекватной терапии, а после этого первая ремиссия и может быть полное излечение в большинстве случаев, но в 33% процесс приобретает хроническое течение и имеет все элементы заболевания соединительной ткани, т.е. активностью и прогрессирующим течением с поражением новых суставов, появление внесуставных поражений и утяжеление степени поражения, суставной синдром приобретает длительное непрерывное течение, развивается остеопроз, сужение суставной щели и деструкции суставов. Это течение похоже на ревматоидный артрит с формированием функциональной недостаточности суставов.
Развиваются тяжелые внесуставные поражения:
— параорбитальный отек и экзофтальм
— тяжелое поражение кожи
— поражение суставов развивается на 2-м месяце и нужна базисная терапия.
1. Общеклиническое обследование больного с углубленым изучением суставного синдрома и оценкой степени активности воспалительного процесса.
2. R-обследование пораженных суставов
3. Микробиологическое исследование (посев из зева на флору, выделение копрокультуры, исследование испражнений на простейшие и гельминты, идентификация хамидий, исследование материала уретры, простаты, цервикального канала).
4. Серологические методы (сывороточные антитела, сывороточные антигены, антистрептолизин-О, антистрептокиназа).
5. Иммунологические методы в т.ч. аутоимунные антитела, ревматоидный фактор)
6. Определение HLA B27.
Если заподозрен очаг инфекции то полное исследование всеми методами.
7. В неясных случаях пункция сустава с исследованием синовиальной жидкости
8. Выявление возможного возбудителя и исследование антигенов в биоматериале.
Мазки с коньюнктивы и уретры — хламидии обнаруживаются одинаково часто.
В дебюте заболевания необходимо оценивать характер суставного синдрома и обследовать на возможные ревматические заболевания, это РА, СКВ, ревматизм .
Определение HLA B27 антигена, ревматоидного фактора важно для диагностики реактивного артрита, но HLA антиген не коррелирует с частотой реактивного артрита, но его определение говорит о хронизации процесса, сложной и длительной терапии.
Артроскопия — важный метод не экзотичный, при биопсии можно отдиференцировать реактивный артрит от системного заболевания. В синовиальной жидкости обнаруживается возбудитель или антиген. Производят бактериологическое, иммунологическое и имунофлюоресцентное исследование т.е. широкий спектр исследований напрвленный на поиск возбудителя и антигенов.
1. Ревматизм — больной перенес стрептококковую инфекцию в течение последних 2-х недель, частые ангины, идентификация бета-гемолитического стрептококка, характер суставного синдрома — летучесть болей поражение суставов рук, антистрептококковые антитела в синовиальной жидкости, ревматический кардит критерии Джонса.
2. Ревматоидный артрит — характерный суставной синдром, поражаются мелкие суставы кисти и стопы
— прогрессирующий суставной синдром, начинается с дебюта поражения суставов повышается и усиливается степень деструкции
— определяется ревматоидный фактор
— R-исследование суставов — признаки РА
3. Подагра — есть псевдоподагра тоже с атаками уставных болей, но при подагре 2 главных признака
1) в начале заболевание самостоятельное стихание суставного синдрома
2) типичная локализация I палец стопы но без нарушения сустава, что отличает подагру от всех ревматических заболеваний
При подагре нарушен обмен мочевой кислоты
При R-исследовании тофусы в виде «пробойников» в последующем они видны на глаз.
4. Псориатический артрит — поражаются дистальные фаланги кистей, реже стоп при обострении псориаза и развивается деформация суставов. При R-исследовании выраженная деструкция суставов, даже больше чем при РА, обезображивающий артрит. Торпидное течение плохо поддающееся лечению. Отсутствие связи с инфекцией.
5. Туберкулез, сифилис, бруцеллез, гонорея, Лаймская болезнь — поражения суставов при этих заболевания по типу реактивного артрита, но смысл выделения этих заболеваний из группы реактивных артритов заключается в том, что лечение проводится основного заболевания, а не суставного синдрома.
— туберкулез — моноартрит с деструкцией сустава, обследование на туберкулез. Реакция Манту, РСК на туберкулиновый антиген.
— гонорея — инфекционный гнойный артрит, клиника сепсиса, гектичская лихорадка, острофазовые рекции и моноартрит. Сбор анамнеза, реакция Борде-Жангу
— Лаймская болезнь, чаще поражаются коленные суставы, хроническая мигрирующая эритема и серологическая реакция на бореллу.
6. Вирусы — гепатит С и D суставной синдром не на первом месте, главное клиника гепатита.
1. Санация очага инфекции — антибиотики после определения чувствительности.
2. Подавление воспалительной активности суставного процесса:
— базисные препараты (делагил, плаквинил) в течение 6 месяцев при затяжном или хроническом течении
— глюкокортикоиды при выраженной активности имунно-воспалительно-
го процесса и неэффективности НПВС
— местная терапия (50% диметилсульфоксид)
При Назначении антибиотикотерапии при кишечсной инфекции нужно учитывать переносимость и чувствительность микрофлоры, чувствительность к тетрациклину и левомицетину небольшая и их неназначать.
Оптимальные сроки и оптимальные дозы , терапию проводить не менее месяца антибактериальной терапии.
При урогенитальной инфекции, это как правило хламидии, дозы максимальные и длительность лечения 2-3 месяца тетрациклин (доксациклин. Сумамед 60% излечения, но лучше чем тетрациклин. Вибрамицин 3 месяца.
Вся инфекция персистирует и поражает суставы и терапия на повышение резистентности организма и назначают тималин или тимоген на 5 дней и затем по 2 дня в неделю.
Применение индукторов интерферрона циклоферон, неовир.
При лечении инфекции носоглотки пенициллины и при резистентности цефалоспорины.
При лечении урогенитальной инфекции пенициллины и цефалоспорины противопоказаны они приводят к образованию L-форм хламидий и их сложно санировать. Часто ассоциации микробов и при лечении пенициллинами гонококки подавляются а хламидии остаются.
Лечение суставного синдрома НПВС средние дозировки любые препараты, не назначать 2-х препаратов так как противовоспалительное действие не усиливается а побочные эффекты суммируются, это не относится к разным формам например таблеткам и свечам их можно сочетать.
Местная терапия внутрисуставные и параартикулярные инъекции глюкокортикоидов (кеналог), лучше периартикулярно это безопаснее, в суставе может быть инфекция и стероиды могут вызвать гнойный процесс.
Противовоспалительная мазь димексид.
Делагил 1 таблетка в сутки месяцы.
— метатрексат 7,5 мг в неделю интервал между приемами 12 часов. Схема назначения следующая:
1. Понедельник вечером после ужина 2,5 мг.
2. Вторнник по 2,5 мг с интервалом 12 часов и до следующего понедельника, не чаще. Контроль крови через 10 дней.
Плазмоферез в сочетании с антибиотиками
Реабилитация — физическая лечебная гимнастика, улучшается питание суставов и быстрейшее выздоровление.
Реактивный артрит лечение и прогноз
Ревматоидный артрит: прогноз для жизни и ее продолжительность
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
Ревматоидный артрит – сложное заболевание аутоиммунной природы, при котором поражаются преимущественно мелкие суставы верхних и нижних конечностей. При этом происходят эрозивно-деструктивные изменения суставных тканей, как правило, на поздних стадиях затрагиваются и другие внутренние органы.
По каким причинам начинает развиваться ревматоидный артрит – вопрос, на который до сих пор не найдено точного ответа. Несмотря на постоянные исследования этиологии заболевания, ученые так и не пришли к единому мнению. Наиболее распространена версия, что формирование патологии обусловлено генетически.
Организм не распознает клетки собственных соединительных тканей, иммунная система начинает вырабатывать антитела и разрушать их. Толчком к этому процессу могут стать определенные вирусы и инфекции в организме человека – но только если у него есть предрасположенность к РА.
Течение болезни острое, симптомы начальной стадии напоминают признаки ангины или простуды в тяжелой форме:
- Резкое повышение температуры тела;
- Повышенная утомляемость;
- Головные и суставные боли, ломота во всем теле;
- Интенсивное потоотделение;
- Увеличение лимфатических узлов;
- Потеря в весе.
Ревматоидный артрит затрагивает сразу несколько суставов по типу полиартрита. В большинстве случаев суставы поражаются симметрично на обеих конечностях.
Варианты развития ревматоидного артрита
Насколько успешным будет лечение ревматоидного артрита, его продолжительность во многом зависит от самого пациента – как и лечение практически каждой болезни. С той лишь разницей, что неблагоприятный прогноз при РА может привести к инвалидности и даже летальному исходу.
Потому больной с самого начала должен настроиться на полное и длительное сотрудничество с врачами, выполнение всех рекомендаций, ответственное отношение к своему здоровью каждый день – тогда прогноз для жизни будет благоприятным и лечение даст хорошие результаты.
Важно не игнорировать тревожные симптомы, как можно раньше начать лечение и не прерывать его даже при улучшении – тогда возможно остановить развитие патологии, избежать необратимых изменений тканей коленного сустава и сохранить физическую активность. Незамедлительно обратиться к врачу нужно при указанных симптомах.
Суставные боли
Боли при ревматоидном артрите могут быть самого разного характера:
- Постоянные или периодические.
- Очень сильные или тупые, ноющие.
- Возникающие ближе к вечеру, после физических нагрузок, или по утрам, после ночного отдыха.
Если выпить обезболивающее, противовоспалительное средство, ноющие боли обычно стихают. В 90% всех случаев заболевания страдают мелкие суставы рук – фаланговые и лучезапястные. Реже отмечаются поражения голеностопного или коленного сустава.
Ревматоидный артрит может затронуть только один или два сустава – такие формы называют моноартрит или олигоартрит. Но чаще патологические изменения затрагивают сразу несколько суставов, расположенных симметрично.
Утренняя скованность суставов — характерный симптом ревматоидного артрита – это скованность коленного, локтевого, кистевого суставов по утрам, невозможность пошевелить пальцами рук или ног, согнуть или разогнуть их. Причины такого явления – скопления воспалительного экссудата в полости коленного или другого сустава за ночь, когда человек несколько часов подряд находится в неподвижном состоянии.
Продолжительность приступов скованности — от получаса до полутора или двух часов. После разработки коленного, плечевого, локтевого сустава к пациенту возвращается активность.
Иногда на протяжении оставшегося дня он не ощущает больше никаких болей и дискомфорта.
Признаки воспалительного процесса в организме
При прощупывании пораженного коленного сустава пациент ощущает боль. Сами суставы отечны, кожа над ними горячая, может краснеть. Повышается также общая температура тела, при этом пациент жалуется на ноющие боли в мышцах во всем теле.
На начальной стали болезни температура может оставаться в норме или повышаться незначительно. Но если начинается обострение ревматоидного артрита, температура становится выше и выше, в некоторых случаях появляется даже поражение легких при ревматоидном артрите.
Все эти симптомы являются поводом для обследования у ревматолога, откладывать которое нельзя – от этого зависит, каким будет прогноз для жизни при РА. Не стоит пытаться заглушить боль медикаментами, которые советуют знакомые или реклама – самостоятельное лечение ревматоидного артрита в домашних условиях невозможно.
Это только усугубит ситуацию и позволит болезни прогрессировать. Внешние симптомы можно снять народными средствами или таблетками на какое-то время. Но ткани коленного, лучезапястного, локтевого сустава будут продолжать разрушаться, и если не начать комплексное лечение, полностью потеряют свою функциональность, восстановить которую полностью не всегда удается даже с помощью операции.
Методы диагностики ревматоидного артрита
Диагностику и лечение РА осуществляет врач-ревматолог. На первой консультации он проведет подробный опрос пациента. Выясняются симптомы и проявления заболевания, приблизительно устанавливаются сроки начала его развития.
Поскольку признаки РА напоминают признаки многочисленных суставных патологий, в большинстве случаев необходима дифференциальная диагностика. Важно исключить другие заболевания, чтобы назначить правильное и эффективное лечение. Дифференциация требуется с такими болезнями:
- Остеоартроз. Главное отличие – отсутствие утренней скованности. Проявлений воспалительного процесса также нет, боли средней интенсивности, болезнь затрагивает с равной частотой как крупные, так и мелкие суставы. Основная масса пациентов – пожилые люди;
- Реактивный артрит. Суставы, преимущественно крупные, поражаются несимметрично, как множественно, так и единично. Утренняя скованность коленного сустава отмечается не всегда, признаки воспаления не наблюдаются. Чаще всего страдают молодые люди до 25-30 лет;
- Псориатический артрит. Практически все симптомы совпадают с ревматоидным артритом, но различить эти два вида патологии обычно не составляет труда. При псориатическом артрите на коже пораженного коленного сустава всегда есть характерные пятна и высыпания;
- Подагрический артрит. От подагры страдают преимущественно мужчины после 40-45 лет, отмечаются поражения мелких суставов нижних конечностей или коленного сустава, реже – кистей рук. Развивается приступообразно: симптомы могут проявляться очень ярко, и через 1-2 недели исчезнуть без следа;
- Системная красная волчанка. Это заболевание по своим проявлениям очень напоминает ревматоидный артрит, главное отличие – резкое и стойкое повышение температуры тела до 39-40 градусов. Отмечено, что чаще страдают женщины в детородном возрасте.
Естественно, одного опроса и осмотра пациента не достаточно. Для постановки точного диагноза нужны многочисленные дополнительные обследования. Используются такие методы диагностики:
- Рентгенография.
- Ультразвуковое исследование или магнитно-резонансная томография.
- Общие анализы крови и мочи.
- Анализ крови на ревматоидный фактор.
- Ультрасонография.
- Исследования внутрисуставной жидкости.
- Осмотр у невролога, офтальмолога, пульмонолога.
- Консультации эндокринолога, нефролога, инфекциониста или гнойного хирурга, если отмечены осложнения.
Иногда для постановки точного диагноза этих исследований недостаточно, и лечащий врач или узкий специалист назначают другие, дополнительные. Это действительно нужно, чтобы становить форму болезни, стадию, выявить или исключить возможные осложнения.
Если диагноз ревматоидный артрит подтвержден, это не значит, что пациент обречен, лечение бессмысленно и только оттянет тот момент, когда он окончательно потеряет физическую активность и превратится в инвалида. Полностью вылечить ревматоидный артрит действительно нельзя.
Но реально сохранить активность, добиться ремиссии и максимально продлить ее. Лечение будет не легким и продолжительным, на всю оставшуюся жизнь. Благоприятный прогноз возможен, если как можно раньше осознать, что теперь придется жить по совершенно новому режиму и правилам.
Придется регулярно проходить плановые обследования и профилактические курсы лечения в условиях стационара или санатория, основательно пересмотреть распорядок дня, распределение физической активности, рацион и личные привычки.
Пренебрежение хотя бы одним из этих моментов может привести к самым печальным и уже необратимым последствиям.
Потому можно сказать, что лечение ревматоидного артрита – это по большей части желание самого пациента стать здоровым и как можно дольше не утратить активность.
Методы лечения ревматоидного артрита
Полное излечение ревматоидного артрита невозможно. Если РА диагностирован впервые, врач обязательно поставит пациента на учет для прохождения регулярной диспансеризации, и поместит его на стационар.
В условиях стационара пациент пройдет всестороннее обследование, только после этого будет составлен прогноз и начнется лечение. Основной метод, который применяется на протяжении всего лечения – медикаментозный.
При острой форме болезни назначаются обезболивающие и противовоспалительные средства. НПВП быстро справляются с самыми неприятными симптомами ревматоидного артрита. Но при этом они не оказывают никакого терапевтического эффекта на сам ревматоидный артрит. Для лечения заболевания нужны другие средства.
Но нестероидные противовоспалительные препараты значительно улучшают качество жизни пациента, освобождая его от постоянных, мучительных болей коленного сустава , возвращая активность и работоспособность. Проблема в том, что принимать их постоянно нельзя. А как только прием НПВП прекращается, боли и скованность коленного, голеностопного или лучезапястного сустава возвращаются вновь.
Почти все нестероидные препараты имеют ряд противопоказаний и побочных эффектов, потому подбирает их только врач. Чтобы отыскать оптимальный, который был бы максимально эффективен и при этом не оказывал сильного негативного воздействия на другие органы, потребуется испробовать несколько различных.
Поэтому пациент обязательно должен находиться в условиях стационара, под постоянным врачебным надзором. Доктор будет следить за состоянием больного, контролировать эффективность лечения и по необходимость корректировать дозировку выбранного препарата и схему лечения. Если лекарство окажется малоэффективным, его заменят другим.
Параллельно используются препараты другой группы – так называемые базисные. Они останавливают разрушительный процесс в соединительных тканях коленного сустава на клеточном уровне и лечат непосредственно ревматоидный артрит. Их используют в лечении онкологических заболеваний. Но при ревматоидном артрите дозировки совсем другие, потому и вред для организма минимальный.
Часто обнаруживается индивидуальная непереносимость пациента к тому или иному препарату . В этом случае он исключается из программы лечения и ищется другое лекарственное средство. Только после того, как врачи будут убеждены, что схема лечения составлена верно и подобраны наиболее эффективные безопасные препараты, больной будет выписан домой.
Дальнейшее лечение можно продолжать самостоятельно, не забывая о регулярных контрольных обследованиях. Но при обострении придется вновь пролечиться в соответствующем отделении больницы.
Роль диеты при ревматоидном артрите
Питание очень важно для успешного лечения. Диета предполагает полное исключение сладостей и кондитерских изделий, в том числе и варенье. Изредка разрешается немного сгущенного молока. Не ограничиваются:
- Свежие фрукты и ягоды.
- Молочные и кисломолочные продукты.
- Яйца и постное диетической мясо – птица, кролик, говядина.
Все продукты должны быть приготовлены на пару, отварены или запечены. Хлеб есть можно, но только ржаной или отрубной, употребление соли – не более 3,5 гр. в сутки. Воспрещены алкогольные напитки.
При соблюдении всех этих правил прогноз положительный – возможно добиться стойкой ремиссии до преклонных лет. При небрежном лечении уже через 5-6 лет наступает инвалидность. Внесуставные осложнения РА – например, поражения легких при ревматоидном артрите, — могут привести к смерти. Об этом подробно в видео в этой статье.
Боль в суставах, артриты сопровождают многие заболевания, следуют за ними, или могут предшествовать типичной картине острого воспалительного процесса. Артралгия с наличием признаков местного воспаления характерна для более 200 заболеваний. Она может быть ведущим симптомом или одним из сопутствующих проявлений.
Основные понятия
Артриты (от латинского artr – сустав, itis – воспаление) – воспалительные поражения суставов, различающиеся по происхождению, локализации, проявлениям, но имеющие общие черты местного воспаления и поражения внутренней оболочки сустава.
Среди всех ревматологических проявлений в детском возраста наиболее распространен реактивный артрит. В более старшей возрастной группе он развивается у молодых людей до 40 лет. В большинстве проявлений связан с острой кишечной инфекцией, вызванной энтеробактериями, и острой урогенитальной хламидийной инфекцией. Могут провоцировать развитие реактивных артритов и респираторные микоплазменные и хламидийные инфекции (Mycoplasma pneumoniae et Chlamydia pneumonia).
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Реактивный артрит (РеА) – острое воспаление суставов негнойного характера, симптомы развиваются спустя не позже 1 месяца после острой кишечной или мочеполовой инфекции, связан с антигеном гистосовместимости НLА-В27. Может быть обусловлен развитием опосредованного иммунологического воспаления после вакцинации, при гриппе, туберкулезе и другой инфекции.
Таким образом, истинной причиной заболевания служит не инфекционное воспаление, спровоцированное возбудителем, а поражающее действие иммунных комплексов, провоцирующее типичное поражение сустава с внутрисуставным накоплением жидкости.
Классификация в МКБ-10
Все они относятся к классу инфекционных артропатий: в МКБ-10 код М 00-М 03.
Код М 02 в МКБ-10 – реактивные артропатии
Код М 02.0 в МКБ-10 – артропатия, сопровождающая шунт кишечника
Код М 02.1 в МКБ-10 – постдизентерийная артропатия
Код М 02.2 в МКБ-10 – постиммунизационная артропатия
Код М 02.3 в МКБ-10 – болезнь Рейтера
Код М 02.8 в МКБ-10 – другие реактивные артропатии
Код М 02.9 в МКБ-10 – реактивная артропатия неуточненная
Классификация реактивного артрита (Таблица 1)
Наиболее частая локализация поражений суставов (Таблица 2)
Статья написана по материалам сайтов: www.krasotaimedicina.ru, bone-surgery.ru, studfiles.net, artrit.lechenie-sustavy.ru.
»